Introducción
En las últimas dos décadas, las infecciones por especies de Mucorales y Aspergillus se constituyeron como causa importante de infección fúngica invasora, asociada a altas tasas de mortalidad. La clase Subphylum Mucormycotina incluye: Subphylum Entomophtoromycotina y Entomophthorales. Las especies de Mucorales más frecuentemente aisladas de muestras clínicas son las del género Rhizopus, Lichtheimia y Mucor1; respecto a Aspergillus, A. fumigatus es el principal colonizante de los senos paranasales2.
La infección comienza por ingreso de esporangiosporos ambientales en los cornetes, que se diseminan por contigüidad hacia los senos paranasales, órbita y cerebro. No tienen capacidad de penetrar a través de mucosa o piel intacta por ausencia de enzimas queratolíticas, por lo que su poder patógeno depende del estado inmunológico del huésped. Existe amplia variedad de presentaciones clínicas como infección cutánea, rino-cerebral, rino-orbito-cerebral, sinuso-pulmonar y formas diseminadas. Ambos hongos filamentosos presentan tropismo vascular, lo que ocasiona infarto tisular, aneurisma micótico y trombosis séptica1.
Generalmente, afectan a huéspedes con diabetes mellitus mal controlada o condiciones que predispongan a acidosis metabólica, como insuficiencia renal o diarrea. La inmunosupresión secundaria a quimioterapia, desórdenes hematológicos, leucemia mieloide aguda, trasplante e infección por virus de inmunodeficiencia adquirida humana (VIH) en estadio avanzado son factores de riesgo para esta infección oportunista1.
A continuación, se presenta caso de micosis con compromiso rino-orbito-cerebral por Aspergillus sclerotiorum y Rhizopus microsporum de rápida progresión con necesidad de tratamiento quirúrgico agresivo y terapia antifúngica sistémica y local.
Descripción del caso
Paciente masculino de 66 años, empresario agropecuario, diagnosticado con linfoma no Hodgkin anaplásico, compromiso intra nasal, senos paranasales, subcutáneo y óseo. Completó 6 ciclos de ciclofosfamida, doxorrubicina, vincristina y prednisona (CHOP). Por progresión de la enfermedad con compromiso loco regional (fosa nasal contralateral) y aparición de nuevas lesiones óseas con predominio de miembros inferiores, se indicó un ciclo de gemcitabine, cisplatino y dexametasona (GEMCIDEX). Recibió 3 ciclos de brentuximab vedotin. Evolucionó con toxicidad pulmonar severa. Posterior a segunda dosis de anticuerpo monoclonal, se evidenció respuesta completa con ausencia de tumor residual detectable en Tomografía por Emisión de Positrones (PET-TC) por lo que se planificó trasplante alogénico de medula ósea.
En el curso de tratamiento poliquimioterápico, presentó episodio de neutropenia febril (tres días de evolución) asociado a mucositis grado 3 y posible proceso infeccioso cutáneo con exposición a cefepime y vancomicina. En ausencia de desarrollo bacteriano en cultivos, se ajustó tratamiento a ampicilina-sulbactam y ciprofloxacina por 7 días.
Consultó al servicio de urgencias por diplopía y ptosis palpebral derecha de menos de 24 horas de evolución. Al examen físico, se encontró afebril con pupila midriática, arreactiva, proptosis, ptosis, hiperemia conjuntival e inmovilidad de ojo derecho. Fondo de ojo con retina aplicada, sin hiperemia (compromiso de los pares craneales II, III y VI).
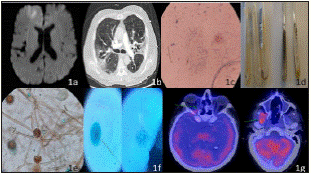
En exámenes de laboratorio se observó aumento de los reactantes de fase aguda: Proteína C Reactiva: 150 mg/L (valor de referencia 5 mg/L), leucocitos: 9.300 mil/mm3, estado ácido-base sin hiperlactacidemia y radiografía de tórax sin alteraciones. La Resonancia Nuclear Magnética (RNM) de macizo facial y cerebro con gadolinio evidenció engrosamiento difuso de cavidades paranasales, ocupación de celdillas etmoidales, ausencia del tabique nasal; lesión focal frontal derecha corticosubcortical hipointensa en T1, hiperintensa en T2 con restricción en la difusión y realce periférico (fig. 1a). La Tomografía Axial Computarizada (TAC) de tórax reportó consolidación en vértice pulmonar izquierdo con infiltrados intersticiales bilaterales y derrame pleural bilateral leve (fig. 1b). Estos hallazgos fueron interpretados como secundarios a infección fúngica invasora.
El servicio de otorrinolaringología decidió realizar resección de gran cantidad de tejido desvitalizado y cornete necrotizado, drenaje de material purulento y toma de muestras para cultivos y anatomía patológica.
Inició tratamiento antifúngico empírico combinado con anfotericina b liposomal endovenosa a dosis de 10 mg/kg/día asociado a anfotericina b inhalada, a dosis de 24 mg trisemanal y voriconazol a dosis de 4 mg/kg/día. Se realizó dosaje semanal de voriconazol (en valle de 11h) con concentraciones plasmáticas por encima de 2000 ng/ml.
En examen directo con hidróxido de potasio (KOH) al 40%-tinta Parker azul-negra permanente, se evidenció presencia de hifas hialinas, tabicadas, algunas septadas y otras no septadas de mayor tamaño (fig. 1c). Se realizaron cultivos en agar Sabouraud glucosado con cloranfenicol y agar Mycosel (BD, Becton Dickinson and Co, Sparks, Md, USA) se incubaron a 28°C y 37°C. 48 horas después, en agar Sabouraud se evidenció crecimiento de 2 morfologías fúngicas diferentes, una colonia de aspecto algodonoso amarillenta, con micelio aéreo y otra vellosa, blanca-grisácea (fig. 1d).
Se procedió al reaislamiento de colonias en agar papa glucosado para obtener mejor fructificación y paralelamente se realizó cultivo en lámina identificando en colonia 1: micelio cenocítico con estolones y rizoides, esporangioforos que partían de los rizoides, un esporangio terminal con multiesporos, con apófisis columella esférica y esporangiosporos subesféricos; en colonia 2: cabezas conidiales radiadas con conidióforos alargados, gruesas paredes color amarillo claro, equinuladas, vesículas globosas color amarillo claro, conidios globosos, de pared lisa, identificadas como Rhizopus sp. y Aspergillus sp. (fig. 1e y fig. 1f). La espectrometría de masas por técnica MALDI-TOF, identificó las especies como Rhizopus microsporum y Aspergillus sclerotiorum.
Se determinó concentración inhibitoria mínima (CIM) según el Método de referencia M38-A2 del Clinical and Laboratory Standards Institute (CLSI) para Rhizopus microsporum a anfotericina b 0.06 mg/l, posaconazol 0.13 mg/l. Para Aspergillus sclerotiorum a anfotericina b 4 mg/l y voriconazol 0.5 mg/l. A la fecha CLSI no estableció punto de corte para los hongos miceliales.
Se requirió de múltiples cirugías para debridar tejido necrótico. Luego de 2 semanas de tratamiento antifúngico combinado, se realizó PET-TC evidenciando menor ocupación de seno maxilar, celdillas etmoidales y seno esfenoidal (fig. 1g). Recibió terapia antifúngica durante 60 días, sin embargo, a los 62 días de internación falleció debido a shock séptico de foco pulmonar.
Discusión
Los autores resaltan que los casos de coinfección fúngica son muy poco frecuentes, en la literatura existen solo 2 publicados de micosis con compromiso rino-sinusal y de órbita; el primero, paciente bajo terapia inmunosupresora por trasplante renal, con coinfección por Aspergillus y Rhizopus. El segundo caso, paciente con leucemia mieloide aguda, con coinfección por Aspergillus y Zygomycetes, compromiso pulmonar, bazo y cerebro que presentó desenlace fatal a pesar del inicio de terapia antimicótica temprana3.
El reto clínico que representa esta coinfección es realizar el diagnóstico precoz y tratamiento combinado oportuno, ya que el retraso del inicio del tratamiento se asocia a altas tasas de mortalidad por la capacidad de los hongos filamentosos de invadir vasos sanguíneos adyacentes y embolizar a órganos distantes, incluyendo sistema nervioso central. La evaluación imagenológica por medio de TAC o RNM es de gran utilidad para determinar la extensión de la enfermedad.
La TAC permite caracterizar con precisión la invasión de los tejidos blandos y la erosión de la cortical ósea4. La RNM evalúa cambios sobre vasculatura (trombosis arterial o del seno cavernoso) y extensión intracraneal5.
Por otro lado, el estudio microbiológico permite orientar la terapia antifúngica dirigida ya que existe resistencia natural a diferentes familias de antifúngicos en estas especies. Para la zigomicosis invasora la anfotericina b es el antifúngico más potente y el único aprobado por la FDA (Food And Drugs Administration) para el tratamiento inicial. En cuanto a azólicos, existe resistencia a voriconazol en las especies de Zygomycetes con una CIM ≥ 8 mg/l, sin embargo, es el antimicótico de elección en aspergilosis invasora; posaconazol es el único azol con utilidad en Zygomycetes con CIM in vitro ≤ 1 mg/l exceptuando Rhizopus sp. y Cokeromyces recurvatus que tienen CIM > a 2 mg/l. El tratamiento antifúngico debe mantenerse hasta la desaparición clínica y radiológica de las lesiones4.
En el presente caso se decidió agregar a la terapia sistémica combinada de anfotericina b liposomal y voriconazol, anfotericina b inhalada a dosis de 24 mg trisemanal con buena tolerancia y sin efectos adversos locales, por lo que la evolución favorable de este paciente apoya la utilización de la terapia dual en los casos donde existe compromiso severo de la vía aérea superior e inferior (anfotericina sistémica e inhalada)5,6y propone la realización de estudios clínicos que aporten evidencia científica a favor de su uso.