Introducción
La infección por tuberculosis (TB) continúa siendo un problema de salud pública a nivel mundial1-3. En el 2015 la Organización Mundial de la Salud reportó más de 10 millones de casos, siendo una de las diez principales causas de muerte a nivel mundial y la principal causa de muerte de origen infeccioso4,5. El Perú se encuentra en segundo lugar entre los países de América del Sur, en cuanto a gravedad del problema2,3, siendo la presentación más frecuente la TB pulmonar6,7. Dentro de las afectaciones extra pulmonares, la afección del sistema nervioso central ocupa el tercer puesto (9%)7-12, presentándose fundamentalmente en tres entidades: la meningoencefalitis, la aracnoiditis espinal y el tuberculoma intracraneal, siendo la forma meníngea la más prevalente13,14. La meningoencefalitis tuberculosa (MEC TB) representa el 1% de cualquier tipo de presentación de TB, pero es la manifestación más grave, ya que, causa más muertes y discapacidad que las otras presentaciones11,12; cerca del 30% de los pacientes mueren a pesar de recibir tratamiento, por lo que el desenlace clínico se relaciona estrechamente con el diagnóstico temprano y el inicio empírico del tratamiento13-16.
En un estudio anterior, en el Hospital Dos de Mayo-Perú, se obtuvo una frecuencia relativamente alta, lo que motivó a realizar un estudio más detallado17; para así también conocer los factores que influyen, ya que estos son importantes para generar estrategias que busquen la disminución de su incidencia18. Es por ello que el objetivo fue determinar los factores sociodemográficos y fisiopatológicos asociados a tuberculosis del sistema nervioso central en pacientes registrados en el programa de control de tuberculosis del Hospital Nacional Dos de Mayo Julio 2014 - Julio 2017.
Material y método
Diseño y muestra del estudio
Se realizó un estudio de tipo transversal analítico, se obtuvo la información de forma retrospectiva. El tipo de muestreo fue censal, ya que, se tuvo el acceso a la totalidad de la información. Se incluyó a todos los pacientes ingresados al Programa de Control de Tuberculosis del Hospital Nacional Dos de Mayo durante julio 2014 a julio 2017; por lo que, se consideró como población blanco a los pacientes que tengan sus historias clínicas en el archivo de la institución. Se excluyó a los pacientes que no se llegaron a hospitalizar (que acudían para la realización de un procedimiento específico) o que no tenían la información necesaria para el análisis de datos. De los 1111 casos se quedó solo con 1042 que cumplían los criterios antes mencionados. Cabe resaltar que el Hospital Nacional Dos de Mayo es administrado por el Ministerio de Salud con categoría III-1 y atiende directamente a los distritos que han sido reportados con mayor frecuencia de la enfermedad (La Victoria, Cercado de Lima, entre otros distritos aledaños).
Procedimientos y variables
Se utilizó una ficha de recolección de datos para la extracción de la información, que estuvo constituida por: las características sociodemográficas (el sexo del paciente, su edad en años -tomada de forma cuantitativa-, el año que recibió la atención médica y el distrito donde manifestó que residía -esto ya que algunos distritos tienen mayor prevalencia de pacientes con TB que otros-) y las características fisio-patológicas de la enfermedad (el tipo de tuberculosis que padecía, la sensibilidad que tenía a los fármacos, el padecimiento de alguna comorbilidad y si falleció en el transcurso del tratamiento). Se consideró a los pacientes que padecían VIH en cualquier estadio, sea o no SIDA (esto debido a que la base no los diferenciaba). Siendo la variable dependiente el padecimiento de tuberculosis del sistema nervioso central; la que fue cruzada versus las otras variables en la estadística analítica.
Para la recolección de datos se revisó las fichas del primer registro de los pacientes ingresados al Programa de Control de la Tuberculosis (PCT), durante los meses de julio de 2014 a julio 2017 del Hospital Nacional Dos de Mayo. En el caso de que las fichas de registro de los pacientes del PCT no presentaran los datos completos se solicitó la historia clínica de las personas de todas las salas de hospitalización, así como, las historias que se halló en archivo -ya sea por alta hospitalaria o fallecimiento- para completar los datos de interés.
Análisis estadístico
Con lo recolectado se creó una base de datos en el programa Excel® (versión para Microsoft Office 2010), esto se realizó a través de un proceso de doble digitación. Luego se procedió al análisis estadístico, mediante el uso del programa estadístico Stata® (StataCorp LP, CollegeStation, TX, USA).
En la primera fase se generó la estadística descriptiva, para lo cual se usó las frecuencias y porcentajes de las variables categóricas; así como, las medianas y rangos intercuartílicos de las variables cuantitativas (esto por tener un comportamiento no normal mediante la constatación por la prueba estadística de Shapiro Wilk). Por último, se procedió a realizar la estadística bivariada y multivariada (para lo cual se comparó a los que tenían MEC TB contra todos los que no la tuvieron), esto con el uso de los modelos lineales generalizados (con la familia Poisson, la función de enlace log y con el uso de modelos robustos para ajustar por la muestra); con todo eso se obtuvo las razones de prevalencia crudas (siglas: RPc), las ajustadas (siglas: RPa), los intervalos de confianza al 95% (IC95%) y los valores p (siendo 0,05 el punto de corte para determinar la significancia).
Aspectos bioéticos
Por la naturaleza del estudio (que se basó en la obtención de la información de los registros, sin encuestar ni tener contacto con ninguno de los pacientes) no se requirió consentimiento informado alguno. Se solicitó el permiso a la Oficina de Capacitación y Docencia, Servicio de Neumología y la Oficina del Programa de Control de la Tuberculosis del Hospital Nacional Dos de Mayo; esto para la realización del estudio y acceso a las historias clínicas. Se obtuvo todas las autorizaciones y aprobaciones respectivas (Registro de Referencia N° 021219).
Resultados
De los 1042 pacientes que se atendieron en los 4 años, el 65,9% (685) fueron varones, con una mediana de edad de 38 años (rango intercuartílico: 28-55 años), la mayoría se atendió el 2016 (32,9%) y residían en el distrito de La Victoria (31,8%). Los otros valores descriptivos se muestran en la Tabla 1.
Tabla 1 Características socio-demográficas de los pacientes atendidos por TB en el Hospital Nacional Dos de Mayo, 2014-2017.
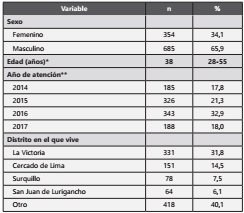
*Mediana y rango intercuartílico. **Se toma en cuenta el año de la primera consulta.
La gran mayoría tuvo TB pulmonar (54,0%), seguidos por los que tuvieron TB del sistema nervioso central (16,0%). El 86,1% (897) era sensible al tratamiento, el 31,0% (322) tenía VIH/SIDA de forma concomitante y el 16,1% (168) murió durante el tratamiento. Los otros valores descriptivos se muestran en la Tabla 2.
Tabla 2 Características fisio-patológicas de los pacientes atendidos por TB en el Hospital Nacional Dos de Mayo, 2014-2017.
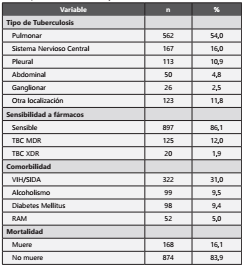
MDR: Multidrogo resistente. XDR: Extremadamente resistente. RAM: Reacción alérgica medicamentosa.
La figura 1 nos muestra la variación de edades (y sus rangos) según el padecer meningoencefalitis tuberculosa (MEC TB) entre los años 2014-2017.
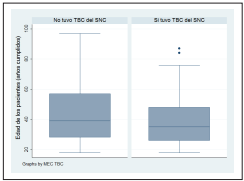
Figura 1 Gráfico de cajas y bigotes de las edades según el tener tuberculosis del sistema nervioso central en el Hospital Nacional Dos de Mayo, 2014-2017.
Al realizar en análisis bivariado según las características socio-demográficas, se obtuvo que el padecimiento de TBC del sistema nervioso central estuvo asociado al sexo (RPc: 0,73; IC95%; 0,55-0,96; valor p=0,026) y la edad de los pacientes (RPc: 0,99; IC95%; 0,98-0,99; valor p=0,003). Tabla 3
Tabla 3 Análisis bivariado de las características socio-demográficas de los pacientes según el tener tuberculosis del sistema nervioso central en el Hospital Nacional Dos de Mayo, 2014-2017.
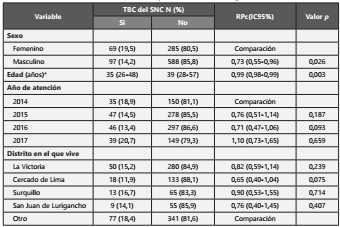
RPc (Razón de prevalencia cruda), IC95% (Intervalo de confianza al 95%) y valor p obtenidos con modelos lineales generalizados, con familia Poisson, función de enlace log y usando modelos robustos. *Los valores descriptivos se muestran en mediana (rangos intercuartílicos).
Al realizar en análisis bivariado según las características fisiopatológicas, se obtuvo que el padecimiento de tuberculosis del sistema nervioso central estuvo asociado a que el paciente tuviera el diagnóstico de VIH (RPc: 2,26; IC95%; 1,71-2,97; valor p<0,001) y condición de alcoholismo. (RPc: 1,84; IC95%; 1,29-2,62; valor p=0,001). Tabla 4.
Tabla 4 Análisis bivariado de las características fisio-patológicas de los pacientes según el tener tuberculosis del sistema nervioso central en el Hospital Nacional Dos de Mayo, 2014-2017.

RPc (Razón de prevalencia cruda), IC95% (Intervalo de confianza al 95%) y valor p obtenidos con modelos lineales generalizados, con familia Poisson, función de enlace log y usando modelos robustos. MDR: Multidrogo resistente. XDR: Extremadamente resistente. RAM: Reacción alérgica medicamentosa.
En el análisis multivariado se encontró que, estuvo asociado a una mayor frecuencia de TB del sistema nervioso central el que el paciente tuviera diagnóstico de VIH (RPa: 2,06; IC95%: 1,53-2,76; Valor p<0,001) y el que fuese alcohólico (RPa: 1,53; IC95%: 1,04-2,25; Valor p=0,030), en cambio, los hombres tuvieron una menor frecuencia de MEC TB (RPa: 0,72; IC95%: 0,54-0,95; Valor p=0,019); estas variables fueron ajustadas por la edad. Tabla 5.
Tabla 5 Análisis multivariado de los factores asociados al padecimiento de TB del sistema nervioso central en el Hospital Nacional Dos de Mayo, 2014- 2017
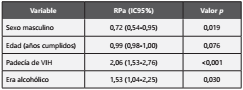
RPa (Razón de prevalencia ajustada), IC95% (Intervalo de confianza al 95%) y valor p obtenidos con modelos lineales generalizados, con familia Poisson, función de enlace log y usando modelos robustos. Las variables que ingresaron al modelo multivariado fue porque fueron estadísticamente significativas en el modelo bivariado.
Discusión
La tuberculosis del sistema nervioso central es una de las formas más graves y frecuentes en que se manifiesta la tuberculosis extra pulmonar, debido la clínica inespecífica, la lentitud en el diagnóstico etiológico y las severas secuelas neurológicas que puede producir, hacen de esta enfermedad un importante problema de salud19.
Se confirma la importancia de esta enfermedad, ya que es el segundo tipo de tuberculosis más frecuente y la primera de los tipos extra-pulmonares, esto coincide con trabajos realizados en el mismo hospital entre los años 2016-2018, con valores de 15%20, 20%21 y 38%17. Sin embargo, esto difiere con literatura internacional, como la realizada en Portugal22, en la cual la localización más frecuente fue la pleural. En otras investigaciones realizadas en España y México8,23se menciona que la localización ganglionar fue más frecuente. Esto puede deberse al tipo de población estudiada, pues, nuestro trabajo se centra en pacientes que provenían de distritos con pobreza1, lo que se ha demostrado que es un factor asociado al padecimiento de la enfermedad. Este resultado es importante, ya que la tuberculosis del sistema nervioso central es de difícil diagnóstico y tratamiento, por lo que puede comprometer gravemente el estado general del paciente y muchas veces requerir hospitaliación4. Por lo que las autoridades sanitarias deben intensificar los esfuerzos para combatir la tuberculosis, ya que, se muestra que cada vez es más frecuente las presentaciones que pueden causar daños severos a órganos nobles, como lo es el cerebro; pudiendo generar secuelas importantes a mediano y largo plazo.
Los hombres tuvieron una menor frecuencia de TB del sistema nervioso central, esto concuerda con estudios realizados en Portugal e India, donde se encontró una mayor frecuencia en el sexo femenino16,22. Sin embargo, en Huancayo-Perú24, Colombia23, y España4 se encontró que la asociación de la infección del SNC en mayormente en el sexo masculino. Estas diferencias epidemiológicas pueden bien deberse a las diferencias en la exposición, como consecuencia de los distintos roles que desempeñan en la sociedad. Sin embargo, también puede existir la influencia de otras enfermedades que alteren esta asociación, existiendo evidencia epidemiológica de que el sexo masculino mantiene valores promedio de LT CD4+ mayores en comparación a las mujeres que padecen de VIH, por lo que se hacen menos propensos a desarrollar formas severas de infecciones, entre ellas la tuberculosis del sistema nervioso central25,26.
Se encontró que los pacientes con VIH tenían 2 veces la frecuencia de tuberculosis del sistema nervioso central, en comparación de los pacientes que no tenían VIH. Esto es corroborado por estudios realizados en Lima e India, donde se encontró incrementado el riesgo de meningitis entre que los pacientes que padecían de VIH y tuberculosis al mismo tiempo18,27, pero no se reportaron diferencias en cuanto a la clínica y a la evolución de la enfermedad27. En otro estudio realizado en Colombia se encontró que los pacientes con VIH tenían mayor probabilidad de desarrollar un compromiso extra pulmonar, siendo las principales formas extra pulmonares las ganglionares y meníngeas25, esto sucedió de forma muy similar en Ucrania28 e Indonesia29. Esto puede deberse a que actualmente la co-infección VIH/SIDA/TB se ha identificado como el principal factor que predispone a desarrollar infección del SNC, por activación de una infección latente o progresión de una enfermedad primaria que suceda después de una infección inicial; debido a que genera un deterioro de la barrera inmunológica, lo que los hace más propensos a desarrollar formas extra pulmonares de tuberculosis, también es muy importante destacar que el riesgo de infecciones diseminadas en este tipo de infección neurológica está directamente relacionado con la disminución del recuento de linfocitos CD427. Por lo que esta población debe ser vigilada muy de cerca, debiendo ser redoblados los esfuerzos por que se traten ambas infecciones de la mejor manera.
Se encontró que las personas consumidoras de alcohol tienen más frecuencia de desarrollar tuberculosis del sistema nervioso central. Esto se corrobora con estudios realizados en Brasil, España y Etiopía, en los cuales el consumo de alcohol se relaciona significativamente al abandono del tratamiento, resistencia y desarrollo de formas extra pulmonares de tuberculosis30-32. Estudios epidemiológicos posteriores confirmaron que el uso de alcohol agudo y crónico predispone a los individuos a la enfermedad por tuberculosis, muy probablemente a través de alteraciones en respuestas inmunes innatas específicas e inespecíficas, como la disminución de la proliferación y respuesta de los linfocitos T CD4 + y CD830,31.
Se tuvo la posible limitación del sesgo de información, esto debido a que la información primaria fue capturada para tener un control de los pacientes que tenían esta enfermedad (y no para la realización de la investigación), por lo que algunos datos pudieron no haber sido recolectados de la mejor forma, sin embargo, se cree que si este sesgo existió fue mínimo, ya que, la gran mayoría de datos fueron tomados como parte de un programa de lucha contra la Tuberculosis, por lo que el personal que lo recolectó está altamente capacitado y sabe la importancia de la obtención de información de calidad. Por lo que los datos brindados pueden servir para la base de futuras intervenciones de mejora de esta realidad.
En conclusión, en el Hospital Dos de Mayo la tuberculosis del sistema nervioso central ocupa el segundo lugar en frecuencia de cualquier tipo de tuberculosis y el primer lugar en los tipos extra-pulmonares; el diagnóstico de VIH, condición de alcoholismo y el género femenino fueron los factores asociados a mayor frecuencia de NTB.














