Introducción
Sepsis, definida como la respuesta desregulada a la infección1 , es una de las causas significativas de ingreso a las unidades de cuidados intensivos. En 2018, la sepsis afectó a entre 27 y 30 millones de personas y entre 7 y 9 millones de personas murieron. La mortalidad varía entre el 15 y el 50% y los sobrevivientes tienen consecuencias a lo largo de sus vidas2 .
La sepsis interfiere con la distribución del flujo sanguíneo sistémico a través de los mecanismos3 , como vasodilatación, trastornos de microcirculación, trastornos de coagulación, etc.4 . Sin embargo, los mecanismos precisos de la lesión celular y la disfunción de los órganos inducida por la sepsis aún no se comprenden plenamente y siguen siendo un área activa de la investigación científica.
Se ha demostrado una relación entre el tamaño de las plaquetas y su actividad inflamatoria y trombótica, lo que las convierte en marcadores asociados con la mortalidad en el paciente crítico5 .
Existen pruebas sólidas de la función del VMP como biomarcador pronóstico en el infarto agudo de miocardio y el accidente cerebrovascular isquémico6-8. Sin embargo, su utilidad en la sepsis tiene pruebas controvertidas. Por lo tanto, el objetivo de este estudio fue evaluar la asociación del VMP y la mortalidad de los pacientes con sepsis a través de una revisión sistemática de la literatura médica.
Métodos
Protocolo
Se realizó una revisión sistemática de la literatura siguiendo las pautas de PRISMA. Se seleccionaron estudios observacionales en adultos que evaluaron la asociación entre el VMP y la mortalidad. El protocolo completo utilizado fue registrado en PROSPERO (CRD42019126134).
Criterios de elegibilidad
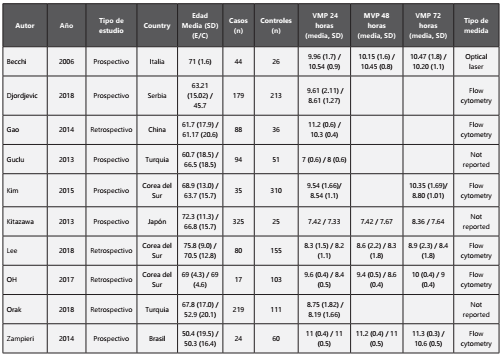
Se realizó la búsqueda de estudios observacionales (cohortes y casos y controles) sin restricciones de idioma, independientemente de la fecha de publicación. Se excluyeron los estudios experimentales, los estudios descriptivos y las revisiones sistemáticas. Se consideraron los participantes adultos con un diagnóstico de sepsis y que fueron hospitalizados por un período mayor de siete días en la unidad de cuidados intensivos. Entre las exposiciones asociadas a la sepsis se evaluaron la edad, el sexo, la puntuación APACHE II y la puntuación SOFA, el nivel de lactato sérico y el VMP medido a las 24, 48 y 72 horas del diagnóstico, así como el tipo de medición del VMP. La medida de resultado primaria fue la mortalidad en los pacientes con sepsis según los factores de exposición.
Fuentes de información
La búsqueda se realizó el 20 de febrero de 2019 mediante las siguientes cinco bases de datos: Scopus, Web of Science, Medline-Ovid, Cochrane Central y Embase.
Selección de estudios
Los resultados de la búsqueda se descargaron en EndNote, donde se identificaron y excluyeron los duplicados. Se realizó una segunda búsqueda de duplicados en línea con Rayyan (http://rayyan.qcri.org). Dos autores (JLV-P y JB-M) revisaron de forma independiente los títulos y los resúmenes según los criterios de inclusión y exclusión; las discrepancias se resolvieron por consenso entre ellos. Por lo tanto, se seleccionaron los estudios pertinentes y los textos completos fueron estudiados en detalle por los mismos revisores. Las discrepancias se resolvieron por consenso.
Recolección de datos
Se extrajo la información de los estudios seleccionados finales en una hoja de Excel desarrollada por los autores. El formulario de extracción incluía: nombre del autor, año, tipo de investigación, país, número de participantes, edad media, número de casos y controles, APACHE II, lactato sérico, VMP a las 24 horas, 48 horas y a las 72 horas, y tipo de medición del VMP. La extracción de datos fue realizada por un revisor (JLV-P) y verificada de forma independiente por otro (JB-M); las discrepancias se resolvieron por consenso entre ellos. Evaluación del riesgo de sesgo Se evaluó de forma independiente el riesgo de sesgo de los estudios mediante la escala de Newcastle Ottawa. Esta escala fue creada para evaluar la calidad de estudios no aleatorizados con el fin incorporar las evaluaciones de calidad en la interpretación de metaanálisis. La NOS evalúa la calidad a partir del contenido, diseño y facilidad de uso en la interpretación del metaanálisis. Está compuesta por ocho ítems, divididos en tres dimensiones (comparación, selección, tipo de estudio) de investigaciones de cohorte, transversales o caso-control. Los datos del estudio se introdujeron en un gráfico en embudo para estudiar la asimetría y evaluar el riesgo de sesgo de publicación.
Análisis estadístico
Para los resultados continuos, las diferencias de medias (MD) y sus IC al 95% o desviación estándar se calcularon mediante el método de la varianza inversa y los modelos de efectos aleatorios. La heterogeneidad entre los estudios se investigó mediante la estadística I2 : 0-30% significa baja heterogeneidad, 30-60% moderada y >60% alta. Se utilizaron las funciones metacont de la metabiblioteca de R 3.5.1 (www.r-project.org).
Se realizó un análisis de subgrupos basado en el corte en función del tiempo de medición del VMP (24, 48 y 72 horas).
Resultados
Resultados de la búsqueda
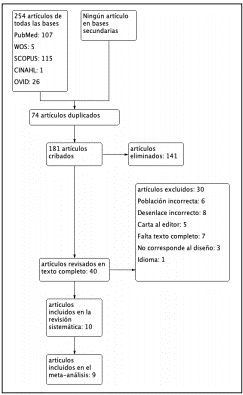
Se evaluó un total de 254 resúmenes. Después de eliminar los duplicados, quedaron 181 artículos, y 40 fueron estudiados en detalle (Figura 1). Se incluyeron diez estudios en la revisión sistemática (características en la Tabla 1) y nueve de estos artículos se incluyeron en el metanálisis.
Estudios incluidos
De los diez estudios incluidos en la revisión sistemática (2195 participantes), se encontraron seis estudios prospectivos y cuatro retrospectivos. La medida de resultado primaria de los diez estudios fue la mortalidad asociada con la sepsis, donde una de las variables de intervención fue el VMP. El protocolo habitual es realizar la VMP 24, 48 y 72 horas para evaluar el riesgo de mortalidad en pacientes con sepsis. Los estudios informaron que 1105 participantes con sepsis murieron después de su diagnóstico. Cuatro estudios9-12, evaluaron pacientes con sepsis con más de 24 horas de desarrollo, realizando mediciones de laboratorio que incluían MPV medidas por láser óptico o por citometría de flujo a las 24, 48 y 72 horas. Tres estudios10,12,13, evaluaron la escala SOFA y solo cuatro estudios11-14, evaluaron el puntaje APACHE II en pacientes con sepsis. Sin embargo, 5 estudios7,9,15-17, no especifican cómo evaluaron el diagnóstico de la sepsis. Así mismo, tres estudios10,11,13, analizó la mortalidad asociada al lactato y a la sepsis entre sus variables. Sólo se incluyeron nueve estudios en el metanálisis; el estudio Kitazawa7 no se incluyó porque no se pudieron obtener la desviación estándar y los intervalos de confianza para el número de casos o controles, y no hubo respuesta del autor para completar los datos. Los estudios informaron que la VMP fue medida por láser óptico o por citometría de flujo.
Riesgo de sesgo de los estudios incluidos
La Figura 2 describe el riesgo de sesgo por ítem. El estudio de Djordjevic16 tenían un alto riesgo de sesgo en las dimensiones de selección, comparabilidad y exposición/resultados.
Efecto de las intervenciones
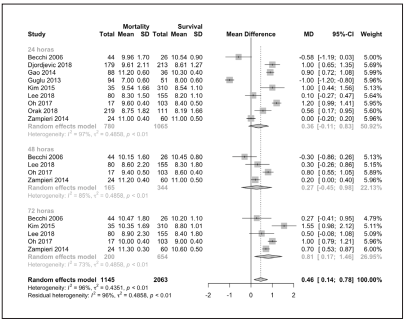
Los nueve estudios incluidos en el metanálisis muestran que la VMP medida a las 24 horas no muestra diferencias en el grupo de pacientes con sepsis que murieron en comparación con los que sobrevivieron (780 fallecidos versus 1065 no fallecidos; MD 0.36; IC95% -0.21 a 0.93; I2 =97%; p= 0.2207; Figura 3). Cuatro estudios que también midieron la VMP a las 48 horas no muestran diferencias en el grupo de pacientes con sepsis que murieron en comparación con los que sobrevivieron (165 fallecidos versus 344 no fallecidos; MD 0.29; IC95% -0.14 a 0.72; I2 =85%; p= 0.1895; Figura 3). Finalmente, cinco estudios midieron la VMP a las 72 horas y demostraron que la VMP fue mayor en el grupo de pacientes con sepsis que murieron en comparación con el grupo que sobrevivió (200 fallecidos versus 654 sobrevivientes; MD 0.83; IC95% 0.53 a 1.13; I2 =85%; p= < 0.0001; Figura 3). En general, se demostró que la VMP fue mayor en el grupo de pacientes con sepsis que murieron en comparación con el grupo que sobrevivió (1145 fallecidos versus 2063 sobrevivientes; MD 0.46 ; IC95% 0.14 a 0.78]; Tau2 = 0.49; H= 4.76 [4.10; 5.51]; p=0.0048; Figura 3).
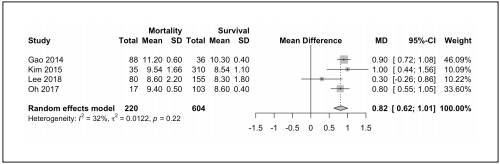
Con respecto a los cuatro estudios que contemplaron el valor de APACHE II en la mortalidad asociada a la sepsis, se observa que ha sido mayor en el grupo de pacientes con sepsis que murieron en comparación con el grupo que sobrevivió (MD 0.82; IC95% 0.62 a 1.01; I2 =32%; Tau2 = 0.01; H=1.21 [1.00; 2.03]; p=< 0.0001; Figura 4).
Finalmente, tres estudios evaluaron el valor del lactato sérico en la mortalidad asociada a la sepsis y no mostraron diferencias en el grupo de pacientes con sepsis que murieron en comparación con los que sobrevivieron (MD 2.07; IC95% -0.48 a 4.62; p=0.11; I2 =85%).
Discusión
Nuestro estudio encontró que el VMP a las 72 horas es significativo con respecto a la mortalidad en pacientes con sepsis. Se infiere que los pacientes con VMP más alto tienen un mayor riesgo de muerte en comparación con los pacientes con VMP más bajo en condiciones de sepsis. Demostramos que el valor de APACHE y del lactato sérico es más elevado en las personas que murieron en comparación con las que no murieron en condiciones de sepsis.
Uno de los factores de riesgo independientes para los pacientes de la UCI es la disminución del recuento de plaquetas. El VMP es una medida del volumen de plaquetas y cuando el consumo de plaquetas aumenta, la médula ósea produce más plaquetas inmaduras. Esto provoca un aumento del valor del VMP18.
Se ha postulado que el tamaño de las plaquetas no está relacionado con la edad, sino con la clase de ploidía del megacariocito que produce las plaquetas. El aumento de la ploidía megacariocitaria ocurre en casos de trombocitopoyesis aumentada19.
En condiciones fisiológicas, la cantidad de plaquetas en la sangre puede mantenerse en un estado de equilibrio mediante la regeneración y la eliminación. Por lo tanto, tanto el número de plaquetas como su morfología se mantienen relativamente constantes. En condiciones fisiopatológicas, cualquier factor que pueda inhibir la regeneración plaquetaria, aumentar su activación o acelerar su muerte una vez superada la capacidad de autorregulación provocará cambios tanto en el recuento plaquetario como en la morfología y, por tanto, en los índices plaquetarios20.
Las afecciones inflamatorias y trombóticas pueden cambiar el tamaño de las plaquetas. El VMP es el índice plaquetario más comúnmente utilizado y es medido rutinariamente en el conteo sanguíneo completo por el analizador automático21. VMP es la relación entre el número de plaquetas y se mide en femtolitros. Las plaquetas más grandes son más reactivas que las más pequeñas, ya que pueden liberar más fácilmente mediadores químicos en respuesta a estímulos endógenos o exógenos22.
La septicemia frecuentemente afecta a las plaquetas y puede causar trombocitopenia23. Por lo tanto, es posible que el aumento del VMP sea causado por un aumento de la producción de plaquetas más grandes y/o más jóvenes como reacción a la destrucción de plaquetas relacionada con la septicemia24. La sepsis es un mecanismo de defensa inflamatoria no específico. Se considera un proceso generalizado en el que pueden participar todos los órganos y sistemas. El sistema hemostático no es una excepción y se altera con frecuencia durante la sepsis25. Se ha demostrado que la coagulación y la activación/hiperagregación plaquetaria pueden ocurrir en una fase temprana de este síndrome. Se propone que desempeñen un papel importante en la patogénesis del síndrome de disfunción de órganos múltiples (SOP)26. Una revisión sistemática, realizada por Tajarernmuang P. et al. (3 , en 11 estudios (n=3724), que tuvo como objetivo determinar si existe asociación entre el VMP y la mortalidad en pacientes críticamente enfermos. Los autores tomaron como desenlace primario la mortalidad en pacientes hospitalizados en la unidad de cuidados intensivos o pacientes con sepsis.
Una revisión sistemática, realizada por Tajarernmuang P. et al.3 , en 11 estudios (n=3724), que tuvo como objetivo determinar si existe asociación entre el VMP y la mortalidad en pacientes críticamente enfermos. Los autores tomaron como desenlace primario la mortalidad en pacientes hospitalizados en la unidad de cuidados intensivos o pacientes con sepsis.
De los 11 estudios incluidos, sólo seis estudios compararon la mortalidad en pacientes con sepsis. Los autores reportaron que no existe diferencias significativas respecto a la mortalidad en los pacientes con sepsis en función de los valores de VMP (SMD 0.166; IC95% -0.215 a 0.546; p=0.393).
Considerando la evidencia publicada, nuestro objetivo primario fue evaluar la asociación del VMP y la mortalidad de los pacientes con sepsis, mientras que en la revisión sistemática de Tajarermuang P., et al3 , evalúan de forma general a todos los pacientes hospitalizados en la unidad de cuidados intensivos. Otro punto es el número de bases de datos consultadas. Mientras que nuestro estudio realizó la búsqueda en cinco bases de datos, el estudio de Tajarermuang P., et al3 sólo realizaron la búsqueda en 3 bases. El número de hallazgos menor en nuestro estudio se debe a la especificación de la pregunta de investigación, de forma que nuestro estudio incluyó sólo 10 estudios mientras que el realizado por Tajarermuang P., et al3 incluyeron a 11 investigaciones. Tanto nuestro estudio como el de Tajarermuang P., et al3 realizaron la evaluación del riesgo de sesgo a través de la herramienta Newcastle Ottawa Scale. Respecto al análisis estadístico, nuestro estudio analizó las variables contínuas con la diferencia de medias y desviación estándar según la homogeneidad del factor de medición, a diferencia del estudio de Tajarermuang P., et al3 que tomaron como medida de efecto a la diferencia de medias estandarizada y la desviación estándar, lo que dificulta su interpretación para la decisión clínica. Tanto nuestro estudio como el de Tajarermuang P., et al3 aplicaron el método de varianza inversa de Dersimonian y Laird y modelo de efectos aleatorios.
La relevancia de nuestros hallazgos radica en que el VMP es reportado en el hemograma de rutina. Dado que su coste es bajo y su disponibilidad es global, lo que lo convierte en un biomarcador rentable y con un valor pronóstico significativo. Las limitaciones de este estudio se centraron en la heterogeneidad, considerando que muchos de los estudios incluidos fueron retrospectivos, no obstante, los estudios mostraron resultados y unidades que difieren de su método de medición, por lo que la heterogeneidad clínica puede estar presente. Además, no se pudo encontrar un punto de corte que predijera la mortalidad por la diferencia entre los valores de referencia y las muestras diarias de VMP reportadas en los diferentes estudios. Esta diferencia se debió a que los estudios reportaron mediciones de VMP con diferentes técnicas, aunque todas se expresaron en femtolitros; algunos lo midieron con impedancia eléctrica, otros con métodos ópticos y otros no reportaron la forma de medición. El VMP depende de factores como el anticoagulante utilizado. Por lo tanto, tres estudios utilizaron EDTA, lo que significa que las mediciones deben realizarse dentro de la primera hora de la venopunción. Sin embargo, los estudios no describen el tiempo transcurrido entre la toma de la muestra y su procesamiento; sólo podemos asumir que se siguieron protocolos estándar. Afecciones como el tabaquismo, las enfermedades hematológicas, neoplásicas, inflamatorias y las transfusiones también aumentan el tamaño de las plaquetas, y muchas de estas variables no se tuvieron en cuenta en los criterios de exclusión de los diferentes estudios.
En conclusión, con los resultados de este estudio podemos afirmar que el aumento de la VMP está asociado a una mayor mortalidad en pacientes con sepsis, especialmente durante las 72 horas de evolución de las características clínicas