Introducción
El molusco contagioso es una infección cutánea causada por un virus de ADN de doble cadena, de la familia poxvirus, género Molluscipoxvirus (virus del molusco contagioso), del cual existen cuatro subtipos1. El tipo I causa entre el 75 y el 96% de las lesiones y es el más común en los niños; el tipo II predomina en individuos con VIH/SIDA y se le considera de transmisión sexual1-3 los tipos III y IV son infrecuentes. Los cuatro subtipos causan manifestaciones clínicas simila res y afectan cualquier área corporal4. El tropismo de estos virus por el epitelio epidérmico y del folículo piloso4,5 explica la semiología de las lesiones cutáneas y el uso del término “pox” (pústula ó vesícula en inglés antiguo) para nombrar las dermatosis eruptivas que causan.
Desde la erradicación de la viruela, el virus del molusco con tagioso (VMC) es el único poxvirus con relevancia clínica para el ser humano4-6. Tiene distribución mundial, con una inci dencia del 0,1 al 5% entre la población general7, aunque la infección es más común en tres grupos poblacionales: niños con algún trastorno de la barrera cutánea (principalmente dermatitis atópica), adultos jóvenes sexualmente activos e inmunosuprimidos1,4,6,8. En personas mayores de 50 años se ha descrito una prevalencia de anticuerpos hasta del 39%, por lo tanto, se trata de una infección muy frecuente7.
El VMC se trasmite por contacto directo entre individuos in fectados, durante las relaciones sexuales o mediante objetos contaminados, principalmente ropa, toallas, tintas y agujas para tatuar. También se ha descrito transmisión congénita, e indirecta a través de piscinas1,2. La autoinoculación es fre cuente por manipulación o rasurado. El periodo de incuba ción promedio es de 14 a 50 días4 y las lesiones suelen au tolimitarse luego de 6 a 9 meses, aunque en algunos casos pueden persistir hasta 3 ó 4 años2.
La lesión típica de molusco contagioso (MC) es una pápula eucrómica o de tono perlado, que mide entre 2 y 5 mm de diámetro2, con superficie en forma de cúpula y una depresión central que le confiere su aspecto umbilicado característico7. Afecta cualquier superficie muco-cutánea pero el compro miso de las mucosas es infrecuente. Se ha descrito MC en los labios, la región peri-oral y la mucosa genital en adultos sexualmente activos8. Cuando las lesiones comprometen los párpados o la piel adyacente a las conjuntivas, pueden cau sar conjuntivitis crónica1,2,9. Las lesiones palpebrales también afectan a niños atópicos3 probablemente asociadas al rasca do y al uso crónico de corticoides tópicos en la zona5, sin em bargo, se considera una localización atípica en los adultos2,5, donde el MC suele confundirse con diferentes dermatosis infecciosas y tumorales.
En 2018 Rosner y Zloto4 propusieron clasificar los moluscos palpebrales en seis variantes clínicas: nodular umbilicada (65% de los casos), conglomerada (14% de los casos), grande (entre 5 y 10 mm) ó gigante (mayor de 10 mm), inflamada (2 casos), eritematosa (1 caso) y pediculada (1 caso). La variante conglomerada del MC fue descrita previamente por Chen y cols. en 2013 bajo la denominación “strawberry-like” debido a su aspecto 5, similar a los aquenios de la fresa.
A continuación, se presentan los casos de dos adultos jóvenes inmunosuprimidos, con MC palpebrales, en quienes el diag nóstico clínico inicial fue incorrecto. La histopatología permitió hacer el diagnóstico definitivo y ambos pacientes recibieron tra tamiento con métodos destructivos, sin complicaciones.
Descripción de los casos
El primer caso es un hombre de 38 años, con antecedentes de dermatitis seborreica y pápulas faciales permanentes de 6 me ses de evolución, quien consultó por exacerbación de la des camación en el cuero cabelludo y crecimiento progresivo de una de las lesiones papulares en el párpado inferior izquierdo durante el mes previo a la consulta (Figura 1). Esta lesión inicial mente fue interpretada como hiperplasia sebácea y no había recibido tratamiento. Se realizó una biopsia escisional en la cual se observaron las células típicas del MC (Figura 2). Teniendo en cuenta el tamaño y localización de la lesión, además del diag nóstico de dermatitis seborreica, se solicitó prueba de ELISA para VIH que fue positiva. El paciente no aceptó realizar la prue ba confirmatoria y se desconoce su evolución.
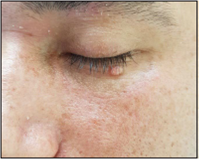
Figura 1 Pápula eucrómica única de 0,8 cm, superficie conglomerada, sin umbilicación central, en el párpado inferior izquierdo.
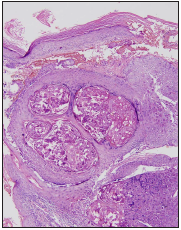
Figura 2 Histopatología del molusco contagioso que muestra los típicos cuerpos de inclusión (Hematoxilina-eosina, x40).
El segundo caso es una mujer de 23 años, con antecedentes de lupus eritematoso sistémico (LES) en tratamiento inmu nosupresor con prednisolona (5 mg/día), hidroxicloroquina (400 mg/día) y azatioprina (50 mg/día) desde hacía cuatro años, quien consultó por pápulas asintomáticas de un año de evolución en el párpado izquierdo, con aumento progresivo en número y tamaño (Figura 3). El especialista que la exami nó inicialmente interpretó las lesiones como verrugas virales secundarias a su condición de paciente inmunosuprimida, sin embargo, la biopsia de una de ellas confirmó el diagnóstico de MC. Bajo anestesia local se realizó extracción de las lesio nes con una pinza hemostática curva. En su último control, la paciente permanecía sin recurrencia del MC, un año después del procedimiento.
Discusión
El diagnóstico de MC es fundamentalmente clínico2-4. La le sión típica suele ser reconocida fácilmente, sin embargo, las lesiones irritadas, excoriadas o modificadas por tratamientos e intervenciones previas pueden generar duda. En tales ca sos, la dermatoscopia permite magnificar los detalles semio lógicos de la pápula y determinar si se requiere del estudio histopatológico para confirmar el diagnóstico2,3. Cuando se afectan los párpados, por tratarse de una localización atípi ca del MC en los adultos, la dificultad diagnóstica puede ser mayor y se convierte en un reto, aún para los especialistas.
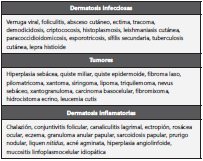
En un hospital oftalmológico europeo se reportó que sólo el 60% de los pacientes con MC en los párpados fueron correcta mente diagnosticados en su primera consulta, y algunos requi rieron hasta siete consultas10. Los dos pacientes de esta serie ha bían consultado en varias ocasiones a sus médicos de atención primaria y cada uno de ellos había sido previamente examinado por un dermatólogo, considerando otros diagnósticos como hiperplasia sebácea, verruga viral y chalazión. Los principales diagnósticos diferenciales de MC se ilustran en la tabla 1.
La susceptibilidad de los individuos inmunosuprimidos a la infección por el virus del MC ha sido bien documentada en la literatura5,7. Los pacientes infectados por el virus del VIH tienen una incidencia de MC que varía del 18%6,8 al 30%7, que se incrementa a medida que progresa la inmunodeficiencia por disminución de los linfocitos T CD4+5. Se ha sugerido que lesiones numerosas, localizadas en la cara, que miden más de 0,5 cm de diámetro, o refractarias al tratamiento, son marcadores del avance dela inmunosupresión secundaria a la infección por VIH5,6. En 1999 Pérez-Blázquez y cols. describie ron la relación entre MC palpebral en pacientes con VIH y el recuento bajo de linfocitos T CD4+11. Se considera que el MC es la infección viral del párpado más común en pacientes con SIDA11 y puede ser la manifestación inicial de la enfermedad12.
En la biopsia de una lesión típica de MC se observa la pápula formada por lóbulos epidérmicos hiperplásicos con querati nocitos voluminosos que contienen los denominados cuer pos de Henderson-Petterson (inclusiones eosinofílicas)3,6. La masa central de células córneas infectadas por el virus con forma la umbilicación central característica del MC3. La pre sencia de un túnel queratinizado debajo de esta umbilicación sugiere que el origen de la proliferación celular que se ob serva en el MC son las células epiteliales de la vaina radicular externa del folículo piloso13.
En el primer caso de esta serie, el examen histológico de la lesión permitió confirmar el diagnóstico de MC y orientar así la sospecha de infección por VIH. Un estudio colombiano realizado en un centro dermatológico de referencia reportó una prevalencia de infección por VIH de 3,9% en adultos con diagnóstico de MC; todos los pacientes con VIH presentaron lesiones faciales, lo cual sugiere que un adulto que consulta por MC en la cara tiene casi cuatro veces el riesgo de estar infectado por VIH14.
En el segundo caso ocurrió igual. A pesar de la presentación típica de pápulas umbilicadas y antecedente de LES en trata miento inmunosupresor, la localización de las lesiones en el borde libre de ambos párpados retardó el diagnóstico hasta el momento de la biopsia.
Según la clasificación clínica de Rosner y Zloto4, los dos pa cientes que reportamos corresponden a las variantes MC conglomerado (Figura 1) y MC nodular umbilicado (Figura 3), dos presentaciones que han sido descritas en pacientes inmunosuprimidos, y en las que la biopsia no solo es útil para confirmar el diagnóstico, sino que permite descartar otras dermatosis infecciosas graves, que cursan con manifestacio nes clínicas similares o pueden coexistir junto a la lesión de MC, como la histoplasmosis y la criptococosis12.

Figura 3 Pápulas entre 0,2 y 0,5 cm en el borde libre del párpado izquierdo. Nótese la relación con los folículos pilosos (párpado superior) y la umbilicación (párpado inferior).
Teniendo en cuenta que en individuos inmunosuprimidos las lesiones de MC tienden a la diseminación y no involucionan en forma espontánea, los dos pacientes de esta serie fueron tratados con métodos mecánicos: resección quirúrgica en el primero y extrusión con pinza en la segunda. Los principales riesgos de los métodos mecánicos en el tratamiento de las lesiones palpebrales son cicatrización anormal, hipo e hiper pigmentación residual y pérdida de las pestañas9. Otras al ternativas son: raspado con cureta, drenaje/ aspiración con aguja fina y láser de colorante pulsado2.
En conclusión, se presentan dos pacientes jóvenes inmuno suprimidos con moluscos contagiosos palpebrales, lesiones de difícil reconocimiento clínico, debido a su amplio diag nóstico diferencial. En el primer caso, a pesar de tratarse de una pápula única, el tamaño de la misma (0,8 cm), así como los antecedentes de exacerbación de la dermatitis seborreica, sugerían infección por VIH-SIDA, sin embargo, no se sospe chó inicialmente el diagnóstico de MC. En el segundo caso se conocían los antecedentes de tratamiento inmunosupre sor, pero las lesiones fueron confundidas con verrugas. Por lo tanto, todas las pápulas localizadas en los párpados de mandan una aproximación semiológica precisa y detallada, que permita identificar oportunamente la presencia de MC, particularmente en individuos inmunosuprimidos.