A partir de la segunda mitad de los años ochenta, pero con mayor énfasis en los noventa, se inició un proceso de reconfiguración de los sistemas de salud bajo la presión de un conjunto de factores extra-sectoriales y sectoriales, y bajo el influjo de la globalización de la política y la economía y la emergencia de nuevos actores en la esfera internacional de la toma de decisiones en salud. Este proceso de cambio estuvo marcado por la versión neoliberal de la política y del desarrollo económico y social. Salud, por una multitud de factores, no pudo mantenerse al margen de estas concepciones.
Entre los factores extrasectoriales que determinaron la reforma de los sistemas de salud se encontraron:
La crisis del Estado de Bienestar y la emergencia de las concepciones políticas neoliberales 1;
La desregulación y minimización del rol conductor del Estado de los procesos de desarrollo;
La necesidad de contener la escalada de costos de los sistemas de salud como parte de la reducción de los gastos públicos de carácter social;
La crisis de financiamiento de los esquemas de seguridad social por las modificaciones de las estructuras demográficas, con el consiguiente envejecimiento de la población;
El desempleo creciente de amplias masas de población y la emergencia de la economía terciaria en países industrializados y no industrializados;
La emergencia del capitalismo basado en la información 2 y la necesidad de acomodar los sistemas de salud a los circuitos económicos, políticos, tecnológicos y culturales hegemónicos;
La desmovilización de la fuerza de presión de los movimientos sociales organizados, como efecto secundario a la transnacionalización de la economía y el comercio, y a los cambios políticos e ideológicos operados en la última década del siglo XX.
Entre los factores sectoriales se destacaron:
La revolución tecnológica y la obsolescencia moral del equipamiento y la base material y técnica de los servicios de salud;
La escalada de los costos de las funciones de producción para la atención de la salud;
La revolución de las expectativas de la población con los sistemas y servicios de salud, que reclaman mayores oportunidades de elección y solución a sus problemas;
La emergencia de grupos de presión sectoriales y extrasectoriales (ambos nacionales y extranjeros, expresión estos últimos de la globalización del negocio de la salud) por lograr mayores cuotas de participación en el mercado de salud;
La discusión acerca de la eficacia, eficiencia y equidad de los servicios de salud;
El discurso neoclásico en salud y la debilidad del acomodo de las teorías y metodologías alternativas al mismo, para ofrecer respuestas adecuadas a las necesidades de transformación de los sistemas de salud contemporáneos;
La hegemonía de los organismos internacionales de financiamiento y crédito, en la oferta de cooperación para el desarrollo de procesos de reforma institucionales de ministerios de salud e institutos de seguridad social.
Ante las presiones extrasectoriales y sectoriales enunciadas se inició el proceso de reacomodo de los sistemas de salud a los cambios macro que se sucedían en las sociedades latinoamericanas y a las reformas de los Estados nacionales. La lectura de los problemas se hizo a través de la visión política y económica del neoliberalismo que realizó una crítica profunda a los logros alcanzados por el Estado de Bienestar en relación con el desarrollo económico y social, embate que arrastró a los sistemas de salud. El discurso neoliberal en salud se tornó hegemónico y las agendas de cambio de los sistemas de salud, en prácticamente todos los países, adoptaron acríticamente las concepciones que sobre el particular emergieron de la Universidad de Harvard y del Banco Mundial.
Desde la macroeconomía emergió una presión enorme para reducir la participación pública dentro de los gastos nacionales de salud. Los gobiernos necesitaron hacer uso de una proporción significativa del Producto Interno Bruto-PIB para pagar sus compromisos con la deuda externa, y los sectores sociales se convirtieron en una fuente de ahorro que les permitiera asumir esos pagos.
Las reformas de los sistemas de salud formaron parte de los programas de estabilización y ajuste estructural que recorrieron todo el continente, bajo el influjo del Fondo Monetario Internacional. Si bien en los discursos, en los años ochenta y noventa, prácticamente todos los países del continente adoptaron las concepciones y los discursos neoliberales en sus aplicaciones a salud, sólo unos contados países de la región emprendieron reformas profundas que llevaron a la práctica social esos conceptos. Algunos gobiernos aplicaron la receta neoliberal de salud al pie de la letra, pero la mayoría no tuvieron el espacio político necesario para asumir los costos políticos de reformas tan radicales.
Lo que parecía ser un modelo homogenizador encontró en las realidades nacionales formas de expresión que lo alejaron bastante de las concepciones que sobre el particular los organismos de crédito y financiamiento impulsaban. Varios gobiernos de la región de las Américas sopesaron el peso político de envolver a sus sistemas de salud en procesos radicales de cambio y se limitaron a lo que se ha dado en llamar la "reforma silenciosa" que no es más que el vaciamiento de la capacidad política, técnica y operativa de las instituciones básicas de los sistemas de salud latinoamericanos, al disminuir los gastos recurrentes de estas instituciones o al no crecer al ritmo necesario para asumir el crecimiento vegetativo de la población, ni las necesidades de salud emergentes y reemergentes. Así mismo, la falta de capacidad para desarrollar el rol de conducción, negociación y concertación correspondientes a los ministerios de salud, o para promover la salud mediante políticas públicas saludables y saldar las deudas sociales y sanitarias existentes.
Otros gobiernos optaron por opciones de optimización y transformación de sus sistemas de salud teniendo en cuenta la especificidad de sus situaciones nacionales, su propia historia, el caudal de logros y éxitos acumulados, el rol de la salud dentro de sus procesos de desarrollo y de sus concepciones de los derechos humanos fundamentales, la igualdad en el acceso a los beneficios y la equidad en la protección frente a los riesgos, la solidaridad y la redistribución de la riqueza nacional con justicia social 3. En tales casos los pasos para la reforma de los sistemas de salud han sido cautelosos, se ha puesto el énfasis en las necesidades emergentes de la salud de la población y no han primado las concepciones neoliberales, ni se ha hecho uso de las fuerzas del mercado en salud como elementos autorreguladores de los sistemas y servicios de salud. La contribución de salud a la construcción de la democracia sustantiva ha sido un elemento determinante en la toma de decisión para elegir los cambios necesarios.
En los años en que hizo eclosión la reforma de las instituciones sectoriales, desde la microeconomía se introdujeron en salud una serie de conceptos que reconfiguraron la visión de la atención en salud. Un documento del Banco Mundial, el Informe sobre el Desarrollo Mundial 4, publicado en 1993, fue dedicado a salud: Invertir en salud. Los conceptos utilizados allí se convirtieron en el substrato dominante para la negociación de créditos para el apoyo a la reforma de los sistemas de salud en el continente americano, y por tanto, con una buena dosis de oportunidad (dadas las condiciones internacionales y nacionales de contexto apuntadas anteriormente), alimentaron la visión de la política de salud para nuestros países y nutrieron de argumentos técnicos a funcionarios foráneos y domésticos, en la década que recién culmina.
Las bases de sustentación del documento citado del Banco Mundial, que contó con el apoyo de la Organización Mundial de la Salud-OMS 5 y de varias escuelas de salud pública y grupos de investigación prestigiosos de los países industrializados 6, fueron:
Existe una asignación equivocada de recursos en los sistemas de salud, dedicándose una proporción de los mismos a intervenciones de escaso beneficio, en función de los costos.
La inequidad, ineficiencia e ineficacia de los sistemas de salud actuales.
La necesidad de utilizar adecuadamente los escasos recursos de los países en desarrollo mediante una estricta definición de las externalidades de las acciones de salud y la focalización del gasto público en los más pobres.
La promoción de la competencia como factor de eficiencia y de ampliación de las oportunidades de elección por los usuarios de servicios de salud.
La asunción de riesgos compartidos entre financiadores y prestadores de servicios.
La separación de funciones de regulación, financiamiento, articulación y prestación de servicios de salud.
El adecuado uso de recursos privados y de organizaciones no gubernamentales para la atención de la salud, restringiendo el campo de actuación de lo público a la satisfacción de bienes públicos y la generación de canastas básicas de atención con criterios de costo/beneficio.
La recuperación de costos y establecimiento de cuotas moderadoras en el uso de los servicios de salud.
La descentralización hacia niveles subnacionales y la privatización o externalización de servicios públicos.
La subsidiaridad del Estado en Salud, es decir la responsabilidad primordial del individuo y las familias por su salud.
La desideologización y despolitización de la salud pretendiendo darle un carácter neutralmente tecnocrático a los procesos de cambio en salud.
El modelo que sirvió de base a las concepciones en que se basó el discurso neoliberal en salud fue el de la competencia administrada (managed competition) desarrollado en los Estados Unidos a partir de los años 70 7. Este modelo se experimentó en diferentes países europeos a partir de los ochenta. En los años noventa muchas de esas experiencias están bajo el embate de la crítica en Europa 8 y en Latinoamérica y el Caribe, aunque aún persisten quienes consideran que tales sistemas aún están por demostrar sus virtudes, en las condiciones de Latinoamérica y el Caribe.
EL CONTEXTO DE LOS SISTEMAS DE SALUD EN EL AÑO 2000
Algunas estadísticas oficiales de las Naciones Unidas revelan que la situación económica y social de los países latinoamericanos se hizo más inequitativa a partir de los años ochenta. En el decenio de 1980 el 10 % más rico de la población latinoamericana incrementó en un 10 % sus ingresos, mientas que el 10 % más pobre vio reducido sus ingresos en un 15 % 9. De otra parte, la participación del 20 % de los países más pobres del mundo en la riqueza mundial, pasó del 2,3 % en 1960 al 1,1 % en 1997.
Según el Informe sobre Desarrollo Humano de 1997 9, el número de pobres (medido a través del ingreso de dos dólares diarios) en América Latina y el Caribe aumentó del 22 % de la población total en 1987 al 24 % en 1993, agrupando a una masa de 110 millones de personas. En ese mismo período, 42 millones de ciudadanos latinoamericanos clasificaba como adulto analfabeto, 55 millones no tenían acceso a servicios de salud, 109 millones carecían de acceso al agua potable, 5 millones de niños menores de cinco años se encontraban desnutridos, 190 madres por cada 100,000 nacidos vivos morían por causas relacionadas con el embarazo, parto y puerperio y 36 millones de latinoamericanos no sobreviviría a la edad de 40 años. La pobreza de ingreso que había comenzado a disminuir desde los años 50 hasta los 70, aumentó a niveles mayores que los de 1970.
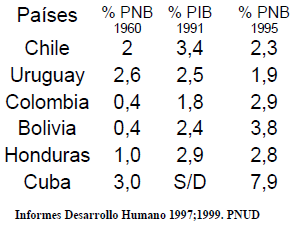
Mientras que los países industrializados están invirtiendo el 6,3 % del PNB como gasto público en salud, el conjunto de los países latinoamericanos sólo gastan el 2,5 % del PNB como gasto público en salud 9, en cifras de 1997 (Tabla 1).
De una serie de 20 países latinoamericanos estudiados, comparando los Informes de Desarrollo Humano del PNUD de 1997 y 1999, solo 11 de ellos aumentaron la participación del gasto público como proporción del PNB. El resto tuvieron disminuciones en la participación pública dentro de los gastos nacionales de salud. De otra parte, entre 1960 y 1991, los países industrializados aumentaron el gasto en salud como proporción del PBI de 4,5 a 9,7 y del gasto en salud sólo el 33,6 % correspondió a gasto privado.
Si bien es indispensable incrementar la eficiencia de los sistemas de salud latinoamericanos es impensable que se pueda superar las barreras de acceso a servicios de salud e impactar la situación de salud de los países de la Región, así como disminuir las brechas sin aumentar el gasto público en salud 10. El Informe de la Salud Mundial de 1999, publicado por la OMS, reconoce que si las proporciones de gasto público en salud invertidas por los países en vías de desarrollo no se incrementan, será imposible romper el círculo de la pobreza y mejorar el estado de salud de las poblaciones de estos países 11.
Esta misma fuente plantea que muchos países en desarrollo han concebido el gasto en salud como un gasto improductivo y han hecho todos los esfuerzos posibles por reducirlo, lo cual ha sido una perspectiva dominante de los ministerios de finanzas. La OMS sugiere que si bien no es recomendable, desde el punto de vista de eficiencia macroeconómica, que los países inviertan más del 9 % del PIB en salud, no puede pretenderse que con inversiones del 2 % del PIB se pueda lograr alcanzar coberturas mínimas de servicios de salud para toda la población 11.
En este contexto los pocos procesos serios de transformación de los sistemas de salud, iniciados al calor de las modificaciones políticas y económicas de los años ochenta y noventa, no han sido rigurosamente evaluados en su capacidad de provocar cambios significativos en el mejoramiento del desempeño de los sistemas de salud latinoamericanos, en la disminución de brechas en el acceso a servicios de salud, ni por el impacto logrado en la situación de salud y en la reducción de diferenciales entre distintos grupos sociales. Algunos estudios sobre realidades europeas y latinoamericanas apuntan a reconsiderar algunas dimensiones claves del modelo neoliberal en salud, como veremos más adelante. Pero más allá de estas consideraciones no se ha hecho la evaluación de la contribución que tales experiencias han hecho a la estabilidad y legitimidad de proyectos de gobierno, a la construcción de ciudadanía, a la cohesión social, a la profundización de la democracia sustantiva, a la redistribución de la riqueza social, la solidaridad, la justicia social y la disminución de la pobreza y el incremento de la equidad social en nuestros países.
Hay que reconocer que, a pesar de los discursos, una buena cantidad de países, no han puesto énfasis real en estas transformaciones y bajo un manto de reforma han encontrado las vías para acceder a dinero de créditos y de cooperación internacional no reembolsable, sin tocar apenas los temas de fondo de los sistemas de salud. Ello ha significado, de hecho, que no se ha logrado que estas transformaciones mejoren la redistribución social de los beneficios del desarrollo para todo esa masa enorme de marginados, excluidos y víctimas de los modelos de desarrollo exclusivistas latinoamericanos.
La realidad de las reformas de los sistemas de salud latinoamericanos, ha estado más vinculada a los grupos de interés beneficiarios de esos discursos y de los recursos movilizados en su nombre (grupos técnicos ejecutores de proyectos de reforma, firmas consultoras beneficiadas con proyectos, grupos económicos involucrados en el negocio de la salud, intereses políticos y económicos extrasectoriales, grupos académicos que desarrollan experiencias de campo y otros) que a los intereses y necesidades de salud de la población que debía ser impactada mediante el mejoramiento de las condiciones y modos de vida reales.
LA CONFUSIÓN DE LOS TÉRMINOS
Uno de los primeros temas que ha llamado la atención de los salubristas es el de definir qué es la reforma. Ello más que un tema semántico es un problema de fondo, ya que en ocasiones se confunde atención de la salud, con atención a las enfermedades, el término más impreciso de cuidados de salud o el más abarcativo de promoción de la salud. Todo ello tiene implicaciones importantes para el contenido y la extensión del concepto y para los esfuerzos de transformación de los sistemas de salud que se impulsen.
Si cuando nos referimos a la reforma de los sistemas de salud puede haber tantas connotaciones diferentes y procesos de transformación disímiles, ello significa que el tema que abordamos no puede encasillarse en conceptos únicos y bien delimitados. ¿Qué es la reforma, entonces?
La reforma, en distintos países y contextos, puede ser adjudicada a alguno o varios de los ejes de transformación siguientes, que evidentemente son diferentes y algunos de ellos antagónicos:
La expresión en salud del ajuste estructural de las economías que pone a tono a las instituciones sectoriales, con las exigencias macro políticas y macroeconómicas;
Una propuesta financiera en Salud, que enfatiza el costo/beneficio de las acciones, las canastas básicas de servicios de atención, la focalización de la atención pública en los pobres, y la recuperación de costos, mediante el cobro de servicios a todo el que pueda pagar;
El recorte de la misión social coincidente con una nueva concepción del contrato social en salud;
El replanteamiento crítico de las bases teóricas y metodológicas de las intervenciones en salud (sectoriales, extrasectoriales e intersectoriales);
La reestructuración administrativa y la desburocratización;
La producción social de la salud y la democracia participativa en Salud.
A pesar de todo lo anterior, la reforma a veces y en determinados contextos, se ha reducido al discurso político público y a las gestiones de apoyo internacional para salud, bajo compromisos de transformación de las instituciones fundamentales de salud, que sin embargo no conducen la voluntad política hacia decisiones reales de cambio y permiten seguir haciendo lo mismo de "antes".
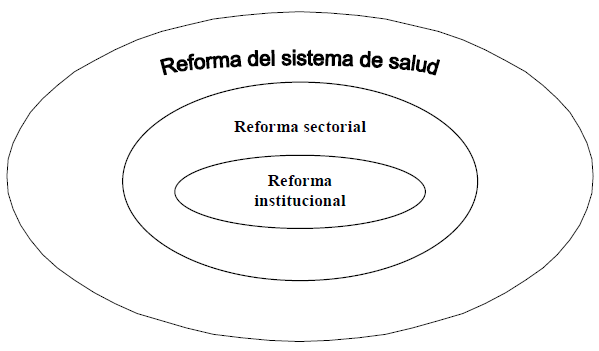
En fin, vista de otra manera, la reforma puede ser institucional, sectorial o implicar una concepción más amplia de sistema de salud (Figura 1)' Así mismo, la reforma puede 12:
restringirse a cambios institucionales,
extenderse a todo el sector de la salud, involucrando a prestadores, formadores de recursos humanos e institutos de investigación y desarrollo de tecnología de la salud e, incluso,
involucrar a acciones de políticas públicas saludables, gerencia social de la salud, mejoramiento de condiciones, estilos y modos de vida de la población en una visión de producción social de la salud, consecuentes con la democracia participativa.
Según la OMS, "el sistema de salud se puede definir como el conjunto de todas las organizaciones, instituciones y recursos dedicados a la actividad sanitaria. Una actividad sanitaria se define como todo esfuerzo desplegado en el ámbito de los servicios de salud personales o de los servicios de salud pública, o bien en el desempeño de una actividad intersectorial, con el propósito de mejorar la salud humana" 13.
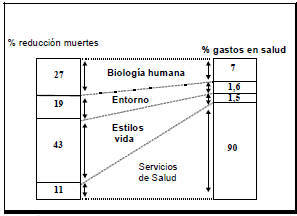
¿Por qué tales disquisiciones son importantes? Estudios bien sustentados 14 han demostrado que del total de gastos nacionales de salud, el 90 % se invierten en servicios de salud que sólo logran impactar en un 11 % la mortalidad de la población. Se invierten sólo 1,5 % en estilos de vida que lograrían un impacto de un 43 % de la mortalidad prevalente, 1,6 % en el entorno que impactaría el 19 % de la mortalidad y solo 7 % en investigaciones biomédicas que lograrían un descenso de un 27 % de mortalidad (Figura 2).
Estudios más recientes también apuntan en este sentido que es universalmente aceptado desde los trabajos de los padres de la medicina social europea de los siglos XVIII y XIX 15. Daniels en este mismo trabajo plantea que, aún más sorprendente que la relación entre pobreza, inequidades y salud, es que el acceso universal a servicios de salud no necesariamente rompe la relación entre estrato social y salud de la población.
Alejados de estas argumentaciones y realidades veamos algunas lecciones y resultados del modelo aplicado en Latinoamérica y otras latitudes.
CHILE Y COLOMBIA: ALGUNAS LECCIONES PARA AMÉRICA LATINA
En los años transcurridos y a pesar de que no se han efectuado esfuerzos oficiales rigurosos por evaluar procesos y resultados de las reformas de los sistemas de salud, se van perfilando escenarios que fueron previstos desde los años noventa y que sugerían algunas dificultades políticas, económicas, técnicas, éticas y de impacto que el neoliberalismo en salud enfrentaría, si de equidad, participación social y empoderamiento, eficacia y avance hacia la Salud para Todos se trataba. Pero una dificultad macro y microeconómica ha estado en que el esquema no ha logrado resultados en la reducción de la escalada de costos ni ha incrementado la eficiencia social de los sistemas de salud latinoamericanos.
Algunos resultados palpables ya pueden visualizarse acerca del neoliberalismo en salud.
En los últimos años se han exhibido dos paradigmas del modelo neoliberal en salud en Latinoamérica y el Caribe: Chile y Colombia. Como veremos, ambos, están en vías de modificar las tendencias iniciales de sus "reformas", y en el caso chileno, las modificaciones sufridas a lo largo de sus veinte años de existencia, lo alejan bastante de la concepción neoliberal pura y clásica, así como de las ideas que las instituciones financieras internacionales han tenido sobre estos temas; ello no quiere decir que las bases de sustentación del sistema chileno no se mantengan incólumes sino que los ajustes que se han generado en la marcha, apuntan a cuestionar algunos de los principios neoliberales del mismo. Lo mismo puede decirse de Colombia que, reajuste tras reajuste, se ha ido alejando de la ortodoxia neoliberal inicial, muy a pesar de lo cual no ha podido cumplir (ni es previsible que pueda hacerlo en las complejas circunstancias actuales) con las metas que la reforma se planteaba para los albores del nuevo milenio.
En Chile que impulsó como parte de sus reformas políticas la desregulación y la privatización del sector salud, las ISAPRES (Institutos de Salud Previsionales) cubren el 35 % de la población y consumen el 50 % del gasto nacional en salud. El 65 % de la población restante es asumida por el FONASA (Fondo Nacional de Salud) con el 50 % de los fondos 16. Esto es una evidencia de las inequidades en el financiamiento, y por tanto de las posibilidades de acceso de la población a la tecnología en salud, del sistema de salud chileno.
Otros autores chilenos plantean que es el principio de la solidaridad del sistema de salud chileno el que más tangencialmente ha sido tocado por el nuevo régimen de salud 17. Se sostiene que, "..en efecto, no puede ser solidario un régimen en dónde la protección de la salud depende primordialmente del monto de cotización que se entregue y que, en caso de la cesantía, la persona y su grupo familiar deban necesariamente dejar el sistema privado elegido y retornar al sistema público" 17. Ello explica que existan grupos de población que se atienden en las ISAPRES mientras tienen buena salud y poseen los recursos para pagar las correspondientes primas, y que cuando enferman seriamente o entran a la tercera edad, no pueden mantener los costos de las contribuciones y tienen que recurrir al FONASA para su atención.
Otro principio que es parte de la esencia de la Seguridad Social es la estabilidad, ya que el afiliado está cotizando en su etapa laboral activa con el fin de que en su edad de descanso pueda disfrutar de ingresos relativamente iguales a los de su etapa de trabajo. En materia de salud ocurre igual: cotiza mientras está sano con el fin de tener acceso a beneficios de salud cuando enferme. El sistema de salud chileno adolece, en las circunstancias actuales, de estos principios ya que ninguno de ellos está asegurado a los afiliados 17, desde el momento en que la pertenencia a uno de los dos subsistemas (privado o público) difiere no solamente en el número de prestaciones que son otorgadas, sino también en la suficiencia y la calidad de las mismas.
Asimismo, este modelo ha generado una serie de señales de selección adversa que políticamente han preocupado al gobierno chileno que se ha lanzado a "re regular" lo desregulado. Esto ha dado lugar a que exista un sistema estratificado de acceso a paquetes de beneficios de acuerdo a la capacidad de pago de los afiliados. Entonces como plantea Daniels 18 "si se acepta que haya estratos más altos, estos imponen otros desafíos al sistema: ¿tendrán estos planes un efecto nocivo sobre el sistema en términos de atraer a los mejores proveedores y dejar el resto del sistema con una red de servicios de menor calidad? ¿Ejercerán estos planes presión en la sociedad por lograr un derecho igual, obligando a los planes de los estratos inferiores a parecerse a los del estrato superior?". Según el mismo autor existen dos tipos de sistemas estratificados: el primero, en que una gran proporción de población accede a servicios de salud en general buenos, y otra proporción menor tienen acceso a planes complementarios mucho mejores; el segundo, en que una proporción minoritaria accede a servicios bastante buenos y la mayoría a servicios y planes de salud de muy pobre cobertura y baja calidad.
En relación con los resultados de la municipalización para el sector público, se produjo una ruptura de la integralidad y la continuidad de la atención, y la separación de los niveles primario, secundario y terciario, lo cual ha implicado la ineficiencia económica, técnica y social de los servicios de salud, un deterioro de la calidad de la atención y una precarización del sentido de pertenencia del personal al sistema 19. El modelo de mercados regulados ha privilegiado a la competencia de establecimientos de salud aislados, y no a la cooperación entre los mismos en una red. Se desvirtúan las estrategias de ataque en las redes de servicios, las cuales no son propiedad de establecimientos aislados, niveles de atención o escalones de complejidad, sino de la totalidad de la red; por ello, la continuidad y la atención progresiva a los problemas de salud se fragmenta y disuelve.
En el sistema de salud mixto chileno, que en los años de la dictadura militar produjo profundos cambios de modelos económicos, financieros, sociales y organizativos, bajo el argumento de la ineficiencia estatal, se han tomado decisiones adecuadas con el fin de invertir fondos estatales en el subsistema público que han redundado en el impacto que muestra Chile en sus indicadores de salud 19. El dinero invertido se tradujo en años de vida, en incubadoras, en máquinas de anestesia, en residencias médicas de obstetricia y ginecología, de neonatología, etc., y en ese sentido "las estadísticas demuestran que la disminución de la mortalidad infantil la hizo efectiva el sector público. Sin duda alguna" 19. Ello apunta en el sentido de que la famosa ineficiencia del sector público es en ocasiones una ficción, más que una realidad. Hay una lección adicional y es que Chile, con inteligencia y creatividad, ha sido capaz de dar algunos pasos adecuados para compensar y complementar los vacíos generados por el modelo que ha tenido los aspectos negativos señalados. Así por ejemplo pretende modular desde el Estado a la competencia regulada, ya que ha sido obvio que no existe igualdad de condiciones entre los proveedores y aseguradores públicos y privados, por lo cual se requieren acciones potentes de rectoría y modulación por parte del Estado (pluralismo estructurado) 20, con el objetivo de mantener y mejorar los indicadores de salud que Chile ha alcanzado, a pesar de la inequidad manifiesta de su sistema. Más allá de la ineficiencia supuesta o real del sector público, el caso al que hacemos alusión demuestra la efectividad social de lo público para lograr algunas metas.
En Colombia, el énfasis fue puesto en el aseguramiento y la provisión de servicios de un programa obligatorio de salud (POS) para los afiliados en dos regímenes, el contributivo y el subsidiado, que supuestamente alcanzarían la cobertura universal en el 2001 e igualarían los beneficios entre el programa para población con capacidad de pago y el dirigido a los pobres. A siete años de la promulgación de la Ley 100, por la cual se establece el Sistema General de Seguridad Social en Salud, según Herrera, "el régimen subsidiado se ha terminado por configurar como un programa diferencial y discriminatorio de acceso a servicios (para pobres), mediante la asignación de subsidios, sin adaptación cultural ni práctica del modelo de aseguramiento y en donde el usuario ha sido desplazado por los intereses de rentabilidad económica y por la política de los demás actores" 21). El otro paquete de beneficios de carácter colectivo a bienes públicos con externalidades positivas y negativas quedó asumido por el Plan de Atención Básica (PAB); pero, en los hechos, se deterioraron las acciones de promoción y prevención, la participación social en salud, la vigilancia epidemiológica y el desarrollo de los recursos humanos en salud 22). La rectoría del Ministerio de Salud, como autoridad sanitaria nacional, se vio reducida en el período que corre desde 1993 hasta la fecha. En un esfuerzo por retomar la autoridad sanitaria en el cumplimiento de las funciones esenciales de salud pública, el Ministerio de Salud se ha enfrascado actualmente en la gestión del Proyecto de Ley 156 de 1999 para la "Protección de la Salud Pública" 23.
Uno de los problemas del sistema de salud colombiano está relacionado con el proceso inconcluso de descentralización iniciado en 1990, con la Ley 10, reforzado en 1993 con la Ley 60 y que en más de diez años solo involucra al 30 % de los municipios del país, de los cuales sólo el 50 % tiene capacidad para administrar la salud en el nivel local 24. De hecho la descentralización hacia las entidades territoriales y de los establecimientos de salud (autonomía de las Empresas Sociales del Estado), sin un fortalecimiento del rol conductor y rector del Ministerio de Salud y de su capacidad como autoridad sanitaria, ha significado para cada uno de los innumerables actores del sistema una inusitada libertad de actuación, sin petición ni rendición de cuentas, en las cuales la salud de la población no ha sido lo más importante sino otro tipo de consideraciones políticas y económico financieras, así como decisiones coyunturales regionales y locales, todas ellas alejadas de la salud, sin que la población ejerza sobre las mismas control social. Las autoridades nacionales de salud han perdido poder político, técnico y operativo para conducir, vigilar, controlar, cuestionar y sancionar, a los niveles intermedios y locales. De tal manera muchas decisiones autónomas de las empresas sociales del Estado o de los entes territoriales, que podrían ser cuestionables por razones políticas o técnicas, no pueden ser revertidas, dadas las características del modelo.
Otro tema problemático del Sistema General de Seguridad Social en Salud está dado por la evasión de los aportes obligatorios, lo cual ha puesto en riesgo la estabilidad financiera del sistema 25 y la universalidad de las coberturas al conspirar contra la solidaridad que permitiría subsidiar a los pobres. Las aseguradoras no han encontrado incentivos adicionales a sus utilidades actuales para enfrentar este problema. La solución encontrada es aumentar los controles y por ende los costos administrativos del sistema, lo cual tiene sus límites en la ley de los rendimientos marginales decrecientes 26. Pero la viabilidad financiera del sistema no solo ha estado en juego por la evasión y elusión de aportes sino por las condiciones del desempeño económico del país. El modelo se suponía que funcionaría con un ritmo de crecimiento económico del 5 %, en que disminuiría el desempleo y el empleo informal y las realidades ha desmentido esa proyección.
Un asunto muy crítico es la situación hospitalaria. El modelo concibió al sistema de servicios de salud mediante la competencia regulada entre aseguradores y proveedores, públicos y privados. En el caso de los hospitales públicos éstos debían transformarse en "empresas sociales del estado" y competir como empresas privadas por clientelas y recursos para mantenerse en el mercado. Se partía de la concepción de compartir el riesgo financiero entre las aseguradoras y los prestadores de servicios, lo cual, en los hechos, significó pasarle todo el riesgo a los hospitales y lanzarlos a la quiebra (en algunos casos), o a una febril búsqueda de recursos, mediante la facturación de cuanto servicio individual o de salud colectiva se produce, con consecuencias nefastas para la misión social de la institución hospitalaria y para la moral y el compromiso de su personal. El efecto que la reforma ha tenido sobre los trabajadores de salud y sobre las relaciones equipo de salud-comunidad, así como sobre los modelos de atención a la salud, es un tema bajo debate y estudio 27.
Varios grupos académicos de Colombia han sometido a análisis la Ley 100 de 1993. Uno de ellos que conformó grupos de trabajo de diferentes tendencias políticas, ideológicas y concepciones técnicas y metodológicas acerca de la reforma de los sistemas de salud, fue el que se impulsó por la Academia Nacional de Medicina de Colombia 28.
Según la Academia Nacional de Medicina, la reforma que en sus principios reconoció un importante principio de equidad social, ha llevado al consumo de los nuevos y cuantiosos recursos en un costoso mecanismo de intermediación guiado por el afán de utilidades corporativas, lo cual ha contribuido significativamente a la quiebra de las instituciones que prestan los servicios, especialmente de los hospitales públicos. Asimismo este proceso puso en marcha una riesgosa reconceptualización de la moral social 29. Textualmente dice la Academia 28 que se "ha sometido la práctica de la medicina a una argumentación económica que somete el acto médico a la infraestructura de la industria y al poder del mercadeo y que convierte al médico en un operario medianamente calificado para el cumplimiento de una jornada laboral". Continúa la misma fuente, "en esencia es la conversión de la medicina, que como disciplina intelectual es una profesión de compromiso social en un oficio que, al disminuir costos, resulte en mayores márgenes de utilidad para las entidades intermediarias".
En relación con los cambios operados en la relación médico paciente, la Academia señala que se ha transformado la conversión del paciente en usuario, concebido como cliente y consumidor de un producto industrial, continuando que "la responsabilidad social del Estado es delegada a entidades comercializadoras, con lo cual las empresas suplantan la gobernación política, y el concepto del rendimiento industrial aplasta a la milenaria moral hipocrática". Los efectos que la crisis ha tenido sobre los servicios de salud han llevado a "cuestionar la responsabilidad moral de las entidades de intermediación creadas por la Ley 100 de 1993, cuyas normas de conducta administrativa exhiben fallas que, en algunos casos, ya han resultado en acusaciones formales. Esto demuestra una alarmante ausencia de la autoridad del Estado y una inadmisible falla en los mecanismos de control, pero también un defecto en la estructura misma del nuevo sistema".
En síntesis, la Academia Nacional de Medicina 28 llega a las siguientes conclusiones:
1. No se tuvieron en cuenta las notables diferencias regionales de Colombia,
2. No se desarrollaron mecanismos efectivos de control,
3. No existen sistemas de información seguros y confiables y hay un comprobable deterioro de los existentes con anterioridad.
4. Existe incapacidad administrativa y falta de seguimiento y control en el sistema, concomitante con falta de educación de los usuarios.
5. Los derechos del usuario han sido definidos en cuanto a sus relaciones con las IPS (instituciones prestadoras de servicios), pero no en sus relaciones con las EPS (entidades promotoras de salud) y ARS (administradoras del régimen subsidiado), es decir con los intermediarios/aseguradores.
6. Se implantó la figura del intermediario / asegurador con fines de lucro, convirtiendo la salud en un bien de mercado.
7. Se incrementaron los recursos del sistema (a expensas de gasto privado) en forma significativa, pero paradójicamente hoy se observa una profunda crisis en el sistema, de la cual se inculpa en gran parte al Estado y a los mecanismos de intermediación.
8. Deterioro de la calidad de la atención, del profesionalismo y del capital intelectual del sistema, con el consiguiente detrimento del acto médico.
9. En cuanto a los recursos del sistema se encontró:
• Una parte significativa fue consumida por la burocracia administrativa y las utilidades de la intermediación;
• Los recursos no fluyeron en forma rápida y eficiente debido a las múltiples instancias interpuestas en el sistema que incrementaron las trabas de tipo administrativo y las oportunidades de corrupción;
• Se hicieron pagos indebidos por afiliación múltiple dentro del régimen subsidiado y en ocasiones concomitantes con el régimen contributivo. Similar situación anómala se observa en el régimen contributivo;
• Se registra el uso de utilidades del régimen subsidiado para cubrir las pérdidas del régimen contributivo;
10. Deterioro de la salud pública y la vigilancia epidemiológica al desintegrar la atención y las fuentes de financiación de la misma;
Se ha planteado 30 que la intermediación en Latinoamérica y el Caribe (con el objeto de promover la competencia administrada de los terceros pagadores y de incrementar la eficiencia al compartir el riesgo entre proveedores y aseguradores) ha generado una enorme ineficiencia social, de tal manera que en algunos contextos aunque se ha logrado movilizar mayores recursos financieros a través de la afiliación de más población, ello no se ha traducido en servicios de salud ni en mejoramiento de los niveles de salud de la población.
Lo que hace unos años parecía un riesgo evidente se ha comprobado en la práctica social de los sistemas de salud que lo han experimentado: la manipulación política de los beneficiarios de los subsidios a la demanda 31(vouchers, carnets u otros por el estilo), en localidades donde grandes grupos de población serían tributarios potenciales de los mismos. De hecho una gran parte (se plantea que un 50 %) de población afiliada al régimen subsidiado en Colombia no posee los atributos de ley para estar adscrita a ese régimen 21, pues pertenecen a estratos socioeconómicos no beneficiarios de subsidios, mientras que pobres que debían estar subsidiados están incluidos en el régimen contributivo 32. Es obvio que la focalización del gasto público en los pobres ha sido un fracaso, a lo que habría que sumar la disminución del 48 % del aporte del presupuesto nacional al régimen subsidiado.
LAS EXPERIENCIAS DE LOS PAÍSES INDUSTRIALIZADOS
En Europa durante los noventa, al calor de las crisis de los sistemas de salud, hubo un interés en el "managed care" norteamericano y una marcada tendencia a impulsar procesos de reforma basados en el mercado regulado, la separación del financiamiento y la provisión y la competencia entre prestadores y financiadores (aseguradores). Increíblemente, aunque gran cantidad de teóricos y salubristas de experiencia (europeos y latinoamericanos) miraban con recelo el sistema de salud norteamericano por los costos ascendentes de la atención de la enfermedad en los Estados Unidos y por la ineficiencia social y las inequidades del sistema de salud norteamericano, que con todo el gasto en salud que ejecuta aún tiene cerca de 40 millones de ciudadanos sin acceso regular a servicios de salud 33, en los años ochenta, como parte de las condiciones políticas y doctrinas económicas dominantes, varios países europeos y latinoamericanos se lanzaron a copiar el modelo americano, aunque hay que reconocer que con las necesarias modificaciones ya que ninguno de los países que se involucraron en estos experimentos podía darse el lujo de gastar un 13,3 % del PIB en salud 34, con el agravante, para el caso latinoamericano, de que aunque se lograra movilizar tal proporción del PIB, el monto global de esa suma nunca podría permitir la asunción del modelo, dadas las diferencias existentes entre el PIB de los países industrializados y los de los países en desarrollo.
En la base del sistema estadounidense se encuentra un gran incremento de los costos de la atención, ya que los prestadores aumentan los volúmenes de atención y de procedimientos, en cuyo caso la oferta induce la 35, de tal manera que ha sido necesario tomar medidas administrativas para penalizarlos, ya que, por otra parte, los prestadores eligen los diagnósticos y tratamientos que les resultan mejores económicamente, de acuerdo a lo contratado con las aseguradoras. Sobre la base de la experiencia alcanzada en estos años, se han constatado las dificultades para controlar los costos y las deficiencias en sistemas administrativos, de monitoreo y evaluación de reformas basadas en mercados regulados.
Los aseguradores tienden a disminuir las actividades que contratan con los prestadores para gastar menos y tener márgenes de utilidad mayores. Esto ha causado problemas en las relaciones entre aseguradoras y prestadores de servicios de salud y resquebrajado la confiabilidad y credibilidad del sistema en los Estados Unidos y en aquellos sistemas europeos y de otras latitudes que se lanzaron a copiar estas experiencias.
Otro elemento que se ha criticado acerca de estas experiencias es que ellas concentran los servicios especializados en las áreas urbanas más prósperas en detrimento de la armonía del desarrollo nacional y de la elevación de la calidad de vida de medios rurales. Asimismo, se ha planteado la transferencia creciente de dinero público hacia el sector privado, con el consiguiente subsidio del Estado a la empresa privada en salud lo cual evidentemente amenaza a la equidad del desarrollo, al destinar recursos que debían llegar a los menos favorecidos a grupos de población con capacidad de pago y a empresarios de las aseguradoras y proveedores de servicios que atienden a estos grupos de población.
En varios países, tanto industrializados como en vías de desarrollo se ha planteado la dificultad para lograr que los principios del mercado regulado funcionen en lugares diferentes que en los grandes centros urbanos, ya que difícilmente se logra la existencia de competencia entre aseguradores y proveedores en condiciones de municipios y ciudades pequeñas, sobre todo en los países dependientes de América Latina y el Caribe y de otros continentes, lo cual implica que se establecen relaciones oligopólicas que niegan las bases mismas de la competencia del mercado regulado y administrado.
Ha sido señalado por varios autores que la intermediación para las transacciones en salud, que debía haber incrementado la eficiencia en los sistemas, ha incrementado los costos en los mismos y aumentado la burocracia 36. Asimismo, los costos de la atención se elevan por el pago de especialistas y por las unidades de capitación para grupos de diagnóstico y tratamientos específicos, así como por el crecimiento de la burocracia que genera el control, la auditoria y el monitoreo de los terceros pagadores y de la calidad de la atención de los prestadores de servicios, ya que las empresas aseguradoras ponen más énfasis en la contención de costos que en la calidad de la atención 37.
Uno de los elementos más criticados ha sido la disminución de la ética de las intervenciones de salud, ya que los servicios de salud que tienen que sobrevivir en un medio de competencia económica muy imperfecta, irregular y oligopólica, tienen más motivación por elementos de carácter económico que por cumplir con su misión social, lo cual ha deteriorado al personal de salud y hecho que se pierda legitimidad y credibilidad en las instituciones sectoriales.
Todo lo anterior ha dado lugar a una más correcta apreciación acerca de la acción política en la reforma de los sistemas de salud. Los objetivos políticos solo pueden alcanzarse enfocando los problemas claves de los sistemas (impacto sobre la situación de salud, acceso a servicios, programas y acciones de salud pública, eficiencia, equidad y calidad, concertación intersectorial, y otros) y trabajarlos conjuntamente funcionarios de salud, gerentes y la población en las soluciones posibles, en vez de impulsar reformas radicales, de carácter tecnocrático, a través del sistema 38, que se imponen a los funcionarios, trastornan los procesos, producen cambios severos de la cultura organizacional, no tienen en cuenta la especificidad del proceso salud-enfermedad y de las respuestas sociales ante el mismo, importan conceptos de otros dominios y pretenden que la realidad se ajuste a esquemas y no que las respuestas respondan a las demandas de la realidad.
ALGUNAS CONCLUSIONES
Es necesario lograr un mayor control político y técnico con un uso más adecuado de las herramientas de la prospectiva, epidemiología, la administración de salud, la gerencia social moderna y la planificación de salud que complementen y eludan la confianza ciega en el mercado en salud.
No es posible conducir procesos de este tipo sin el fortalecimiento de los mecanismos de vigilancia, control, supervisión y acompañamiento político y técnico de hospitales, centros de salud e instancias intermedias y locales de los sistemas de salud.
Es indispensable lograr más cooperación y menos competencia entre los servicios de salud y entre aseguradores, de manera tal que los financiadores (aseguradores) de servicios sean responsables por la selección de prioridades, planes de largo plazo de salud locales y estrategias integrales de intervención a lo largo de las redes de servicios de salud.
Las reformas deben evitar el choque de los intereses de corto plazo y de largo plazo en los sistemas de salud. Generalmente los intereses de corto plazo son extrasectoriales e imponen una dinámica económica que busca la eficiencia y el ahorro a corto plazo, aunque en el mediano y largo plazo los costos económicos y sociales sean mayores.
No es posible aislar la reforma del sistema de salud de los objetivos sociales más amplios tales como el rol de salud en la redistribución de la riqueza social, el empleo, vivienda, nutrición, estilos y comportamientos de vida más sanos, entre otros.
El control social de la gestión de los sistemas y servicios de salud, a los distintos niveles del sistema es un elemento esencial para lograr la sostenibilidad de los desarrollos, su transparencia y para evitar la corrupción.
La experiencia ha enseñado que no es posible transformar los sistemas de salud sin poner un adecuado énfasis en las herramientas de análisis político, epidemiológicas y gerenciales de salud, lo cual no significa el abandono de los estudios económicos y gerenciales globales, evitando su aplicación acrítica a salud 39, ni su extrapolación a "mercados pobremente desarrollados" como los de muchas zonas, regiones y localidades de Latinoamérica, lo cual puede conspirar contra la eficiencia y la equidad de los servicios.
No asumir posiciones a priori con respecto a la política de salud que se adecua a un determinado país (subsidios a la oferta versus subsidio a la demanda, separación de funciones, Estado regulador versus proveedor de servicios, etc.); es decir, tener una actitud de recepción crítica de las prescripciones normativas para asumir una reforma.
Evaluar política y técnicamente las fortalezas, debilidades, oportunidades y amenazas de la reforma en las circunstancias y peculiaridades políticas, económicas, culturales, históricas, demográficas y epidemiológicas de cada país e, incluso, regiones dentro de los mismos. No necesariamente lo que es útil y viable en un contexto lo es en otro.
Evaluar modalidades diferentes para las distintas condiciones socio económicas, geográficas, culturales y políticas. La heterogeneidad de problemas requiere heterogeneidad de soluciones y de respuestas sociales.
Poner mayor énfasis en los fines (resultados, acceso equitativo, impacto en la situación de salud de la población, disminución de inequidades) y menos en los medios acerca de cómo lograrlos.
Elaborar proyectos de cooperación (probablemente movilizando recursos externos), para asumir las tareas de la reforma, sobre la base de un proyecto nacional articulador de las fuentes de cooperación internacional.
Promover más cogestión de la salud, mayor intersectorialidad del desarrollo local y nacional y más cooperación, complementaria a la competencia regulada.
Promover el desarrollo integrado de redes de servicios de salud, lo cual es enfatizado por políticos y técnicos, para atender integralmente a las necesidades de salud de las familias 38.
Fortalecer la rectoría, la vigilancia de la salud y la regulación como tareas ineludibles del Estado en defensa de la redistribución con justicia social, la solidaridad y la equidad de los procesos de desarrollo de la salud 40.
Vincular más activamente a los núcleos docentes e investigativos a los procesos de reforma, para construir nuevos conocimientos y fortalecer la tan deteriorada enseñanza e investigación en salud pública en el continente americano y fuera del mismo ◄