Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Revista de Salud Pública
Print version ISSN 0124-0064
Rev. salud pública vol.10 no.4 Bogotá Sep./Oct. 2008
Costo Efectividad del Gas Natural Domiciliario como Tecnología Sanitaria en Localidades Rurales del Caribe Colombiano
The cost-effectiveness of installing natural gas as a sanitary alternative for rural communities on the Colombian Caribbean coast burning biomass fuels
Nelson Alvis-Guzmán, Luís Alvis-Estrada y Julio Orozco-Africano
Grupo de Investigaciones en Economía de la Salud. Departamento de Investigaciones Económicas y Sociales –DIES-. Facultad de Ciencias Económicas. Universidad de Cartagena. nalvis@yahoo.com
Recibido 6 Diciembre 2007/Enviado para Modificación 10 Julio 2007/Aceptado 26 Agosto 2008
RESUMEN
Objetivo Valorar el impacto económico del Gas Natural Domiciliario –GND- como tecnología sanitaria sobre la enfermedad respiratoria asociada al humo de biomasa en localidades del caribe colombiano.
Métodos Tres estudios combinados: a) carga de enfermedad respiratoria asociada al uso de combustibles de biomasa; b) costos de la enfermedad (Infección Respiratoria Aguda –IRA- y Enfermedad Pulmonar Obstructiva Crónica-EPOC); y c) análisis de costo efectividad del GND para reducir morbilidad por enfermedades respiratorias.
Resultados En las localidades se esperarían anualmente 498 (477–560) casos de IRA que generaría 149 (119–196) hospitalizaciones, 6 (4–10) muertes y 7 291 (5 746 –9 696) AVAD. También se esperarían 459 (372–684) casos de EPOC, 138 (93– 239) hospitalizaciones, 11 (5–26) muertes y 1 500 (973–2 711) AVAD. Los costos de esta carga de enfermedad en ausencia del GND son anualmente de 5,2 (3,8–8,3) millones de dólares. De éstos, la mayoría son costos de EPOC (cerca del 85 %). Los costos por IRA y EPOC, luego de instalado el GND, ascienden a 3,5 (2,5-5,7) millones de dólares. Los costos evitados serían 1,6 (1,2–2,6) millones de dólares, (30 % de los costos de la carga). El costo efectividad incremental de introducir el GND sería un poco más de 56 (22–74) mil dólares por muerte evitada y entre 43 y 66 dólares evitar un AVAD.
Conclusiones Frente a la no intervención, la instalación del GND resulta ser una tecnología costo efectiva para la reducción de las enfermedades respiratorias asociadas al consumo de combustibles de biomasa.
Palabras Clave: Gas natural, neumonía, EPOC, costo efectividad (fuente: DeCS, BIREME).
ABSTRACT
Objective Evaluating the economic impact of natural gas as a sanitary technology regarding respiratory disease associated with indoor air pollution in rural localities on the Colombian Caribbean coast.
Methods Three studies were carried out: the burden of respiratory disease was evaluated (acute lower respiratory infection-ALRI and chronic obstructive pulmonary disease - COPD), disease costs were studied and the cost effectiveness of natural gas was analysed in terms of reducing indoor air pollution.
Results Without natural gas in these localities, it would be expected that 498 (477-560) cases of ALRI per year would lead to 149 (119-196) hospitalisations, 6 (4-10) deaths and 7 291 (5,746–9,696) disability adjusted life years (DALY) annually. Furthermore, it is expected that 459 (372-684) cases of COPD per year would lead to 138 (93-239), hospitalisations, 11 deaths (5–26) and 1 500 (973-2 711) DALY annually. Annual disease burden cost was 5,2 (3,8–8,3) million dollars before installing domiciliary natural gas (DNG); most of such cost arose from COPD (around 85 %). ARI and COPD costs after installing DNG would rise to 3,5 (2,5-5,7) million dollars; avoided costs would be 1,6 (1,2–2,6) million dollars, (30 % of disease burden cost without DNG). The incremental cost-effectiveness (ICER) of installing DNG would be 56 (22–74) thousand dollars per life saved and ICER per DALY saved would be 43-66 dollars.
Conclusion DNG is a sanitary technology which reduces the burden of indoor air pollution-associated respiratory diseases arising from burning biomass fuel in rural localities in a cost-effective way.
Key Words: Natural gas, COPD, cost effectiveness (source: MeSH, NLM).
La exposición al humo de la biomasa se ha asociado al bajo peso al nacer, a las infecciones respiratorias agudas, a la mortalidad infantil y recientemente a la anemia y el retardo mental de la niñez (1). Estos contaminantes incluyen partículas respirables, monóxido de carbono, óxido de nitrógeno y sulfuro, benceno, formaldehído, 1,3 butadieno y compuestos poliaromáticos, tales como el benzo (alfa) pireno (2,3). Su exposición es mayor en mujeres y niños que permanecen más tiempo dentro de la vivienda. Sus mediciones han revelado concentraciones por encima de los estándares internacionales (OMS) y nacionales (2,4). La agencia estadounidense para la protección ambiental ha estimado concentraciones estándares de material particulado (PM10 y PM2.5) en 150 mg/m3 y 65 mg/m3 respectivamente (5).
La mayoría de las investigaciones sobre contaminación del ambiente intradomiciliario se ha llevado a cabo en países en desarrollo (6). Smith y col. 2004, propone el uso de la relación exposición-respuesta de estudios epidemiológicos realizados al exterior de las viviendas, como un estimado de lo que sucede dentro de las viviendas (7). Otro factor son las condiciones de ventilación de la vivienda, particularmente de la cocina. Ello permite construir una ecuación más adecuada, en la cual la exposición a humo de combustibles sólidos (biomasa) es una función de la cantidad de población que los usa, multiplicado por el factor de ventilación. Con base en este modelo Smith KR y col, en 2004, estimaron el uso de combustibles sólidos por subregiones en el mundo. Para la subregión de América en la que se encuentra Colombia (AMR-B), la población que usa combustibles sólidos fue estimada en 24,6 % (IC. 18,8–30,8) (7).
La evidencia experimental es difícil de evaluar en exposiciones ambientales y sus efectos sobre la salud, por lo que se ha usado la evidencia epidemiológica junto a la información de emisión, exposición y mecanismo de contaminación intradomiciliaria (8,9). Así, han sido determinados tres efectos sobre la salud: i) Infección Respiratoria Aguda Baja (IRA), Enfermedad Pulmonar Obstructiva Crónica (EPOC) y Cáncer de Pulmón. Los niños menores de 5 años son el grupo de mayor exposición (10,11). El humo de los combustibles sólidos, causa cerca del 35,7% de las IRA, el 22% de la EPOC y el 1,5% de los cánceres de tráqueas, bronquios y pulmón (12).
El GND ha pasado a ser una intervención sanitaria en la medida como impacta, no sólo la economía de los hogares, sino que puede reducir la carga de enfermedades respiratorias. La combustión del gas natural está clasificada mundialmente como la más limpia entre los combustibles industriales tradicionales y los combustibles sólidos con grandes ventajas por las bajas emisiones (13).
El presente estudio analiza el costo efectividad del GND como tecnología sanitaria para reducir la morbimortalidad por enfermedades respiratorias asociadas a humo de biomasa.
MATERIALES Y MÉTODOS
Para la presente investigación se combinaron los tipos de estudio que se indican a continuación.
Estimación de la carga de enfermedad
Mediante revisión de la literatura científica, de trabajos no publicados y del análisis de los registros hospitalarios de los centros de salud de las localidades de El Vaivén, La Isla, Palmira, Tasajera, Puerto Nuevo, Buritaca, Guachaca, Arenal, Barú, Ararca, Santa Ana, San Pablo, Ayapel, el Hospital Infantil Napoleón Franco Pareja y el Hospital San Pablo de Cartagena, se estimaron el número de casos, las hospitalizaciones, muertes y Años de Vida Ajustados por Discapacidad (AVAD) originados tanto por IRA como EPOC, usando el método de estimación del estudio de carga global de enfermedad (14). Las hospitalizaciones se analizaron de manera retrospectiva del 2003 a 2006. Para la captura de los datos se diseñó, un instrumento que contiene las variables que registraron los casos de enfermedades respiratorias en menores de 5 años y mayores de 60 años. Adicionalmente, se indagó por la condición de afiliación a la seguridad social del paciente, el género, y el año en que se presentó el evento. Para el procesamiento de la información se elaboró una plantilla en el paquete estadístico Statistical Package for the Social Science- (SPSS) versión 12.0 en donde se procesaron los datos.
Costos de la enfermedad IRA y EPOC
Se realizó un estudio de costos de la enfermedad (15) en pacientes menores de 5 años con IRA en y en adultos mayores con EPOC. Desde la perspectiva de la sociedad, se obtuvieron costos medios, tanto directos médicos como indirectos por pérdida de productividad de pacientes y/o familiares, con lo que se estableció el costo de la carga de la enfermedad y los costos evitados luego de implementado el GND. Los costos de tratamiento intrahospitalario de IRA (neumonía), se tomaron del Hospital Infantil Napoleón Franco Pareja, de Cartagena, (hospital de referencia de Ararca, Santana y San Pablo). Hospital universitario que atiende cerca de 90% de los casos de IRA moderada y grave de la población de su área de influencia y por ser un centro de formación, los procedimientos de atención están bien normados y supervisados. Los casos de neumonía seleccionados corresponden a ingresos hospitalarios (enero - diciembre de 2005), con los siguientes criterios: a) niño de cualquier sexo menor de 5 años con diagnóstico clínico de neumonía, b) que fuera atendido dentro del hospital, c) que tuviera radiografía de tórax, y d) cuyos padres aceptaran participar en el estudio.
Para los costos hospitalarios de EPOC se seleccionó al Hospital San Pablo, de Cartagena, (hospital de referencia de 3 localidades del estudio: Ararca, Barú, Santana y San Pablo). Los casos de EPOC corresponden a ingresos hospitalarios (enero - diciembre de 2005), que cumplieron los criterios: a) paciente mayor de 50 años de cualquier género con diagnóstico clínico de EPOC, b) que fuera atendido dentro del hospital, y c) que tuviera radiografía de tórax.
La estimación de los costos de cada caso (16,17) se facilitó debido a que en cada hospital rige un sistema de costos basado en actividades. Se diseñaron y aplicaron formularios de captura de datos para costos directos e indirectos. Los costos directos hospitalarios se desglosaron en los procesos de atención (días de estancia, costos de tratamiento y diagnóstico). Se calcularon los costos medios y los percentiles 25 y 75 (Q1 y Q3). Los costos indirectos se tomaron de padres o cuidadores de los menores hospitalizados (para el caso de la IRA) y de los pacientes y/o cuidadores (para el caso del EPOC), mediante la aplicación de un cuestionario estandarizado por parte de estudiantes de economía de último semestre de la Universidad de Cartagena. Los costos indirectos se calcularon a partir de la información relacionada con la pérdida productiva del familiar generada por la permanencia al lado del niño durante su estancia, o por las visitas para obtener atención sanitaria, y se estimaron con base en la actividad laboral del acompañante, el ingreso mensual de la familia y los costos del transporte y tiempos de espera. Los días productivos perdidos en el cuidado del niño fue la suma de días previos al ingreso, más el número de días de hospitalización. Los costos se tasaron en US $ de 2005. Los datos se almacenaron en hojas electrónicas de MS Excel 2003®. Los costos de instalación y funcionamiento del GND se tomaron desde la perspectiva de las familias. Los costos de la factura mensual fueron facilitados por las empresas Gases del Caribe y Surtigas, encargadas de la prestación del servicio de GND.
Análisis de costo efectividad
Se usó un modelo simple de árbol de decisiones que valoró la carga y costos de enfermedad en ausencia y en presencia de GND. Ambos escenarios comparten los posibles eventos en las que se puede encontrar la población, por ejemplo: pacientes con IRA y/o EPOC y sin IRA y/o EPOC. El paso de un evento a otro viene determinado por las probabilidades de cobertura y eficacia del GND como tecnología sanitaria. Para la valoración del modelo se asume que: 1) las personas habitan en hogares con GND que no quedan protegidas contra enfermedades respiratorias y tienen las mismas probabilidades de sufrir la infecciones respiratorias generadas por otras causas, 2) la protección eficaz que el GND genera contra las enfermedades respiratorias depende igualmente de las condiciones de la vivienda (ventilación de la cocina e independencia de ésta y eficiencia de la estufa). La medida de resultado fueron las muertes evitadas y los AVAD evitados. El horizonte temporal es de 5 años, la tasa de descuento del 3 % para costos y resultados. Los parámetros para el modelo aparecen en la Tabla 1.
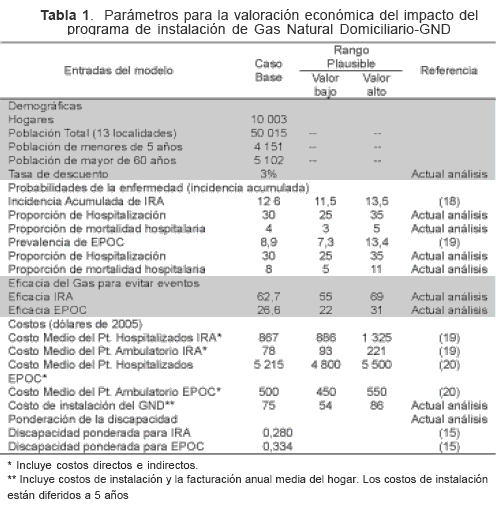
RESULTADOS
Costos de casos de IRA y EPOC en pacientes hospitalizados
Para IRA se identificaron 43 pacientes (19 hombres y 24 mujeres) y para EPOC 37 pacientes (17 hombres y 20 mujeres). Respecto a su afiliación a la seguridad social el 76 % de los pacientes con IRA y el 32 % de los pacientes con EPOC estaban en el Régimen Subsidiado, el resto eran vinculados a la SGSSS. La media de edad de los pacientes con IRA fue de 2 años y de los de EPOC fue de 67,9 años (60-76,5). La estancia hospitalaria para IRA fue de 4,7 (3–5) días y para EPOC de 19 (10-27) días. El costo medio de caso de EPOC fue de 5 045 dólares (3 632–6 306). Los costos directos son más del 80 % de los costos totales. Para la IRA el costo medio de caso asciende a 1 044 dólares (752–1 306), como se indica en la Tabla 2.
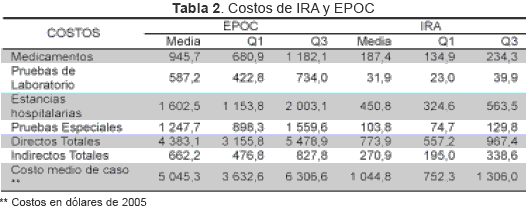
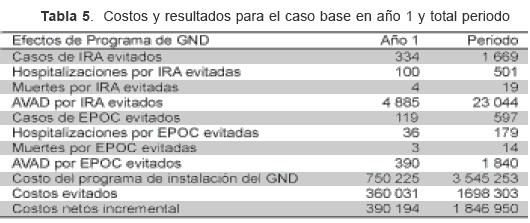
La Tabla 3 muestra los casos esperados anuales y los costos de la carga de enfermedad, para las 13 localidades tanto para el primer año como para el periodo de análisis. Los costos de la carga de enfermedad por IRA y EPOC en ausencia del GND ascienden anualmente a 5,2 (3,8–8,3) millones de dólares del 2005, de estos costos la mayor carga esta explicada por los que genera la EPOC que representan cerca del 85 % del total.
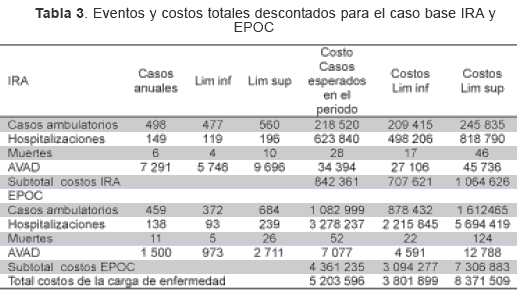
En la Tabla 4 se muestran costos totales de la carga de enfermedad por IRA y EPOC en las localidades, luego de conectado el GND. Estos suman 3,5 (2,5-5,7) millones de dólares. Los costos evitados por la introducción del GND son de 1,6 (1,2–2,6) millones de dólares durante el horizonte de análisis (5 años), lo cual representa una reducción de cerca del 30 % de los costos de la carga de enfermedad en ausencia del GND en los hogares.
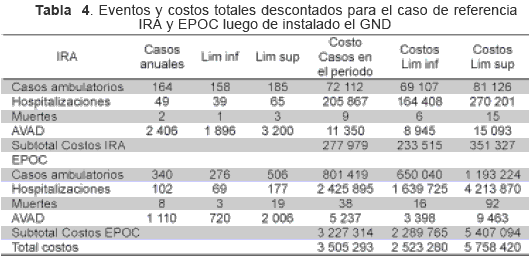
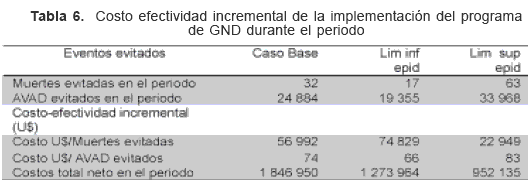
Costos y resultados netos y costo efectividad del GND La Tabla 5 muestra los costos y resultados netos tanto para el año 1 como para el periodo, se observa una razón de 2 a 1, por cada 2 dólares invertidos en GND se evita 1 dólar de costo de carga de enfermedad. El costo efectividad incremental de introducir el GND esta dado por los costos netos incrementales sobre el respectivo resultado que se valora. En la tabla 6 se observa que evitar una muerte por IRA o EPOC en el periodo de observación, costaría un poco mas de 56 (22–74) mil dólares y evitar un AVAD costaría entre 43 y 66 dólares.
Análisis de sensibilidad
Para observar posibles variaciones en costos y resultados, se realizó un análisis de sensibilidad univariado que evalúa el impacto que tendrían cambios de los parámetros del modelo, con desviaciones de +/- 20 % respecto al valor de referencia, los resultados se observan en la Figura 1. Esta muestra que los Costos de instalación del GND, la Prevalencia de EPOC, la Proporción de Hospitalización IRA, la Eficacia del GND para reducir los casos de EPOC, la Incidencia Acumulada de IRA y la Proporción de Hospitalización por EPOC son las variables que mayor inciden en los cambios del costo efectividad incremental del AVAD evitado. Sin embargo aun en los valores limites de estas variables (+/- 20 %) los resultados continúan siendo costo efectivos.
DISCUSIÓN
En nuestro estudio los costos hospitalarios y las estancias de EPOC estuvieron cercanos a los encontrados en estudios similares, Buist (21), Guest (22), Guest (23), Afolabi (24), Saenz (25). Los costos de atención hospitalaria de IRA fueron similares a los estimados para países de ingreso medio (18).
Por otro lado, la carga de EPOC constituye un gran problema de salud pública dada la creciente evidencia del aumento de sus diferentes parámetros epidemiológicos (25), entre ellos lo revelado por nuestro estudio. Como enfermedad incapacitante, la EPOC a nivel mundial, pasará del 12° al 5° puesto, detrás de la cardiopatía isquémica, depresión unipolar, accidentes de tránsito y accidentes cerebrovasculares (26).
Cambios en el comportamiento de los miembros del hogar respecto a los riesgos y el mejoramiento de las condiciones de la vivienda han demostrado ser exitosos contra la contaminación intradomiciliaria, como lo observaron Mestl, et al en China 2007 (28). Ello implica tanto programas de educación sanitaria como inversiones en mejoramiento de la calidad de la vivienda que generan costos que no siempre pueden ser asumidos por los hogares, en especial aquellos en condiciones de pobreza.
De acuerdo a la OMS (28,29), si una intervención tiene un costo no mayor de 3 veces el PIB per cápita por cada AVAD evitado, se considera costo efectiva y debería financiarse, pero si el país no puede financiarla la comunidad internacional debería estar dispuesta a apoyarla. Acorde esto el GND es una tecnología sanitaria altamente costo efectivo y por tanto su incorporación dentro de beneficios para el desarrollo social de comunidades pobres y marginadas, no admite discusión.
El GND para las comunidades estudiadas, representa ahorros de más de 1,5 millones de dólares (costos evitados) desde la perspectiva del Estado, lo cual es mucho más alto desde la perspectiva de la sociedad. El costo efectividad incremental de salvar un AVAD que estuvo entre 66 y 83 dólares, es comparable a lo que representan algunas como Hepatitis A y rotavirus en nuestro medio. El costo de evitar una muerte por IRA o EPOC durante el periodo de estudio es similar al observado en el análisis de incorporación de la vacuna de neumococo en países de América latina. Así, el presente estudio
aporta elementos de sustentación de política pública con miras a dotar a los tomadores de decisiones para mitigar o eliminar la contaminación intradomiciliaria (30) como: cambio o mejoramiento de la eficiencia de las estufas, cambio de combustibles de biomasa a uso de GND, generando a) reducción de la frecuencias de casos de IRA, EPOC y otras enfermedades respiratorias, b) cambio en las costumbres y hábitos para cocinar incluyendo la incorporación de nuevos alimentos a la dieta, c) redistribución y cambios en los usos del tiempo de las personas que habitan la vivienda y e) reorientación y mejoramiento, en algunos casos, en la economía del hogar.
Nuestros hallazgos son consistentes a escala, con los referenciados en el documento Conpes 3344 de 2005 mediante el cual se establecen Lineamientos para la formulación de la política de prevención y control de la contaminación del aire (31) y que estima que en Colombia, según el estudio de Larsen, se generan al año 6 000 muertes prematuras, 7 400 nuevos casos de bronquitis crónica (EPOC), 13 000 hospitalizaciones y 255 000 visitas a salas de emergencia, con costos entre 230 y 600 mil millones de pesos de 2004, es decir entre 115 y 300 millones de dólares, sin considerar la contaminación intradomiciliaria que se valora en nuestro estudio
Agradecimientos. Esta investigación fue financiada por la fundación Promigas, en el marco del Programa de Conexiones de Gas Natural Domiciliario auspiciado por el Gobierno Holandés para 10 003 hogares de 13 localidades del Caribe Colombiano con la participación de Promigas y su fundación, Gases del Caribe y Surtigas.
REFERENCIAS
1. Mishra V, Retherford RD. Does biofuel smoke contribute to anaemia and stunting in early childhood? Int J Epidemiol, 2007; 36(1): 117-29. [ Links ]
2. Smith KR. Biofuels, air pollution and Health: a global review. New York: Plenum Editor; 1987. [ Links ]
3. Pandey MR, Boleij JS, Smith K R, Wafula EM. Indoor air pollution in developing countries and acute respiratory infection in children. Lancet. 1989; 1(8635): 427-9. [ Links ]
4. Bruce N, Perez-Padilla R, Albalak R. Indoor air pollution in developing countries: a major environmental and public health challenge. Bulletin of the World Health Organization, 2000: 78(9): 1067-1071. [ Links ]
5. Agency U.S.E.P. Revisions to the National Ambient Air Quality Standards for Particles Matter. Federal Register; 1997. p. 38651-38701. [ Links ]
6. Fisk WJ. Estimates of potential nationwide productivity and health benefits from better indoor environments: An update. In: Spengler JD, Samet JM, McCarthy JF (eds) Indoor Air Quality Handbook. New York: McGraw-Hill. 2001. p. 4.1–4.36. [ Links ]
7. Smith KR, Mehta S. Indoor smoke from household solid fuels. In: Comparative quantification of health risks: Global and regional burden of disease due to selected major risk factors. Ezzati RA, Lopez AD, Murray CJL ( Eds). Geneva: World Health Organization; 2004. [ Links ]
8. Smith KR, Samet JM, Romieu I, Bruce N. Indoor air pollution in developing countries and acute lower respiratory infections in children. Thorax. 2000; 55(6): 518- 532. [ Links ]
9. Zelikoff J. Woodsmoke emissions: effects on host pulmonary immune defense. CIAR Currents. 1994; 1(3): 3. [ Links ]
10. Ezzati M, Kamen DM. Quantifying the effects of exposure to indoor air pollution from biomass combustion on acute respiratory infections in developing countries. Environmental Health Perspectives, 2001; 109(5): 481-488. [ Links ]
11. Saksena S, Prasad R, Pal RC, Joshi V. Pattern of daily exposure to TSP and CO in the Garhwal Himalaya. Atmospheric environment 1992; 26A(11): 2125-2134. [ Links ]
12. WHO. Addressing the links between indoor air pollution, household energy, and human health. Meeting report of the WHO-USAID global consultation on the health impact of indoor air pollution and household energy in developing countries. Geneva; World Health Organization; 2002. [ Links ]
13. Innergy Soluciones Energeticas [Internet] Ventajas para el Medio Ambiente. Ventajas del Gas Natural 2007. Disponible en: http://www.innergy.cl/ventajas1.htm . Consultado: Octubre 2007. [ Links ]
14. Joel E, Segel BA. Cost-of-Illness Studies-A Primer. [Internet]. RTI International. RTI-UNC Center of Excellence in Health Promotion Economics. 2006. Disponible en: www.ppge.ufrgs.br/ats/disciplinas/2/segel-2006.pdf. Consultado: Octubre 2007 [ Links ]
15. Murray CJ, Lopez AD. The Global Burden of Disease. Boston: Harvard University Press; 1996. [ Links ]
16. Kaplan R, Johnson H. Relevance Lost: The rise and fall of management accounting. Boston: Harvard Business School; 1987. [ Links ]
17. Arredondo A, Damian T, The economic costs in the production of health services: from the cost of inputs to the cost of case management. Salud Publica Mex. 1997; 39(2): 117-24. [ Links ]
18. Constenla D, Gomez E, De la Hoz F, OLoughlin R, Sinha A, Valencia J, et al. [Internet]. The Burden of Pneumococcal Disease and the Cost Effectiveness of a Pneumococcal Vaccine in Latin America and the Caribbean: A review of the evidence and a preliminary economic analysis. 2007. The Albert B. Sabin Vaccine Institute-SVI; Pan American Health Organization-PAHO; GAVIs Pneumococcal Accelerated Development and Introduction Plan at Johns Hopkins- PneumoADIP; Centers for Disease Control and Prevention-CDC. Washington D.C. Disponible en: sabin.org/files/sabinreportfinal2.pdf . Consultado: Octubre 2007. [ Links ]
19. Caballero AS, Torres C, Maldonado D, Jaramillo C, Guevara D. Prevalencia de la Enfermedad Pulmonar Oclusiva Crónica en cinco ciudades colombianas. Revista Médica Sanitas. 2005 (Edición Especial). [ Links ]
20. Posso H, Pérez N, Murillo R, Piñeros M, Rojas MP , Hernández G. Costos unitarios de la atención médica del infarto agudo del miocardio, cáncer de pulmón y EPOC atribuibles al consumo de tabaco en Colombia. 2006 . Bogota D.C . Internet;. Disponible en: http://www.javeriana.edu.co/fcea/convocatorias/memorias_1congreso_sp/ congreso_salud_compilado/ppt_present_orales/146ppt.pdf Consultado: Octubre 2007. [ Links ]
21. Buist S. Economic impact of COPD. Ann Eur Respir Soc (Madrid); 1999. [ Links ]
22. Guest J. Assessing the cost of illness of emphysema. Dis Manage Health Outcomes. 1998; (3): 81-88. [ Links ]
23. Guest J. The annual cost of chronic obstructive pulmonary disease to the UK´s National Health Service. Dis Manage Health Outcomes. 1999; (5): 93-100. [ Links ]
24. Afolabi AO, Watson B, Procter S, Wright AJ. The Cost to the Health Service of Cronic Obstructive Pulmonary Disease. Eur Resp J, 2000; 16(31S): 13. [ Links ]
25. Sáenz C, Sivori M, Váhalo E, Sanfeliz NS. Costos en Enfermedad Pulmonar Obstructiva Crónica. Rev Arg Med Respir, 2001; (1): 45-51. [ Links ]
26. Murray C J, Lopez A D, Evidence-based health policy-lessons from the Global Burden of Disease Study. Science. 1996; 274(5288): 740-3. [ Links ]
27. Mestl HE, Aunan K, Seip HM. Health benefits from reducing indoor air pollution from household solid fuel use in China-three abatement scenarios. Environ Int, 2007; 33(6): 831-40. [ Links ]
28. WHO. Macroeconomics and health: investing in health for economic development. Report of the Commission on Macroeconomics and Health. In: Commission on Macroeconomics and Health. Geneva: World Health Organization; 2001. [ Links ]
29. OMS. Informe sobre la salud en el mundo 2002. Reducir los riesgos y promover una vida sana. Ginebra: Organización Mundial de la Salud; 2002. [ Links ]
30. Larson BA, Rosen S. Understanding household demand for indoor air pollution control in developing countries. Soc Sci Med, 2002; 55(4): 571-84. [ Links ]
31. Departamento Nacional de Planeación. Conpes 3344: Lineamientos para la formulación de la política de prevención y control de la contaminación del aire. Consejo Nacional de Política Económica y Social República de Colombia; 2005. [ Links ]














