Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Revista de Salud Pública
Print version ISSN 0124-0064
Rev. salud pública vol.11 no.4 Bogotá July/Aug. 2009
Herney A. Rengifo-Reina y Jairo Corchuelo-Ojeda
Escuela de Odontología de la Universidad del Valle. Cali, Colombia. hrengifo@gmail.com
Recibido 30 Octubre 2008/Enviado para Modificación 9 Junio 2009/Aceptado 12 Julio 2009
RESUMEN
Objetivo Evaluar la presencia de inequidades en la atención odontológica en una red de salud en Cali–Colombia.
Materiales y Métodos Se realizó un estudio descriptivo retrospectivo. La zona de estudio fue el área de influencia de la red de servicios de salud más grande de Cali (cerca del 70 % de la extensión geográfica de Cali); La población de estudio fue la población pobre vulnerable distribuida en población asegurada y no asegurada. Se realizó un análisis tipo sobrevida para determinar las probabilidades de cada población en terminar tratamiento o abandonar durante el tratamiento.
Resultados La población no asegurada presentó un índice de Cariados–Obturados y perdidos (COP) de 11,12 mientras que el COP de los asegurados fue de 9,41. En el Área de Operatoria los tratamientos terminados se distribuyeron en el 63,7 % en la población asegurada, el 33,3 % de población no asegurada. En el Área de cirugía el 63,3 % eran asegurados, el 36,6 % no lo eran. Se observó que la probabilidad de terminar tratamiento los primeros 30 días para la población asegurada fue de 85,5 % IC 0,8 (0,8 – 0,9) y para la población no asegurada fue de 78,5 % IC 0.7 (0,4–0,8).
Conclusiones Se encontraron inequidades en el estado de salud bucal de las poblaciones; En la atención en salud bucal; En las proporciones y probabilidades de ser pacientes terminados o abandonar, siendo mayores en la población asegurada.
Palabras Clave: Equidad en salud, salud bucal, servicios de salud (fuente: DeCS, BIREME).
ABSTRACT
Objective Assessing the presence of inequity in access to dental care in a health network in the city of Cali in Colombia
Methods This was a descriptive, retrospective study. The study area was located in the area of influence of Cali’s largest health-service provider’s network (accounting for 70 % of the city’s geographical extension). The study population dealt with the poor and vulnerable, consisting of both the insured and uninsured population. A survival rate analysis was carried for determining the likelihood of each population finishing treatment or abandoning it during treatment.
Results The subsidised population had an 11.12 Decayed, Missing, and Filled Teeth (DMFT) index while that of the subsidised population was 9.41. In the area of dental operation, 63.7 % treatments were completed in the subsidised population and 33.3 % in the unsubsidised population; 63.3 % of the population in area of oral surgery were subsidised and 36.6 % were people without subsidy. It was noted that the likelihood of the subsidised population completing the first 30 days treatment was 85.5 % (0.8–0.9, 80 % CI) and 78 % (0.4–0.8, 80 % CI) for the population lacking insurance.
Conclusions Inequities were found in both populations’ oral health status. Inequity were also shown in oral health care, in the percentage of patients being likely to finish treatment or being likely to abandon it, this being higher in the subsidised population (emphasis being placed on the first month of attention).
Key Words: Oral health, inequality, health service (source: MeSH, NLM).
En la morbilidad bucal se relacionan múltiples factores sea tanto en relación con su etiología como respecto a su desarrollo, se reconoce que la salud bucal es un proceso complejo, en la que existe una interdependencia entre factores individuales y sociales (1). En el tercer estudio nacional de salud bucal (ENSAB III) (2) se mencionan dos problemas importantes que deben ser abordados desde las políticas de salud publica: En primer lugar hay impacto limitado a la población joven de los programas implementados, lo cual significa que los problemas se han trasladado a edades superiores y en segundo termino necesidades acumuladas de atención en un grupo que presenta dificultades para acceder a los servicios, que en últimas se traducen en desigualdades en la atención en salud (3).
En el ámbito de la atención en salud bucal es importante establecer las atenciones realizadas con anterioridad ya que éstas pueden determinar tanto la incidencia actual de necesidades, así como la falta de tratamiento en época oportuna que llevan a un acumulo de necesidades (4). Y es aquí donde empieza a jugar un rol importante la evaluación de equidades.
La equidad entendida como igualdad de oportunidades reales que permiten a las personas realizar escogencias (5), se desarrolla con base a varias teorías que sustentan y la definen ligada a la justicia: la teoría del derecho, la igualitaria, la basada en necesidades y la utilitaria. Igualmente el concepto de equidad aduce también a que los recursos en salud se distribuyan entre los grupos de población de tal forma que se minimicen las diferencias en los estados de salud (3). La manera de visualizar equidad gira en torno a la expresión de la inequidad, del inglés inequity que hace referencia a diferencias o variaciones sistemáticas, innecesarias, evitables e injustas en poblaciones humanas que incluye en salud, el concepto de injusticia en el acceso entre clases, género o etnias, etc.
Hay diversas definiciones de inequidad, todas ellas con el eje en común de tener como fundamento el principio de justicia (6,7). La Sociedad Internacional por la Equidad en Salud (9) similar a lo indicado Starfield (8), define operacionalmente las inequidades como: “las diferencias sistemáticas (y potencialmente remediables) en uno o más aspectos del estado de salud de poblaciones o subgrupos poblacionales social, económica, demográfica o geográficamente definidos”. Y de acuerdo a Whitehead en 1991 (5) la inequidad es una desigualdad injusta y evitable con relevancia para las instancias decisorias.
Por sus características, el análisis de inequidades se realiza en función de variables que expresan el orden social y que permitan hacer (a posteriori) un juicio de valor sobre el carácter injusto de las diferencias y el origen de las mismas (10). Adicionalmente, el Banco Mundial (11) señala que para estudiar la inequidad en salud se deben tener en cuenta: los patrones de falta de equidad en el estado de salud; en la provisión de servicios de salud; en la exposición a riesgos e incluso se ha propuesto (12) la medición de inequidades ligadas a oportunidades, exposiciones y respuestas desiguales.
Por lo tanto, siguiendo este desarrollo el análisis de equidad / inequidad en salud oral se concreta al poner en evidencia que una condición de salud bucodental tiene relación estadísticamente significativa con la pertenencia a un determinado grupo social o la exclusión del mismo.
En Colombia se reportan estudios al interior del sistema de salud que contemplan la construcción de indicadores de equidad (13), pero no hay estudios que cuantifiquen, evidencien o solo mencionen las inequidades en la atención y estado de salud a nivel odontológico; siendo relevante en términos de la política pública, identificar diferencias sistemáticas e injustas, entre grupos similares de la población, grupos con base sociodemográfica, cultural y socioeconómica similar, como lo son para el país, la población pobre vulnerable, que dentro del sistema de salud colombiano son: población asegurada (régimen subsidiado) y población no asegurada (14,15).
Bajo todo este contexto se planteó como objetivo evaluar la presencia de inequidades existentes en la atención odontológica en una Red de salud en el municipio de Santiago de Cali–Colombia. Para ello se utilizó un modelo teórico adaptado del propuesto por Starfield en 1998 (16).
Se realizó un estudio descriptivo retrospectivo. Donde la zona de estudio fue el área de influencia de la red de servicios de salud más grande de la ciudad con una poblaciónpara el 2004 (17) aproximadamente de 589 417 personas, que corresponde a cerca del 30 % de la población total del municipio, de esta población la Red de salud tenia contrato para prestación de servicios en salud oral con 258 000 (110 000 población asegurada y 158 000 población no asegurada). Se incluyeron ocho Instituciones Prestadoras de Servicios de Salud (IPS), se seleccionaron estas IPS debido a que en la caracterización previa de los servicios de salud bucal a que presentaron mayor volumen de consulta y porque cada una de ellas representa un centro de referencia de la población y de otras IPSs.
El objeto de estudio fueron las historias clínicas de los servicios de odontología de la Red de salud con la base de ser un documento médico legal (18).
Se incluyeron todos los pacientes nuevos, o sea 669, que ingresaron a los servicios de odontología las IPS seleccionadas en un mes determinado, se evaluaron los registros estadísticos de la Red de salud, para obtener la identificación de todos las personas a las cuales se les realizó apertura de historia clínica odontológica en la institución y a su vez se les había realizado examen clínico de primera vez en el servicio.
Posteriormente se realizó un censo y la búsqueda de todas y cada una de las historias clínicas exactamente 12 meses después de que cada persona ingresó al servicio. Se evaluó la morbilidad bucal de los pacientes que asistieron a consulta en la institución, se buscó la descripción de índices odontológicos como COP (cariados, obturados, perdidos) con el odontograma, además indicadores de continuidad, de estado de tratamiento y tiempos del mismo.
Las variables estudiadas se reunieron en tres grupos: Sociodemográficas (incluían afiliación o no a seguridad social en salud), de demanda atendida y de oferta; Las cuales para el análisis conformaban la cuarta variable de Inequidades.
El formato de recolección se ajustó en una prueba piloto realizada en una IPS no participante en la investigación. En el trabajo de campo se realizó un segundo proceso de búsqueda de historias clínicas con la intención de encontrar las historias que en la primera fase de recolección no se hallaron en el archivo de la IPS evaluada.
Plan de análisis. Los datos de las diferentes variables se codificaron para el ingreso de la información a la base de datos, realizando doble digitación, al cotejar las dos bases de datos no se encontraron inconsistencias en cuanto al análisis exploratorio, ni a la entrada de datos. Posteriormente se analizó en el programa estadístico Stata Versión 9.0. Inicialmente se realizó análisis univariado utilizando técnicas de estadística descriptiva para determinar la distribución de las variables, se realizó análisis bivariado utilizando tablas de contingencia, pruebas chi2 y Fischer según el caso y su distribución en número y normalidad. Adicionalmente se realizó un análisis tipo sobrevida con tabla de vida y Kaplan Meyer, para determinar las probabilidades de cada población (Asegurados y no asegurados) en terminar tratamiento y/o abandonar durante el tratamiento. La variable tiempo fue definida como el tiempo total de trabajo y la variable evento se definió como el estado de tratamiento del paciente al cumplir los 12 meses (abandono y terminado). Terminado se definió como el paciente que durante el periodo de 12 meses termino el tratamiento odontológico independientemente de su estado inicial de enfermedad y abandonado se definió como el paciente que durante el mismo periodo de observación no continuó con el tratamiento y no regresó al servicio.
El estudio siguió las recomendaciones del comité de ética humana de la Facultad de Salud de la Universidad del Valle y de la Red de Salud.
Al realizar búsqueda activa tanto en archivos como en consultorios de las 669 historias clínicas que conformaban el censo de los pacientes, se encontraron y evaluaron 422 historias, 63,1 % del censo inicial, 247 historias no fueron encontradas correspondiendo a un déficit del 36,9 %. De estas se encontró que el 63,5 % era poblacion asegurada, el 32,7 % eran Población sin seguro, el porcentaje restante fue poblacion particular que no se incluyó en el analisis final.
El promedio de edad en la población asegurada fue 21,3 años (± 13,8), el de la población No asegurada de 24,4 años (± 15,1) (p= 0,02), la distribución en residencia y sexo fue muy similar entre las dos poblaciones con mayor frecuencia de consulta para las mujeres (por encima del 62 %) y para los pacientes de la zona urbana (proporción mayor al 70 %).
Estado de Salud Bucal
No se observaron diferencias en cuanto al estado en la Articulación Temporo- Mandibular (ATM), aunque 33,3 % de los pertenecientes a la población no asegurada no tuvo diagnostico, comparado con un 23,5 % en la población asegurada. En tejidos blandos se encontró una mayor normalidad en la población asegurada con 68,6 % comparada con 31,3 % en población no asegurada (p=0,06).
El diagnóstico más presentado en las dos poblaciones fue para caries y en segundo lugar gingivitis, encontrado diferencias en el diagnostico secundario, donde se presentó mayor diligenciamiento en la población asegurada (p=0,01)
Evaluando la historia de caries (COP) se encontró que la población sin aseguramiento presentó un COP de 11,12 y los asegurados de 9,41. La población sin aseguramiento presentó una mediana de dientes cariados de 5 y con un máximo de 20 dientes cariados, en los asegurados de 4 y un máximo de 16 dientes. En cuanto a dientes perdidos el promedio de la población sin aseguramiento fue de 3,1 (±6,0); en la población asegurada fue de 2,2 (±4,3) (p=0,03). En dientes obturados el promedio en la población no asegurada fue de 2,4 (±3,8); en la población asegurada fue de 2,0 (±3,2) (p 0,01).
Necesidades de atención por áreas
Operatoria: la población no asegurada en cuanto a superficies totales cariadas (superficies principales+superficies adicionales) presentó un promedio de 9,1 (±8,0), para la población asegurada fue de 8,1 (6,5) (p= 0,08). Cirugía Oral: la proporción de dientes para extraer en la población no asegurada fue del 32 % (45/138) y 25 % (68/ 268) para la asegurada; el promedio de dientes a extraer en los no asegurados fue mayor que en los asegurados (p=0,07). Endodoncia: la proporción de dientes para tratamiento de endodoncia en la población no asegurada fue 8,6 % (12/138) y para los asegurados 7,0 % (19/268). Prevención: la proporción de dientes para sellantes en la población no asegurada fue 18 % mientras que para los asegurados 24 %.
Perfil del tratamiento alcanzado por áreas De los que recibieron Educación en salud oral, 60 (63,1 %) eran asegurados y 35 (36,8 %) no lo eran. En cuanto a Profilaxis: De los que recibieron este tratamiento 64 (60,9 %) eran población asegurada y 41 (39,0 %) eran población no asegurada. De los pacientes que les tomaron Índice de Placa Bacteriana 13 (52 %) eran asegurados y 12 (48 %) población no asegurada. En Operatoria: de los que terminaron, 65 (63,7 %) eran población asegurada y, 34 (33,3 %) eran no asegurados. El promedio de días para terminar este tratamiento en los no asegurados fue 51,3 días (± 56,6) con un máximo de 184 días, mientras que para los asegurados el promedio fue 46,8 (± 55,0) días, con un máximo de 235 días. En Cirugía Oral: de los que terminaron en esta área 63,3 % eran población asegurada, 36,6 % eran no asegurados; El promedio de citas para Cirugía fue similar en las dos poblaciones. El promedio en días para terminar tratamiento en la población no asegurada fue 38,6 días (± 58,9), en los asegurados 9,5 días (± 20,0) (p=0,02). En Endodoncia: de los pacientes que terminaron el tratamiento 80 % eran Asegurados y 20 % eran población no asegurada. Se observó en el análisis individual por población 22,2 % de los pacientes del grupo de asegurados que necesitaban endodoncia terminaron y 8,3 % en la población no asegurada.
Análisis de Probabilidades (Supervivencia) para pacientes Terminados
Se observó que la probabilidad de terminar tratamiento los primeros 30 días para la población asegurada fue 85,5 % 0,8 (IC 0,7–0,8), mientras que para la población no asegurada fue 78,5 % 0,7 (IC 0,3–0,8), las probabilidades disminuyen con el transcurrir del tiempo llegando a 17,7 % 0,1 (IC 0,05–0,3) más allá de 374 días para los asegurados y en la población no asegurada se limita a 227 días con una probabilidad 15,2 %, 0,1 (IC 0,02–0,3). La duración en el tratamiento de la población no asegurada es más corta comparada con la población asegurada (Figura 1).
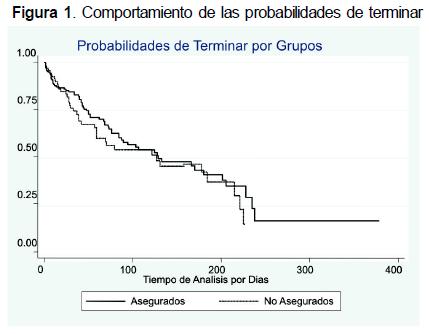
Análisis de Probabilidades para pacientes que abandonaron
En población asegurada y no asegurada: se observó que la probabilidad de abandonar en la población asegurada el primer día es 73,1 % por 75,7 % de la población no asegurada, la mediana de días (para abandonar) para los asegurados es de alrededor de 33 días, mientras que para los no asegurados 29 días (Figura 2).
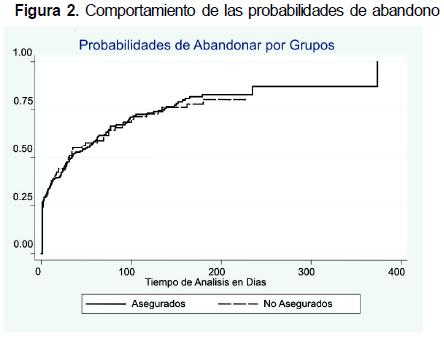
Análisis de tiempos de tratamientos
El comportamiento en tiempos de tratamiento se muestra en la Tabla 1.
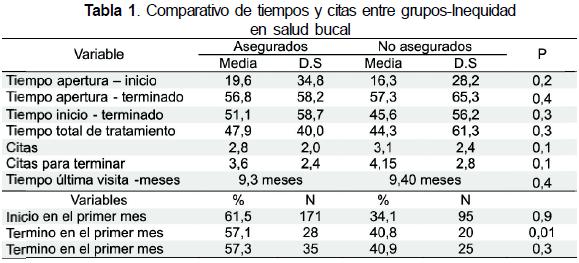
A nivel nacional no se encontraron investigaciones en salud oral y servicios que indaguen las diferencias dentro la población pobre vulnerable. (asegurada y no asegurada). En este estudio en cuanto a edad se encontraron diferencias en las medias de los dos grupos estudiados (asegurados y no asegurados) con un p=0.02 , pero igual son poblaciones jovenes los que asisten a consulta, la distribución en residencia y genero es muy similar entre los dos grupos.
Se observó que hay diferencias en cuanto a la proporción en la calidad de historias clínicas, siendo mejor en la población asegurada, incluso en diagnóstico, indicando con ello que se ahonda y se profundiza más en la realización de la historia clínica para esta población.
Aunque las dos poblaciones al igual que las tendencias a nivel mundial (19) presentaron como principal diagnostico caries y secundario la gingivitis se encontró diferencias en cuanto al diagnóstico secundario, se diligencia mejor en los asegurados (p=0.01). Se encontró para los asegurados una prevalencia de caries muy similar a la reportada para Cali por Rendón (20). Evaluando la historia de caries se encontró que la población no asegurada tiene un COP más alto que los asegurados, radicando esta diferencia en la mayor proporción de dientes perdidos para los no asegurados, lo que está indicando que esta población no ha sido atendida o su atención ha sido más radical y en términos donde la enfermedad esta muy avanzada. Adicionalmente el análisis por superficies cariadas encontró que esta población (no asegurados) presentan el doble de superficies adicionales que los asegurados (p=0.02), lo que aumenta el tiempo y los costos en los tratamientos del área de operatoria.
En cuanto a la necesidad en cirugía oral, se observó mayor proporción en la población no asegurada ratificando nuevamente el estado avanzado de deterioro con que llegan estas personas, explicado por varios factores entre otros por el acceso al servicio, los conocimientos en salud oral que presentan y de alguna manera el tipo de diagnóstico por lo cual se explora la posibilidad de que a esta población se le indique exodoncia para dientes que requieran otro tipo de tratamiento, pero por la complejidad del tratamiento este no se realiza, similar a lo que se indica en poblaciones blancas y negras en Estados Unidos (21). Otro aspecto importante y que muestra las diferencias en cuanto al estado oral de las poblaciones es que la proporción de requerimiento de sellantes es mayor en los asegurados indicando con ello dientes más sanos y quizás ligado a los requerimientos que exigen las Administradoras de Salud del régimen subsidiado (EPS del Subsidiado) (15) a las Instituciones Prestadoras en el cumplimiento de metas de actividades de prevención.
En el análisis por nivel de tratamiento alcanzado se denota una mayor tendencia a realizar actividades de promoción y prevención en asegurados, (77 % de asegurados recibieron educación y 25 % de los no asegurados y con tendencias similares para las demás actividades de detección temprana y atención precoz), esto presumiblemente porque la contratación en los Asegurados exige cumplimiento de metas y matrices en estas áreas.
También se observa que a pesar que la población no asegurada fue la que presentó mayores requerimientos en operatoria y en cirugía, la proporción de terminados en estas áreas fue menor al compararla con los asegurados. En cirugía hay diferencias relativas en el promedio de días con mayor duración en este tratamiento en los no asegurados, explicado principalmente por la mayor necesidad de esta población, lo preocupante es que para una persona No asegurada, el tratamiento en cirugía se prolonga 4 veces en tiempo comparado con los asegurados, llevando a aumentar las necesidad y complejidad tanto del procedimiento como del estado de salud.
En cuanto al análisis de probabilidades para terminados y abandonados, la probabilidad de que un paciente no asegurado esté en tratamiento los 365 días es de 0 % ya que todos los pacientes permanecen en el servicio hasta el día 227, mientras que para un paciente asegurado termine tratamiento se prolonga por 147 días más que los no asegurados; Es importante resaltar que la población asegurada tiene más probabilidades de terminar tratamiento, explicado por el mayor tiempo de estancia en el servicio. Las probabilidades que un paciente abandone, son mayores para la población no asegurada, estos abandonan con mayor rapidez y en menor tiempo.
Se puede concluir que las poblaciones estudiadas presentaron características sociodemográficas similares. En cuanto a la calidad en el diligenciamiento de la historia clinica y la valoracion de enfermedades se encontró mejor desarrollo en lo concerniente a la poblacion asegurada, dando mejor diagnóstico a estos.
Se encontraron inequidades (Tabla 2), donde se evidencia el deterioro de salud con que llega a los servicios la población no asegurada, por diferentes determinantes no ahondados en este estudio. Se encontraron inequidades en la atención en salud bucal en general y por áreas de atención donde es preocupante el que no se le brinde la suficiente educación en salud bucal a la población no asegurada.
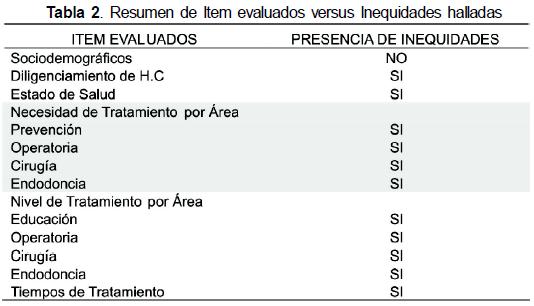
El análisis de este estudio no es básicamente de recursos económico porque las poblaciones (aseguradas y no aseguradas) presentan similares características en este sentido. Las desigualdades se presentan en las oportunidades de atención en un servicio de salud bucal, lo que lleva a inequidades en el estado de salud, la atención, el resultado e impacto en la salud y donde la población no asegurada se comporta como una población con menos recursos y menos posibilidades de atención por el hecho de carecer de un subsidio directo y con ello el resultado es que personas con más recursos (catalogado el carné de afiliación como uno de ellos) tienen menos riesgo de enfermar y que el estado de sus enfermedades se agraven (22).
En últimas los factores que determinan las inequidades en salud deben ser subsanados mediante políticas públicas trans-sectoriales quizás como las que se vivencia en otros países (23) y con intervenciones apropiadas encaminadas a disminuir estas desigualdades, injustas o no. Concretamente se debe llevar a la legitimización de la salud bucal con la inclusión en agenda política de planificadores, tomadores de decisiones y formuladores de políticas de salud ♦
Agradecimientos. A la Dra. Elsa Patricia Muñoz. Profesora Universidad del Valle, por su apoyo, dedicación, confianza. Al Dr. Carlos Augusto Hernández, profesor Universidad del Valle por sus bases en salud publica.
1. Organización Mundial de la Salud. Salud Bucodental para todos por medio de sistemas alternativos de atención bucodental: Boca sana vida sana. Ginebra; 1994. [ Links ]
2. Republica de Colombia, Ministerio de Salud. III Estudios Nacional de Salud Bucal ENSAB III, II Estudio Nacional de Factores de Riesgo de Enfermedades Crónica ENFREC II. Santa fe de Bogota; 1999. [ Links ]
3. Torres L, Constantino N. Equidad y Calidad en Salud. Conceptos actuales. Rev. Med IMSS 2003; 41:359-364. [ Links ]
4. Chávez Mario. Odontología Sanitaria, Organización Panamericana de la Salud, Organización Mundial de la salud; 1962. [ Links ]
5. Whitehead M. The concepts and principles of equity in health. Int J Health Serv 1992; 22:429-445. 6. Sen, Amartya. ¿Por qué la equidad en salud? Revista Panamericana de Salud Pública 2002; 11: 302-310. [ Links ] [ Links ]
7. Kawachi I, Subramanian SV & Almeida-Filho N. A glossary for health inequalities. J. Epidemiol Community Health. 2002; 56:647-652. [ Links ]
8. Starfield I. Equity and health: a perspective on nonrandom distribution of health in the population, Rev Panam Salud Publica/Pan Am J Public Health 2002; 12(6): 386. [ Links ]
9. Foro Políticas de Salud, equidad y atención primaria. Revista Gerencia y Políticas de Salud Universidad Javeriana. 2001; 1:6-16. [ Links ]
10. Organización Panamericana de la Salud. La situación de salud en la región de las Americas. Informe anual del director. Washington 1998. [ Links ]
11. World Bank. Disease Control Priorities in Health. Oxford University press. Washington. 2006. [ Links ]
12. Schneider MC, Castillo C, Bacallao J, Loyola E, Mujica O. Métodos de medición de las desigualdades de salud (Parte I) Organización Panamericana de la Salud: Boletín Epidemiológico/OPS 2004; 4:25. [ Links ]
13. Céspedes J, Jaramillo I, Castaño R. Impacto de la Reforma del Sistema de Seguridad Social sobre la equidad en los servicios de salud en Colombia. Cad. Saúde Pública 2002; 18:4. [ Links ]
14. República de Colombia. Reforma al Sistema General de Seguridad Social en Salud: Ley 100. Santa fe de Bogota, 1993. [ Links ]
15. República de Colombia. Modificaciones al Sistema General de Seguridad Social en Salud. Ley 1122. Santa fé de Bogotá, 2007. [ Links ]
16. Starfield B. Primary Care: Balancing Health Needs. Services and Technology. New York, Oxford University Press; 1998. [ Links ]
17. Secretaria de Planeación municipal de Santiago de Cali. Cali en Cifras 2001 - 2004, Santiago de Cali; 2004. [ Links ]
18. República de Colombia, Ministerio de Salud, Resolución 1995, Normas para el manejo de Historia Clínica. Santa fé de Bogotá; 1999. [ Links ]
19. Petersen Poul. The World Oral Health Report 2003 Continuous improvement of oral health in the 21st century - the approach of the WHO Global Oral Health Programme, World Health Organization; 2003. [ Links ]
20. Rendón L, Torres M, Llanos G. Caracterización de la población afiliada al Régimen Subsidiado en Cali. Rev. Colombia Médica 2001; 32:58. [ Links ]
21. Smedley BD, Stith AY, Nelson AR, Unequal Treatment. Confronting Racial and Ethnic Disparities in Health Care. Institute of Medicine. The nacional Academies Press Washington DC: 2003. [ Links ]
22. Barrero E., Pobreza y desigualdades sociales: un debate obligatorio en salud oral, acta Bioeth. 2006; 12: 9-22. [ Links ]
23. Niiranen T, Widstrom E, Niskanen T. Oral Health Care Reform in Finland - aiming to reduce inequity in care provision.BMC Oral Health 2008; 8:3. [ Links ]














