Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Revista de Salud Pública
Print version ISSN 0124-0064
Rev. salud pública vol.16 no.5 Bogotá Sept./Oct. 2014
https://doi.org/10.15446/rsap.v16n5.41021
Artículo/Investigación
Vacuna contra el virus del papiloma humano en adolescentes: Análisis mediante grupos focales
Human papilloma virus vaccination in teenage girls: a focus group evaluation
Ramón Camaño-Puig 1 y María M. Sanchis-Martínez2
1 Universidad de Valencia. Valencia, España. ramon.camano@uv.es
2 Agencia Valenciana de Salud. Gandía, Valencia, España. sanchis_mer@gva.es
Recibido 29 Noviembre 2013. Enviado para Modificación 22 Enero 2014. Aprobado 12 Marzo 2014
RESUMEN
Objetivo La obtención de niveles de cobertura bajos frente a la vacunación contra el virus del papiloma humano, ha planteado la necesidad de analizar las causas que están afectando a la toma de decisiones sobre la administración de la vacuna, a partir de las manifestaciones de aquellas directamente implicadas, las adolescentes.
Métodos Por tanto, se ha planteado la realización de una evaluación mediante la utilización de la metodología de grupos focales. Se han realizado un grupo piloto y cuatro grupos focales en el Instituto Tirant lo Blanc de Gandía con adolescentes pertenecientes a distintas poblaciones del departamento, incluyendo en los mismos adolescentes vacunadas, no vacunadas y con vacunación incorrecta.
Resultados Las su experiencia, conocimientos y opiniones respecto a la vacunación frente al VPH que pueden resumirse en la existencia de ideas erróneas y una carencia importante de conocimientos.
Conclusión Es necesario un cambio de dirección basado en el desarrollo de campañas educativas, que sirvan para poder obrar con responsabilidad y poder al mismo tiempo tomar decisiones adecuadas.
Palabras Clave: Virus, papiloma, vacunación, adolescentes, inmunización (fuente: DeCS, BIREME).
ABSTRACT
Objective The low immunization coverage levels for the human papilloma virus vaccine has led to a need to analyze the causes that affect the decision to vaccinate, as expressed by those directly involved in making this decision teenage girls.
Methodology Therefore, we proposed an assessment with a focus group methodology. An evaluation with a pilot group and four focal groups was carried out in Tirant lo Blanc of Gandia secondary school. The girls that made up the groups belonged to different populations within the health department, including vaccinated, non-vaccinated, and incorrectly vaccinated teenage girls.
Results The girls talked about their experiences, knowledge and opinions with respect to HPV vaccination, which could be summarized as showing a large knowledge gap and the existence of erroneous ideas.
Conclusion A change in direction, involving the development of educational campaigns that empowers girls and their families to make suitable decisions, is necessary.
El cáncer de cuello de útero constituye un importante problema de salud pública a escala mundial. Por frecuencia, es el segundo cáncer en mujeres en todo el mundo, con mayor incidencia en países de Sudamérica, Caribe, África subsahariana y del Sudeste Asiático. Afecta a mujeres relativamente jóvenes, por lo que tiene un impacto social y económico considerable (1). A lo que hay que añadir que las tasas de supervivencia a los 5 años son peores respecto de las de los países industrializados.
La infección del tracto genital por ciertos tipos de Virus del Papiloma Humano (VPH) es condición necesaria, aunque no suficiente para el desarrollo de cáncer de cuello de útero. Se estima que la incidencia anual mundial de esta patología es de más de 500 000 casos, alrededor de un 50 % de ellos mortales. Teniendo lugar las muertes en un 80 % en los países en vías de desarrollo (2). El 70 % de los cánceres cervicales es causado por los genotipos de alto riesgo oncogénico 16 y 18 (55 y 15 % respectivamente) y un 18 % adicional por otros genotipos filogenéticamente relacionado, que en orden decreciente de frecuencia son el 45, 31, 33, 52 y 58 (2). España tiene una de las prevalencias más baja de infecciones genitales por tipos oncogénicos (14,3 %), siendo cifrada la incidencia de nuevos cánceres cervicales en torno a 1 900 casos y 712 defunciones al año (3).
La Agencia Europea del Medicamento emitió en julio de 2006 un informe favorable sobre la vacuna tetravalente Gardasil®, de Sanofi Pasteur MSD con los tipos 6, 11, 16 y 18. La farmacéutica británica Glaxo-Smith-Kline dispone de una segunda vacuna, Cervarix®, bivalente, con los tipos 16 y 18 (4).
La Organización Mundial de la Salud, los Centers for Disease Control and Prevention americanos y europeos y la comunidad científica se han posicionado claramente a favor de estas vacunas, que podrían cambiar la historia natural de la enfermedad, aunque su seguridad ha sido cuestionada, no solo por los grupos habituales detractores de la vacunación, sino también por profesionales de la salud, llevando la polémica a través de canales atípicos (internet, prensa escrita, etc.).
El Consejo Interterritorial del Sistema Nacional de Salud, acordó la introducción de la vacuna del VPH en el calendario vacunal, en las diferentes Comunidades Autónomas antes de finalizar el año 2010, recomendando la vacunación de las niñas adolescentes de una única cohorte de edad, comprendida entre los 11 y los 14 años de edad (3, 5).
La vacuna del VPH ha despertado dudas de diferente naturaleza entre los padres, seguridad, daños en la fertilidad, e inclusive algunos padres piensan que la vacunación podría favorecer el sexo precoz y no protegido. Los temores de las niñas se enfocan en el acto del pinchazo y en dudas acerca de la técnica de vacunación. Aunque la mayoría está a favor de la vacunación y desean el apoyo de los padres (2,3). Diversos temas afectan al problema, desde la perspectiva de los padres, la educación y formación religiosa, así como la posibilidad de que los padres piensen que sus hijas son demasiado jóvenes para hablarles de estos temas (6), y considerar el tema embarazoso tanto por los padres como los adolescentes a lo que hay que sumar que estos últimos no perciben el cáncer como un asunto prioritario dificulta el objetivo de la vacunación. Para solventar estos problemas es necesario disponer de una concisa y precisa información sobre la infección, conocer los beneficios de la vacunación y facilitar su administración.
La Comunidad Valenciana introdujo el proceso de vacunación sistemática frente al VPH, el último trimestre de 2008 (5,7), en la cohorte de niñas de 14 años, con un plan de administración escalonado para las tres dosis de vacuna durante los meses de noviembre de 2008 y febrero y abril de 2009. Al inicio de la segunda ronda, dos adolescentes valencianas experimentaron crisis convulsivas graves tras ser inmunizadas, precisando de ingresos hospitalarios. Dos meses y medio después, una comisión dictamino la ausencia de base biológica que explicará la asociación entre los trastornos y la vacunación, siendo improbable que dichos cuadros pudieran considerarse como efectos adversos de la misma (8,9). Paralelamente, el suceso adquirió relevancia mediática constituyendo un foco de atención durante el primer trimestre de 2009 (10). Como consecuencia de estos acontecimientos la estrategia de vacunación contra el VPH pasó a realizarse en los centros de salud en lugar de en los centros escolares.
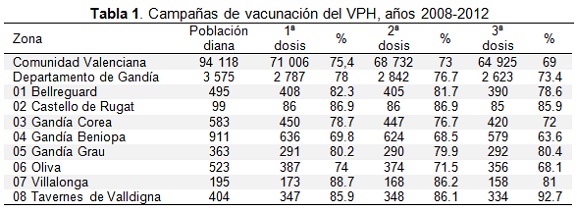
En los datos aportados en la Tabla 1, se puede observar la evolución de las coberturas vacunales por zonas, desde el inicio de la vacunación, que corresponde a la cohorte de niñas nacidas en el año 1994. A pesar del esfuerzo realizado no alcanzamos los mismos niveles en la aplicación de las tres dosis, a la vez que hace necesario identificar las razones por las que no llegamos a un mayor número de adolescentes vacunadas (11).
Asimismo, se han identificado importantes desigualdades entre las zonas básicas de salud del Departamento, sobre todo hay dos casos extremos que corresponden a la zona 02-Castelló de Rugat, con una cobertura superior al 85 % en tercera dosis y la zona 04-Gandía-Beniopa, con una cobertura inferior al 65 % en tercera dosis.
En el momento actual nos preguntamos si sigue vigente, después de los incidentes ocurridos el primer año de la vacunación, la duda sobre la seguridad y eficacia de la vacuna frente al VPH, como para afectar a los niveles de coberturas y por tanto no obtener las tasas óptimas deseadas. Por otra parte, consideramos necesario conocer hasta qué punto ha influido el cambio, de realizar la vacunación en los centros escolares, a los centros de salud. Por tanto, intentaremos analizar las causas que afectan la toma de decisiones de padres y adolescentes respecto a la vacuna del VPH, a partir de las manifestaciones de aquellas directamente implicadas, las adolescentes, aproximándonos al nivel de conocimiento que poseen las adolescentes del Departamento de Gandía respecto de la vacunación del VPH.
MATERIAL Y MÉTODO
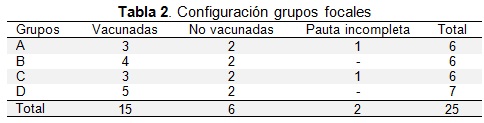
Se procedió al diseño de un estudio cualitativo mediante la utilización de la herramienta de evaluación Focus Group o Grupos Focales. La muestra se reclutó entre las alumnas nacidas en 1998 y matriculadas en 3° de Educación Secundaria Obligatoria, en el Instituto de Educación Secundaria (IES) Tirant lo Blanc de Gandía, que les correspondía la vacunación del VPH por calendario, con un total de tres grupos y 31 niñas matriculadas. Después de comprobar el estado vacunal de las adolescentes, en la Tabla 2., se puede apreciar que se constituyeron cuatro grupos con la participación de 25 adolescentes de las cuales 15 estaban vacunadas, 6 no vacunadas y dos con la pauta incompleta.
Se realizó una reunión con el fin de proporcionarles información escrita acerca del estudio junto con una carta dirigida a los padres, con la correspondiente petición de consentimiento para su participación y grabación de las conversaciones en audio (se trata de menores de edad). Así mismo, se presentó el proyecto de estudio ante la Comisión de Investigación, Docencia y Ética del Departamento de Salud consiguiendo su autorización.
Realizamos una prueba piloto con siete adolescentes, no asistentes al instituto y reclutadas entre amigas y familiares del personal de la dirección del área. Todas ellas nacidas en 1994 y entre las que se hallaban vacunadas y no vacunadas, pertenecientes a otros departamentos de salud y otras poblaciones. Con el objetivo de que nos sirviera de experiencia para la conducción de las sesiones definitivas (observación de las reacciones de las adolescentes, comportamiento, tiempo necesario, etc.), y ensayo del borrador del script que estuvo compuesto por las siguientes preguntas (12-16):
- ¿Qué saben del virus del papiloma humano?
- ¿Cómo se trasmite y qué consecuencias puede tener?
- ¿Qué saben sobre la vacuna?
- ¿Cómo han adquirido la información?
- ¿Han participado en la toma de decisiones sobre la vacunación?
- ¿Las que no están vacunadas pueden decir las razones?
- ¿En el último año cuántas de ustedes han acudido a la consulta del pediatra de nuestro centro de salud?
- ¿Dónde piensan que es mejor realizar la vacunación?
- ¿Qué opinión tienen sobre recibir información por parte de personal sanitario acerca de todas estas cuestiones con anterioridad a la vacunación?
- ¿Deberían informar también a sus padres?
Las sesiones se realizaron en las aulas cedidas por el instituto y en horarios coordinados con los tutores de los alumnos. En el desarrollo de las mismas participaron dos profesionales: uno conducía la sesión y realizaba grabaciones, haciendo el papel de moderador y otro tomaba notas, actuando posteriormente como investigador independiente en el análisis de los datos.
Se procedió a realizar la grabación en audio de las sesiones (4 grupos), transcripción y cotejo con las notas tomadas por los profesionales participantes, y por último, la organización, análisis e interpretación de los datos y su textualización. Adicionalmente, en un ejercicio de triangulación, incorporamos un apartado sobre dudas y preguntas, que se debía de completar al finalizar la sesión y para lo cual se facilitó a las adolescentes una hoja en blanco, con la intención de que anónimamente escribieran lo más importante, o recomendaciones después de la experiencia. Obteniendo la combinación de dos procedimientos de investigación, los grupos focales y la realización de una pregunta abierta de redacción libre, alejándonos de resultados cuantitativos ya que pueden no ser suficientes para la compresión de los múltiples factores que afectan a la vacunación del VPH (12).
RESULTADOS
En función de las respuestas proporcionadas por las adolescentes, incluyendo los cinco grupos, el piloto y los cuatro constituidos en el instituto, se ha procedido a su agrupación temática y síntesis, comenzando por las respuestas relativas a conocimientos sobre el VPH. Las entrevistadas en todos los grupos establecieron una relación unánime del VPH con el cáncer de cuello de útero y la forma de transmisión, afirmando: "Creemos que produce cáncer de cuello de útero, se transmite si tienes relaciones sexuales, pero dicen que si usas preservativo no te lo pueden pegar, para evitarlo tienes que vacunarte". Manifestaron ideas erróneas tales como la siguiente: "Yo creía que era un cáncer y que son los chicos los que lo tienen, pero a ellos no les pasa nada. Afecta al cuello uterino".
Un nuevo bloque se constituyó con las respuestas relativas a conocimientos sobre la vacuna. No conocen acerca de qué están protegidas, ni los serotipos contra los cuales actúa la vacuna. Creemos que lo más negativo es la información errónea que han adquirido sobre ella, ya que cuestionan la seguridad con independencia del miedo al pinchazo, que sería normal, manifestando miedo a padecer algún efecto adverso importante, tal y como había ocurrido en Valencia, en febrero de 2009.
Un aspecto que nos ha llamado la atención, es el mito que circula entre las adolescentes que atribuyen las reacciones adversas de la vacuna y la inefectividad de la misma, a la perdida de la virginidad. Asimismo, la vacunación suscitó cuestiones a responder, por ejemplo: ¿por qué nos vacunan a esta edad?, ¿qué pasa si tienes contacto con el VPH y te vacunas?, ¿por qué son tres dosis?, ¿cuánto dura?, ¿tiene que ser virgen para ponerse la vacuna?, ¿si voy a tener relaciones sexuales y me pongo preservativo, para qué quiero vacunarme?, ¿puede tener efectos secundarios si ha tenido relaciones sexuales?
Respecto a la participación en la toma de decisiones sobre la vacunación, la mayoría de participantes vacunadas había consensuado la decisión, o por lo menos los padres lo habían consultado con las hijas, constituyendo un grupo de 17 vacunadas, 15 con la pauta vacunal completa y dos incompleta, En las ocho adolescentes restantes la decisión fue tomada por los padres, sin que pudieran opinar al respecto.
Entre las adolescentes vacunadas se obtuvieron los siguientes testimonios: "Mi madre me dijo que me tenía que vacunar porque era lo mejor para mí", otra adolescente, planteó la disparidad de opiniones entre los profesionales: "un médico nos dijo que me tenía que vacunar, pero otro dijo que si usaba preservativo no hacía falta". Otra de las niñas, estando de acuerdo con sus padres, afirmó: "Yo creo que los padres tienen que vacunar a sus hijas para prevenir el cáncer". Otra planteo: "Mi madre me obligó, yo no lo tenía claro, yo no sabía muy bien lo que era, pero mi madre me dijo que era bueno para mí".
Por otra parte, se esgrimieron razones para no vacunarse: "Mi madre no ha querido que me vacunara porque buscó información en Internet y vio que había habido dos niñas que se habían muerto aludiendo a información posiblemente relativa a los sucesos de febrero de 2009. Tenemos compañeras que no se han vacunado porque tienen miedo al pinchazo, dicen que duele mucho y creen que les va a pasar algo, que la vacuna no es segura". Por último, en palabras de otra adolescente, encontramos que su madre había consultado a un profesional sanitario: "El médico le dijo a mi madre que no hacía falta que me vacunara". Respecto a la pregunta de cuantas habían acudido a la consulta de pediatría del centro de salud en el último año, solo tres adolescentes habían acudido por un proceso agudo.
El conjunto de entrevistadas prefería que la vacunación se llevara a cabo en el centro de salud, expresándolo en estos términos: "En el centro hay médicos por si te pasa algo, además es más higiénico. Preferimos ir con nuestras madres, así tenemos menos miedo. El colegio es para estudiar, a mí me daría vergüenza vacunarme aquí". "Queremos vacunarnos en el centro de salud porque estamos más seguras, tenemos miedo de que nos ocurra algo". Solo en algún caso, se manifestó desconfianza hacia la vacuna: "…esta vacuna no es como las otras. Yo creo que no está bastante probada", reafirmando el carácter seguro de recibir la vacunación en el centro sanitario.
En las respuestas a las últimas preguntas relativas a la provisión de información, las adolescentes refirieron al unísono la necesidad de recibir información veraz antes de la vacunación: "Si nos hubieran explicado lo que es la vacuna se hubieran vacunado más niñas, porque serían conscientes de lo que les puede pasar". Algunas mencionaron el impacto que provocó en sus padres las noticias sobre los efectos adversos aparecidas en los medios de comunicación: "Si no les hubieran metido miedo a los padres de lo que dijeron en la televisión, vacunarían más a sus hijas".
Adicionalmente, tal y como se había planeado, se distribuyó una hoja en blanco y las adolescentes tuvieron la oportunidad de expresar por escrito aquello que consideraron oportuno, opiniones y sugerencias, permitiéndonos confeccionar un listado con los contenidos más relevantes que agrupamos y transcribimos a continuación: En primer lugar, reconocen la importancia de la actividad realizada y su efectividad, "…la charla me ha servido para entender más cosas sobre esta enfermedad, No sabía nada, ni para que servía la vacuna, he aprendido muchas cosas… Antes de pincharnos podrían darnos más información sobre este tema, deberían dar una charla antes de vacunar del papiloma".
Reconocen la necesidad de información y su importancia: "Hay gente que tendría que estar mejor informada y… tendrían que enviar cartas con información. Deben dar más información sobre esto, sobre todo a los padres, para que estén seguros y no tengan tanto miedo en vacunarnos. Si se puede explicar a las familias será mucho mejor… los médicos deberían estar bien informados".
Hacen propuestas para vincular el sistema sanitario y educativo: "Creo que sería bueno que las enfermeras vinieran a los institutos a explicarnos, a informar a las niñas del virus… Yo prefiero que [la vacunación[ se haga en el médico para no tener miedo".
E identifican adecuadamente el problema: "Me ha quedado claro que no es un cáncer, es un virus, que produce cáncer de útero, y lo podemos tener muchas veces pero sin notar los síntomas, que el 50 % de las mujeres lo pasan y no les afecta"; "El papiloma lo podemos transmitir tanto chicas como chicos,… Ya sé que [la vacuna[ sólo se pone a las chicas porque tienen útero, pero también deberían dar información a los chicos"; "Hay que tener precaución a la hora de mantener relaciones sexuales. Hay que vacunarnos aunque ya hayas tenido relaciones sexuales"; "También tengo claro que siempre que vaya a tener relaciones sexuales tengo que usar preservativo, para no tener la posibilidad de infecciones y el riesgo de poder quedarme embarazada".
Reconocen la importancia de la vacunación y alguna de sus limitaciones: "Creo que es necesaria y una ayuda para todas las mujeres"; "No me arrepiento de haberme puesto la vacuna. La vacuna es muy importante y aunque no sea del todo segura hay que ponérsela para prevenir alguna enfermedad. Creo que la vacuna sí que es efectiva, aunque no sea al 100 % pero siempre tenemos más posibilidades de no llegar a tener cáncer de cuello uterino, y que si nos vacunamos hay un 80 % de eficacia. Yo no sabía muy bien los efectos que podía tener y me alegro de haberme vacunado"; "He entendido que tengo que seguir vacunándome ya que puedo coger una enfermedad del cuello uterino… Que sólo estamos inmunizadas en 2 serotipos… Pienso que he hecho bien en ponérmela, porque así ya puedo estar mucho más tranquila aunque pueda pasar el efecto".
El mensaje de prevención y precaución está de una manera u otra detrás de cada una de estas expresiones aunque las palabras prevenir y precaución solo aparecen en dos ocasiones, los términos entender, que aparece dos veces, aprender, aparece una vez, saber una vez, junto con el término explicar/nos, dos veces, configuran y determinan un espacio de necesidad de información, la cual demandan a través de la incorporación ocho veces del término informar.
DISCUSIÓN
Se percibe un alto nivel de coherencia entre lo que expresan en los grupos focales y aquello que escriben individualmente, llamando poderosamente la atención el total desconocimiento y la información errónea respecto a la vacuna, en donde todo fue preguntas.
En cuanto a la decisión de vacunarse está claro que los padres toman la decisión en la mayoría de los casos, sobre todo cuando no se vacunan. La no aceptación de la vacuna depende fundamentalmente de la información que tengan acerca de ella. Según el estudio de Brabin (15), la opinión de los padres era lo que más había influido a la hora de vacunarse. La inclusión en el calendario vacunal de la vacuna frente al VPH, se vio rodeada de polémica y creó un estado de opinión poco favorable a la aceptación (16).
Otro factor importante a tener en cuenta es la ausencia de visitas de las adolescentes en el servicio de Pediatría de los centros de salud, en los meses anteriores a la vacunación. Según la bibliografía consultada, el pediatra es clave en la captación de la población diana, puede aportar su experiencia en vacunación y acceso fácil a las familias (17). Pero lo cierto es que las adolescentes no acuden perdiéndose una magnífica oportunidad de aproximación a esta población que obliga a buscar otras estrategias (10).
En especial, los profesionales sanitarios deben implicarse en que este colectivo tenga conocimientos suficientes de la patología del VPH, estableciendo pautas informativas uniformes que redujeran el nivel de incertidumbre promoviendo una educación para la salud, en este caso, sexual y reproductiva (17).
Las adolescentes prefieren como lugar de vacunación el centro sanitario frente al colegio y enfocan sus temores al propio acto del pinchazo y a dudas acerca de la propia técnica de vacunación. La mayoría está a favor de la vacunación y desean el apoyo de los padres (3). Es importante en este sentido, que los centros sanitarios ofrezcan seguridad, por tanto recomendamos que se lleve a cabo en los centros sanitarios, respetando el deseo de las adolescentes.
Por último, teniendo en cuenta los resultados y sugerencias de las adolescentes respecto a la contundente demanda informativa (19), es de vital importancia antes de iniciar la campaña de vacunación del próximo curso escolar, ofrecer a padres y adolescentes una amplia información del VPH y la vacuna, a través de los medios que se consideren más efectivos.
Consideramos necesario para la próxima campaña de vacunación el diseño de una intervención educativa prevía en todos los colegios, dirigida a la cohorte correspondiente, facilitando a los padres una documentación elaborada por los servicios sanitarios, que deberia incluir desde la posibilidad de contactar personalmente al acceso a páginas web y documentos donde puedan contrastar la información. Proporcionar un número de teléfono del centro de salud correspondiente, tanto para pedir cita como para aclarar dudas al respecto, siendo necesario que se implique la propia Conselleria de Sanidad, puesto que las bajas coberturas vacunales afectan a toda la comunidad. en esta línea, se acaba de lanzar en Tuenti una campaña de sensibilización sobre el VPH y las ventajas de vacunarse contra el mismo con el lema "vacúnate, saldrás ganando" (20).
Por otra parte, los efectos adversos comunicados en los medios, en febrero de 2009, están muy presentes en la memoria de las adolescentes, dado que aparecen de forma continua en sus manifestaciones. Sería conveniente, en cumplimiento de su función de divulgación que informaran acerca de la situación actual respecto de la vacuna y los estudios realizados posteriormente.
A modo de conclusión, es apropiado preguntar a los propios interesados/involucrados, en este caso las adolescentes, acerca de sus experiencias y percepciones, lo que nos permite comprender la esencia del problema y ante ello tener capacidad de respuesta, lo que nos induce a realizar cambios significativos en la gestión del proceso de vacunación frente al VPH.
Adicionalmente, surge la necesidad de vincular más estrechamente los profesionales sanitarios con los centros escolares, quizás a través de la figura de la enfermera escolar, ya que los adolescentes acuden con poca frecuencia a los servicios sanitarios, siendo necesario analizar, en términos de adecuación, los contenidos formativos en salud ofrecidos desde la atención primaria. La campaña que ha lanzado la Conselleria en Tuenti, no será realmente efectiva si no está reforzada por la presencia del personal sanitario, que es el que les debe transmitir información y seguridad tanto a padres como adolescentes proporcionando las respuestas a sus dudas y temores.
Conflicto de interés: Ninguno.
REFERENCIAS
1. Navarro JA, Bernal PJ, Pérez JJ. Interrogantes en la introducción de la vacuna frente al virus del papiloma humano en los calendarios sistemáticos. Medicina Clínica. 2007; 129(2): 55-60. [ Links ]
2. Bayas JM. Vacunación frente al VPH y adolescencia. Pediatría Integral. 2011; 15(10): 941-944. [ Links ]
3. World Health Organization. International Agency for Research on Cancer. Globocan. [Internet]. Disponible en: http://globocan.iarc.fr/. Consultado marzo del 2013. [ Links ]
4. Martínez MA, Carlos S, Irala J. Vacuna contra el virus del papiloma humano: razones para el optimismo y razones para la prudencia. Medicina Clínica. 2008;131(7): 256-253. [ Links ]
5. Orden de 16 de junio de 2008, de la Conselleria de Sanidad por la que se modifica el calendario de vacunación sistemática infantil en la Comunidad Valenciana. (DOGV 5812 de 23-07-08: 73071-73073) [ Links ]
6. Bosch F, Bernaola E. La vacuna frente al virus del papiloma humano y la incorporación de la pediatría a la prevención del cáncer de cuello uterino. Pediatría Integral. 2006; 65(5): 411-413. [ Links ]
7. Lluch JA, Ruiz E, Portero A, Pastor E, Martín R, Alguacil AM. Vacunación frente al virus del papiloma humano (VPH) en la Comunidad Valenciana. Farmacoterapéutica de la Comunidad Valenciana. 2009; 1(2): 3-7. [ Links ]
8. Tuells J, Duro E, Chilet E, Pastor A, Portero C, Navarro EM. Noticias sobre el VPH y su vacuna en la prensa valenciana. Gaceta Sanitaria. 2013; 27(4):374–377. [ Links ]
9. Agencia Española de Medicamentos y Productos Sanitarios. Comunicación sobre riesgos de medicamentos para profesionales sanitarios. Nota informativa. Seguridad de las vacunas frente al virus del papiloma humano: conclusiones del comité de expertos. Referencia 2009/06 de 23 de abril de 2009. [Internet]. Disponible en: http://www.aemps.gob.es/informa/notasInformativas/medicamentosUsoHumano/seguridad/2009/docs/NI_2009-06_segVacuPapilomaHumano.pdf. Consultado abril de 2013. [ Links ]
10. Morice A, Ávila ML. Mitos, creencias y realidades sobre las vacunas. Acta pediátrica Costarricense. 2008; 20(2): 60-64. [ Links ]
11. Cover JK, Nghi NQ, La Montagne DS, Huyen DT, Hien NT, Ngale T. Acceptance patterns and decision-making for human papillomavirus vaccination among parents in Vietnam: an in-depth qualitative study post-vaccination. BMC Public Health 2012; 9(12): 629. [Internet]. Disponible en: http://www.biomedcentral.com/1471-2458/12/629. Consultado mayo del 2013. [ Links ]
12. Hidalgo J, Muñoz G. Conocimiento en estudiantes del área de salud sobre el uso de la vacuna del VPH. Acta Científica Estudiantil: Sociedad Científica de Estudiantes de Medicina de la UCV. 2009; 7(4): 233-237. [ Links ]
13. González JL, Reguilón D. Factores que influyen en que no se complete la pauta de vacunación contra el virus del papiloma humano en adolescentes de Madrid. Vacunas. 2010; 11(4): 135-139. [ Links ]
14. Kahn A, Ding L, Huang B, Zimet D, Rosenthal S, Lindsay A. Intenciones de las madres respecto a que sus hijas y ellas mismas reciban la vacuna contra el virus del papiloma humano: estudio nacional de enfermeras. Pediatrics. 2009; 67(6): 325-331. [ Links ]
15. Brabin L, Roberts SA, Stretch R, Baxter D, Elton P, Kitchener H, et al. Survey of adolescent experiences of human papillomavirus vaccination in the Manchester study, British Journal of Cancer. 2009; 101(9): 1502-1504. [ Links ]
16. Portero A, Alguacil AM, Martín R, Pastor E, Lluch JA. Conocimientos, creencias y actitudes de los adolescentes sobre la vacuna del virus del papiloma humano en la Comunidad Valenciana. Vacunas. 2012; 13(1): 7-14. [ Links ]
17. Torrecilla MA. Efectos adversos de la vacunación contra el virus del papiloma humano. Atención Primaria. 2011; 43(1): 5-9. [ Links ]
18. Hidalgo MI, Castellano G. Virus del papiloma humano y adolescencia. Boletín de la Sociedad de Pediatría de Asturias, Cantabria, Castilla y León. 2007; 47(201): 213-218. [ Links ]
19. Farrel RM, Romeb ES. Acceso y consentimiento de las adolescentes a la vacuna antivirus del papiloma humano: un aspecto decisivo para el éxito de la vacunación. Pediatrics. 2007; 64(2): 63-66. [ Links ]
20. Generalitat Valenciana. Conselleria de Sanitat. Sanitat anima en Tuenti a vacunarse contra el Papiloma a las niñas de la Comunitat Valenciana 2013. [Internet]. Disponible en: http://www.san.gva.es/web/comunicacion/notas-de-prensa//journal_content/56/151322/1301701/292581. Consultado septiembre del 2013. [ Links ]