Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Revista de Salud Pública
Print version ISSN 0124-0064
Rev. salud pública vol.17 no.1 Bogotá Jan./June 2015
https://doi.org/10.15446/rsap.v17n1.50937
http://dx.doi.org/10.15446/rsap.v17n1.50937
Artículo/Investigación
Tuberculosis y tuberculosis farmacorresistente en personas privadas de la libertad. Colombia, 2010-2012
Tuberculosis and drug-resistance tuberculosis in prisoners. Colombia, 2010-2012
Ingrid T. Gómez, Claudia R. Llerena y Angie P. Zabaleta
Instituto Nacional de Salud. Grupo Micobacterias. Bogotá, Colombia, tgomez@ins.gov.co; cllerena@ins.gov.co; azabaleta@ins.gov.co
Recibido 20 Noviembre Junio 2013/Enviado para Modificación 12 Diciembre 2013/Aceptado 5 Marzo 2014
RESUMEN
Objetivo Caracterizar los casos de tuberculosis farmacorresistente mediante pruebas de susceptibilidad a los fármacos antituberculosos en personas privadas de la libertad en Colombia.
Materiales y Métodos Se realizó un análisis descriptivo retrospectivo de los casos de tuberculosis en personas privadas de la libertad procesados por el Laboratorio Nacional de Referencia, evaluando las variables de; sexo, edad, procedencia, coinfección TB/VIH y presencia de farmacorresistencia.
Resultados Se realizaron pruebas de susceptibilidad a fármacos antituberculosos a un total de 72 pacientes privados de la libertad. El estudio mostro una distribución de 90,7 % en población masculina y 9,3 % femenina, el 12 % del total de casos presento infección concomitante TB/VIH, el 94 % de los pacientes evaluados no habían tomado tratamiento antituberculoso previo, seis casos presentaron farmacorresistencia que corresponde al 8,8 % y dos casos presentaron tuberculosis multirresistente con un 1,3 %. De los casos farmacorresistentes el 83,3 % presento coinfección con VIH.
Los casos antes tratados comprenden el 5,6 % del total evaluado, y se observó el caso con coinfeccion TB/VIH con resistencia a rifampicina correspondiente al 1,3 %.
Conclusión El país debe definir una política clara en el tema de tuberculosis en personas privadas de la libertad debido a que se presenta una alta tasa de la enfermedad y se evidencia que la resistencia a los fármacos antituberculosos se asocia a coinfección TB/VIH, que en las condiciones de hacinamiento y poca calidad de vida de estos lugares se pueden convertir en un grave problema de salud pública.
Palabras Clave: Mycobacterium tuberculosis, prisioneros, poblaciones vulnerables, tuberculosis pulmonar, salud pública (fuente: DeCS, BIREME).
ABSTRACT
Objective To characterize tuberculosis drug-resistance using anti-tuberculosis drug-sensitivity tests in Colombian prisoners.
Methods Descriptive-retrospective analyses were performed on cases of tuberculosis in prisoners. Samples were evaluated by the National Reference Laboratory. Conditions like gender, TB/VIH co-infection and drug-resistance were evaluated.
Results Anti-tuberculosis drug-sensitivity tests were carried out on 72 prisoners. Results showed a distribution of 90.7 % of cases in males and 9.3 % of cases in females. 12 % of cases were TB/VIH co-infections, 94 % of the cases had not received any anti-tuberculosis treatment before, six isolates were drug-resistant corresponding to 8.8 % of total cases, and two cases were multi drug-resistant representing 1.3 % of the cases. Of the drug-resistant cases, 83.3 % were TB/VIH co-infected.
Previously treated cases corresponded to 5.6 % of the total cases analyzed. One case with TB/VIH co-infection and rifampicin resistance was observed, representing 1.3 % of the total cases.
Conclusion The government must create a clear policy for prisoners in Colombia, because a high rate of disease in prisoners was observed. In addition, the results showed an association between drug-resistance and TB/VIH co-infection. Overcrowding and low quality of life in penitentiaries could become an important public health problem.
Key Words: Mycobacterium tuberculosis, prisoners, vulnerable populations, pulmonary tuberculosis, public health (source: MeSH, NLM).
Tuberculosis (TB) es un problema de salud pública y representa la segunda causa de muerte a nivel mundial, después del Síndrome de Inmunodeficiencia Adquirida (SIDA). La Organización Mundial de la Salud (OMS) se ha enfocado en generar estrategias y políticas que reduzcan en forma significativa la carga de la enfermedad, como la estrategia "Alto a la Tuberculosis", mediante la cual se buscó reducir la prevalencia de la enfermedad y la mortalidad. Actualmente el lineamiento mundial se enmarca en la estrategia "Fin de la TB" mediante la cual se busca eliminar la enfermedad para el año 2050 estableciéndose metas preliminares de evaluación. En el 2011 la OMS, estimó que enfermarían 8,7 millones de personas de tuberculosis en el mundo de las cuales fallecerían 1,4 millones, para este año se notificaron 6,2 millones de casos y la mortalidad presentó un descenso, que para el caso de la región de las Américas cumplió con la meta planteada (1-3).
La enfermedad afecta principalmente a poblaciones que presentan factores de riesgo como: enfermedad pulmonar crónica, diabetes, trasplantes, factores inmunosupresores, farmacodependencia; incluido el consumo de tabaco que incrementa en más del 20 % el riesgo de desarrollar TB (1).
También el Virus de Inmunodeficiencia Humana (VIH) incrementa la probabilidad entre 21 y 34 veces de desarrollar TB al reducir el número de linfocitos CD4+ y su capacidad funcional, favoreciendo la diseminación de la enfermedad, una cuarta parte del total de las defunciones en el mundo son en personas afectadas por VIH (4).
La presencia de TB en centros penitenciarios es un problema crítico por razones como: depresión del sistema inmune de las personas privadas de la libertad, condiciones de hacinamiento que favorecen la trasmisión, factores sociales como desnutrición, estrés al afrontar el encarcelamiento, farmacodependencia, uso de drogas intravenosas e incluso la práctica de conductas sexuales que favorecen la diseminación de patologías como VIH, entre otros, el déficit del engranaje entre los programas de vigilancia y control epidemiológico lo cual lleva a que se encuentren dentro de la población vulnerable para el desarrollo de la enfermedad. En la actualidad la información sobre la prevalencia de coinfección en cárceles es desconocida, y no se cuenta con un buen registro de casos (4-12).
Según reporta la OMS, 17 países latinoamericanos presentaron 22,2 veces más la enfermedad que al comparar PPL sobre población general, el 58 % de estos casos fueron bacilíferos, lo cual favorece la trasmisión que en condiciones de hacinamiento, el estrés sicológico y violencia con llevan a unas bajas defensas inmunitarias y a la diseminación de la enfermedad (6-8).
Los centros penitenciarios en América Latina muestran diversidad en cuanto legislación, estructura y organización; sin embargo, la discriminación, pobreza y condiciones de hacinamiento son una constante. Colombia no es ajena a esta problemática, entre el año 2005 al 2007 la capacidad carcelaria era de 52 437 presos, no obstante se tenían 61 133 presos. Los centros de reclusión para el año 2011 presentaron el 1,2 % de casos de TB, identificando el mayor número en Antioquía, Valle y Tolima (10-12).
En el año 2012 Colombia notificó al sistema de vigilancia en salud pública 10 956 casos nuevos de TB en todas sus formas, reportando 1 020 casos de previamente tratados, con una incidencia de 23,5 casos por 100 000 habitantes, 61,3 % en población masculina, 94,5 % en mayores de 15 años en la población general (6,8-11).
El contacto cercano de personas privadas de la libertad favorece la trasmisión de enfermedades, convirtiendo estos lugares en reservorios de muchas patologías como TB, esto aunado a que la administración de los esquemas de tratamiento puede ser incompleta por causas como rotación entre prisiones y fenómenos de limpieza social, fomentando una mayor trasmisión entre PPL, población general y visitantes (6-7).
Una de las amenazas en esta población es la trasmisión de bacilos resistentes, debido a que estas personas no responden al tratamiento estándar, restringiendo las opciones terapéuticas, el país para el año 2012 reporto al Sivigila 136 casos de TBMDR (resistencia a isoniacida y rifampicina) y 125 casos de TB FR (farmacorresistente), TBXDR (extensivamente resistente). A pesar de que las PPL han sido priorizadas como grupo de riesgo para la detección de resistencia; definiéndose que para cada caso se debe garantizar baciloscopia, cultivo y pruebas de susceptibilidad. Según información de la región de las Américas, las cárceles diagnostican el 3,5 % casos de TB-MDR, por investigaciones preliminares, la incidencia seria más alta debido al control inadecuado de casos e incorrecta administración del tratamiento (2-7,13).
El objetivo de este trabajo fue realizar un análisis descriptivo retrospectivo de los casos que llegaron para prueba de susceptibilidad a los fármacos (PSF) antituberculosos durante los años 2010 a 2012 en PPL en Colombia.
MATERIALES Y MÉTODOS
Se realizó un estudio descriptivo retrospectivo de corte transversal. Se analizaron 72 casos de tuberculosis de los cuales se recibió el aislamiento en el LNR y algunos LSP y cuya condición para realizar la PSF era ser PPL, durante los años 2010 a 2012. Se analizaron variables de: sexo, edad, procedencia por entidad territorial, forma de la enfermedad, presencia de infección concomitante con el VIH, condición de ingreso del caso al programa de control de tuberculosis. Estos datos se encontraban consignados en el Formato único de vigilancia de las Micobacterias. Además se analizaron los resultados obtenidos en las pruebas de susceptibilidad por la metodología de proporciones en medio Lowenstein Jensen y Bactec MGIT 960® para isoniazida y rifampicina.
La información obtenida se analizó y tabuló durante el periodo de tiempo referido empleando el programa Microsoft Excel®.
RESULTADOS
La Red Nacional de Laboratorios procesó 72 aislamientos provenientes de PPL, en personas con edades entre los 20 a 78 años, el promedio de edad fue de 33 años, de éstos 65 (90,3 %) casos eran de sexo masculino.
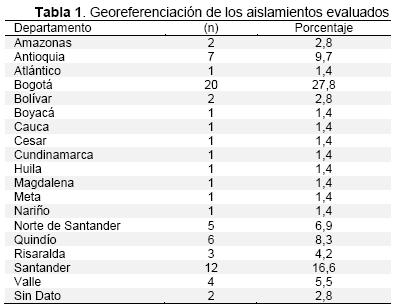
Las entidades territoriales que presentaron mayor número de casos fueron: Bogotá 20(27,7 %) casos; Santander 12(16,6 %); Antioquia 7(9,7 %); Quindío 6(8,3 %) y Valle de Cauca 4(5,5 %), el resto de los casos estaban distribuidos en otros departamentos del país (Tabla 1).
Las muestras procesadas corresponden a 63 (87,5 %) de origen pulmonar, 5 (6,9 %) de origen extrapulmonar y 4 (5,5 %) no especificaron el origen.
Se presentó infección concomitante con VIH en 11(12,4 %) de los casos, en 25 (34,7 %) este reporte fue negativo y en 36 (37,4 %) no se contó con información al respecto.
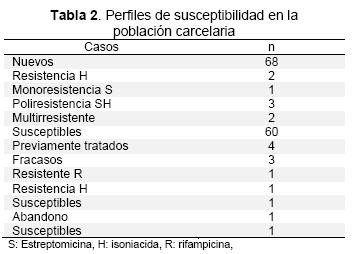
De los cultivos evaluados, 68 (94,4 %) casos fueron nuevos de éstos; 2 (2,9 %) presentaron multiresistencia y 2 (2,9 %) resistencia a isoniacida. Los casos previamente tratados, fueron 4 (5,6 %), se presentó un caso de resistencia a rifampicina y uno a Isoniacida. En cinco de los casos que presentaron infección concomitante con VIH se presentaron los siguientes patrones de resistencia: un caso con resistencia a estreptomicina, uno con polirresistencia estreptomicina e isoniacida, dos con multiresistencia y uno presentó resistencia a rifampicina (Tabla 2).
DISCUSIÓN
En el presente estudio 90,3% de casos fue de sexo masculino similar a lo encontrado en el estudio de Rueda y colaboradores donde se identificó un 87,5 % de los casos en este género. Los rangos de edad identificados fueron de 20 a 78 años con un promedio de edad de 33 años, en el estudio realizado en Medellín y Bucaramanga el rango de edad fue de 25 a 37 años.
En este trabajo se evidenció que el 12,4 % de los casos presentaban coinfección, porcentaje más alto que el observado en un estudio realizado en las cárceles de Medellín y Bucaramanga durante el mismo periodo de tiempo, en donde se reportaron el 4,2 % casos. En el estudio realizado en Medellín y Bucaramanga el número de casos reportados con tuberculosis pulmonar fue de 72, similar al del presente estudio, la diferencia es que este trabajo involucró a 18 entidades territoriales incluidas Antioquia y Santander, lo que explica que la cantidad de casos con coinfección sea mayor para nosotros, en especial porque la ciudad de Bogotá presentó cinco de los casos, seguido de Valle con tres, estas entidades presentan una alta prevalencia de VIH, según lo reportado por el Sivigila (10).
Un estudio realizado en la cárcel de Pereira evaluó la presencia de VIH en siete reclusos y encontró un caso con coinfección entre los años 2010 y 2011, en el presente estudio se presento un caso con coinfección TB/VIH perteneciente al año 2012 en Pereira. Es de notar que existe un desconocimiento real de la incidencia de la coinfección por la escasa información recopilada al respecto evidenciado en el presente estudio donde el 37,4 % de los casos no reportaron está información (12,14).
La resistencia global encontrada en casos nuevos fue de 11,7 % y 1,3 % en previamente tratados, un estudio realizado en Rusia reportó un porcentaje de TB-MDR en cárceles del 12 % al 55% en pacientes previamente tratados. En Tailandia, se presentó un 50 % de resistencia al menos a un fármaco, un 39 % de resistencia a isoniacida y un 19 % de TB-MDR, la diferencia con el presente estudio es porque son países donde las tasas de TB-MDR llegan hasta 28 % en casos nuevos y tasas entre 50 y 80 % en casos previamente tratados, a diferencia de nuestro país donde las tasas de TB-MDR son del 4 a 7 % para la época 2010 a 2012 ( 10-11,13,15-19).
En este estudio, se evidenciaron 2 casos con resistencia a isoniacida, tres casos con poliresistencia a estreptomicina e isoniacida y dos con TB-MDR, para los casos nuevos comparada con la observada en un estudio del sur de Brasil realizado en el 2012, que analizó el perfil de susceptibilidad a fármacos donde identifico 3 789 casos por 100 000 habitantes en cárceles, el 15 % presentó resistencia al menos a un fármaco y de estos el 85 % presentó resistencia a isoniacida, lo cual muestra que para esta población la resistencia principal es para este fármaco evidenciando la alta tasa de transmisibilidad de este tipo de cepas resistentes. Este comportamiento se evidenció con los resultados obtenidos en el estudio realizado por Rueda y colaboradores en el cual también se detecto monoresistencia a isoniacida, en el presente trabajo el fármaco que presento mayor resistencia fue isoniacida al igual que en los trabajos anteriormente nombrados, cabe resaltar que de acuerdo al Reporte Mundial de Tuberculosis, en las Américas de 2012, Brasil y Perú presentaron casi dos tercios (66 %) de los casos TB-MDR de la región, lo que explica la diferencia en el número de casos encontrados en las cárceles de Brasil con respecto al presente estudio (9,12,20-22)
Las prisiones que conforman la Unión Soviética tienen una de las más altas prevalencias de TB y TB-MDR a nivel mundial, la prevalencia de la enfermedad es debida a formas pulmonares al igual que en este estudio, sin embargo los casos evaluados por nosotros son susceptibles, esto es debido a que las tasas de resistencia en Colombia aún son bajos incluso en PPL (17,24-27).
En Colombia varias de las explicaciones para el alto número de casos de TB en las cárceles se debe a la inadecuada ventilación e iluminación, hacinamiento, deficiencias en los programas control de tuberculosis que generan poca búsqueda activa de infección latente, así mismo el continuo movimiento de los prisioneros entre cárceles, la exposición a la comunidad como visitantes y trabajadores, e incluso cuando se produce su salida a la comunidad, la carencia de sitios específicos para el aislamiento dentro del penal, el limitado acceso a los servicios de salud, diagnóstico tardío, e inadecuado seguimiento y control de la enfermedad, esto favorece el desarrollo y transmisión de la TB tanto en forma susceptible como resistente (12,14,28).
La detección de TB en PPL debería ser considerada como una prioridad en Salud Pública por ello es necesario reforzar las estrategias de detección, diagnóstico de casos, implementando metodologías diagnósticas rápidas, en especial cuando esta población presenta dentro de sus condiciones de riesgo ser PPL, presentar coinfección y ser farmacodependiente considerando si es un paciente previamente tratado, si es contacto de un paciente con tuberculosis o TB-MDR, que junto con la baciloscopia y el cultivo se enfoca en controlar la enfermedad, brindar un diagnóstico oportuno y un adecuado tratamiento de acuerdo al esquema e indicaciones determinadas y generar políticas claras para el manejo de esta población en Colombia. Algunos países han documentado un aumento en el número de casos empleando pruebas como el Xpert MTB/RIF® recomendadas por OPS/OMS.*
Agradecimientos: A los laboratorios departamentales de Salud Pública y al equipo técnico asistencial y demás profesionales del grupo de Micobacterias del Instituto Nacional de Salud.
Conflicto de intereses: Ninguno.
REFERENCIAS
1. WHO. IMPLEMENTING THE WHO STOP TB STRATEGY. A handbook for national tuberculosis control programmes; 2008. pp. 1-198. [ Links ]
2. OMS. 2007-2008 XDR y MDR TUBERCULOSIS. Plan de intervención mundial. 2007:1-2. [ Links ]
3. WHO. Global tuberculosis report 2012. WHO; 2012. [ Links ]
4. OPS. Informe de la IV Reunión Regional de TB y TB/VIH en Centros Penitenciarios; 2008. [ Links ]
5. OMS. Política de la OMS sobre actividades de colaboración TB/VIH; 2012. pp. 1-36. [ Links ]
6. OPS. Guía para el control de la tuberculosis en poblaciones privadas de libertad de América Latina y el Caribe; 2008. pp.1-98. [ Links ]
7. OMS. El control de la Tuberculosis en Prisiones. Manual para Directores de Programas; 2000. pp. 1-193. [ Links ]
8. OPS. Plan Regional de Tuberculosis 2006-2015. OPS; 2006. pp. 1-82. [ Links ]
9. PAHO, WHO. Tuberculosis in the Americas. Regional Report 2012. Epidemiology, Control and Financing; 2013. pp. 1-70. [ Links ]
10. Instituto Nacional de Salud. Informe de Evento Tuberculosis, hasta el periodo epidemiológico 13 del año 2012-Cierre. SIVIGILA; 2012. [ Links ]
11. Instituto Nacional de Salud. Informe de Evento de la prueba piloto e implementación de la vigilancia en Salud Pública del evento tuberculosis farmacoresistente año 2012. SIVIGILA; 2012. [ Links ]
12. Rueda ZV, Lopez L, Velez LA, Marin D, Giraldo MR, Pulido H. High Incidence of Tuberculosis, Low Sensitivity of Current Diagnostic Scheme and Prolonged Culture Positivity in Four Colombian Prisons. A Cohort Study. 2013; 8 (11):e80592. [ Links ]
13. O'grady J, Maeurer M, Atun R, Abubakar I, Mwaba P, Bates M, et al. Tuberculosis in prisons: anatomy of global neglect. European Respiratory Journal. 2011;38(4):752-4. [ Links ]
14. Castañeda-Hernández DM, Martínez-Ramírez JE, Bolivar-Mejía A, Rodríguez-Morales AJ.* Differences in TB incidence between prison and general populations, Pereira, Colombia, 2010-2011. Tuberculosis. 2013. 1-2. [ Links ]
15. Baussano I, Williams BG, Nunn P, Beggiato M, Fedeli U, Scano F. Tuberculosis incidence in prisons: a systematic review. PLoS Med. 2010;7(12):e1000381. [ Links ]
16. O'grady J, Maeurer M, Atun R, Abubakar I, Mwaba P, Bates M, et al. Tuberculosis in prisons: anatomy of global neglect. European Respiratory Journal. 2011;38(4):752-4. [ Links ]
17. Winetsky DE, Negoescu DM, Demarchis EH, Almukhamedova O, Dooronbekova A, Pulatov D, et al. Screening and rapid molecular diagnosis of tuberculosis in prisons in Russia and Eastern Europe: a cost-effectiveness analysis. PLoS Med. 2012;9(11):e1001348. [ Links ]
18. Aerts A, Hauer B, Wanlin M, Veen J. Tuberculosis and tuberculosis control in European prisons. Int J Tuberc Lung Dis. 2006;10(11):1215-23. [ Links ]
19. Navas Elorza E, Moreno Guillén S. [Multi-drug resistant and extremely drug resistant]. Rev Esp Sanid Penit. 2010;12(3):91-8. [ Links ]
20. Nogueira PA, Abrahão RMCdM, Galesi VMN. [Latent tuberculosis among professionals with and without direct contact with inmates of two penitentiaries in the state of São Paulo, Brazil, 2008]. Rev Bras Epidemiol. 2011;14(3):486-94. [ Links ]
21. Nogueira PA, Abrahão RMCdM, Galesi VMN. Tuberculosis and latent tuberculosis in prison inmates. Rev Saude Publica. 2012;46(1):119-27. [ Links ]
22. Sanchez A, Gerhardt G, Natal S, Capone D, Espinola A, Costa W, et al. Prevalence of pulmonary tuberculosis and comparative evaluation of screening strategies in a Brazilian prison. Int J Tuberc Lung Dis. 2005;9(6):633-9 [ Links ]
23. Kuhleis D, Ribeiro AW, Costa ERD, Cafrune PI, Schmid KB, Costa LLd, et al. Tuberculosis in a southern Brazilian prison. Mem Inst Oswaldo Cruz. 2012;107(7):909-15. [ Links ]
24. Navas Elorza E, Moreno Guillén S. [Multi-drug resistant and extremely drug resistant]. Rev Esp Sanid Penit. 2010;12(3):91-8 [ Links ]
25. Weant TE, Turner AN, Murphy-Weiss M, Murray DM, Wang S-H. Can social history variables predict prison inmates' risk for latent tuberculosis infection? Tuberculosis Research and Treatment. 2012;2012:132406. [ Links ]
26. Ritacco V, López B, Ambroggi M, Palmero D, Salvadores B, Gravina E, et al. HIV infection and geographically bound transmission of drug-resistant tuberculosis, Argentina. Emerging Infect Dis. 2012;18(11):1802-10. [ Links ]
27. Önge G, Börekçi Ş, İçmeli ÖS, Birgen N, Karagül G, Akgün S, et al. Pulmonary tuberculosis incidence in Turkish prisons: importance of screening and case finding strategies. Tuberk Toraks. 2013;61(1):21-7. [ Links ]
28. Althomsons SP, Kammerer JS, Shang N, Navin TR. Using routinely reported tuberculosis genotyping and surveillance data to predict tuberculosis outbreaks. PLoS ONE. 2012;7(11):e48754. [ Links ]