La parálisis cerebral (PC) es la discapacidad más común de la infancia. Los problemas en esta enfermedad incluyen las alteraciones de la postura, el tono, el movimiento y complicaciones musculoesqueléticas, visuales y cognitivas entre otros 1.
La PC se clasifica en cinco niveles de funcionalidad motora. En el nivel I, el niño es independiente en marcha, puede correr y saltar; en el nivel II el niño camina generalmente sin ayudas externas y no puede correr ni saltar; en el nivel III, el niño necesita ayudas externas para caminar en espacios interiores y utiliza una silla de ruedas para desplazarse en espacios exteriores, en el nivel IV siempre es necesaria la silla de ruedas para los desplazamientos en todos los espacios y en el nivel V la discapacidad para el movimiento es completa y el niño no tiene control de posturas antigravitatorias 2.
Además de la funcionalidad general para la movilidad, el niño con PC puede caracterizarse de acuerdo al patrón de marcha. En la PC de distribución unilateral (hemiparesia) se encuentran patrones tales como pie caído en el balanceo, pie equino dinámico en el apoyo (no logra la dorsiflexión), pie equino con disminución de la movilidad de la rodilla o pie equino con disminución de la movilidad de la rodilla y cadera 3,4. En la PC de distribución bilateral (diparesia) son típicas la rodilla en saltos y la marcha agazapada 3, ,6.
Una de las alternativas para mejorar la movilidad general y el patrón de marcha del niño con PC es el tratamiento quirúrgico que incluye cirugía de tejidos blandos y osteotomías. Los beneficios del tratamiento quirúrgico han sido estudiados desde la perspectiva del médico y desde la perspectiva de la familia. Desde la perspectiva del médico, se sabe que la corrección de las deformidades óseas esqueléticas del niño con PC mejora la cinemática y los momentos articulares durante el ciclo de la marcha7. Así mismo, desde la perspectiva de la familia, se sabe que el aspecto de la marcha del niño con PC y su funcionalidad son de mejor calidad después del tratamiento quirúrgico. Las investigaciones han medido de manera indirecta la percepción de la familia sobre los resultados quirúrgicos utilizando escalas para medir la calidad de vida y los resultados son favorables 8,9.
Sin embargo, las coincidencias de la percepción de los resultados del tratamiento quirúrgico entre médico y familia han sido menos estudiadas.
El objetivo del presente estudio fue comparar la percepción del médico y la familia en relación a los resultados obtenidos con las cirugías múltiples realizadas a niños con PC.
MÉTODOS
Diseño de estudio
Se llevó a cabo un estudio descriptivo, retrospectivo del tipo serie de casos. Se evaluaron todos los casos atendidos en el laboratorio de marcha del Instituto Roosevelt de niños con PC que fueron tratados quirúrgicamente mediante cirugías múltiples y que contaran con un video de la marcha antes y después del tratamiento quirúrgico entre los años 2003 y 2009.
Se incluyeron los pacientes con diagnóstico de PC 1 menores de 18 años, sin antecedentes de cirugía ortopédica en miembros inferiores. Los pacientes fueron tratados quirúrgicamente, en su mayoría, con cirugías óseas (osteotomías desrotatorias y varizantes del fémur, osteotomías desrotatorias de la tibia y corrección de las deformidades esqueléticas de los pies), alargamiento de gastronemios, isquiotibiales y psoas y transferencias musculares siguiendo las recomendaciones publicadas para las cirugías múltiples en PC 10. Los pacientes contaban con un análisis de marcha preoperatorio y otro postoperatorio
Se excluyeron los casos con información incompleta, cirugías anteriores al primer video y los casos con diagnóstico diferente a PC (por ejemplo paraparesia espástica hereditaria). Igualmente se excluyeron los casos con antecedente de rizotomía dorsal selectiva y los casos con antecedente de aplicación de toxina botulínica durante los seis meses anteriores al análisis de marcha.
En todos los casos evaluados en el laboratorio de marcha se aplicó el cuestionario de evaluación funcional de Gillette (FAQ). Este cuestionario fue desarrollado para explorar el desempeño para la marcha a través del interrogatorio de la familia 11. La calificación de esta escala es sencilla. Incluye 10 niveles. En los niveles 7 a 10 el niño realiza marcha sin ayudas externas y sin apoyarse en otra persona.
Percepción de la familia
Para establecer la percepción de la familia sobre los resultados quirúrgicos se identificaron cinco opciones de respuesta: extremadamente insatisfecho, insatisfecho, satisfecho, muy satisfecho, extremadamente satisfecho. Adicionalmente se preguntó si se cumplieron las expectativas mediante un cuestionario con cinco opciones así: definitivamente sí se cumplieron las expectativas, sí se cumplieron las expectativas, no se está seguro de que se hayan cumplido las expectativas, no se cumplieron las expectativas, definitivamente no se cumplieron las expectativas.
Percepción del médico
Un ortopedista infantil con experiencia de 15 años en análisis de marcha y tratamiento de trastornos de la marcha en PC determinó el puntaje de marcha por cada extremidad de acuerdo a la escala del puntaje del médico. Esta escala describe la movilidad en el plano sagital de la cadera, rodilla y tobillo en relación al ciclo de la marcha 12. La escala está compuesta por 3 partes: 1) marcha agazapada (calificación de 0 a 3), 2) recurvatum (calificación de 0 a 2 y 3) contacto del pie (calificación de 0 a 4). Cada lado se califica por separado. Así, un paciente con marcha normal tendrá un puntaje en cada lado de 9. ara la aplicación de la escala se examinaron los videos anteriores y posteriores al tratamiento quirúrgico. El video se realizó en los planos sagital y coronal y se reprodujo en cámara lenta. Se analizó el plano sagital y coronal con visión panorámica desde el tronco hasta los pies y tomas adicionales con acercamiento a los pies. La evaluación del plano coronal se tuvo en cuenta para la percepción global de los resultados quirúrgicos que se calificaron como peor, igual o mejor.
Análisis estadístico
Para la presentación de los resultados se construyeron tablas con promedios y desviaciones estándar y frecuencias con porcentajes. Para la comparación del resultado del cuestionario de evaluación funcional (FAQ) y del puntaje del médico antes y después de la cirugía se aplicó una estadística no paramétrica (Wilcoxon signed rank test). Para establecer las correlaciones entre los cambios en el puntaje del médico de la evaluación de la marcha y la percepción y expectativas de la familia también se aplicó una estadística no paramétrica (Spearman). El análisis estadístico utilizado fue el programa SPSS 17,0 para Windows.
RESULTADOS
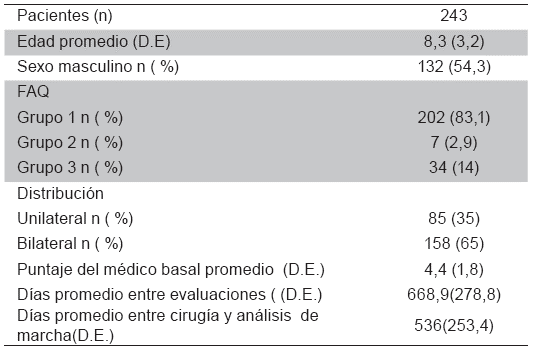
Las características generales de los pacientes se muestran en la Tabla 1. La mayor parte de los casos son niños con niveles 7, 8, 9 y 10 del FAQ. En la tabla, el grupo 1 está formado por los niveles 7,8, 9 y 10 del FAQ y equivale a un GMFCS de I o II. El grupo 2 representa los niveles 5 y 6 del FAQ y equivale a un GMFCS de 3 y el grupo 3 está formado por los niveles 1,2,3 y 4 del FAQ y equivale a un GMFCS de IV. En la Tabla, el puntaje del médico basal se presenta como el promedio del puntaje de las dos extremidades.
Percepción del médico: La percepción global del médico fue que en 18 casos (7,4 %) la marcha empeoró, en 19 casos (7,8 %) no se observó ningún cambio y en 206 casos los resultados fueron favorables. La percepción de acuerdo a la escala del médico mostró que la marcha empeoró en 13 casos, mejoró en 210 y siguió igual en 20. La Tabla 2 muestran cambios en los puntajes por cada extremidad. (p<0,001). De acuerdo al puntaje del médico para el miembro inferior derecho, en 14 casos el puntaje empeoró, en 187 casos se observó un mayor puntaje y en 42 casos el puntaje no cambió (p<0,001). Al aplicar el puntaje del médico en el miembro inferior izquierdo se encontró que en 12 casos el puntaje empeoró, en 187 mejoró y en 44 casos no se presentó ningún cambio (p<0,001).
Tabla 2 Cambios en el puntaje del médico por cada lado después de la intervención quirúrgica
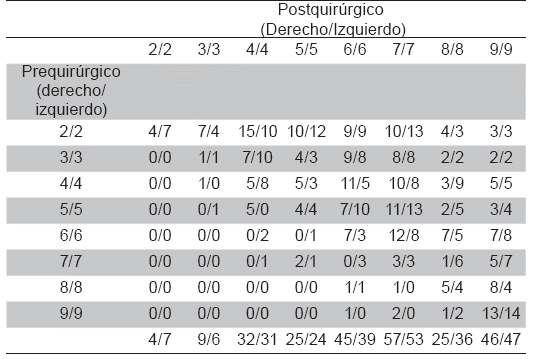
En la fila pre-quirúrgico se presenta el puntaje del médico por cada lado antes de la cirugía y en el encabezado de las columnas se presenta el puntaje del médico de cada lado posterior a la cirugía. Por ejemplo, de los pacientes que tenían un puntaje 2 en el lado derecho antes de la cirugía, en 4 pacientes (columna 2/2) el puntaje no cambió, subió a 3 en 7 pacientes (columna 3/3), a 4 en 15 pacientes (columna 4/4), a 5 en 10 pacientes, a 6 en 9 pacientes, a 7 en 10 pacientes, a 8 en 4 pacientes y a 9 en 3 pacientes.
Percepción de la familia: Los cambios en el la escala de FAQ se muestran en la Tabla 3. 45 casos empeoraron, 103 mejoraron y 95 casos no cambiaron su estado funcional (p<0,001). La percepción de la familia sobre el resultado del tratamiento quirúrgico fue en general favorable. Un caso se mostró muy insatisfecho (0,4 %), 8 casos insatisfechos (3,3 %), 22 casos indiferentes (9,1 %), 156 casos satisfechos (64 %) y 56 casos muy satisfechos (23 %).
Tabla 3 Cambios en el estado funcional FAQ
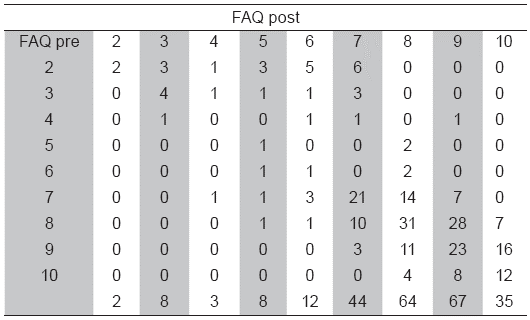
La columna FAQ pre muestra el nivel funcional de los pacientes antes de la cirugía y la columna FAQ el nivel funcional de los pacientes posterior a la cirugía. Por ejemplo, de los 20 pacientes con un nivel funcional FAQ de 2 antes de la cirugía, 2 siguieron en el mismo nivel, 3 subieron al nivel 3, 1 al nivel 4, 3 al nivel 5, 5 al nivel 6, 6 al nivel 7 y ninguno subió a los niveles 8, 9 o 10.
Coincidencias y discrepancias entre el médico y la familia: se encontró una correlación débil pero significativa entre el cambio del puntaje promedio del médico y la satisfacción de la familia (r=0,15; p=0,016) y entre la percepción global del médico y la percepción de la familia (r=1,5; p=0,015). De 18 casos en que el médico consideró malos resultados, 10 familias se mostraron satisfechas y 2 muy satisfechas. Por otro lado, en 6 casos en que el médico observó buenos resultados la familia percibió que el resultado fue desfavorable. En resumen, de los 206 casos considerados como resultados favorables para el médico, 22 (10,6 %) fueron malos o dudosos para la familia.
En relación a las expectativas de la familia, también se encontró una correlación significativa con la percepción del médico (r=0,219 y p=0,001). No se encontró correlación entre la expectativa de la familia y el cambio en el puntaje. Desde esta perspectiva, de los 206 casos considerados como resultados favorables para el médico, 29 (14 %) fueron malos o dudosos para la familia.
DISCUSIÓN
El propósito de nuestro estudio fue determinar las coincidencias y discrepancias entre el médico y la familia sobre los resultados del tratamiento quirúrgico de un grupo de niños con PC. Aunque las perspectivas de los beneficios del tratamiento quirúrgico son diferentes para el médico y la familia, nuestra investigación indica que existe un alto grado de coincidencias en la apreciación del resultado final de las cirugías ortopédicas múltiples en PC. Nuestros resultados muestran que en general, la percepción del médico sobre el resultado del tratamiento quirúrgico, se correlaciona bien con la percepción de la familia. Se debe tener en cuenta, que el médico observa los resultados desde la perspectiva de la cinética y cinemática mientras que la familia observa la marcha desde una perspectiva más amplia que incluye la estética y la funcionalidad de la marcha.
Los resultados del tratamiento quirúrgico fueron en general favorables tanto para el médico como para la familia. Para el médico, los beneficios se demostraron tanto en la apreciación global de los cambios en el patrón de marcha como en los cambios en la escala del puntaje del médico. Por otro lado, el cuestionario FAQ aplicado a la familia muestra un aumento en la funcionalidad de la marcha. El 42% de los pacientes mejoró al menos un nivel en el FAQ y un número importante de niños ascendieron varios niveles en el FAQ después del tratamiento. Por ejemplo, 11 pacientes que solo podían dar algunos pasos por si solos o con la ayuda de otra persona y que no caminaban de rutina lograron caminar al menos 15 metros o lograron marcha comunitaria después del tratamiento quirúrgico. 3 pacientes que solo caminaban algunos pasos dentro de la casa lograron marcha comunitaria. 23 pacientes de los grupos FAQ 7, 8 y 9 pasaron al grupo del nivel 10, lo que significa que lograron caminar por terrenos irregulares sin dificultad. Así mismo, la percepción de la familia sobre el resultado del manejo quirúrgico fue positiva.
De los 18 pacientes que el médico calificó como resultado no satisfactorio o sin cambios favorables, la familia se mostró satisfecha en la mitad de los casos. Por otro lado, entre un 10 a 14 % de los casos de resultados quirúrgicos favorables para el médico, no lo fueron del mismo modo para la familia. Se debe entender que a veces la familia tiene grandes expectativas, las cuales no siempre se cumplen.
Las investigaciones de otros autores han mostrado que en general, las cirugías múltiples mejoran la cinemática y la cinética de la marcha de los niños con PC 13. Estos cambios favorables en la calidad de la marcha no necesariamente se traducen en grandes cambios funcionales. Los estudios han mostrado que el sistema de clasificación de la función motora gruesa (GMFCS) es estable en el tiempo y no se afecta por los tratamientos quirúrgicos 14. En nuestro estudio, la gran mayoría de los pacientes conservaron su nivel funcional GMFCS después del tratamiento quirúrgico. En nuestro estudio solo se observaron algunas excepciones y pacientes que antes de la cirugía solo podían caminar con ayudas externas (estado funcional III) lograron la marcha independiente después del tratamiento quirúrgico. Es interesante que aunque es un grupo pequeño, 15 pacientes pasaron de un estado funcional GMFCS III a un estado funcional II. Generalmente este tipo de resultados se observan en pacientes que aunque presentan deformidades esqueléticas severas tienen un buen control muscular selectivo. En algunos pacientes la sola deformidad en equino, por su severidad, impide la bipedestación y la marcha. Otros autores también han observado que en algunos casos se pueden observar cambios en el sistema de clasificación de la función motora gruesa por efectos del tratamiento quirúrgico15. Sin embargo, el cambio en el nivel funcional GMFCS por efecto del tratamiento quirúrgicos se considera excepcional y no supera el 5% de todos los casos 14.
Nuestro estudio tiene algunas limitaciones. La gran variabilidad de las anormalidades de la marcha en PC, la presencia de comorbilidades propias de la PC, la calidad y tipo de la intervención quirúrgica, la experiencia del cirujano y la rehabilitación son algunos de los múltiples factores involucrados en los resultados finales de las cirugías múltiples y que son muy difíciles de controlar. No se discriminaron los resultados de acuerdo al tipo exacto de intervención quirúrgica. Aunque las cirugías múltiples siguen unos principios generales, cada caso fue intervenido con algunas particularidades. La osteotomía de la tibia y la corrección de las deformidades esqueléticas de los pies no se realizan en todos los casos ya que estos procedimientos no siempre son requeridos. Lo mismo se puede de decir de las osteotomías del fémur. Estos procedimientos quirúrgicos, en su selección y técnica deben incidir en los resultados finales. Así mismo los programas de rehabilitación, las alteraciones del tono y las comorbilidades neurológicas pueden incidir en los resultados finales del tratamiento quirúrgico. Por estas razones, nuestros resultados solo ofrecen un panorama general de los resultados de las cirugías múltiples en PC desde la perspectiva del médico y de la familia