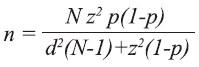El síndrome metabólico (SM) en un conjunto de alteraciones metabólicas que incrementan el riesgo para enfermedad cardiovascular y diabetes mellitus (DM). De acuerdo al tercer panel de tratamiento de los adultos del Programa Nacional de Educación Sobre el Colesterol de Estados Unidos (NCEP-ATPIII) se define como SM cuando un individuo presenta ≥3 de los siguientes componentes: a) obesidad central b) hiperglucemia en ayunas, c) triglicéridos, d) disminución del colesterol de la lipoproteína de alta e) hipertensión arterial. 1,2 Sin embargo la prevalencia mundial del SM varía de acuerdo a la edad, grupo étnico y criterio diagnóstico utilizado 1,3. En Estados Unidos de América la prevalencia del SM fue de 24 % y es más frecuente en mexicano-americano que en caucásicos; 31,9 % versus 23,8 %. 4. En México la Encuesta Nacional de Enfermedades Crónicas del año 2000 realizado en adultos 20 a 69 años de edad reportó que la frecuencia de síndrome metabólico de acuerdo a los criterios de la Organización Mundial de la Salud la prevalencia ajustada por edad fue 13,6 % y con el criterio NCEP-ATPIII de 26,6 % 5. Mientras que en el año 2004 se encontraron con base en el criterio de la NCEP-ATPIII prevalencias de 39,9 y 59,9 % para hombres y mujeres, respectivamente. En adultos en un estudio reciente realizado en provincia se reportó una frecuencia de 56 % de acuerdo con los criterios de NCEP-ATPIII 6. Como se observa el SM es un problema de salud pública y un factor de riesgo para enfermedad cardiovascular. Y poco ha sido estudiado en nuestro país. Por lo que realizamos el presente estudio cuyo objetivo fue determinar la frecuencia del SM en adultos con diabetes, hipertensión arterial y sin diabetes e hipertensión.
MATERIAL Y MÉTODOS
De noviembre del 2012 a mayo del 2013 se realizó un estudio transversal analítico en el Hospital General de Zona No.1 del Instituto Mexicano del Seguro Social de Colima, Colima, México. De la consulta externa se seleccionaron derechohabientes de ambos sexos, mayores de 20 años y que en los últimos tres meses se les había realizado determinación sérica de glucosa, triglicéridos y colesterol HDL.
Las variables estudiadas fueron: edad, género, estado civil, tabaquismo, antecedentes en padres de hipertensión arterial (HTA) y diabetes mellitus (DM). La actividad física fue determinada de acuerdo con el número de horas por semana en las siguientes categorías: baja (1-3 hrs), moderada (3-7 hrs) y alta (>7 hrs). La utilización de medicamentos o sustancias para control de peso fue determinada como presente o ausente.
Posteriormente a todos los pacientes se les realizó lo siguiente:
- Peso y talla. El peso se cuantificó con la persona descalza, de pie y se registró en kilos y gramos. La talla se midió con cinta métrica y una escuadra, en posición de pie, con los talones juntos, los brazos al lado del cuerpo y de espaldas a una superficie plana. El registro se hizo en metros y centímetros.
- Circunferencia de la cintura: para esta medición, el individuo se mantuvo en posición vertical sobre los dos pies ligeramente separados (25-30 cm) y con el peso distribuido en ambos pies. La medida se tomó en el punto medio entre la última costilla y la cresta ilíaca en plano horizontal. El observador inclinándose al lado del sujeto colocó la cinta alrededor de la cintura de éste, de tal forma que no quedará estrecha ni holgada. La circunferencia se registró en 0,1 cm más cercano al final de la espiración.
- Medición de presión arterial (PA): se determinó por medio del método auscultatorio empleando esfigmomanómetro de mercurio y siguiendo las recomendaciones de Perloff modificadas 7.
- Índice de masa corporal (IMC):para determinar el sobrepeso y obesidad, utilizamos el IMC que de acuerdo con los criterios de la Organización Mundial de la Salud (OMS) y se clasificó de la siguiente manera: 1) Bajo peso <18,5; 2) Normal 18,5 a 24,9; 3) Sobrepeso 25,0 a 29,9; 4) Obesidad grado I >30-34.9: Grado 11 35,0 a 39,9 y Grado 111 ≥40,0. Para determinar la glucosa se utilizó la técnica de glucooxidasa con el método de Trinder, mientras que para los lípidos se utilizó la técnica el método enzimático (GOD-PAD).
- Tipo y tamaño de muestra: el tamaño de la muestra fue determinado con la siguiente fórmula del paquete estadístico EPI INFO 6-04b:
donde:
p = prevalencia de 50 %
d = precisión absoluta de 5 % (relativa 10 %).
z = 1.96
n = 384
Efecto de diseño = 1
La muestra calculada con este estadístico fue de 384 pacientes más un 10-15 % de pérdidas, se obtuvo un resultado de 420 Pacientes.
Análisis estadístico
Utilizamos promedios, desviación estándar y porcentajes. La comparación de promedios entre grupos se realizó con las pruebas t de Student o U de Mann-Whitney. La comparación de porcentajes se realizó con las pruebas x2 o exacta de Fisher. Para determinar la asociación ente los factores de riesgo y SM utilizamos la razón de momios (OR). Se utilizó un intervalo de confianza (IC) del 95 % y se consideró significancia estadística cuando p<0,05.
RESULTADOS
Se estudiaron 417 pacientes (170 hombres y 247mujeres), con los siguientes promedios; edad 53,2±13,4 años (intervalo 20 a 86 años), talla 1,6±0,95 m (intervalo de 1,3 a 1,9 m), peso 82,9±17,8 Kg (intervalo de 37,5 a 160 Kg), IMC 32±6,5Kg/m2 (intervalo de 18 a 53 Kg/m2,), cintura 101,9±15,5 cm (intervalo 62 a 152 cm), glucosa 249±72 mg/dL (intervalo 53 a 461 mg/dL), colesterol HDL 48±15 mg/dL (intervalo 23 a 110 mg/dL), triglicéridos 185,31±88 mg/dL (intervalo 47 a 656 mg/dL), presión sistólica 129±18 mmHg (intervalo de 90 a 210 mmHg) y presión diastólica de 83±11 mmHg (intervalo de 60 a 120 mmHg).
Se encontraron los siguientes porcentajes para DM2: 39,5 % (n=165), HTA 16,5 % (n=69), DM2 + HTA 24,9 % (n=105) y sin patología el 18,7 % (n=78). El 95 % (n=396) de los pacientes realizaban actividad física en los siguiente porcentajes; baja 61,2 % (1=255), moderada 28,8 % (n=120) y alta 5 % (n=21). El tabaquismo fue positivo en el 27,8 % (n=116). Por estado civil encontramos los siguientes porcentajes; el 12 % fueron solteros, 64,5 % casados, 13,7 % divorciado y 9,6 % viudo. Los antecedentes heredofamiliares para DM2 e HTA estuvieron presente en el 54,7 % (n=228) y 39,8 % (n=166) respectivamente.
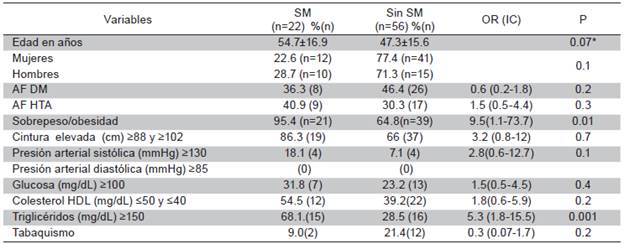
Frecuencia del SM. Este se presentó en el 52,3 % (n=218). La frecuencia del SM varió con el grupo de edad, siendo la más baja en la década de 20-29 años (32 %) y más elevada en el grupo de >70 años (65 %). En la Tabla 1 se observa que los factores de riesgo que se asociaron al SM fueron: antecedente familiar de DM2, tabaquismo, sobrepeso, obesidad grado I y actividad física intensa. Este último podría ser explicado porque los individuos con sobrepeso/obesos hayan tenido prescripción médica para una actividad física intensa. Mientras que el peso normal fue un factor protector para SM.
Tabla 1 Comparación de porcentajes, promedios, razón de momios y significancia estadística entre adultos con y sin síndrome metabólico
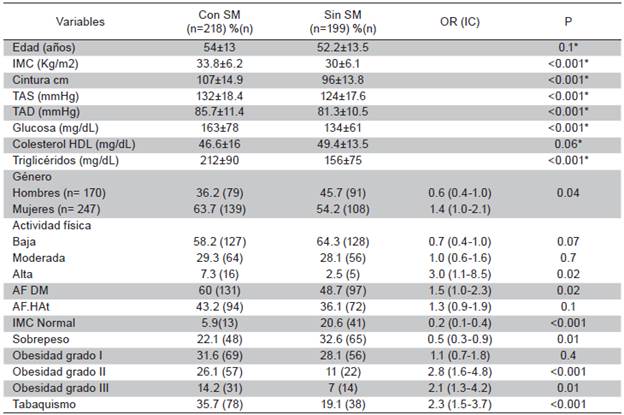
SM=Síndrome metabólico; IMC=índice de masa corporal; TAS=Tensión arterial sistólica; TAD=Tensión arterial diastólica; AF=Antecedentes familiares; DM=diabetes mellitus; HTA=Hipertensión arterial. P=Chi cuadrado; P*= t de student.
Frecuencia del SM por género. Por género el SM fue se presentó en el 56,2 % (n=129) de las mujeres y 46,4 % (n=79) de los hombres. Se observó que en mujeres la frecuencia del SM fue la más baja en la década de 20-,29 años (26.3 %) y más elevada en los >70 años (72.7 %). Mientras que en los hombres la frecuencia del SM fue más baja en el grupo de 50-59 años (35,3 %) y más elevada en los >70 años (62 %). En la Tabla 2 se observa que ambos géneros presentaron frecuencias mayores de 70 % para sobrepeso e hiperglicemia. Las mujeres presentaron porcentajes de grasa abdominal y presiones diastólicas mayores que los hombres, mientras que los hombres tuvieron hipertrigliceridemia y bajos niveles de HDL colesterol en forma significativa.
Tabla 2 Comparación de porcentajes, promedios y significancia estadística entre mujeres y hombres
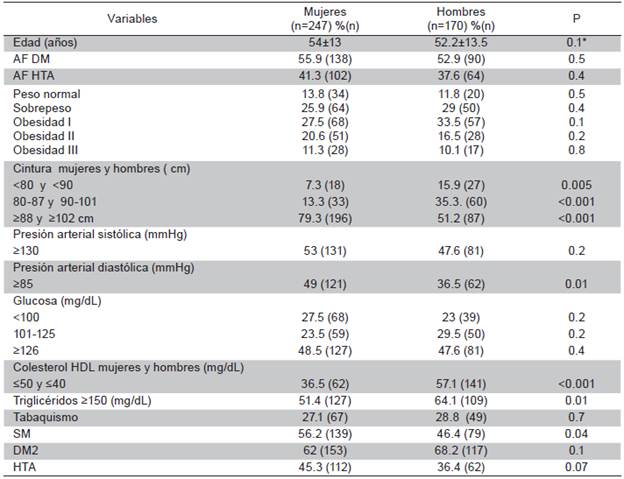
IMC= índice de masa corporal; TAS= Tensión arterial sistólica; TAD= Tensión arterial diastólica; AF = Antecedentes familiares; DM = diabetes mellitus; HTA= Hipertensión arterial. P= Chi cuadrado; P* = t de Student
Frecuencia de los componentes del SM. En mujeres con SM estos se presentaron en el siguiente orden descendente: 1. Obesidad abdominal; 2. Hiperglicemia; 3.
Hipertrigliceridemia; 4. HDL colesterol bajo y; 5. hipertensión arterial. Mientras que los hombres se presentó el siguiente orden: 1. Hipertrigliceridemia; 2. Hiperglicemia; 3. Obesidad abdominal; 4. Hipertensión y; HDL colesterol bajo (Tabla 3).
Tabla 3 Pacientes con síndrome metabólico. Comparación de porcentajes y significancia estadística entre géneros
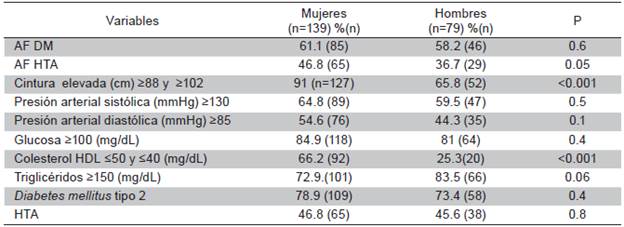
AF=Antecedentes familiares; DM=diabetes mellitus; HTA=Hipertensión arterial. P= Chi cuadrado
Pacientes con Diabetes mellitus
De los 165 pacientes con dm (83 hombres y 82 mujeres) la frecuencia del SM fue de 50,3 % (n=83). La frecuencia de SM fue significativamente mayor en mujeres que en hombres; 60,3 % (n=50) versus 39,7.5 % (n=33), p=0.006. Los componentes del SM se presentaron en el siguiente orden descendente; 1. Hiperglicemia; 2. Hipertrigliciredemia; 3. Obesidad abdominal; 4. HDL colesterol bajo y; 5. Hipertensión arterial. El 100 % de los pacientes diabéticos con y sin SM- presentaron cifras de glucosa ≥100 mg/dL. De acuerdo a esto encontramos que: el 21,8 % (n=36) tuvieron cifras entre 100-125 mg/dL, 24,42 % (n=40) entre 126 - 153 mg/dL, 15,1 % (n=25) entre 154-179 mg/dL y 38,7 % (n=64) ≥180 mg/dL. Entre pacientes con SM y sin SM, los primeros presentaron porcentajes más elevados para el sobrepeso, obesidad central e hipertrilgiceridemia (p<0.001). El tabaquismo se presentó en el 31 % de los pacientes con DM y existió asociación estadística con el SM (Tabla 4).
Tabla 4 Pacientes con diabetes mellitus. Comparación de porcentajes, razón de momios y significancia estadística entre pacientes con y sin SM
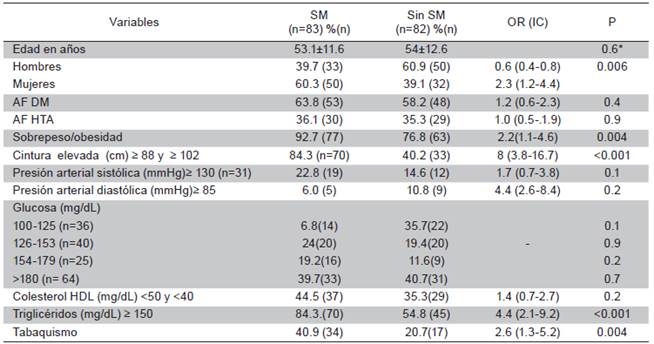
SM=Síndrome metabólico; AF DM=antecedentes familiares para diabetes mellitus; AF HTA=antecedentes familiares para hipertensión arterial; P=Chi cuadrado, P* = t de Student
Pacientes con hipertensión arterial
De los 69 pacientes con HTA la frecuencia del SM fue de 42 % (n=29). Por género, la frecuencia fue de 62 % en mujeres (n=18) y 37,9 % en hombres (n=11). El 81,1 % (n=56) tuvieron cifras sistólicas ≥ 140 mmHg y 89.8 % (n=62) presentaron cifras diastólicas ≥90 mmHg. Los componentes del SM se presentaron en el siguiente orden descendente: 1. Hipertrigliciredemia, 2. hipertensión arterial; 3. obesidad abdominal; 4. HDL colesterol; 5. Hiperglicemia. Mientras que la comparación de porcentajes entre pacientes con SM y sin SM, demostró diferencia significativa para antecedente familiar para DM, hipertrigliceridemia y colesterol HDL (p<0.001). La frecuencia de tabaquismo fue del 20 % (n=14) y no se asoció al SM (Tabla 5).
Tabla 5 Pacientes con hipertensión arterial. Comparación de porcentajes, razón demomios y significancia estadística entres pacientes con y sin SM
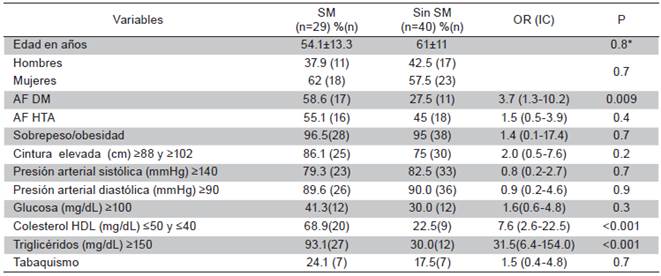
SM = Síndrome metabólico; AF DM = antecedentes familiares para diabetes mellitus; AF HTA= antecedentes familiares para hipertensión arterial; P = Chi cuadrado, P* = t de Student
Pacientes con DM2 + HTA
En este grupo la frecuencia del SM fue del 80 % (84/105). Los componentes del SM se presentaron en el siguiente orden descendente; 1. Hiperglicemia, 2. Obesidad abdominal; 3. Colesterol HDL bajo; 4. Hipertrigliceridemia y; e 5. Hipertensión arterial. Los pacientes con SM presentaron un porcentaje mayor de obesidad abdominal y el tabaquismo se asoció en forma significativa (Tabla 6).
Tabla 6 Pacientes con DM + HTA. Comparación de porcentajes, razón de momios y significancia estadística entres pacientes con y sin SM
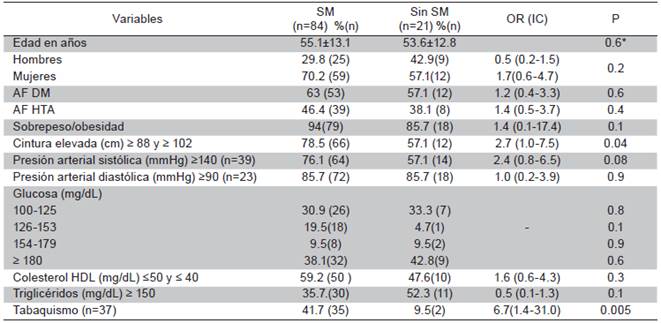
SM = Síndrome metabólico; OR = Razón de momios; AF DM = antecedentes familiares para diabetes mellitus; AF HTA= antecedentes familiares para hipertensión arterial; P = chi cuadrado, P* = t de Student
Frecuencia del SM en pacientes sin diabetes e hipertensión
Este grupo estuvo conformado por 78 individuos (53 mujeres y 25 hombres) y la frecuencia del SM fue del 28.2 % (n=22). Los componentes del SM se presentaron en el siguiente orden descendente; 1. Obesidad abdominal; 2. Hipertrigliceridemia, 3. HDL colesterol bajo; 4. Hiperglicemia y; 5. Hipertensión Los pacientes con SM presentaron un porcentaje mayor de obesidad central e hipertrigliceridemia. El tabaquismo se presentó en el 26 % (n=14) de los pacientes, sin embargo, no se asoció en forma significativa al SM (Tabla 7).
DISCUSIÓN
En los ámbitos mundial y nacional el SM actualmente es un problema de salud pública que remeda una pandemia, de etiología multicausal cuyo rasgo común es el incremento de la reserva calórica corporal debido a una ingesta elevada y/o sedentarismo 8.
Comparando la población general con individuos con SM, estos últimos tiene un riesgo incrementado en cinco veces para padecer DM2 y dos veces para enfermedad cardiovascular en un lapso de 5 a 10 años 9. Mientras que para infarto de miocardio el riesgo es de tres-cuatro veces, enfermedad cerebrovascular de dos a cuatro veces y de dos veces para muerte 10. Los trastornos anteriores se presentan más frecuentes en pacientes con SM debido a la susceptibilidad genética, dislipidemia, disfunción endotelial, hipercoagulabilidad e inflamación crónica asociada a obesidad visceral y resistencia a la insulina 11.
Dependiendo de la región, raza y criterios diagnósticos utilizados la prevalencia del SM en el ámbito mundial varía entre 7 % a 84 % 12,13 mientras que en México se han reportado cifras entre el 13 % al 60 %. 5,14 En nuestro estudio de acuerdo a los criterios de NCEP-ATPIII (I) la frecuencia del SM fue del 53 %. Los factores de riesgo que mostraron una asociación significativa al SM fueron el antecedente familiar de dm y el tabaquismo. Mientras que un IMC <25 es un factor protector ya que disminuye en cinco veces (intervalo de 2,5 a 10 veces) el riesgo para SM. Respectivamente la frecuencia del SM en mujeres y hombres fue de 56 % y 46 %. Esta diferencia entre los géneros coincide con estudios previos en donde la frecuencia del SM al igual que el sobrepeso/obesidad es más alta en mujeres. 14,15 En mujeres los tres principales componentes del SM en orden descendente fueron obesidad abdominal, hiperglicemia e hipertrigliceridemia. Mientras que en los hombres fueron hipertrigliceridemia, hiperglicemia y obesidad abdominal. En la comparación de porcentajes y promedios entre hombres y mujeres con SM, las mujeres presentaron porcentajes elevados de obesidad central, presión arterial diastólica y bajas concentraciones de colesterol HDL en forma significativa. Por grupo de edad encontramos que tanto hombres como mujeres las frecuencias del SM se incrementaron con la edad. Las mujeres tienen una frecuencia muy baja en la década de 20-29 años en relación con los hombres, sin embargo, a partir de la 4a década, la frecuencia se duplica y con dos picos, el primero a la edad de 30-39 años y el segundo en >70 años. La explicación de estos fenómenos obviamente es multicausal, sin embargo, podría estar relacionado con el metabolismo de las hormonas sexuales, distribución de la grasa corporal, sensibilidad a la insulina y menopausia. 16,17.
La asociación entre SM y DM tipo 1 se le conoce como DM tipo 3 0 «doble diabetes» y su frecuencia es del 12 a 32 % 18-20. En nuestro estudio todos los pacientes diabéticos fueron del tipo 2 y la frecuencia del SM fue del 50 %, mientras que otros estudios han reportado porcentajes entre 72 % a 86 % 4,21 Esta diferencia podría ser relacionada a características étnicas. Al igual que estudios previos fueron las mujeres las que presentaron frecuencias más altas que los hombres 21. Ningún paciente presentó cifras de glucosa <100 mg/dL, 46 % presentaron cifras <154 mg/dL, 40 % >180 mg/dL y no hubo diferencia significativa en la comparación de los porcentajes entre pacientes con y sin SM. Esto nos indica que, al momento de la evaluación, menos de la mitad tenía un control metabólico adecuado y que tenemos un porcentaje elevado de pacientes en riesgo de complicaciones crónicas. Sin embargo, la hemoglobina glucosilada (HbG) es el mejor indicador de control metabólico y para evitar complicaciones se sugiere que esta deberá ser <7 % 22. Después de la hiperglicemia, los pacientes con SM presentaron en orden descendente los siguientes componentes; disminución de colesterol HDL 68 %, hipertrilgiceridemia 60 %, obesidad central 59 % e HTA 50 %. Es de llamar la atención que el 80 % de los pacientes con dm tienen sobrepeso/obesidad que se asocia a SM. Mientras que la obesidad central fue más baja en pacientes con SM. No tenemos explicación de este fenómeno. Los pacientes con SM presentaron cifras más elevadas de HTA y cifras más bajas de colesterol HDL. En relación a los factores de riesgo estudiados, el 30 % de los pacientes con DM2 fuman, sin embargo, esta frecuencia es más importante en pacientes con SM y constituye el principal factor de riesgo asociado al SM. Es preocupante esta situación ya que el tabaquismo es un factor que se asocia a enfermedad cardiovascular y por ese motivo es indispensable la suspensión de este hábito en pacientes con DM2 ya que estos tienen un mayor riesgo que el resto de la población.
La frecuencia del SM en pacientes con HTA fue del 42 %, nuevamente las mujeres fueron las más afectadas que los hombres (62 % versus 38 %). Más del 95 % de los pacientes presentaron sobrepeso/obesidad. Y los componentes del SM se presentaron en el siguiente orden descendente; hipertrigliceridemia, HTA, obesidad central, disminución de colesterol HDL e hiperglicemia. Y de acuerdo a las guías vigentes para el tratamiento de HTA, 23 solo el 10 % de nuestros pacientes presentaban un adecuado control de su presión arterial, este resultado es preocupante ya que el descontrol es un factor agravante para desarrollar enfermedad cardiovascular. Habrá que realizar estudios para evaluar los factores de riesgo asociados a este descontrol e iniciar medidas correctivas. En relación a los factores de riesgo el AHF para DM se asoció al SM, sin embargo, aunque el tabaquismo no se asoció, el 20 % de los pacientes aún fumaban al momento del estudio.
De los 105 pacientes con DM + HTA la frecuencia del SM fue de 80 %. Más del 90 % presentaron sobrepeso/ obesidad, 80 % con HTA descontrolada, 70 % obesidad central, 40 % tuvieron cifras de glucosa mayores de 180 mg/dL, 30 % con hiperlipidemia y 35 % aun fumaba al momento del estudio. Indudablemente el riesgo cardiovascular a mediano plazo en este grupo es muy importante y urge tomar medidas correctivas para disminuir las complicaciones.
Por último, la frecuencia del SM en pacientes sin DM e HTA fue de 28.2 % y más del 90 % presentaron sobrepeso. Los componentes del SM en orden descendente fueron obesidad central, hipertrigliceridemia, colesterol HDL disminuido, hiperglicemia e hipertensión. Nuevamente el tabaquismo se presentó en casi el 30 % de los pacientes, pero no se asoció al SM y seguramente fue debido a que el tamaño de la muestra fue pequeño