La migración es el movimiento individual o colectivo de personas a través fronteras administrativas o políticas, desde un territorio de origen a otro de destino, con el fin de radicarse de forma temporal o indefinida 1. Sus determinantes son múltiples, como la búsqueda de alimento, educación, trabajo, salud, diversión, acceso a bienes y servicios, mejor calidad de vida o intereses grupales, como también huir de desastres naturales, dificultades sociales, económicas y políticas, que llevan a cambiar el lugar de residencia habitual de manera forzada 2. A nivel mundial, se ha indicado que la proporción de migrantes internacionales ha aumentado a mayor velocidad que la población mundial en las últimas décadas; en 2019, la cifra ascendió a los 272 millones, lo que representa un 23,1% más en comparación con el año 2010 3.
En el campo migratorio, Colombia se ha caracterizado por ser un país emisor, sin embargo, desde agosto de 2015, su perfil migratorio ha ido cambiando debido al movimiento humano masivo proveniente de Venezuela, causado principalmente por la crisis política, social y económica que atraviesa el vecino país 4. En este sentido, Colombia se ha convertido actualmente en el principal receptor de inmigrantes venezolanos 5, de manera que, a diciembre de 2019, Migración Colombia reportó una estimación de 1 77 1 237 inmigrantes venezolanos en el territorio nacional, de los cuales, la mitad correspondía a mujeres en edad reproductiva 6.
Es importante resaltar que los procesos migratorios no se constituyen en un riesgo per se para la salud; no obstante, las condiciones en las que transcurre esa movilidad sí pueden afectar el bienestar individual y social de quienes mi-gran y de las comunidades receptoras 7,8; en este sentido, se ha identificado que los migrantes en condición irregular presentan mayores vulnerabilidades socioeconómicas, las cuáles pueden ser mayores en el caso de las niñas, niños, adolescentes, mujeres gestantes y adultos mayores 9.
En el mundo, muchas mujeres gestantes y migrantes, en especial aquellas en condición irregular, no reciben atención prenatal, y cuando lo hacen, ocurre tardíamente, hecho relacionado con inobservancia y ausencia de tratamiento para condiciones de base, cesáreas evitables, hemorragias posparto 10, parto prematuro, recién nacidos con bajo peso al nacer y muerte perinatal 11-13.
En Colombia, como parte de la respuesta del sector salud frente al fenómeno migratorio proveniente de Venezuela, se han desarrollado estrategias para atender necesidades sanitarias de los inmigrantes, que consideran como prioritaria -dada su vulnerabilidad- la atención a las mujeres gestantes, lactantes, niños, niñas y adolescentes de esta población 14.
No obstante, el acceso a los servicios de salud no ha sido efectivo para todos, en la medida que ha dependido de la capacidad instalada, financiera y de personal en los entes territoriales. Uno de los indicadores más sensibles de las vulnerabilidades materno-infantil estaría dado el peso al nacer, el cual se vería afectado por las condiciones socioeconómicas, pero también por el bajo acceso efectivo a servicios de salud de las mujeres migrantes irregulares.
El propósito de este estudio fue analizar los factores determinantes del peso al nacer en los hijos de mujeres venezolanas en condición migratoria irregular durante la gestación, asentadas entre 2018 y 2019 en las dos ciudades con mayor recepción de inmigrantes venezolanos en el Caribe Colombiano: Barranquilla y Riohacha, con el fin de aportar a la respuesta de necesidades de información emergentes de la población inmigrante, en especial las mujeres gestantes y sus recién nacidos.
MATERIALES Y MÉTODOS
Esta investigación se enmarca en el macroproyecto "Situación de salud y acceso efectivo a servicios de atención en salud en gestantes venezolanas migrantes en Barranquilla y el Departamento de La Guajira 2018", cuya fuente primaria es de base hospitalaria y comunitaria, e incluyó la participación de gestantes en condición migratoria irregular que se encontraban ubicadas en las ciudades de Barranquilla y Riohacha con una duración de al menos dos meses desde su llegada de Venezuela, mujeres que accedieran a participar en el estudio, el cual fue desarrollado entre julio 2018 y mayo 2019; asimismo, que hubieran recibido atención médica en los hospitales públicos Camino Simón Bolívar y Hospital Nazareth, para el caso de Barranquilla, y Hospital Nuestra Señora de los Remedios (E.S.E.), en Riohacha. Para el ámbito hospitalario, dicho estudio utilizó una estrategia de muestreo sistemático basado en un número de arranque y una distancia definida cada día de forma aleatoria. Para la base comunitaria realizaron estrategias de rastreo activo como la referenciación de gestantes que habían sido identificadas en los centros hospitalarios, visita a los asentamientos de Barranquilla para búsqueda activa (con la participación de líderes comunitarios), búsqueda propositiva a través de dirigentes y asociaciones de migrantes, convocatoria por redes sociales, sondeo en jornadas de vacunación o de atención primaria. En este último, el muestreo utilizado fue en bola de nieve a partir de la información suministrada. Los investigadores excluyeron las mujeres que tenían nacionalidad colombiana. Mayor información relacionada con el procedimiento de muestreo y tamaño de la muestra fue publicada por Fernández Niño, con anterioridad 15.
Es entonces la presente investigación el producto de un estudio descriptivo longitudinal, de fuente secundaria, ya que se utilizó la información de las bases de datos de Excel proporcionada por el macroproyecto previamente mencionado, el cual incluía el registro de 520 mujeres embarazadas venezolanas en condición migratoria irregular, a quienes se les había aplicado el instrumento, una encuesta de forma presencial de 134 preguntas relacionadas con aspectos sociodemográficos, características de la migración, salud durante el embarazo, características antropométricas, nutricionales y alimentarias, atención médica en Colombia, antecedentes familiares, salud mental, violencia sexual, física y psicológica, ingreso a Colombia y redes de apoyo. El carácter longitudinal de esta investigación parte de las mediciones realizadas en diferentes tiempos a la población de estudio, ya que después de la primera encuesta, la cual fue llevada a cabo en la durante la gestación, las mujeres del estudio fueron contactadas por los investigadores en un segundo momento para indagar por aspectos relacionados con el parto y el puerperio, a través de llamadas telefónicas y la consulta de historias clínicas para obtener información de variables como el peso, la talla y la edad gestacional del recién nacido al momento del nacimiento. Es así como la población de estudio estuvo conformada por 563 binomios madre-hijo de mujeres venezolanas en condición irregular, cuyo parto ocurrió en Barranquilla y Riohacha entre julio de 2018 y diciembre de 2019. Se excluyeron los binomios cuyo neonato presentó un peso inferior a los 500 gr., los que tenían una edad gestacional inferior a las 20 semanas y quienes no tenían registro del peso durante el nacimiento. El bajo peso al nacer, entendido como un peso inferior a los 2500 gr., fue considerado como la variable desenlace. Como variables independientes se exploraron las características sociodemográficas y económicas de la madre, las condiciones en las que ocurrió la migración, la inseguridad alimentaria durante la gestación y la atención prenatal. Se hizo uso de la estadística descriptiva; las variables cualitativas fueron descritas con frecuencias absolutas y relativas, acompañadas de intervalos de confianza del 95%. Para la prevalencia de bajo peso al nacer, se utilizó la estimación puntual, tanto para la prevalencia global como para la prevalencia dentro de cada una de las categorías definidas para las variables independientes. De otro lado, se utilizaron las pruebas U de Mann Whitney, Chi cuadrado de independencia y prueba exacta de Fisher para explorar si existían diferencias entre subgrupos. Finalmente, se ajustó un modelo de regresión logística binaria incondicional utilizando como variable desenlace el bajo peso al nacer (sí-no). Todos los supuestos del modelo ajustado fueron verificados.
Se reportaron OR crudos y ajustados y se consideraron significativos valores de p inferiores a 0,05. Para este análisis se utilizó el programa Stata 14,0™ (Stata Corp, 2014, College Station, TX, USA). En cuanto a las consideraciones éticas, según la Resolución 8430 de 1993, se trata de un estudio con riesgo mínimo, avalado por el Comité de Ética de la División de Ciencias de la Salud de la Universidad del Norte, mediante Acta 171 de 2018. En todo momento se garantizó la confidencialidad de la información y el respeto por las mujeres gestantes, quienes aceptaron participar en el estudio mediante firma del consentimiento informado.
RESULTADOS
Se analizó la información de 563 binomios madre-hijo de mujeres gestantes venezolanas en condición migratoria irregular residentes en Barranquilla y Riohacha durante el periodo 2018-2019. De acuerdo con la segunda medición sobre las características al momento del parto, el peso de los neonatos al nacer varió entre 1000 y 4300 gr., de manera que un 7,8% presentó bajo peso al nacer (IC 95% 5,9% - 10,3%).
Por su parte, la edad gestacional al nacer varió entre 29 y 42 semanas; el 0,5% fue prematuro extremo, el 2,0% prematuro moderado y el 5,3% prematuro leve, para una proporción de partos pretérmino del 7,8% (IC 95% 5,9% - 10,3%).
Como se observa en la Figura 1, todos los niños que presentaron muy bajo peso al nacer (MBPN) fueron prematuros extremos. Entre tanto, quienes nacieron con bajo peso al nacer (BPN) fueron en su mayoría pretérmino/prematuro leve (42,9%); sin embargo, el 38,1% de quienes pesaron menos de 2500 gr. nacieron a término, es decir 2 de cada 5 niños con BPN tuvieron una edad gestacional entre 37 y 41 semanas. Se exploraron características sociodemográficas, clínicas, de estilos, hábitos, modos de vida y atención prenatal asociadas al bajo peso al nacer (Tabla 1). Se encontró asociación entre el número de controles prenatales y el BPN. Quienes nacieron con un peso igual o superior a 2500 gr. tuvieron una mediana de 2 controles prenatales, el doble de aquellos que nacieron con BPN. De otro lado, las odds de nacer con BPN entre quienes no tuvieron controles fueron de 4,0 veces en relación con quienes cumplieron con al menos 4 controles durante el embarazo (OR=4,0; IC 95% 1,5 - 10,4). Por su parte, si bien las odds de BPN entre quienes tuvieron entre 1 y 3 controles prenatales fue del doble en comparación con quienes tuvieron 4 o más, esta diferencia no fue significativa (OR=2,0; IC 95% 0,8 - 5,1). También se encontró asociación entre el BPN y el reporte de embarazo de alto riesgo por parte de la materna.
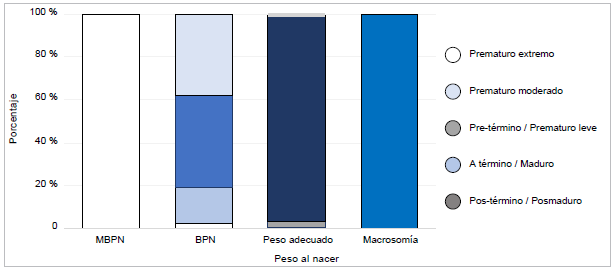
Figura 1 Peso al nacer según edad gestacional de los neonatos. Mujeres venezolanas en condición migratoria irregular en Barranquilla y Riohacha, 2018-2019
Tabla 1 Características sociodemográficas, clínicas, de estilos de vida y atención prenatal según el bajo peso al nacer
| Bajo Peso al Nacer | P | ||
|---|---|---|---|
| Sí | No | ||
| Características sociodemográficas | |||
| Edad materna n (%) | |||
| Adolecente | 14 (31,8) | 117 (22,5) | 0,126 * |
| Adulta joven* | 27 (61,4) | 381 (73,4) | |
| Añosa | 3 (6,8) | 21,0 (4,1) | 0,271* |
| Raza/Etnia n (%) | |||
| Negra | 1 (2,7) | 32 (7,0) | 0,501§ |
| Mestiza - Blanca | 38 (97,4) | 425 (93,0) | |
| Nivel educativo n (%) | |||
| Ninguno | 1 (2,3) | 11 (2,1) | 0,505§ |
| Primaria | 20 (45,4) | 136 (26,2) | 0,207§ |
| Secundaria | 20 (45,4) | 265 (51,2) | 0,706§ |
| Técnico | 2 (4,5) | 78 (15,0) | 1,00§ |
| Pregrado* | 1 (2,3) | 28 (5,4) | |
| Ingresos económicos n (%) | |||
| Menos de 1 SMMLV | 30 (68,2) | 344 (66,4) | 0,811* |
| 1 o más SMMLV | 14 (31,2) | 174 (33,6) | |
| Inseguridad alimentaria n (%) | 41 (93,2) | 457 (88,1) | 0,307* |
| Llegó en el último trimestre desde Venezuela n (%) | 2 (4,55) | 25 (4,8) | 0,936* |
| Características clínicas | |||
| Antecedente de parto pretérmino n (%) | 5 (20,0) | 48 (14,9) | 0,561§ |
| Número de gestaciones previas Mediana (RI) | 2 (0-4) | 1 (0-2) | 0,548I |
| Periodo intergenésico en meses Mediana (RI) (n=323) | 44 (27-63) | 1 (25-65) | 0,629 1 |
| Embarazo múltiple n (%) | 1 (2,3) | 7 (1,45) | 0,504§ |
| Embarazo de alto riesgo n (%) | 14 (37,8) | 95 (20,8) | 0,017* |
| Parto prematuro embarazo actual n (%) | 28 (63,6) | 16 (3,1) | 0,000§ |
| Preeclampsia n (%) | 6 (13,6) | 30 (5,8) | 0,052§ |
| Anemia n (%) | 16 (72,7) | 182 (79,1) | 0,586§ |
| Diabetes gestacional n (%) | 0 (0,0) | 8 (1,5) | 1,000§ |
| Infección de vías urinarias en el embarazo n (%) | 9 (20,4) | 163 (31,4) | 0,130* |
| Enfermedad Bucodental n (%) | 2 (4,55) | 16 (3,1) | 0,644§ |
| Percepción del embarazo como un problema | 7 (15,9) | 72 (13,9) | 0,713* |
| Síntomas de depresión n (%) | 13 (29,5) | 158 (30,4) | 0,901* |
| Víctima de violencia sexual n (%) | 1 (2,3) | 6 (1,2) | 0,437§ |
| Violencia física n (%) | 7 (15,9) | 58 (11,2) | 0,348* |
| Estilos de vida | |||
| Fuma actualmente n (%) | 1 (2,3) | 11 (2,1) | 1,000§ |
| Fumadora pasiva n (%) | 13 (29,5) | 201 (38,7) | 0,228* |
| Uso de drogas ilícitas en el embarazo n (%) | 0 (0,0) | 3 (0,5) | 1,000§ |
| Atención prenatal | |||
| Número de controles prenatales | |||
| Mediana (RI) | 1 (0-3) | 2 (1-4) | 0,001 1 |
* Categoría de referencia. X Chi cuadrado de Pearson. § Prueba exacta de Fisher. / U de Mann Whitney.
En este caso, las odds de nacer con BPN entre quienes les habían indicado que se trata de un embarazo de alto riesgo, fue 2,3 veces las Odds de quienes no tenían dicho antecedente (OR=2,3; IC 95% 1,1-4,7).
Finalmente, y de manera previsible, el BPN se asoció a la prematuridad. En este caso, las chances de BPN entre quienes nacieron antes de la semana 37 de gestación fue de 55,0 veces en comparación con quienes nacieron a partir de la semana 37 (OR=55,O; IC 95% 25,0-121,3).
Se exploraron las características que mejor explicaban el BPN en esta población. A partir del análisis bivariado y considerando el criterio de Hosmer y Lemeshow, se consideraron como candidatas a ingresar al modelo aquellas con un valor de p igual o inferior a 0,25 (número de controles prenatales, edad materna al momento del parto, embarazo de alto riesgo, parto prematuro, preeclampsia, infección de vías urinarias, ser fumadora pasiva y consumo de licor durante la gestación).
En la Tabla 2 se presenta el modelo de regresión logística binaria incondicional. Después de ajustar por posibles variables confusoras, se ratificó que las chances de tener BPN fueron más altas entre quienes no tuvieron controles prenatales; así, las odds de BPN entre quienes no recibieron atención prenatal fueron 6 veces más altas en comparación con aquellas que tuvieron un mínimo de 4 controles durante la gestación, manteniendo constantes la edad de la madre al momento del parto, la prematuridad, preeclamsia, embarazo múltiple y seguridad alimentaria del hogar. Adicionalmente, de acuerdo con los marginales predichos, la probabilidad de bajo peso al nacer en los recién nacidos sin controles prenatales es superior en un 82,7% en comparación con la probabilidad de quienes tuvieron cuatro controles o más (Figura 2).
Tabla 2 Modelo de regresión logística binaria incondicional para el BPN en función del número de controles prenatales, ajustado por posibles confusoras
| OR crudo | IC 95% | OR | Error | IC 95% | |||
|---|---|---|---|---|---|---|---|
| Inferior | Superior | ajustado | estándar | Inferior | Superior | ||
| N de controles prenatales | |||||||
| Ninguno | 4,0 | 1,5 | 10,4 | 6,0 | 3,8 | 1,7 | 21,1 |
| Entre 1 y 3 | 2,0 | 0,8 | 5,1 | 2,4 | 1,4 | 0,7 | 7,5 |
| 4 y más (Referencia) | |||||||
Ajustado por edad de la madre al momento del parto, prematuridad, preeclampsia, embarazo múltiple y seguridad alimentaria del hogar. Prueba de bondad de ajuste Hosmer y Lemeshow p=0,844. Pseudo R2= 38,6%.
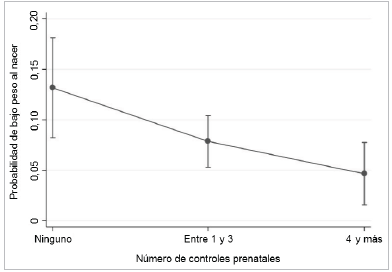
Ajustado por edad de la madre al momento del parto, prematuridad, preeclampsia, embarazo múltiple e inseguridad alimentaria del hogar.
Figura 2 Probabilidad del vs BPN Número de controles prenatales en los hijos de mujeres venezolanas en condición migratoria irregular residentes en Barranquilla y Riohacha, 2018-2019
DISCUSIÓN
En este estudio se encontró que la probabilidad de bajo peso al nacer en los recién nacidos de aquellas madres quienes no se realizaron controles prenatales es superior en un 82,7% en comparación con los hijos de las madres que tuvieron cuatro controles prenatales o más. Ratificando, de esta manera, que los controles prenatales inciden en el bajo peso al nacer y que, debido a esto, se deben realizar intervenciones desde el gobierno nacional y entes territoriales que permitan aumentar la cobertura y acceso a los servicios de salud de población migrante y gestante, independientemente de su estatus migratorio, para disminuir sus condiciones de vulnerabilidad y aumentar las probabilidades de buenas y dignas condiciones para el producto de la gestación.
En Colombia, quienes no cuentan con aseguramiento en salud pueden afiliarse al régimen contributivo o subsidiado del Sistema General de Seguridad Social en Salud (SGSSS). Quienes cuentan con capacidad de pago pueden obtener la atención en salud en el sector privado o mediante la atención por evento en la red pública, financiada con recursos de oferta 16. En este estudio, se encontró que tan solo el 2,7% de las gestantes estaban afiliadas al SGSSS, resultado similar al reportado por el Consejo Nacional de Política Económica y Social (CONPES), donde se indica que, en 2018, 35 548 inmigrantes venezolanos estaban afiliados al régimen contributivo y 7589 al régimen subsidiado, lo que equivaldría al 3,0% de población inmigrante del total estimado para esa fecha 17. Esto es esperable ya que, al momento del embarazo, todas las mujeres participantes en este estudio se encontraban en condición migratoria irregular. Para el momento del parto ya un 35% había logrado regularizarse (datos no mostrados); sin embargo, este hecho no produce resultados inmediatos, como muestran los datos, en el aseguramiento en salud, ya que existe un proceso administrativo para lograrlo que no todas las mujeres conocen y que depende, entre muchos factores, de la disponibilidad y acción gubernamental a nivel territorial. Cabe mencionar que el aseguramiento no debería determinar el acceso efectivo a servicios de salud para las gestantes migrantes en Colombia (no debería determinar el acceso efectivo a servicios de salud para las gestantes migrantes en Colombia independientemente de su estatus migratorio, de acuerdo con lo dispuesto en el plan de respuesta del sector salud al fenómeno migratorio proveniente de Venezuela) 13. Sin embargo, se tiene evidencia preliminar de que este acceso efectivo se ve afectado por el conocimiento de las rutas de atención, así como por la voluntad y disponibilidad de las autoridades sanitarias para garantizar la atención a nivel municipal, lo que constituye barreras de acceso no explícitas que se presentarían con mayor frecuencia en las mujeres irregulares y regulares sin aseguramiento 17, donde puede haber mayores demoras y retrasos al control prenatal. A la baja cobertura en salud y el desconocimiento de las rutas de atención se les podrían sumar los siguientes factores: el temor de ser denunciadas, dada su condición irregular; las represalias en el trabajo, mayormente informal por la necesidad de ausentarse para cumplir con las citas médicas; y las diferencias culturales 13. Todos ellos podrían explicar conjuntamente por qué las mujeres de este estudio reportaron pocos controles prenatales. El 49,9% de las gestantes tenían entre 1 y 3 controles, mientras que el 22% no reportó ningún control. Sin embargo, estos factores no fueron medidos en este estudio.
Tener pobres controles prenatales conlleva además una baja detección de enfermedades de transmisión sexual como VIH y sífilis, pobre cobertura en vacunación para prevención de tétano neonatal e influenza estacional, inadecuado control de enfermedades como diabetes gestacional e hipertensión arterial, malnutrición, insuficiente preparación para el parto y la lactancia materna y mayor riesgo de morbimortalidad 18. Todos estos factores pueden afectar el peso al nacer.
La prevalencia de BPN detectada en este estudio fue baja, lo cual se puede explicar por la "paradoja del inmigrante", según la cual las mujeres inmigrantes presentan mejores resultados perinatales que las mujeres del país de origen, a pesar de su bajo nivel socioeconómico 19. Sin embargo, varios estudios han encontrado que la fuerza y la dirección de la asociación entre inmigración y BPN pueden variar según el lugar de nacimiento materno y estado socioeconómico 20.
Según lo reportado en literatura internacional, las causas de bajo peso al nacer son heterogéneas, aunque se destacan de manera principal la prematuridad y retraso en el crecimiento intrauterino (RCIU). Estas condiciones pueden estar asociadas a varios factores, incluyendo el embarazo de alto riesgo y la falta de atención médica prenatal, ya que las mujeres con inadecuada asistencia prenatal tienen mayor riesgo de parto pretérmino 21. De manera previsible, en esta investigación el BPN se asoció con el embarazo de alto riesgo autorreportado, los controles prenatales y la prematuridad. Entre tanto, el 38,1% de quienes tuvieron BPN nacieron a término, es decir, 2 de cada 5 niños con BPN nacieron entre la semana 37 y 41 de gestación, y es en este grupo de recién nacidos en quienes se deberían estudiar etiologías diferentes a la prematuridad como causa de bajo peso al nacer.
La prevalencia de BPN detectada en este estudio fue baja, lo cual se puede explicar por la "paradoja del inmigrante", según la cual las mujeres inmigrantes presentan mejores resultados perinatales que las mujeres del país de origen, a pesar de su bajo nivel socioeconómico 19. Sin embargo, varios estudios han encontrado que la fuerza y la dirección de la asociación entre inmigración y BPN pueden variar según el lugar de nacimiento materno y estado socioeconómico 20.
Según lo reportado en literatura internacional, las causas de bajo peso al nacer son heterogéneas, aunque se destacan de manera principal la prematuridad y retraso en el crecimiento intrauterino (RCIU). Estas condiciones pueden estar asociadas a varios factores, incluyendo el embarazo de alto riesgo y la falta de atención médica prenatal, ya que las mujeres con inadecuada asistencia prenatal tienen mayor riesgo de parto pretérmino 21. De manera previsible, en esta investigación el BPN se asoció con el embarazo de alto riesgo autorreportado, los controles prenatales y la prematuridad. Entre tanto, el 38,1% de quienes tuvieron BPN nacieron a término, es decir, 2 de cada 5 niños con BPN nacieron entre la semana 37 y 41 de gestación, y es en este grupo de recién nacidos en quienes se deberían estudiar etiologías diferentes a la prematuridad como causa de bajo peso al nacer.
Como limitaciones en este estudio, se menciona la fuente de información mixta, es decir, algunos datos obtenidos fueron tomados de historias clínicas sistematizadas donde, en ocasiones, la información no se encontraba completamente diligenciada, mientras que otros datos fueron obtenidos a través de una entrevista personal. No se pudieron obtener otras variables que explicasen la asociación con bajo peso al nacer como peso materno, valoración antropométrica y consumo de micronutrientes durante la gestación. Las variables previamente mencionadas se relacionan de manera directa con el BPN; en el estudio de Pérez 22, el bajo peso materno fue el causante del 46,8% de los casos de recién nacidos con BPN y del 25,8% de restricción en el crecimiento intrauterino, seguido del sobrepeso materno, con un 32,3% para BPN.
Como fortaleza, este estudio es pionero en la investigación de los factores determinantes del peso al nacer y atención prenatal en hijos de mujeres venezolanas en condición migratoria irregular durante la gestación, residentes en dos ciudades principales de la costa caribe colombiana. Ofrece información acerca de las posibles intervenciones que debe realizarse el grupo de gestantes inmigrantes en condición de vulnerabilidad, como lo es velar por el cumplimiento del acceso integral y oportuno a los controles prenatales, programas de prevención de la enfermedad y promoción de la salud, para así disminuir la morbimortalidad en esta población, y promover madres sanas y recién nacidos saludables ♦














