El conflicto armado ha hecho parte de la historia afectando de muchas maneras a la población civil del planeta. La vulneración de la salud sexual y reproductiva que afecta a las mujeres se ha documentado en múltiples conflictos armados: violencia de pareja, coerción sexual, explotación y secuestro 1,2, dificultades para el acceso a salud y atención gineco obstétrica, entre otros 2.
En Colombia desde la década de 1940 se ha generado un conflicto armado interno, persistente hasta la actualidad, con participación de actores estatales y no estatales, por causas políticas y sociales múltiples 3, lo que ha hecho que el país sea el tercero con el alto número de desplazados internos 2. La tasa más alta está en los departamentos de Tolima, Putumayo, Chocó, Antioquia, Caquetá, Cauca, Norte de Santander, Guaviare, Cesar y Bolívar 4, aunque hay subregistro.
El panorama internacional en países de Asia Central y del Sur, Oriente Medio y Sur de África, también afectados por conflictos armados, evidencia múltiples consecuencias sobre la salud sexual y reproductiva en las mujeres civiles: ha incrementado la frecuencia de enfermedades de transmisión sexual en conexión con repertorios de guerra, con efectos en la fertilidad y dificultades de acceso a servicios de salud sexual y reproductiva en zonas de conflicto.
MATERIALES Y MÉTODOS
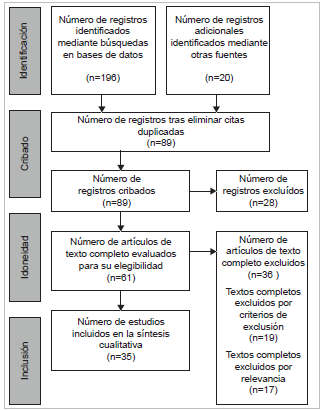
Se hizo una revisión sistemática exploratoria de la literatura publicada entre los años 2000 y 2019, desarrollada en las bases de datos PubMED, EMBASE, Google Scholar, LILACS, IBECS, SciELO, usando las palabras clave salud sexual, salud reproductiva, salud de la mujer separados mediante el booleano OR, junto al termino conflictos armados unido mediante el conector AND a la ecuación anterior. Se incluyeron documentos técnicos y científicos en acceso libre a texto completo que trataran sobre salud sexual y reproductiva de las mujeres en relación con conflictos armados y posconflictos; se excluyeron todos aquellos que no pudieran accederse a texto completo, que no trataran de modo central las cuestiones de estudio en relación con conflictos armados, o cuya población principal de referencia no fuera femenina. Así, de 216 documentos identificados inicialmente, fueron finalmente incluidos 35 documentos heterogéneos, entre investigaciones originales, revisiones, reportes y documentos técnicos, producidos por diversas instituciones y organizaciones del ámbito nacional e internacional, mediante metodologías cualitativas y cuantitativas; por ello se decidió efectuar síntesis cualitativa sin síntesis cuantitativa. Según lo establecido por la declaración PRISMA 5, se presenta el diagrama de flujo del proceso (Figura 1).
RESULTADOS
La Organización mundial de la salud (OMS) define la salud sexual y reproductiva como un estado general de bienestar físico, mental, y social, y no como mera ausencia de enfermedad o dolencias, involucrando la posibilidad de ejercer los derechos sexuales y reproductivos 6. Alude también al goce de una vida sexual satisfactoria, y a la autonomía que tiene cada persona para decidir cuándo, cómo o si no desea procrear, el número y el espaciamiento entre hijos junto con acceso a información que permita la decisión libre e informada sin que en ella exista discriminación, violencia o coerción 7.
Salud sexual y reproductiva en conflicto y posconflicto: ámbito internacional
Según el Alto Comisionado de las Naciones Unidas para los Refugiados (UNHCR), hay más de 65 millones de personas en situación de desplazamiento forzado en el mundo, de las cuales 12,4 millones lo eran para 2015 por conflicto o persecución 8. Se estima que 26 millones son mujeres en edad reproductiva que necesitan asistencia humanitaria 8,9.
Conocimientos en salud sexual y reproductiva
En un estudio realizado en mujeres víctimas del conflicto en Uganda, se encontró que 8,6% ignoraba la forma de transmisión del virus de inmunodeficiencia humana (VIH) y 2% desconocía métodos para prevenirla; 16% no sabía el nombre de ninguna infección de transmisión sexual (ITS), y 14% desconocía cualquier método de contracepción; entre quienes conocían alguno, los más mencionados fueron la abstinencia y el condón 9.
Mutilación genital femenina y trauma genital
En países africanos con conflicto armado en que existe además la costumbre de efectuar ablación de clítoris, se ha identificado que 10% de las mujeres que son víctimas de la violencia han sido sometidas a esta práctica, con un promedio de edad de 7,3 años. Como consecuencia a largo plazo, las víctimas sufren dolor u otros problemas no especificados 9. Son también frecuentes los testimonios sobre traumas ginecológicos resultado de violencia sexual en el marco del conflicto armado. Muchos de ellos son tan graves que incluso requieren manejo quirúrgico y, aun así, dejan secuelas médicamente irreparables 10.
Embarazo, relaciones forzadas, violencia y otras experiencias sexuales
Según Ivanova et ál. 9, en zonas de guerra, cerca del 12% de las mujeres adolescentes africanas sexualmente activas tuvieron, en promedio, su primera relación a los 16 años, mientras que el 1% inició su actividad sexual entre los 9 y 12 años. Por lo general, para ambos grupos su primera pareja sexual tenía entre 1 y 5 años más. De ellas, 70% no usaron método de planificación en su primera relación y el 46,7% quedaron en embarazo. Lo anterior genera preguntas respecto a si hay o no coerción en el inicio de estas relaciones. En las mujeres víctimas del conflicto armado son frecuentes la violencia sexual, separación familiar y desaparición forzada 13,14.
En Libia 11 se encontró que la gran mayoría de las mujeres reportaron su primera relación sexual no relacionada a explotación sexual, definida como intercambio de sexo por bienes de consumo 11,12. Sin embargo, posteriormente algunas mujeres quedaban inmersas en circuitos de trata y explotación sexual. Habitualmente quienes se beneficiaron fueron grupos externos, que se lucran utilizando mujeres en condición desfavorable para obtener ganancias. La explotación sexual comercial suele iniciar durante la guerra; sin embargo, persiste y perdura en el posconflicto. Se relaciona con el secuestro para trata, violencias y feminicidios.
Otros factores de riesgo que afectan la salud sexual y reproductiva de las mujeres en contextos de conflicto armado son 13: pobre infraestructura y limitado acceso a servicios de salud, especialmente ginecológicos y de prevención primaria; deficientes políticas de salud públicas en salud sexual y reproductiva; escasos medios de subsistencia que ponen a las mujeres en condición vulnerable de explotación sexual, coerción sexual y otras formas de violencia sexual en el marco de economías ilegales emergentes. Estas acciones se llevan a cabo como mecanismo de guerra para mantener reprimida a la población civil y como una forma de financiación para agentes del conflicto; se relacionan con deficiente acceso a educación, incluso sexual y reproductiva, que además predispone al reclutamiento forzado y la explotación sexual; desestructuración familiar, que resta protección ante violencia sexual.
Infecciones de transmisión sexual
Escasea la información sobre prevalencia e incidencia de infecciones de transmisión sexual (ITS) en contextos de conflicto armado; sin embargo, algunos estudios han informado sobre prevalencia de infección VIH; un estudio de Uganda 15 reportó que de 574 mujeres habitantes en un área de guerra, 18% fueron seropositivas para VIH, producto de violencia sexual (5%) y relaciones consensuadas (13%).
Matrimonio y fertilidad
Existe incremento en el número de matrimonios reportados durante las guerras. En Siria el porcentaje de casamientos aumentó de 12% a 18% en el año 2011, especialmente de mujeres entre 15 a 17 años 16, con hombres mayores. La protección contra embarazos prematrimoniales, la búsqueda de seguridad económica, la oportunidad de mejorar la cohesión y el estatus social durante la guerra, son explicaciones posibles con un alto riesgo de caer en matrimonios serviles. En Mali, solo disminuyó la nupcialidad a niveles previos cuando el conflicto armado terminó 16,18.
En cuanto a la fertilidad en los conflictos armados, se ha encontrado que puede disminuir 19,20 o aumentar 21-23 según el contexto. Algunos autores relacionan el aumento en regiones donde la religión tiene un componente importante, con un aumento en la actividad sexual posterior al vínculo marital.
Servicios de salud sexual y reproductiva
En un estudio realizado en Mali 17, de 1586 centros primarios de salud ubicados mayoritariamente en zonas empobrecidas, tan solo el 72,2% contaban con agua potable. El 40,3% estaba en zonas con alta concentración de población desplazada. El 85,2% prestaba cuidados de emergencia obstétrica, 56,4% proporcionaba condones gratis, y 63,8% proveía tratamiento antirretroviral para VIH, en especial en zonas de baja ocupación por desplazados. Las mujeres sobrevivientes de violación solían encontrar servicios fuera de regiones ocupadas, especialmente en aquellas con alta concentración de desplazados, donde también predominaban los servicios para asesorar y realizar test de VIH. Predominaba la oferta privada en servicios para atención de emergencia obstétrica, aborto, víctimas de violación, acceso a contracepción de emergencia y asesoría en ITS.
Salud sexual y reproductiva en víctimas del conflicto armado en Colombia
Violencia sexual y otras violencias basadas en género contra mujeres
Para el periodo 2008 a 2017 se registraron 36 881 casos de violencia sexual en 170 municipios de Colombia, con un promedio aproximado de 3688 casos por año. Durante este periodo, las regiones con el mayor índice de violencia sexual fueron: Arauca, Bajo Cauca y Nordeste antioqueño, cuenca del Caguán y piedemonte caqueteño, Putumayo, sur de Bolívar, sur del Tolima, entre otras. Todas coinciden con zonas bajo intenso conflicto armado 24.
En 2003 25, más de una mujer colombiana murió cada día a causa de violencia sociopolítica en el país. Del total de todas las muertes para ese año, 491 correspondieron a mujeres, 315 fueron víctimas de homicidios políticos o ejecuciones extrajudiciales, y en combate murieron 49. En las zonas con más impacto por el conflicto armado, el 35,6% de los usuarios de puestos móviles de salud y el 22% de los asistentes a puestos fijos consultantes por cualquier motivo refirieron haber sufrido violencia sexual, especialmente mujeres entre 13 y 14 años, seguido por niños y niñas entre 0 y 12 años, y finalmente mayores de 45 años 26.
Otra encuesta de prevalencia de violencia sexual en contra de mujeres en el contexto del conflicto, realizada en 2017, mostró su prevalencia entre 2010 y 2015 en 142 municipios con presencia de fuerza pública, guerrilla, BACRIM, paramilitares, que afectó al 18,36% de las mujeres, un total de 875 437 27. Según grupo étnico, la mayoría eran negras (11,7%), seguidas por mestizas (9,71%) e indígenas (5,06%); en el grupo etario entre 15 y 24 años (11,1%) y con estrato socioeconómico uno (10,5%).
Según el tipo de violencia sexual, predominaron el control de la vida social (64.2%), el acoso sexual (45.2%) y la violación sexual (16.8%), seguidos por servicios domésticos forzados (13.9%), aborto forzado (6.5%), prostitución forzada (3.9%), embarazo forzado (2.7%) y esterilización forzada (1.6%), entre otras. Al reconocer el victimario, la mayoría de estos abusos fueron cometidos por familiares, seguidos por personas no familiares, actores armados ilegales y la fuerza pública 27.
La Corte Constitucional Colombiana en el Auto 092 de 2008 estableció 10 riesgos de género secundarios al conflicto armado o factores de vulnerabilidad a los que están expuestas las mujeres colombianas 28, estos son: actos de violencia sexual perpetrados como parte integral de otras operaciones violentas tales como masacres, tomas, destrucciones de poblados; actos deliberados de violencia sexual cometidos individual y premeditadamente por parte de actores armados; violencia sexual contra mujeres señaladas de tener relaciones familiares o afectivas con miembros o colaboradores de actores armados; violencia sexual contra las mujeres jóvenes y niñas que son reclutadas por los combatientes, incluyendo violación, reproducción forzada, esclavización sexual, embarazos forzados, abortos forzados; sometimiento de mujeres jóvenes y niñas civiles a violaciones, abusos, y acosos sexuales individuales o colectivos; actos de violencia sexual contra mujeres civiles que quebrantan con comportamiento público o privado los códigos sociales de conductas impuestas; actos de violencia sexual contra mujeres que forman parte de organizaciones sociales, comunitarias o políticas, como lideresas sociales; prostitución forzada y esclavización sexual de mujeres civiles; actos de amenaza de cometer las conductas anteriormente mencionadas.
Fecundidad
Según una encuesta nacional colombiana efectuada por Profamilia 2, el promedio de hijos nacidos vivos en mujeres desplazadas es más alto respecto al promedio nacional, pero muy parecido a las mujeres que conviven en zona rural. De un 8% de mujeres en estado de gestación al momento de realizar la entrevista, un 5% no la deseaban, el 27% la deseaban en ese momento y el 18% lo hubiesen preferido después. Por otra parte, se ha encontrado que entre mayor intensidad del conflicto en un territorio colombiano, mayor es la tasa de fecundidad adolescente 29.
Atención prenatal y obstétrica
A nivel nacional, en Colombia solo 37% de las mujeres desplazadas embarazadas recibieron atención prenatal por médico y 7% lo recibieron por parte de una enfermera, con una población descubierta del 56%. De ese porcentaje, el 27% tuvieron pérdidas gestacionales, abortos, o hijos nacidos muertos 2. Se ha encontrado coincidencia entre municipios con alta intensidad de conflicto armado y altas tasas de mortalidad materna en los departamentos de Antioquia y Caquetá 29.
Planificación familiar y prevención del cáncer cervicouterino
Entre mujeres unidas, desplazadas por conflicto, un 31% no usa ningún método de planificación, en contraste con el 23% nacional; además tuvieron un mayor uso de métodos folclóricos (4%). El 15% de estas mujeres que recurrieron a la esterilización femenina no sabían que era permanente. Adicionalmente, un 19% de mujeres desplazadas por el conflicto nunca se ha hecho una citología vaginal, y 22% no conoce este examen 2.
Infecciones de transmisión sexual
El 96% de las mujeres desplazadas colombianas conocen la existencia del VIH/SIDA, pero 25% no saben cómo evitarlo. Como métodos profilácticos conocen: condones, abstinencia de contacto con persona infectada, monogamia o ausencia de promiscuidad, y manejo cuidadoso de sangre e instrumental. En cuanto a otras enfermedades de transmisión sexual, el 20% de las mujeres desplazadas no conocen ninguna y el 29% no saben cuáles síntomas se presentan 2,29.
DISCUSIÓN
El conflicto armado afecta negativamente a los grupos humanos, civiles y armados. En salud sexual y reproductiva la población más afectada son las mujeres 30,31. En todas las confrontaciones armadas, tanto nacionales como internacionales, se utiliza a la mujer y su control como herramienta de guerra, de manera que se vulneran sus derechos. La violencia sexual, entendida como cualquier tipo de fuerza, o manipulación por parte de persona conocida o no, para el acceso a algún tipo de actividad sexual no consentida, afecta extensamente a las mujeres por cuenta de conflictos armados 32,33. Se ha utilizado para ejercer terror en las víctimas, y produce consecuencias individuales y colectivas que se perpetúan en el tiempo 33-35.
La disponibilidad de servicios en SSR es baja, respecto a la de la población en general, además la distribución geográfica de hospitales considerados de mayor nivel de complejidad se encuentra en zonas marginales, o alejadas del conflicto interno 17,42. Para Colombia, solo 22% de los hogares en desplazamiento tienen acceso a servicios de salud 2; es necesario garantizar los derechos sexuales y reproductivos de las mujeres de esta población especial, de modo que se les facilite el acceso a los servicios básicos de salud con la menor cantidad de barreras 36,37,38. Es importante adicionalmente la capacitación del personal de salud en atención a víctimas del conflicto y en posconflicto, incluyendo contracepción, aborto, embarazo, violencia sexual y de género 39. Igualmente importante es el acceso a servicios obstétricos básicos, métodos de planificación, tamización de enfermedades prevenibles, prevención y diagnóstico de enfermedades de trasmisión sexual, entre otros 36,40,41.
Aunque nuestra revisión se centró en la población civil de mujeres víctimas del conflicto armado, valga anotar que también se ha visto afectada la salud sexual y reproductiva de mujeres combatientes; por ejemplo, se ha identificado disfunción sexual en mujeres norteamericanas veteranas de la guerra de Iraq y Afganistán 43, relacionada con el estrés postraumático.
Para Colombia existen múltiples guías y lineamientos trazados desde el Ministerio de Salud, Instituto Nacional de Salud y Organizaciones No Gubernamentales que buscan mostrar la realidad del país y afrontarla desde los servicios de salud; sin embargo, los logros en implementación son parciales; persisten grandes retos en cuando a educación en salud y acceso a servicios de SSR orientados hacia mujeres víctimas del conflicto armado 48-50. Por otra parte, también existen deficiencias en capacitación al personal de salud, en cuanto a las necesidades específicas de cada población, asegurando el conocimiento de derechos sexuales de reproductivos, y la mejor forma de garantizarlos.
Esta revisión aporta un panorama general sobre las afectaciones en SSR de las mujeres víctimas en contextos de conflicto armado; no obstante, no ahondó en las afectaciones diferenciales ocurridas entre mujeres en virtud de su pertenencia étnica y otras perspectivas interseccionales, pese a que en Colombia indígenas y afrocolombianas han resultado especialmente afectadas por la guerra, lo cual deja un importante capítulo pendiente.
La salud sexual y reproductiva en las mujeres víctimas del conflicto armado en tiempos de guerra y posconflicto ha de ser un tema de sumo interés para la salud pública, dada la amplia vulneración a los derechos sexuales y reproductivos que estas personas sufren en cualquier sitio donde ocurra un evento bélico, y los desenlaces negativos en salud que conllevan. Colombia no es la excepción a esta tendencia.
Es necesario garantizar medidas de promoción, prevención y acceso a servicios en SSR para mujeres víctimas del conflicto armado, que se preserven a pesar de este y permitan la protección de los derechos sexuales y reproductivos de estas mujeres. Especial atención merecen las mujeres pertenecientes a grupos étnicos indígenas y afrocolombianos ♥