Introducción
El departamento de Nariño es el principal productor de cuyes en Colombia con una participación del 91,4% a nivel nacional1, donde Pasto es el municipio con mayor producción (50,4%), seguido de los municipios de Ipiales y el Tambo2. La crianza de cuyes ocupa un renglón importante en la economía rural de la región y es una práctica cultural ligada a sus costumbres que proporciona seguridad alimentaria y una fuente de ingresos a la población rural3. Los sistemas de crianza cuyícolas, en su mayoría de tipo familiar, se caracterizan por la ausencia de un adecuado control sanitario, desconocimiento de las medidas y prácticas de bioseguridad, y sin técnicas apropiadas para diagnosticar problemas sanitarios4.
La leptospirosis es una zoonosis emergente, prevalente en los países tropicales, causada por bacterias patógenas del género Leptospira5, actualmente se conocen 65 especies clasificadas como saprofitas (subgrupos S1 y S2) y patógenas (subgrupos P1 y P2), a este último grupo pertenece la especie Leptospira interrogans, la que comúnmente genera la enfermedad en animales y en el humano6. La leptospirosis está asociada con la exposición a animales, en especial roedores y animales domésticos7,8. Leptospira ingresa al sistema sanguíneo del hospedador, se multiplica y se localiza principalmente en los riñones7. Los roedores son la principal fuente de infección porque al ser un hospedador de mantenimiento no presentan signos clínicos, pero eliminan un alto nivel de bacterias en la orina, contaminando el agua y el suelo, por lo que tienen un rol relevante dentro de la cadena epidemiológica de la enfermedad9,10.
En los humanos, la infección puede ser transmitida por contacto directo con animales infectados o indirectamente con el ambiente contaminado11. La bacteria ingresa a través de microlesiones de la piel o a través de la mucosa intacta12. Por esta razón, es considerada importante para la salud pública, ya que la mayoría de los casos en humanos responden a una exposición ocupacional (agricultor, productor, veterinario, operador de planta de beneficio), factores culturales (cría de animales, tenencia de mascotas), circunstancias socioeconómicas (saneamiento, pobreza) e inadecuada disposición de residuos13,14.
Por la importancia de los sistemas de crianza tradicional de los cuyes en Nariño y debido a las condiciones ambientales asociadas a su producción, se planteó detectar la infección natural por especies patógenas del género Leptospira en cuyes que son destinados para el consumo humano en el municipio de Pasto.
Materiales y métodos
Lugar de estudio
Las muestras de tejido renal se obtuvieron en dos mataderos de cuyes ubicados en los corregimientos de Catambuco y Genoy, al sur (1°09'58,5"N 77°17'57,6"W) y nororiente (1°16'00,7"N 77°20'03,5"W) del municipio de Pasto. En estos establecimientos se sacrifican animales destinados para el consumo que provienen de sistemas de producción familiar ubicados en los municipios Pasto y El Tambo.
Población y muestra
En el proceso de sacrificio no se lleva ningún tipo de registro y el número de animales sacrificados responde a la demanda del producto, por lo tanto, el tamaño de la población es desconocido. Para efectos de este estudio la población está representada por el tejido renal de cuyes sacrificados para consumo humano en el municipio de Pasto.
Para definir el tamaño de muestra se usó el programa WinEpi© 2006, en el componente de detección de enfermedad o infección en una población de tamaño desconocido, se consideró un nivel de confianza de 90% y una prevalencia mínima esperada de 1%. Se obtuvo un tamaño de muestra inicial de 230 individuos y se adicionaron 40 en caso de pérdida o deterioro de las muestras y se trabajó con un total de 270 animales. El muestreo se realizó por conveniencia en dos mataderos que permitieron el ingreso de los investigadores.
Recolección de muestras
La recolección de las 270 muestras se realizó en 4 visitas a cada establecimiento. Las muestras de tejido renal se obtuvieron de animales clínicamente sanos en el momento del sacrificio. Los riñones se recolectaron en el momento del eviscerado y se almacenaron en recipientes plásticos herméticos con formol bufferado al 10% y en bolsas plásticas estériles de cierre hermético con 5 ml de solución buffer fosfato. Las muestras fueron enumeradas para garantizar la trazabilidad y se mantuvieron refrigeradas hasta su procesamiento.
Diagnóstico por PCR
Los tejidos almacenados en solución buffer fosfato fueron procesados para determinar la presencia del agente mediante Reacción en Cadena de la Polimersa (PCR) convencional. El ADN fue extraído a partir de 100 mg de tejido renal. La extracción de ADN fue realizada utilizando el kit Wizard (Promega®. USA) de acuerdo con las instrucciones de manufactura. Todos los experimentos posteriores a la PCR fueron realizados con una concentración final de 20 ng de ADN. La concentración y pureza fueron determinadas mediante Nanodrop, mientras que la integridad fue evaluada mediante geles de agarosa al 1%.
Se amplificó Un fragmento de 317 pares de bases del gen ribosomal 16S usando los oligonucleótidos 16SF (GGCGCGTCTTAAACATGCAAG) y 16SR (GAGCAAGATTCTTAACTGCTGCC)15,16. La concentración de reactivos utilizada para la estandarización de la PCR fue la siguiente: Oligonucleótidos (0,4 μM), dNTPs (0,2 mM), buffer (1X), MgCl2 (1,5 mM), Taq polimerasa (1 unidad/reacción) y ADN (20 ng/μl), el volumen final para cada reacción fue de 25 μl. La PCR fue realizada en un termociclador Perkin Elmer 9700, el perfil térmico utilizado fue: un ciclo de desnaturalización inicial a 94 0C por 5 minutos, seguido por 35 ciclos a 94 0C por 45 segundos, 64 0C por 1 minuto, 72 0C por 2 minutos y un ciclo de extensión final a 72 0C por 5 minutos.
Los productos de la PCR se visualizaron mediante electroforesis en geles de agarosa al 1,5% teñidos con SYBR safe (Invitrogen, Carlsbad, CA) y se visualizaron con una cámara Epichemi. Las muestras positivas a PCR del gen ribosomal 16S se purificaron utilizando el kit Gel Extraction Kit (Qiagen®). La concentración y la pureza se determinaron mediante Nanodrop, mientras que la integridad se evaluó mediante electroforesis en gel de agarosa al 1%.
Secuenciación de los amplificados
Un fragmento de 317 pares de bases del gen ribosomal 16S para cada muestra positiva fue enviado a secuenciar a la compañía Macrogen ® Korean. Para cada muestra, tanto la secuencia directa como la inversa se utilizaron para generar una secuencia consenso utilizando el programa bioinformático MEGA-X (Análisis de Genética Evolutiva Molecular).
Identificación de especies mediante análisis filogenético
El gen ribosomal 16S de 65 especies del género Leptospira fue utilizado como secuencias de referencia. Estas secuencias y aquellas obtenidas de las cuatro muestras positivas de cuyes fueron alineadas haciendo uso del programa bioinformático MEGA-X. El análisis filogenético fue realizado en MEGA-X, utilizando el método Neighbor-Joining con 1000 réplicas de Bootstrap17. El árbol se dibujó a escala, con la longitud de las ramas en las mismas unidades que las distancias evolutivas empleadas para inferir el árbol filogenético. Las distancias evolutivas fueron computarizadas con el método paramétrico Kimura-218. Los análisis evolutivos se realizaron en MEGA-X19.
Coloración diferencial Warthin Starry
El tejido renal de los 4 Cavia porcellus positivos a PCR previamente fijados en formol fueron sometidos a la técnica de inclusión en bloques de parafina y se generaron láminas delgadas a través de cortes generados por un micrótomo mediante el sistema de preparación de muestras histológicas (HistoStar ® -Thermo Scientific, USA). Posteriormente, se realizó la fijación de las láminas histológicas en placas de vidrio. Dichas láminas se utilizaron para realizar la coloración diferencial Warthin Starry (W-S), según el protocolo de las Fuerzas Armadas de Estados Unidos20.
Evaluación microscópica
Las placas teñidas con la coloración diferencial de W-S se evaluaron con un microscopio de luz óptico (Zeiss ® Primo Star, Alemannia) para detectar estructuras helicoidales compatibles con la morfología de espiroquetas en los túbulos renales de los cuyes.
Análisis de los datos
Se construyó una base de datos en el programa Microsoft® Excel 2010. Se registró la información de cada muestra, que incluía el código del animal, fecha de toma de la muestra, el lugar del muestreo y los resultados obtenidos PCR y tinción W-S.
Por la característica cualitativa de los datos obtenidos se analizaron mediante estadística descriptiva. Se estimó la proporción y su intervalo de confianza de los animales positivos a L. interrogans sensu stricto, para cada prueba diagnóstica y se determinó la correlación entre las dos pruebas. No se estableció la asociación de las muestras positivas con el lugar de procedencia porque este último corresponde a la ubicación del matadero.
Resultados
Se recolectaron 270 muestras de tejido renal en dos mataderos del municipio de Pasto, de las cuales 123 (46%) corresponden al matadero del corregimiento de Genoy y 147 (54%) del corregimiento de Catambuco. Los animales provenían de diferentes granjas familiares, y no fue posible establecer el origen de cada lote de animales sacrificados durante la toma de muestras.
El total de las muestras de tejido renal (n=270) fueron evaluadas por PCR convencional, de las cuales cuatro muestras fueron positivas (Figura 1) y confirmadas como L. interrogans sensu stricto, por secuenciación y análisis filogenético. Al analizarlas con Tinción W-S, fue posible detectar estructuras similares a espiroquetas en una sola muestra (Figura 2). El diagnóstico positivo mediante dos métodos de detección diferentes corrobora la presencia de Leptospira en el tejido renal de los cuyes analizados. Los resultados obtenidos por cada una de las técnicas diagnósticas se describen en la Tabla 1.
Las 4 muestras positivas a Lepstospira mediante amplificación del gen ribosomal 16S mediante PCR, fueron secuenciadas en ambos sentidos y se construyó una secuencia consenso para cada una de ellas. Las secuencias de las cuatro muestras positivas fueron alineadas con las 65 especies de referencia del género Leptospira, se identificó que las cuatro estuvieron genéticamente relacionadas con la especie Leptospira interrogans con un soporte de rama entre (79-99%) (Figura 3). Las secuencias de los animales positivos se sometieron a la base de datos del GenBank bajo los siguientes códigos: MZ749640 (cuy 1), MZ749639 (cuy 2), MZ749638 (cuy 3) y MZ749637 (cuy 4).
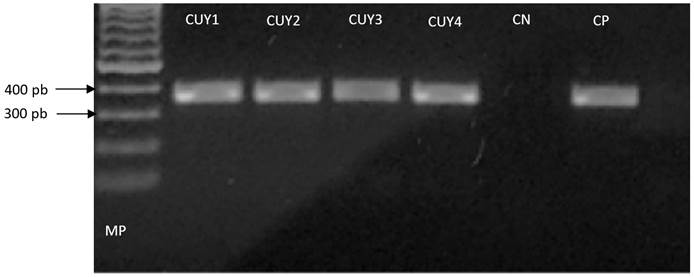
Figura 1 Detección molecular de Leptospira a partir de riñones de Cavia porcellus. Se muestra un gel de agarosa con los productos de amplificación de 4 cuyes infectados con Leptospira. La banda corresponde a un fragmento del gen ribosomal 16S (317 pares de bases). Se utilizó marcador de peso molecular de 100 pares de bases (las bandas de 300 y 400 pares de bases se indican con flechas negras). Adicionalmente, se utilizó un control positivo (CP-Leptospira interrogans) y un control negativo (CN- reactivos de PCR sin ADN) en todas las reacciones.
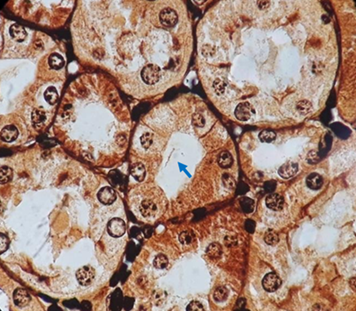
Figura 2 Tinción W-S en riñón de Cavia porcellus positivo a Leptospira en prueba de PCR. La flecha señala presencia de estructuras helicoidales compatibles con Leptospira en el lumen del túbulo contorneado (aumento de 100x) de una muestra de riñón proveniente de Cavia porcellus.
Tabla 1 Proporción de cuyes positivos a L. interrogans diagnosticados mediante PCR y tinción W-S en el municipio de Pasto
| Prueba diagnóstica | Muestras analizadas | Muestras positivas | Proporción de muestras positivas (%) | Intervalos de confianza (95%) |
|---|---|---|---|---|
| PCR convencional | 270 | 4 | 1,5% | 0,58-3,75 |
| Tinción W-S | 4 | 1 | 25% | 4,5-69,9 |
Discusión
Este estudio es el primer reporte de infección natural por Leptospira interrogans en cuyes (Cavia porcellus) en el municipio de Pasto. Se logró detectar la presencia de Leptospira en muestras de riñón mediante dos métodos de detección totalmente diferentes (PCR convencional e histopatología), por lo cual se corrobora la infección natural de Cavia porcellus. De 270 muestras de tejido renal analizadas, cuatro fueron confirmadas por PCR y una por PCR y tinción W-S. Se debe destacar que la tinción W-S fue menos eficiente en detectar la presencia de Leptospira en riñones de Cavia porcellus que la PCR convencional. Estos resultados son congruentes con diversas investigaciones en las cuales se resalta que la PCR tiene una mayor sensibilidad en el diagnóstico de la Leptospirosis que las pruebas histopatológicas21. Sin embargo, se sugiere que la mejor herramienta para el diagnóstico de la leptospirosis animal es realmente una combinación entre las pruebas serológicas, moleculares y tinciones histopatológicas, debido a que dicha combinación aumenta la sensibilidad y especificidad del diagnóstico.

Figura 3 Identificación molecular de especies de Leptospira que infectan Cavia porcellus mediante análisis filogenético del gen ribosómico 16S. Se muestra la reconstrucción filogenética del gen ribosomal 16S del género Leptospira. Los diamantes rojos representan los cuyes infectados con Leptospira. La especie identificada en los 4 cuyes positivos fue Leptospira interrogans.
Adicionalmente, esta combinación brinda a los investigadores la posibilidad de detectar un mayor número de animales infectados, la capacidad de medir el contacto previo de los animales con la bacteria mediante pruebas serológicas, detectar la infección de animales a partir de diferentes muestras de tejidos y fluidos mediante PCR y evaluar los daños ocasionados por la bacteria en los diferentes órganos mediante tinciones histopatológicas21. Por lo tanto, los hallazgos de este trabajo se convierten en la base para desarrollar estudios que permitan esclarecer el rol de la especie Cavia porcellus en la epidemiología de la leptospirosis en el sur de Colombia.
La mayoría de los reportes sobre L. interrogans en cuyes son de tipo experimental, en los cuales esta especie se usa como biomodelo para establecer rutas de entrada, lesiones causadas en órganos blanco (hígado, riñón y pulmón) y evaluación de la respuesta inmunitaria mediante la inoculación de la bacteria a diferentes dosis22,23. En 2020, un estudio realizado en granjas de cuyes familiares y comerciales en Cajamarca-Perú, reportó una seroprevalencia de 40,50% de anticuerpos contra Leptospira spp. mediante la prueba de migroaglutinación (MAT), identificando los serovares Icterohaemorrhagiae 19,01%, Canicola 16,53%, y Pomona 8,68%24. Otro estudio identificó los factores asociados a seropositividad de Leptospira spp. en humanos y reportó que la tenencia de cuyes como mascotas es un factor de riesgo para la infección25. Finalmente, en Colombia, un estudio realizado en el departamento de Putumayo resaltó que la susceptibilidad de los cuyes a Leptospira aumenta la posibilidad de transmisión de la enfermedad a los humanos y otras especies animales, y recomienda desarrollar investigaciones complementarias para identificar la importancia de la especie Cavia porcellus en la cadena epidemiológica de la enfermedad26.
Una revisión sistemática sobre la prevalencia de la leptospirosis en Colombia utilizando pruebas de diagnóstico como Microaglutinación (MAT) y Enzimoinmunoanálisis de adsorción (ELISA) indica variabilidad en las diferentes poblaciones reportando que las prevalencias encontradas están entre 6% y el 35% para humanos, 41% y 60,9% para bovinos, 10,3% para porcinos, 12% y 47,14% para caninos, 23,07% para primates no humanos y entre el 25% y el 82,7% en roedores, siendo las más altas27.
La alta prevalencia de roedores infectados juega un papel importante en la trasmisión de Leptospira a otros mamíferos, incluyendo al humano28. Por lo tanto, debido a las características en los sistemas familiares de producción de cuyes en Nariño, en los que se resalta la ausencia de instalaciones de crianza; no existen barreras físicas que impidan el ingreso de roedores silvestres u otras especies de animales domésticos, permitiendo el contacto directo con los cuyes y la potencial contaminación del agua y comida con orina y heces, permitiendo la diseminación del agente en esta población9. Adicionalmente, las condiciones ambientales generadas por el manejo de los animales (camas con material orgánico y alimentación en el suelo), crean ambientes cálidos y húmedos, ideales para la supervivencia de la bacteria28.
En los sistemas de crianza tanto familiares como comerciales no es frecuente el uso de elementos de protección personal en el momento de manipular los animales o el material orgánico en contacto con la orina, facilitando la exposición de las personas a la bacteria3. De igual manera, durante el proceso de sacrificio de los cuyes se observó la ausencia de cualquier tipo de protección personal. La falta de uso de estos elementos podría explicarse por el desconocimiento de los riesgos biológicos por parte de la población y por la falta de control oficial en la aplicación de la normatividad que regula el funcionamiento de plantas de sacrificio para productos cárnicos provenientes de especies domésticas como el cuy29. En estudios realizados en otras especies se identificó que el uso inadecuado o ausencia del equipo de protección personal para los trabajadores de los mataderos es un factor de riesgo para la exposición a Leptospira30,31. Adicionalmente, debe mencionarse que la identificación de Leptospira en plantas de sacrificio es un excelente método de vigilancia para la enfermedad porque en la mayoría de los sistemas productivos es difícil diagnosticarla dadas las características silenciosas de la infección32.
Por otro lado, hasta el momento no hay evidencia que sugiera que exista riesgo de infección por el consumo de carne de animales infectados con Leptospira. Al respecto, existen evidencias de la desintegración de las espiroquetas cuando son expuestas por períodos cortos de tiempo a temperaturas superiores a 45 °C33,34, por lo cual el proceso de cocción será suficiente para disminuir el riesgo. En el caso de los cuyes, se pudo observar que dentro del proceso de sacrificio se hace uso de agua caliente a una temperatura mayor a 60 °C para facilitar el retiro del pelo, y posteriormente las vísceras son sometidas a ebullición y asado sugiriendo que el riesgo para el consumidor final es bajo. Sin embargo, para llegar a esta conclusión es importante establecer cuáles son los factores de riesgo para la infección en esta especie y en los humanos expuestos, así como las medidas de protección personal que deben implementarse durante el manejo en los sistemas de producción y los mataderos como se ha realizado con otras especies animales25,30,35.
Finalmente, es necesario recordar que la leptospirosis en humanos es mucho más frecuente de lo que se supone. Al respecto, la Organización Mundial de la Salud (OMS) refiere que en algunos países esta enfermedad no es correctamente diagnosticada y en otros, los casos no son notificados como leptospirosis, debido a la similitud de sus signos y síntomas con otras enfermedades como la malaria y el dengue36,37. En Colombia, la leptospirosis hace parte de las zoonosis de notificación obligatoria al Sistema Nacional de Vigilancia en Salud Pública (Sivigila) desde el año 200738. Dentro de los informes de los casos notificados al Sivigila en el período 2012-2016 se encontró que el 47,1% de los casos tuvo contacto con animales domésticos como perros y el 46,9% con ratas en el domicilio36. En Nariño, durante el 2020 se reportó un solo caso y a la semana epidemiológica 13 del año 2021 ya se han reportado 11 casos39. La deficiencia en la notificación de la enfermedad limita las actividades de prevención y control en la población humana, reflejado en las pérdidas socioeconómicas por las altas tasas de morbilidad y mortalidad, obviando las situaciones de riesgo en la interfaz humano-animal-ecosistema que convierten a la leptospirosis en una zoonosis de alto impacto en la salud pública y de preocupación a nivel mundial40.
Conclusiones
El estudio demostró la presencia de L. interrogans en cuyes sacrificados para el consumo humano en el municipio de Pasto mediante la prueba PCR convencional (1,5%, 4/270) y tinción diferencial W-S (25%, 1/4). La circulación del patógeno en esta población representa un riesgo de infección para los humanos y otras especies de animales domésticos en contacto con estos sistemas de producción.
Limitaciones y recomendaciones
Los hallazgos evidencian la presencia de L. interrogans en las muestras evaluadas, pero no se identificaron los serovares presentes en los cuyes, lo cual permitiría conocer los vínculos epidemiológicos con otras especies.
No se pudo establecer el lugar de origen de los animales sacrificados lo que no permitió asociar las características de crianza con la positividad en las muestras.
Con la evidencia de la presencia de Leptospira en la especie Cavia porcellus, se recomienda realizar un estudio de prevalencia a nivel de granja que haga el seguimiento de los animales hasta el momento del sacrificio con el fin de identificar los factores de riesgo asociados a la infección en esta especie. También sería interesante realizar un estudio en la población de productores y personal de matadero, para establecer la asociación entre la presencia de la infección en animales y en humanos expuestos para promover la creación de programas sanitarios y de bioseguridad en los sistemas de producción y beneficio de los cuyes, y de esta forma fortalecer las políticas públicas dirigidas a mejorar el sistema de vigilancia de leptospirosis en humanos.















