INTRODUCCIÓN
La conciliación médica es un procedimiento que se lleva a cabo bajo la voluntariedad y petición de las partes, al presentarse algún conflicto entre personal de área médica y los usuarios de dichos servicios por supuesta mala praxis médica (errores bajo negligencia por parte del médico). Esta forma de solucionar las controversias tiene la finalidad de transformar el inconveniente brindando la posibilidad de reabrir los canales de comunicación que se encuentran cerrados y con apoyo del conciliador, las partes pueden encontrar una solución para lograr un acuerdo que transforme esta complicación en la relación preexistente. Cada persona es única en su constitución fisiológica y puede reaccionar de diferentes maneras a los distintos tratamientos realizados, recetados o recomendados por su médico en búsqueda de sanar alguna enfermedad, por lo que es importante hacerle saber al usuario de los servicios médicos que antes de presentar una demanda o querella, en donde se puede perjudicar el prestigio y la reputación del médico en cuestión, es posible transformar el conflicto por la vía del diálogo, en este caso la conciliación médica, por tal razón, es necesario brindar mayor difusión a los Métodos Alternos en Solución de Conflictos, con el fin de mejorar la práctica médica, evitando daños profesionales, personales o familiares en el facultativo, puesto que al llevar el conflicto directamente entre los profesionales de la salud implicados en este tipo de situación y los usuarios de los servicios de salud, además de realizarlo de forma confidencial en conciliación, se puede transformar la disputa, siempre y cuando sea susceptible de llevarse ante las instituciones que brindan dichos servicios como la COESAMED (Comisión Estatal de Arbitraje Médico) o la CONAMED (Comisión Nacional de Arbitraje Médico). Si el proceso de la conciliación es muy ríspida o no hay voluntad para conciliar, se invita a los participantes en el conflicto a someterse a un arbitraje médico; de seguir la renuencia a solucionar por la vía pacífica el problema se dejan a salvo los derechos del paciente para demandar por mala praxis médica.
La confidencialidad que se presenta en el proceso de la conciliación médica, juega un papel fundamental para el médico, puesto que la mayoría de las quejas ante las instancias que colaboran como coadyuvantes de la transformación del conflicto que se presenta entre un profesional del área médica y los usuarios de esta prestación de servicios (paciente y familiares) resultan ser ocasionados por una falta de comunicación entre estos actores del acto médico. El prestigio del profesionista está en juego cuando por alguna causa se presenta una demanda por supuestos malos tratos por parte del facultativo hacia su paciente, debido a que se le expone de forma pública, aunque en muchas ocasiones resulta ser inocente de los cargos que se levantan en su contra.
EL CONFLICTO MÉDICO-PACIENTE
Antes de ingresar en este rubro tan complejo de posibilidades fenomenológicas sociales, como lo es el estudio del conflicto, debemos conocer sus definiciones pronunciadas por los teóricos, sus causas, implicaciones, visiones u ópticas y resoluciones en forma general; además, en este trabajo lo trasladaremos a los conflictos que surgen en una relación entre personal del área médica y el usuario de los servicios de salud (paciente o su familiar). El conflicto es un fenómeno natural en toda sociedad, es decir, se trata de un hecho social consustancial a la vida en sociedad. Así mismo, las disputas son una constante histórica, puesto que han comparecido en todas las épocas y sociedades a lo largo de los tiempos (Silva García, 2008). El conflicto es consecuencia de la pobre comunicación, mala percepción, defectuosa socialización y otros procesos inconscientes (Redorta, 2004). Hocker y Wilmot (1978, citados por Lederach, 2001) definen al conflicto como una lucha expresada entre, al menos, dos personas o grupos interdependientes, que perciben objetivos incompatibles, recompensas escasas e interferencias del otro en realizar sus metas.
El enfrentarse a un conflicto mediante el sistema judicial representa un desgaste económico, psicofisiológico, y de tiempo lo cual puede significar presencia de estrés, así como exposición a los medios de comunicación, puesto que, si el dentista o el médico, resuelve entrar en litigio, es más factible que se dé a conocer su nombre, resultando ser acreedor de una “mala fama”, perder una suma económica representativa o en casos más complicados perder la cédula profesional (importante para ejercer la profesión) o hasta su libertad (vía penal). Por el contrario, con la mediación-conciliación médica se ofrece una vía confiable, confidencial y más rápida que la vía judicial, puesto que la negociación se hace directamente entre las personas involucradas en el conflicto (García Barrera, Córdova Rivera, & Fuentes Rodríguez, 2015).
En una sociedad como la nuestra, los individuos necesitan contar con buena salud en general para llevar a cabo sus actividades cotidianas y en caso de padecer alguna enfermedad pueden buscar atención en el ámbito público o privado, regido por normas, leyes y reglamentos de nuestro país. En el sector particular siempre se lleva a cabo con la comodidad de contar con cubículos personales para mantener la confidencialidad durante la consulta, diagnóstico y tratamiento indicado para cada paciente. Esto conlleva al inicio de una relación entre ambos (profesional de la salud y usuarios de sistema de salud), dando la posibilidad de ganarse la confianza para tratar la enfermedad.
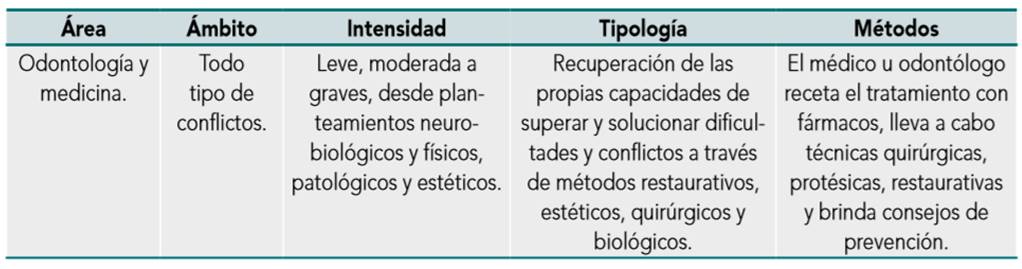
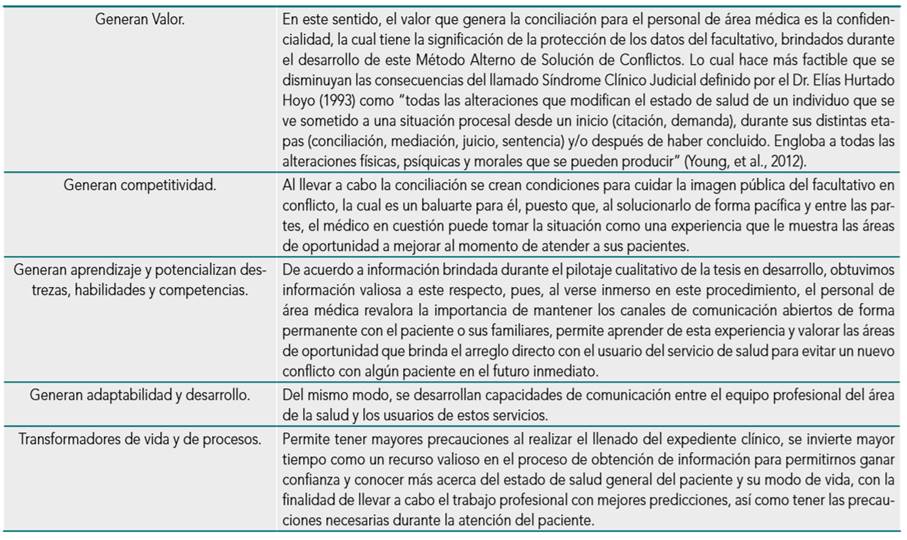
Figura 1. Tipología, intensidad y características conflictuales con las técnicas de intervención usual y apropiada
En esta tabla se observa la manera en que Vinyamata (2005) expone, que el simple hecho de atender un paciente puede crear un conflicto intrapsíquico del profesionista de acuerdo al diagnóstico y tratamiento de la enfermedad o malestar que aqueja al paciente. Cuando el paciente pierde la confianza que tenía en su médico y está decidido a depositarla en otro, ni ha de negarse éste, ni ofenderse aquel, porque la opinión individual es libre y merece respeto (García Dingman, Medina López, González Treviño & García Guerrero, 2008). Este fenómeno puede suceder cuando el personal de la salud carece de conocimientos en la especialidad en la que el paciente necesita atención, o por el simple hecho de pérdida de confianza del paciente al médico. La medicina está basada en la comunicación entre el médico y el paciente, pues todo diagnóstico se formula a partir de la información clínica que se obtiene mediante el interrogatorio y la exploración al paciente (Sánchez-González, Cacho-Salazar, Hernández-Gamboa, Campos-Castolo, & Tena-Tamayo, 2007).
En referencia a lo anteriormente dicho, la confianza que el paciente deposita en las competencias técnico-científicas del médico u odontólogo, un trato digno por parte del profesionista hacia el paciente o sus familiares, le dan un valor agregado que conlleva a que el facultativo haga sentir y saber que las decisiones que se tomarán (en conjunto con el paciente o familiar) son las mejores para tratar la enfermedad, puesto que cada persona puede responder de manera diferente ante un tratamiento o por las características del paciente puede ser necesario llevar a cabo procedimientos especiales que no se realizan de forma cotidiana en un consultorio, por ejemplo un paciente que padece hemofilia (enfermedad que se caracteriza por carecer de coagulación sanguínea normal), y necesita una cirugía bucodental, tiene que ser intervenido a nivel hospitalario. Así mismo, la comunicación efectiva juega también un papel en el desarrollo de la relación entre el paciente o sus familiares y el dentista; el trato, la correcta explicación de los procedimientos a instaurar para tratar el padecimiento y los riesgos que pueden presentarse al intervenir en el paciente, esta argumentación debe ser lo más clara y coloquialmente posible (sin tecnicismos), de tal manera que al paciente no le quede duda alguna antes de dar inicio a los tratamientos.
El progreso que ha tenido la ciencia ha provocado que los pacientes tengan expectativas excesivas en los tratamientos, las cuales no siempre logran cumplirse, y además tienden a atribuirle al profesional “negligencia operatoria”, denominada comúnmente como “mala praxis” (Suárez Londoño, Gallego Ramírez, Gallego Gómez, & Mora Moncada, 2012).
Actualmente la información fluye a mayor velocidad, las personas están en búsqueda de posibles diagnósticos para su malestar y cuando acuden con el personal de área médica, continuamente quieren saber acerca de su padecimiento “para ratificar su autodiagnóstico” de qué se trata su problema de salud, así como las posibilidades de tratamiento que el paciente ocupa para sanar su enfermedad. Por tal razón, el médico u odontólogo no solo debe tener los conocimientos suficientes para dar respuesta a las preguntas que el paciente realice, conforme al diagnóstico sino también saber expresarlos de manera clara y precisa para que el paciente lo comprenda sin lugar a dudas, y, de acuerdo al procedimiento que se necesite llevar a cabo, asienta para el tratamiento que amerite la enfermedad.
Los médicos en su práctica profesional están expuestos a incurrir en errores que pueden tener repercusiones en la salud de los pacientes. Estos con el fin de obtener una compensación por el daño cometido acuden a instancias legales y comienzan un proceso lento y costoso, que en muchas ocasiones no llega a resolución alguna y trae consigo un daño en el prestigio del médico (Gamero Gurrutia, et al. 2006).
En la relación médico-paciente y sobre todo la actual incorporación de múltiples actores a la misma, en una sociedad democrática en la que todos los individuos son, mientras no se demuestre lo contrario, agentes morales autónomos, capacitados para tomar decisiones, con criterios distintos sobre lo que es y lo que no es malo, la relación médica, en tanto que relación interpersonal, es esencialmente conflictiva (Gracia, 1989, citado en Ortiz Pommier, 2009).
INTANGIBLES
Edvinsson y Malone (2000, citados por Gorjón Gómez, 2014) los definen como un valor sustentado en el capital intelectual; son las características distintivas que los diferencian de los demás y los hace útiles, atractivos, pero principalmente valiosos.
Se consideran recursos intangibles a todos aquellos recursos de las organizaciones que carecen de existencia física, que son potencialmente utilizables, que son renovables luego de usarlos y que no disminuyen sino que aumentan en cantidad y calidad mientras son usados, además de poder ser usados de manera simultánea, y presentar un elevado grado de especialización (Diefenbach, 2006, citado en Núñez Guerrero & Rodríguez Monroy, 2015).
En México, la justicia tradicional (judicial) se aplica de forma pública. En el ámbito médico, esto suele causar un fuerte impacto en la imagen y el prestigio del facultativo, el cual se pone en riesgo, pues, cuando la población se entera de una situación en la que un prestador de servicios médicos es acusado de haber realizado una mala praxis médica (actos médicos suministrados con negligencia), las personas suelen evitar ser atendidas por este profesional, puesto que temen ser “víctimas” de un mal procedimiento en el ámbito de su salud. Esto se puede evitar cuando la solución al conflicto es llevada a través de la conciliación médica ante la Comisión Nacional de Arbitraje Médico, institución que brinda sus servicios de forma gratuita, profesional y confidencial; esta última característica tiene un alto valor intangible ya que no se expone al personal de área médica a la opinión pública.
Dentro de los valores intangibles que brinda la conciliación en general, para el ámbito médico, la confidencialidad impacta de forma muy positiva en la reputación y el prestigio del facultativo inmerso en un conflicto con un usuario de la salud por una supuesta mal praxis.
LA CONFIDENCIALIDAD DE LA CONCILIACIÓN MÉDICA
La confidencialidad es un pilar fundamental en las relaciones asistenciales. En nuestra opinión, las construye y las moldea. Y lo hace enmarcada en un contexto de cambio de paradigma, en el ámbito de las organizaciones sanitarias, que implican cambios respecto al modelo tradicional de relación asistencial. Esto hace que los procesos que en ellas se dan vayan cambiando, de la misma forma que van cambiando los marcos asistenciales y jurídicos que las acogen.
De acuerdo al artículo 34 de la Ley de Transparencia del Estado de Nuevo León, se considera como información confidencial aquella que se refiere a los datos personales. Esta información mantendrá este carácter de manera indefinida y solo podrán tener acceso a ella los titulares de la misma, y los servidores públicos que requieran conocerla para el debido ejercicio de sus funciones (H. Congreso del Estado de Nuevo León, 2016).
El principio de confidencialidad establece que los sujetos obligados deben asegurar el manejo confidencial de los sistemas de datos personales, y que su transmisión o divulgación solamente puede darse previo consentimiento del titular (García Barrera, 2016).
Confidencialidad es un concepto ético-profesional no legal que se refiere a la protección de la información oral o escrita obtenida durante el transcurso de una relación profesional Keith-Spiegel & Kocher, 1985, citados en Ribera González, 1987.
Con la vía extrajudicial alternativa se pretende garantizar las indemnizaciones de modo más ágil y satisfactorio y amparar a los profesionales sanitarios:
Evitando el descrédito del médico y la reacción a ello (la medicina defensiva, cuyo paradigma es mandar al enfermo a otro servicio).
Actuando con mayor rapidez y menos burocracia.
Procurando discreción y secreto en las actuaciones, con lo que se trata de evitar el descrédito del médico y general de la medicina (Hernández Moreno, Hernández Gil, & Hernández Gil, 2002).
MARCO LEGAL Y BIOÉTICO DE LA CONFIDENCIALIDAD
Los derechos del ser humano, parten del respeto a la vida y a la dignidad de la persona, desde el momento de la concepción, hasta su muerte (…). Los médicos nos debemos a los pacientes [sic], mas también esperamos de ellos el mismo respeto a los derechos que norman y califican la relación médico-paciente (Garza Garza, 2006).
El médico debe explicar al paciente que se está obligado a trabajos de medios, es decir, tratar la enfermedad, pero no de resultados o evolución del paciente de forma definitiva, siempre y cuando haya realizado una minuciosa historia clínica para obtener un diagnóstico mayormente acertado. Es voz popular entre los médicos que el 70 % del éxito en el tratamiento de una enfermedad está en su diagnóstico. A continuación, presentamos una tabla con las leyes que protegen los datos confidenciales y privados y que pueden ser aplicados a la conciliación médica.
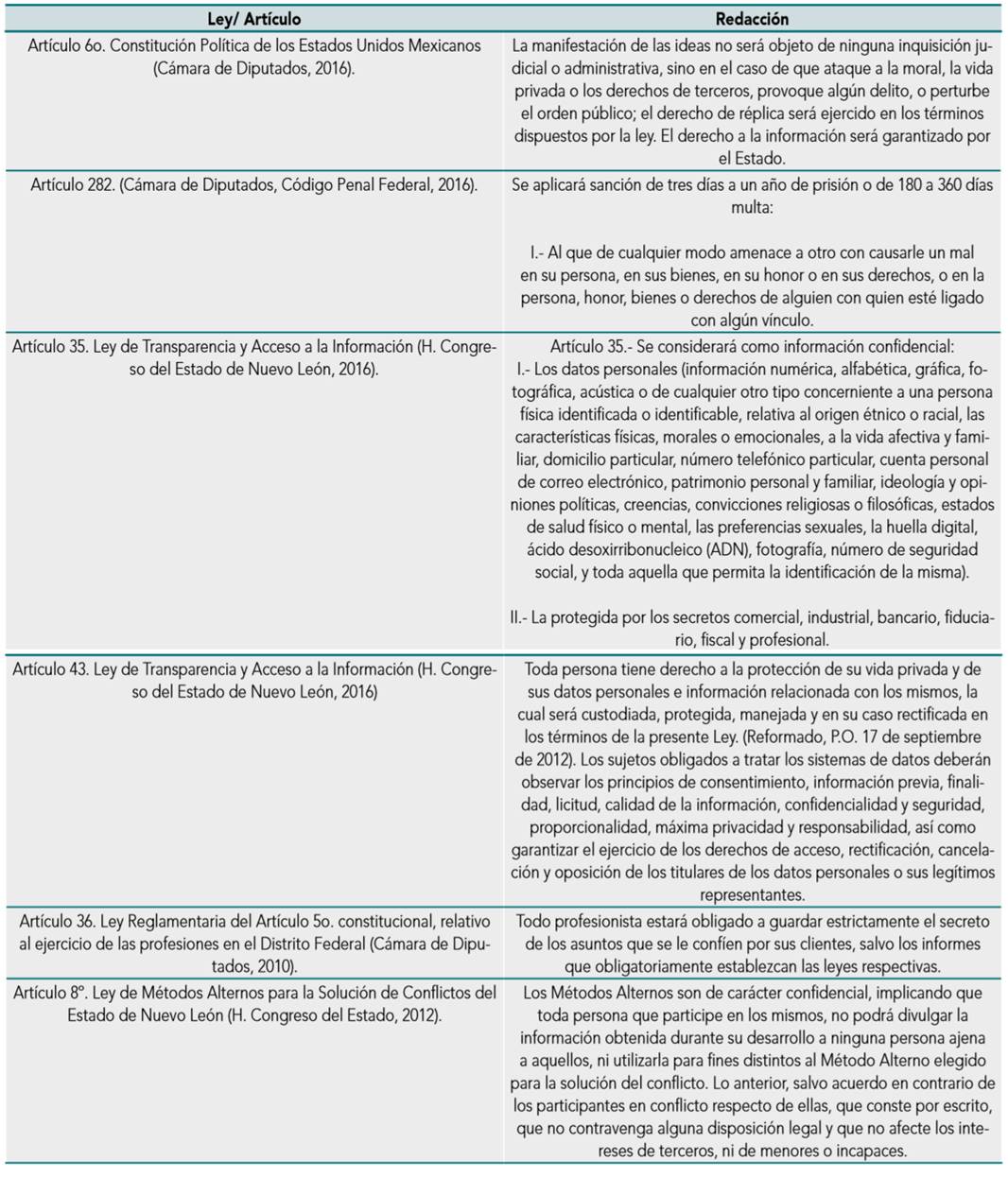
Figura 3 Legislación para la confidencialidad y protección de datos privados aplicables a la conciliación médica
EL PRESTIGIO
El concepto de prestigio puede estudiarse como una característica de los individuos (honor, estima, deferencia, aceptación), lo cual se refiere al prestigio individual, que depende de las diferentes posiciones que ocupa el individuo, de cómo las desempeña y de otras cualidades personales suyas (Gómez Bueno, 1996). El prestigio de los individuos, la evaluación de una persona, incluye tanto sus posiciones sociales como el modo en que desempeña los papeles que corresponden a estas (…), referido a profesiones o posiciones sociales en general, el prestigio es solo la evaluación de lo buenas o lo malas que son las posiciones, incluyendo los roles inherentes a ellas pero no su desempeño (Carabaña Morales & Gómez Bueno, 1997).
Prestigio es el resultado de las valoraciones humanas acerca de aquellas situaciones en las que nos encontramos en todo momento; es una valoración más elevada de un individuo o de un fenómeno colectivo, (…) de esta valoración procede la tendencia a apreciar ciertos factores como prestigiosos y poseedores de autoridad (Boucek, 1957). El prestigio social de los médicos se funda en su capacidad clínica, en la relación con los pacientes en la consulta, en el alivio del sufrimiento por las lesiones y enfermedades, y en la ayuda para morir sin dolor y sin desesperación (Gérvas, Pérez Fernández, & Sánchez Sánchez, 2012).
Cuando se ingresa al ejercicio de alguna profesión del área médica, una vez obtenido el título y la cédula profesional para ejercer la práctica de los servicios de salud, como lo indica el artículo 79 de la Ley General de Salud (Secretaría de Salud, 2016), inmediatamente se tiene la carga de realizar el trabajo de la mejor manera posible, con el único fin de llevar a los pacientes a recuperar su estado de salud, prevenir enfermedades o por lo menos, mejorar la calidad de vida durante una enfermedad crónico-degenerativa. Cuando el personal de área médica logra otorgarle al paciente la mejora en su vida, inicia el camino de la reputación y el prestigio, en este momento se hace acreedor de la confianza, no solo del convaleciente, sino además de sus familiares, quienes comienzan a confiar en él, además lo recomiendan con personas cercanas a ellos y que sufren algún padecimiento.
El prestigio al que aspira el médico hipocrático es expresión de algo que va más allá del beneficio económico. Sencillamente porque eso no es, al menos, lo que expresa en frases como la del Pronóstico cuando asegura que el médico que así haga pronósticos ‘ofrecerá una mayor confianza en que conoce los males de los pacientes, de manera que la gente se decidirá a ponerse en sus manos... podrá atenderlos con más garantía... y se eximirá de responsabilidad.’ A su vez, el que escribe el opúsculo Ley en su preámbulo asegura que ‘el arte de la medicina es el único que en las ciudades no tiene fijada una penalización, salvo el deshonor’ (Lara Nava, 2004).
Al respecto, Gorjón Gómez y Steele Garza (2012) comentan que dentro de las consecuencias que presenta un profesionista de la salud por una demanda judicial, cuando es demandado con justa razón por un paciente está el desprestigio, inhabilitación profesional e incluso hasta la cárcel, además el desprestigio se puede dar aunque el paciente carezca de razón. Por eso consideramos que la confidencialidad que nos brinda la conciliación es una gran ventaja, puesto que aunque en el momento de acudir a una cita ante la Comisión de arbitraje médico, sea estatal o nacional, se tiene el cuidado de mantener al facultativo del conflicto anónimo, ya que, de manera cordial se le invita a pasar a un pequeño cubículo, en donde se le pide que aguarde un momento entretanto llega la contraparte o se afinan los detalles para iniciar la sesión de conciliación y, de esta forma, se mantiene a salvo la identidad de las personas que se encuentran en procedimientos de conciliación o arbitraje.
LA REPUTACIÓN
Algunos autores consideran que una reputación positiva es un recurso vital para el éxito (…), y otro apunta que aquellos (…) que no disfrutan de reconocimiento de su legitimidad institucional suelen tener problemas a la hora de lograr financiación, clientes y recursos humanos eficientes (López López & Iglesias Antelo, 2010).
La reputación es un sentimiento positivo hacia una persona o institución que integra tres vectores: admiración, buena estima y confianza. La reputación está en la base de la confianza. Se trata de un sentimiento de enorme relevancia puesto que es el detonante de las actitudes y comportamientos favorables hacia una empresa, una institución o un país. La buena reputación se basa en el buen hacer, es el cumplimiento de las promesas que realiza cualquier organización, como respuesta a las expectativas de sus grupos de interés (Ponzi, Fombrun et al., 2011, citados en Alloza Losana, 2012).
El prestigio y la buena reputación social y profesional de los médicos generales/ de familia dependen de ofrecer a sus pacientes cuidados variados y proporcionados, preventivos y curativos, a lo largo del tiempo y para muy variados problemas de salud (Gérvas, Pérez Fernández & Sánchez Sánchez, 2012).
Conceptualizan la reputación de una firma como el reflejo que una sociedad tiene al mismo tiempo de cómo la ven los grupos de interés y cómo lo expresan a través de sus pensamientos y palabras. Y, por tanto, se trata de la suma de la identidad, la imagen corporativa, las percepciones, creencias y experiencias que los sujetos de los grupos de interés han ido relacionando con la empresa a lo largo del tiempo (Martínez & Olmedo, 2010).
Como muchas compañías se habrán percatado con dolor, hay francotiradores de pequeña escala que dominan un arsenal de nuevos medios y de redes sociales que pueden causar un gran daño a la reputación de la compañía y de manera muy rápida. Los blogs, tweets, mensajes de texto, peticiones online, sitios de protesta en Facebook y videos digitales representan nuevas amenazas potenciales y las compañías deben aprender a responder ante ellos (Gaines Ross, 2010).
Así como lo indica Gaines Ross, la reputación y el prestigio pueden sufrir graves daños, el simple hecho de ser acusado de haber realizado un trabajo de forma errada en las redes sociales causa efecto en los posibles pacientes a futuro, ya que, como dice un dicho popular entre el personal de área médica y que se aplica a cualquier profesionista que trabaja de forma privada, “un paciente contento te recomienda con dos o tres pacientes más, sin embargo, uno molesto, te quita diez prospectos de paciente”.
CONCLUSIONES
CONAMED y COESAMED son instituciones que fueron creadas para coadyuvar en la solución de los conflictos que se presentan entre usuarios de los servicios médicos y los profesionistas de la salud por mala praxis, haciendo posible la transformación de estas diferencias a través de la conciliación médica, con la ventaja de manejarse de forma confidencial (sin exponer a los usuarios a la luz pública), cuidando el prestigio y la reputación del médico que acepta de forma voluntaria el uso de este método alterno de solución de conflictos, debido a que más de la mitad de estos conflictos suelen ser causados por un malentendido del paciente, siendo el personal de área médica inocente de los cargos presentados en su contra.
Por esta razón, aseguramos que el valor intangible de la conciliación médica es la privacidad con la que se manejan los datos de los involucrados en este tipo de conflictos, dando mayor certeza a este respecto en el Manual de Procedimientos de la Comisión Nacional de Arbitraje Médico, la Ley Federal de Protección de Datos Personales en Posesión de los Particulares, la Ley General de Transparencia y Acceso a la Información Pública, y en la Ley Modelo de la CNUDMI sobre Conciliación Comercial Internacional. Principalmente se observa la ventaja para el personal de área médica, pues su nombre no se presenta ante los medios, lo que conlleva a cuidar su imagen como profesional de la salud, por lo tanto, el prestigio que le da su actividad se mantiene intacto ante la sociedad y la reputación que se ha ganado a lo largo del tiempo no se ve mermada a los ojos de la comunidad.