Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO -
 Similares en Google
Similares en Google
Compartir
Investigaciones Andina
versión impresa ISSN 0124-8146
Investig. andina vol.12 no.20 Pereira abr. 2010
PRÓTESIS OCULARES: "UNA MIRADA A LAS PRÓTESIS OCULARES"
OCULAR PROSTHESIS: "A LOOK AT OCULAR PROSTHESIS"
PRÓTESES OCULARES: "UMA OLHADA ÀS PRÓTESES OCULARES"
Paola Milena Gómez*
* Tecnóloga Química; Optómetra, docente Fundación Universitaria de Área Andina seccional Pereira.
Resumen
El proceso de fabricación de prótesis oculares se transforma a través de la historia. En principio se crearon con finalidad artística elaborados en diferentes materiales como madera y oro. En la actualidad son dispositivos médicos artificiales que se fabrican en materiales como polimetil metacrilato por sus características físico químicas y buena bio compatibilidad, y cuyo propósito es la restauración estética, anatómica y en parte funcional de pacientes que presentan pérdida o malformación del globo ocular de origen congénito o adquirido (trauma o patología).
Su construcción involucra varios procesos, los cuales buscan alcanzar una buena comunicación con el paciente para conocer sus expectativas.
Los procesos principales en dicha fabricación son:
1.Realización de la copia de la cavidad orbitaria o impresión;
2.fabricación de un molde en yeso a partir de dicha impresión;
3.realización de una copia en material plástico -Polimetilmetacrilato-, mediante el proceso de polimerización;
4.sobre su superficie anterior, el pintado para copiar las características del ojo (iris y vasos sanguíneos);
5.finalmente el pulido de la superficie, con materiales abrasivos para obtener la apariencia brillante y lisa de un ojo normal.
Palabras clave: prótesis ocular, impresión, elastómeros de silicona, polimetilmetacrilato, yeso, polimerización
Abstract
The manufacturing process of ocular prosthesis has evolved throughout history. Initially, they were manufactured with an artistic objective, made out of different materials like wood and gold. Today, they are artificial medical devices which are made out of polymethil metracrilate, known for its physical and chemical characteristics and good bio compatibility, and with the purpose of aesthetic and anatomic and partially functional restoration of the patient that presents a loss of malformation of the ocular globe, due to a congenital or acquired origin (trauma or pathology).
Its manufacturing involves several processes, which strive to reach a good communication with the patient, in order to learn of his expectations.
The main processes in manufacturing are:
1.Perform a copy of the orbital cavity or an impression;
2.Make a mold out of plaster from this copy or impression;
3.Manufacture a plastic version of this copy or impression - polymethil metracrilate - through the process of polymerization;
4.Paint the sample, in order to copy the eye characteristics (such as iris and blood vessels);
5.Finally, polish the surface with abrasive materials, in order to obtain the shinny and soft appearance of a normal eye.
Keywords: ocular prosthesis, impression, silicone elastimeters, polymethil metacrilate, plaster, polymerization.
Resumo
O processo de fabricação de próteses oculares tem evolucionado a través da história. A principio foram criadas com finalidade artística, elaboradas em diferentes materiais como madeira e ouro. Atualmente são dispositivos médicos artificiais que se fabricam em materiais como polimetil metacrilato por suas características físico-químicas e boa bio compatibilidade, com propósito de reconstrução estética, anatômica e, em parte, funcional de pacientes que apresentam perda ou mal formação do globo ocular de origem congênita ou adquirida (trauma ou patologia).
Sua construção envolve vários processos, que buscam conseguir uma boa comunicação com o paciente, para conhecer suas expectativas.
Os processos principais nessa fabricação são:
1.Realização da cópia da cavidade orbitária ou impressão;
2.Fabricação de um molde em gesso, a partir dessa impressão;
3.Fabricação de uma cópia em material plástico - Polimetilmetacrilato mediante o processo de polimerização;
4.Sobre sua superfície anterior, a pintura para copiar as características do olho (como Iris e vasos sanguíneos);
5.Finalmente, o polimento da superfície com materiais abrasivos para obter a aparência brilhante e lisa de um olho normal.
Palavras chave:próteses ocular, impressão elastômeros de silicone, polimetilmetacrilato, gesso, polimerização.
Fecha de recibo:Marzo/2009
Fecha aprobación:Marzo/2010
Introducción
Cuando se habla de prótesis oculares se piensa en la lesión, en la apariencia física, en el temor de ser usuario y lo que ello significa; en este sentido la visión, la mirada, las lágrimas, la luz, la expresión y todo lo demás que viene ligado al proceso de restaurar, cobra vital importancia al evocar nuestra identidad. Por el contrario, otras personas perciben en las prótesis la posibilidad de transformación y el regreso a una condición de aceptación (propia) y a una percepción de integridad.
Y es precisamente lo que estos dispositivos deben proyectar a la comunidad afectada: la posibilidad de una corrección estética, anatómica y en parte funcional, como solución terapéutica, basada en sus requerimientos individuales, ya que el éxito de la prótesis es permitir la rehabilitación del paciente en sociedad con una apariencia normal (1).
¿Cómo se fabrica una prótesis ocular? Es una mezcla de ciencia, tecnología y arte, porque deben conocerse ampliamente las características anatómicas del globo ocular, la órbita, la cavidad anoftálmica y los tejidos circundantes; y mediante la utilización de instrumentos de medida e identificación como la lámpara de hendidura y el queratómetro, determinar las condiciones en cada paciente. El arte aporta elementos de juicio y conceptos básicos sobre color y modelado que permiten realzar los pequeños detalles del ojo y aquellas características que avivan la expresión de la mirada, (que hacen real el dispositivo), como el color y arquitectura del iris, el limbo que da ese detalle sutil de transición entre la córnea y la esclera dando la percepción de profundidad y naturalidad al ojo; los nevus y pigmentaciones y el tamaño de la pupila, que son particulares en cada individuo (2).
Esto hace posible una adaptación estética exitosa, traducida en un dispositivo muy similar al ojo compañero y que le permite a este paciente tener la confianza necesaria para sentirse cómodo en su interacción con la comunidad.
La fabricación de prótesis oculares es una disciplina ampliamente conocida en todo el mundo, en países como Alemania, Francia, Inglaterra, India, Estados Unidos, México, Argentina, y Colombia. Alemania podría decirse es el lugar de origen de gran parte de las prótesis oculares en vidrio, por sus amplios y profundos conocimientos sobre el material, la técnica de fabricación y la adaptación clínica, que dio reconocimiento a personajes como Müller con su prótesis en vidrio (aún se fabrica) y que desarrolla una industria alrededor de esta disciplina (3). Países asiáticos como India y China utilizan igual que en occidente el polímero polimetilmetacrilato PMMA como material de fabricación, por sus ventajas clínicas y económicas frente al vidrio y sus propiedades físicas y químicas, que lo hacen idóneo en la fabricación y adaptación de prótesis (4).
Materiales y métodos
Revisión sistemática de literatura de fuentes secundarias de libros de oftalmología, cirugía ocular, maxilofacial, prótesis oculares, materiales dentales y odontología; consulta en fuentes primarias como Medline, Willey Interscience, Google, Medknow.
Para la búsqueda de bibliografía se tomaron fuentes secundarias como libros relacionados: Prótesis Oculares y Cirugía Reconstructiva de Cavidades; Ciencia de los Materiales Dentales; Introducción a la Ciencia y la Ingeniería de Materiales; Química Orgánica; Manual de Odontología; Cirugía Oculo Plástica y Reconstructiva, entre otros.
También se utilizaron métodos de búsqueda de fuentes primarias a través de los buscadores electrónicos, Medline, Willey Interscience, Google Books, Medknow, en su contenido y relevancia sobre procesos de fabricación de prótesis oculares esgrimiendo palabras clave como prótesis oculares, técnicas de impresión, polimerización, elastómeros, alginato y enucleación; se eligieron las fuentes teniendo en cuenta la fecha de publicación, en su mayoría artículos a partir del año 2000; se descartaron los artículos con información sobre cirugía de enucleación y evisceración, así como aquellos sobre patología ocular, porque aunque mencionan la necesidad de la adaptación protésica ocular, no hacen referencia a los métodos de fabricación en profundidad.
Los artículos fueron evaluados desde el punto de vista de la aplicabilidad y coherencia con el tema en revisión. Se seleccionaron 200 artículos completos publicados a partir del año 2000 y se escogieron además aquellos con temas de interés y coherentes con la revisión del tema; igualmente artículos publicados en revistas reconocidas con buenas referencias bibliográficas tanto en inglés, español y portugués. Finalmente se seleccionaron los artículos que tenían coherencia entre hallazgos y los métodos utilizados
Al final se escogieron 40 artículos; esta selección de los documentos se basó principalmente en aquellos que incluyeran temas referentes al proceso de fabricación y materiales para cada una de las etapas: toma de impresión, polimerización, pintura y acabados.
Resultados
Prótesis oculares: un arte milenario
La creación de prótesis oculares se inicia como una expresión artística de la humanidad en una época tan remota como 8000 años A.C. (5) Su empleo, netamente artesanal en la ornamentación de imágenes sagradas y representativas de la cultura. Laiseca (1990), indica que los ojos por ser "símbolo de luz y de vida" fueron parte importante de las creencias religiosas y culturales. La primera prueba física de su existencia en la antigüedad fue hallada en los detalles de los ojos en un cráneo en terracota entre 7000 y 6000 A.C. en Jericó; eran considerados accesorios artísticos por lo que este tipo de uso se cree popular. Poco a poco estos dispositivos evolucionaron con el hombre y su cultura, hasta obtener bellas piezas artísticas como las exhibidas en las diferentes dinastías egipcias; son ejemplo de esto los ojos realizados en obsidiana y cuarzo en las figuras de los príncipes Rahotep y Nofret de la dinastía IV egipcia que datan de 2400 A.C. donde puede verse el perfeccionamiento de las técnicas de fabricación y la versatilidad en el empleo de materiales. No podían ser otros sino los egipcios quienes dejaran los más bellos y elaborados ojos de la antigüedad como referencia de las prótesis oculares; en este sentido Ovidio Gutiérrez (2006) hace referencia sobre la existencia de prótesis oculares en la cultura egipcia en la dinastía IV entre los años 1613-2494 A.C. (6).
La historia de la humanidad continuó y con ella los conocimientos del hombre sobre anatomía se ampliaron, lo cual permitió la creación y empleo de mejores técnicas y materiales para las prótesis, lo cual permitió alcanzar gradualmente utilidad clínica y desarrollar prótesis con otros materiales, tal como se observa en las esculturas griegas y romanas con ojos en piedras preciosas, oro y plata, pintadas con esmalte para realzar finos detalles.
A mediados del siglo XVI el médico francés Ambriose Pare (1509-1590) (7) realiza grandes aportes a la cirugía y estomatología, con el desarrollo de técnicas para la extracción de ojos, y menciona la adaptación de prótesis oculares (o dispositivos oculares), que cita en sus escritos sobre Anatomía Universal del Cuerpo Humano (1561) y el Método Curativo de Heridas y Fracturas de la Cabeza Humana (1561) (8,9). Describe dos dispositivos llamados Ecblefaron e Hyblefaron para el manejo de pacientes anoftálmicos y/o con graves heridas (obtenidas en la guerra) a nivel ocular (8). El primero consistía en un parche en cuero con un ojo dibujado asemejando el ojo perdido y sujetado a la cabeza por una pieza metálica; este dispositivo era utilizado cuando no había ojo ni tejido para sujetar una prótesis dentro de la cavidad. El Hyblefaron, de otra parte, era una pieza de porcelana fabricada por orfebres, la que tenía forma y apariencia de un ojo y se llevaba dentro de la cavidad anoftálmica cuando era posible (5,6) dispositivo que no fue muy popular.
Aparecen en el siglo XVI los sopladores de vidrio en Venecia y con ellos el desarrollo de las prótesis de vidrio. En sitios específicos como las islas de Murano desarrollaron una técnica especial, la cual fue celosamente custodiada por mucho tiempo para fabricar vidrio, material que pronto encuentra aplicación en la rehabilitación ocular, pues surgieron muñecas en porcelana con ojos muy reales en cristal, que rápidamente indicaron el camino para su aplicación como prótesis ocular. Hay pruebas de su existencia que datan de 1755 (5). Estos ojos de cristal fueron muy populares por más de 200 años, lo que permitió que se desarrollaran las técnicas, los materiales y el conocimiento clínico sobre la prótesis y el ojo, lo cual permite dar paso a la ocularística como una profesión clínica (5).
El uso e implementación del vidrio en la ocularística pasó de los franceses a los alemanes, quienes refinaron las técnicas y aplicaciones del vidrio; primero con el uso del vidrio plomado y cristal de marfil, y luego con el descubrimiento del cristal en criolita en 1870 (5,6); siendo notables Ludwing Müller (1838-1879)
y su sobrino Fredrich Anton Müller (1862-1939), gestores de la profesión en Alemania, quienes produjeron las mejores prótesis de su tiempo y gradualmente volcaron el mercado hacia su territorio. Fue en Lauscha y Weisbaden (Alemania), donde se gestó el comercio de las prótesis oculares en cristal hasta mediados del siglo XX entre las dos primeras guerras mundiales, se produce el ocaso de este material.
A mediados del siglo XIX aparecen los primeros intentos de fabricación de plástico; Parke (1862) en Inglaterra, trata la celulosa con ácido nítrico y obtiene un producto plástico de muy baja calidad (10). Posteriormente John Hyatt (1869) en Estados Unidos trabaja el material obtenido por Parke y lo mezcla con alcanfor, lo cual trae como resultado un plástico más estable, al cual llamó celuloide (14). Con estos productos se dan los primeros intentos para la fabricación de prótesis en otros materiales distintos del vidrio, como los realizados por Lemaitre y Teulleries -1910 (8) quienes prueban con barquelita, celulosa y caucho (6), pero por su poco conocimiento sobre los plásticos y la calidad en aquel entonces de los mismos, impidió que la eficacia de estas prótesis pudiera superar a las fabricadas en cristal.
Entre las dos primeras guerras mundiales, la demanda de las prótesis aumentó debido al creciente número de heridos. Los principales productores y comercializadores de prótesis eran alemanes y ellos restringieron sus exportaciones a los países aliados: Francia, USA e Inglaterra; el cristal con el cual se fabricaba era proveniente de Alemania y durante este periodo fue difícil su consecución, hecho que llevó a dichos gobiernos a iniciar investigaciones para el desarrollo de nuevos materiales y métodos de fabricación (5).
En 1946 aparece la primera patente de prótesis ocular en plástico acrílico de origen francés, presentada por el profesor Kerboeuf, comandante del ejército francés, con la ayuda del cirujano dentista Ricoeur. En 1947 producen la primera prótesis en plástico del centro de prótesis oculares; este proceso ocurrió también en los Estados Unidos, quienes poco a poco introdujeron el nuevo dispositivo el cual recibió una gran acogida por la escasez de prótesis en aquel entonces (5).
Paulatinamente el plástico sustituyó al vidrio y diferentes clases de él fueron probados, hasta la aplicación del polimetil metacrilato el cual es utilizado en la actualidad. Este material ha tenido amplia aplicación en la ciencia y la industria; puede citarse entre sus usos: la fabricación de lentes de contacto rígidos (11), material de restauración odontológica como la resina Paladín (12), cemento óseo (13), material de relleno a nivel de cirugía estética (14), lo que muestra la gran versatilidad del mismo y su aplicación en la restauración protésica ocular, ya que es un material empleado como materia prima en la construcción de keratoprotesis (15), prótesis oculares completas, cascarillas esclero cornéales, implantes orbitarios, anillos para simblefaron, conformadores y expansores; esto ha permitido a la ocularistica desarrollase como lo ha hecho en todo el mundo y contribuir a mejorar la calidad de vida de los pacientes, ofreciendo un dispositivo y servicio clínico de excelente calidad.
Construyendo una mirada
Fabricar una prótesis ocular involucra varios procesos: tomar una impresión de la cavidad, un modelo de trabajo, realizar la polimerización del polímero para obtener una copia en acrílico, dar los detalles del iris y vasos sanguíneos con pinturas y pulir y dar acabado a la prótesis para obtener la apariencia brillante y lustrosa que asemeja a un ojo real.
Reproducción de la cavidad anoftálmica: proceso de impresión
Este es el proceso por el cual se copia mediante la inyección de un material de impresión las características de una superficie; dichos materiales para la impresión son los elastómeros e hidrocoloides. Shenoy (1), Laiseca (5), coinciden en que la impresión de la cavidad es una práctica usual en la fabricación de las prótesis oculares, además indican que existen ventajas aplicando esta técnica como la de mejor contacto de superficie y mejor movimiento final frente a las fabricadas sin tener en cuenta este paso; en este sentido, Smit J.T (16) y colaboradores coinciden en que la motilidad en un ojo artificial es un importante factor que contribuye a dar la apariencia normal a la orbita anoftálmica.
La fabricación de una prótesis ocular inicia con la toma de impresión de la cavidad anoftálmica; ésta reproducción permite al ocularista copiar la superficie posterior de la cavidad, lo que se puede traducir en una mejor conformación y movimiento de la prótesis al final de la fabricación, debido a que el objetivo de este proceso es lograr una prótesis de apariencia normal y que la misma tenga un movimiento razonable (1); en este sentido, la impresión según indica Dixit,S. (17) y colaboradores, "provee máximo confort y restaura completamente la función fisiológica de los órganos accesorios de los ojos".
Para hablar del proceso de impresión es necesario conocer las características de la superficie a reproducir, pues esto es lo que define el material de impresión adecuado para la misma; y aunque un material no es ideal en todos los aspectos (18) y para todas las superficies; son el qué de la impresión (propósito) y la superficie a copiar, los que condiciona la aplicación y uso de uno u otro material.
Así, conocer los requisitos de los materiales de impresión facilita su elección a la hora de utilizarlos; dichos requisitos son: fluidez para acoplarse a la cavidad, viscosidad para mantenerse unido sin derramarse facilitando la manipulación; su bio-compatibilidad, la no toxicidad, el tiempo de reacción (paso de líquido viscoso a rígido gomoso en la cavidad), la estabilidad dimensional (conservar sus dimensiones por un tiempo sin variaciones), el tiempo de trabajo razonable y la no interacción con los compuestos utilizados para el proceso de moldeado (yeso) (19) el cual es realizado después de la impresión.
Para el proceso de impresión existen dos grandes grupos de materiales con aplicación ocular, los elastómeros y los hidrocoloides; los primeros son materiales gomosos sintéticos que se caracterizan por estirarse y recuperar su forma original después de la presión (20); químicamente este grupo está conformado por cuatro clases de compuestos: los poliéteres, polisulfuros, siliconas de adición (21) y siliconas de condensación; en la fabricación de prótesis oculares las referencias bibliográficas indican principalmente el uso de las siliconas de adición (1,16,17,18,22), las cuales suelen llamarse materiales de impresión de polivinil siloxano que se encuentran con nombres comerciales como Reporsil® y Acuasil® de Densply fabricante, para citar algunos.
En este tipo de siliconas no hay formación de productos colaterales, lo cual es conveniente para evitar la toxicidad y asegurar la bio-compatibilidad con el tejido de la cavidad; además, presentan menor contracción lineal en el tiempo (23) comparados con los otros elastómeros (polisulfuros, poliéteres y siliconas de condensación), indicando que tiene mejor estabilidad dimensional, lo cual es importante a la hora de realizar varias copias de este modelo, puesto que garantiza mayor número de las mismas sin cambios significativos (20).
El segundo grupo de materiales de impresión son los hidrocolides (20), específicamente los hidrocolides irreversible o alginato (24), (2,4,26,35); este material deriva del ácido algínico que se encuentra presente en ciertas algas marinas; su uso popular se debe principalmente a su fácil manejo, su costo asequible y su fácil manipulación; basta mezclar el material con agua (2,20,24) en las proporciones recomendadas por cada fabricante y se obtienen buenos modelos de trabajo; entre sus desventajas mas notorias están su baja estabilidad dimensional (20) (comparada con los elastómeros), ya que en poco tiempo (menos de 24 horas), la impresión puede sufrir cambios significativos y perder su precisión por contracción debido a la evaporación en el medio ambiente. Así mismo su resistencia es menor, lo que puede ir en detrimento de la calidad después de varias copias en yeso, y finalmente su menor exactitud de detalles (20) frente a otros materiales como las siliconas de adición o los poliéteres.
La toma de impresión y el proceso de adaptación en sí de una prótesis ocular se realiza una vez la cavidad está sana (25) y luego de un tiempo razonable entre 6 y 8 semanas (26, 27) después de la cirugía, previo control oftalmológico. El tejido debe estar libre de cualquier infección o inflamación, puesto que la manipulación del mismo puede poner en riesgo la recuperación del paciente.
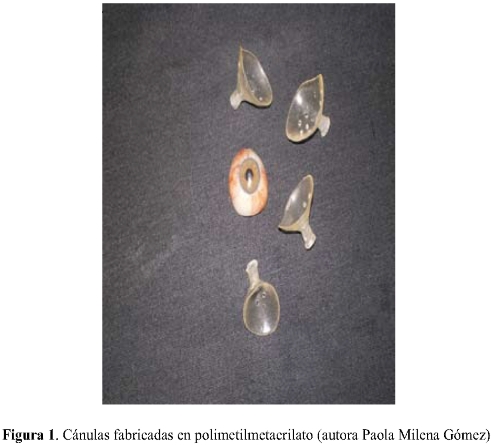
Para realizar la impresión se requiere de una jeringa y una cánula o cubeta para contener anteriormente la silicona que se va a depositar en la cavidad; dicha cánula debe ser de tamaño apropiado (diámetro aproximado: vertical 15mm, horizontal 25mm), con una forma cóncava, ovalada y con pequeñas fenestraciones en su superficie por donde sale el exceso de silicona durante la toma de impresión (1,5,17,28). (figura 1.)
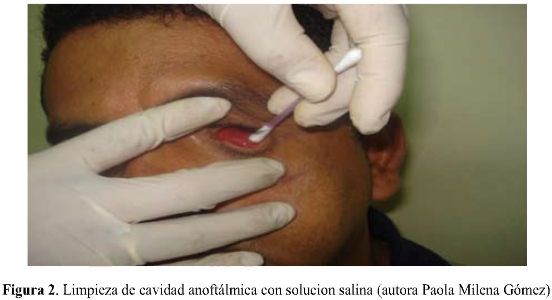
La cavidad se limpia con solución salina y se seca con un aplicador (28), se procede luego a aplicar una gota de anestésico tópico para disminuir el impacto del procedimiento sobre el paciente, así como la molestia e incomodidad durante el mismo. Se posiciona la cánula dentro de la cavidad; aparte se mezclan los dos tubos de la silicona (o bien, el alginato) hasta obtener un producto homogéneo, y rápidamente se inyecta el producto dentro de la cavidad del paciente; se le pide a éste que permanezca mirando al frente sin cambiar su punto de fijación por un momento y se permite endurecer al producto durante 2 minutos, tiempo aproximado en el cual se obtiene una estructura de consistencia sólida-elástica representativa de la cavidad que se acaba de copiar (1,5,23,28,29,30,31,32).
Fabricando el molde en yeso: proceso de modelado
El modelado es el proceso mediante el cual se obtiene un modelo de trabajo en yeso a partir de la impresión de la cavidad lograda con los materiales anteriormente descritos; como alginato o siliconas. Se realiza la copia de dicha superficie con yeso odontológico (tipo 3, 4 o 5) (5,24,20) (33)' para obtener la reproducción positiva o troquel (20) de la cavidad, esto permite al ocularista tener un molde con el cual pueda realizar varias copias en material acrílico para construir la prótesis ocular
El modelado se lleva a cabo con yeso (escayola), o sulfato de calcio hemihidrato (caso4 1/2H2O), éste es un material cerámico que se encuentra de forma abundante en la naturaleza y el cual se explota ampliamente en la industria de la construcción, el arte y la medicina; para nuestro caso es uno de los materiales utilizados en los procesos de fabricación de prótesis dentales (20) y oculares.
El sulfato de calcio hemihidratado (yeso) al igual que los materiales de impresión, necesita cumplir ciertas condiciones tanto en su manipulación como en su propósito de uso; debe tenerse en cuenta la relación entre agua/polvo (yeso) y siempre deben respetarse las cantidades recomendadas por el fabricante. La relación agua/ polvo es directamente proporcional a la resistencia del yeso y su dureza, por lo cual puede afectar de forma importante la calidad del troquel o molde obtenido (35). Otra consideración respecto al yeso y su proceso es el mezclado, debido a que un combinado excesivo puede dañar las partículas en cristalización del yeso, retardar el proceso y aumentar el contenido de oxígeno en la mezcla, fenómeno que se observa en el troquel final por la presencia de burbujas que afectan la exactitud del mismo y disminuye su resistencia (20,24,29,31,32,33,35).
Es importante saber qué yeso se va a seleccionar; en este sentido los yesos se clasifican en cinco grupos, dicha clasificación es establecida por las especificaciones del Instituto Nacional Americano de estándares para la Asociación Americana Dental, ANSI/ ADA N°25 (34); diferenciados por sus propiedades físicas y químicas e indica las consideraciones particulares para cada uno de los cinco tipos de yesos existentes: tipo 1 de impresión, tipo 2 yeso para modelos, tipo 3 yeso piedra o dental, tipo 4 de alta resistencia y tipo 5 de alta expansión y resistencia. La resistencia de cada tipo de yeso puede indicar si el material logra o no fracturarse (romperse) bajo una compresión dada; así, un yeso tipo 4 de alta resistencia puede resistir más que un yeso tipo 2 para modelos, ya que sus resistencias secas son respectivamente 34.5 MPa y 9.0MPa (20).
Por lo anterior se colige que para la obtención de modelos duraderos, se emplean yesos tipo 3, 4, 5 porque presentan mejor resistencia, perduran más y tienen una menor relación agua/polvo; aunque el tipo de yeso que se selecciona depende del uso y de los requerimientos en función de las propiedades físicas que se necesiten para la utilización en particular (12).
El modelo o troquel en yeso se prepara combinando el polvo con la cantidad de agua sugerida por el fabricante; se mezcla enérgicamente durante unos 90 segundos hasta obtener la suspensión fluida y fácil de manipular (35); se permite al material fraguar (endurecer la masa (35); en el momento que espese y densifique se deposita en una mufla, luego se introduce en este yeso la impresión y se termina de llenar la mufla; se cierra, (con fuerza para comprimir) y se le permite al yeso endurecer completamente. Puesto que es una reacción exotérmica, este proceso libera calor y dura alrededor de una hora para pequeñas cantidades de yeso (como las utilizadas para estos modelos).
Polimerización del polimetilmetacrilato: estructura de la prótesis ocular
Una vez obtenido el troquel con el modelo de la cavidad, se inicia el proceso de polimerización en el cual se consigue un nuevo modelo; esta vez en polimetil metacrilato (material polímero) con la forma y las dimensiones de la cavidad, el cual después de pintarse y pulirse adecuadamente será la prótesis final del paciente.
La polimerización llamada unión de monómeros (36) o síntesis de polímeros (37) es un proceso o reacción química, en la cual a partir de una unidad estructural base (molécula de monómero) se forma una molécula gigante llamada polímero con n-unidades estructurales repetidas y adheridas unas a otras mediante esta reacción, la cual puede llevarse a cabo de diferentes formas para lograr el aumento o crecimiento de la molécula del polímero: bien por adición (12,37,38) o reacción en cadena, y por condensación (21,38) o reacción en etapas. En las reacciones en cadena ocurren varias reacciones (39) y cada una de éstas requiere de una partícula reactiva o iniciador para continuar con la reacción química; dichas partículas reactivas pueden ser radicales libres, cationes o aniones (21,37,38), con ello se da una reacción tras otra para producir el crecimiento de la cadena del polímero (21,37,38). Termina una vez se ha agotado el monómero para la reacción.
La polimerización por etapas o condensación se lleva a cabo a través de varias reacciones independientes (21,38), que interactúan para contribuir a la reacción de polimerización y donde se combinan los monómeros, los cuales generalmente son diferentes (38) y ocurre la pérdida de moléculas más sencillas (21,37,38) como productos colaterales para originar el polímero
En la fabricación de prótesis oculares la materia prima es el polimetil metacrilato o PMMA conocido comercialmente como lucite o plexiglás; este material polímero es ampliamente utilizado por su transparencia, estabilidad química al calor y notables propiedades ante el envejecimiento (20), por lo que encuentra aplicación en la confección de prótesis, cementos y selladores dentales, así como lentes de contacto rígidos, keratoprótesis e implantes orbitarios entre otras aplicaciones. Para los fines de esta revisión de tema, se menciona su aplicación como material base en la fabricación de prótesis oculares (1,5,40).
La polimerización ocurre por una reacción de adición, mediante la activación por calor o por luz ultravioleta, conociéndose como resina de termo curado y foto curado respectivamente; generalmente la presentación del PMMA es de dos componentes: uno líquido formado por el monómero y un polvo donde está parte del polímero; así se mezcla parcialmente el monómero con el polímero y se forma una masa plástica (41) que posteriormente se introduce dentro del troquel de yeso y se cierra rápidamente para obtener el modelo polimerizado una vez se activa la reacción mediante calor.
Las resinas acrílicas de PMMA son los materiales en las que actualmente son fabricadas las prótesis oculares, aunque se sigue utilizando el vidrio en ciertas regiones de Europa (5) y Asia. Las resinas son utilizadas por su versatilidad, economía y fácil manejo (41), proveen mejores condiciones frente al vidrio porque este último es quebradizo y puede producir lesiones a la cavidad por su alta fragilidad (42,43).
Los materiales evolucionaron con el tiempo y es posible obtenerlos con la calidad y realismo adecuados para disimular la pérdida del ojo; las técnicas de polimerización también evolucionan, encontrándose resinas de PMMA con procesos de polimerización no sólo de termo activación, sino también de foto activación, las cuales utilizan la luz ultravioleta para precipitar la reacción y permiten que la confección de una prótesis no sea un proceso engorroso, complicado, lo cual deriva en mejores condiciones para el paciente y el fabricante.
Pintura de la superficie de la prótesis: obteniendo una mirada
Cuando se obtiene el modelo en PMMA de la cavidad, se procede a tomar las medidas del mismo dentro de la cavidad del paciente; una vez posicionado se observa cómo éste se adecua dentro de la misma; cómo interactúa con los párpados y su relación en tamaño con el ojo contra lateral. Se toma entonces la medida del diámetro del iris y se ubica el centro de la pupila; esto se lleva a cabo con la utilización de una linterna que el paciente mirará fijamente.
Para determinar el color, es vital entender que "la luz que se refleja o transmite por un objeto depende del contenido de luz incidente, y su aspecto va a depender de la naturaleza de la luz con que se observe" Fonollosa P.J. (2004) (35). Esto indica que la percepción del color de un objeto depende de la luz con la cual se esté observando, por ello se debe realizar la selección del color con la utilización de dos o más fuentes de luz, incluida la luz del día. De no hacerse así, puede inducirse a error y obtener un color diferente al del ojo contra lateral.
El color de iris y de esclera se determina por comparación directa del ojo contra lateral con buena iluminación. Una vez determinado el color, la fabricación del iris puede realizarse mediante una de varias técnicas, como la pintura aplicada directamente al modelo, o con la fabricación individual de un botón en PMMA transparente pintado al revés y posteriormente fijado al modelo en acrílico (44,45) o la variación de ambas.
Según DosReis (2008) (40), el cambio en el color es un factor importante en la longevidad de la prótesis, debido a que la incidencia de la luz del sol es clave en su durabilidad a largo plazo y está directamente relacionado con la fotodegradación de los pigmentos de la pintura utilizada para el iris; igualmente la temperatura de polimerización del acrílico (PMMA) también afecta la estabilidad de la pintura y por consiguiente la apariencia de la prótesis (40).
Se utilizan pinturas acrílicas para el iris y detalles del ojo: vinilos, acuarelas o esmaltes de acuerdo a las preferencias de cada fabricante, ya sea por su manejo, familiaridad con cada una de ellas y destreza en la técnica de la pintura, puesto que este paso es básicamente artístico; los pinceles son de bajo calibre por la precisión requerida en los pequeños detalles como vasos sanguíneos de la esclera, las criptas vistas como las líneas o pliegues del iris y pupila. Puede pintarse a mano alzada o con ayuda de instrumentos como motores giratorios de 1250 rpm (aproximadamente), sobre los cuales se fija el botón transparente o la prótesis, para luego aplicar sobre ellos la pintura y obtener una superficie teñida de forma homogénea.
Cuando se han pintado los detalles del ojo como arcos seniles, pterigios, nevus y vasos, se aplica otra capa de polímero y nuevamente se procede a polimerizarla mediante calor. Así se obtiene una prótesis semi terminada a la que sólo le faltaría pulir.
Pulido y acabado de la superficie de la prótesis ocular
Una vez se obtiene la prótesis con la capa final de acrílico, se realiza el desgaste con un material abrasivo que permita acabar o pulir la superficie (35); este acabado tiene como propósito remover los defectos de la superficie mediante la utilización de instrumentos de corte y afilado, como piedras abrasivas. Finalmente se le da brillo a la superficie para obtener la apariencia lustrosa y brillante de un ojo normal.
Este proceso de pulido elimina la porosidad y rugosidad de la superficie (20) y aumenta la resistencia del material al deslustre y la corrosión (46), lo cual disminuye la posibilidad que se creen depósitos bacterianos (20) que afecten la salud del paciente, puesto que las superficies lisas retienen menos partículas, permiten que la lágrima pueda deslizarse fácilmente, se reduce su interacción con el tejido conjuntival, disminuye el riesgo de reacciones inflamatorias y alérgicas, incrementa la tolerancia con el tejido (20) y el confort del paciente.
El objetivo del proceso de pulido y acabado es obtener la anatomía deseada y disminuir la rugosidad de la superficie (20). Para ello se utiliza un motor de mano, materiales abrasivos como piedras, fresas y pastas abrasivas (20) de diferentes clases de partículas, seleccionadas de acuerdo al material que compone la superficie que va a trabajarse y las preferencias del fabricante, con lo que se consigue realizar una operación exitosa sobre dicha superficie.
La remoción del material de la superficie ocurre por la interacción con materiales más duros que el material a pulir, en contacto con dicha superficie por medio de fricción (35). Es clave tener en cuenta que este proceso debe ser cuidadosamente controlado para evitar la pérdida excesiva del material que se está puliendo; por ello debe vigilarse tanto la velocidad del motor de mano como la selección y empleo del tipo de material abrasivo utilizado durante la operación.
Cuando se ha obtenido la apariencia lisa, homogénea y lustrosa deseada de la superficie, se concluye con el proceso de fabricación y es citado el paciente para iniciar el proceso de adaptación, durante el cual se realizarán, de ser necesario, las modificaciones necesarias y retoques en la superficie.
Discusión
La fabricación de prótesis oculares es un proceso complejo, y no solo involucra variedad de pasos y materiales, sino que requiere excelente comunicación con el paciente para conocer sus necesidades, requerimientos y expectativas, con el fin de lograr satisfacción con los resultados. Un defecto físico genera dificultades en el autoestima (5). La anomalía física que involucra apariencia o funcionalidad puede acarrear en el individuo dificultad para desarrollar una vida normal, como lo indica Taylor T. (2000) (47), por la inaceptación social que ésta genera (48).
Los estudios encaminados al desarrollo de nuevas técnicas de fabricación de prótesis oculares, o más aún, la implementación de una práctica en Colombia son escasos. La revisión bibliográfica es mínima y la publicación de artículos al respecto no es clara en lo que respecta a técnicas de fabricación en particular, diluyendo las esperanzas de los nuevos profesionales de profundizar en esta elaborada disciplina, y tal vez limitándole la posibilidad de crecer y constituirse como línea de investigación, desde la cual sería indagar sobre indicadores importantes como accidentalidad ocular, patologías oculares relevantes y susceptibles a corrección protésica en Colombia.
Igualmente, conocer sobre la fisiología/ anatomía del nuevo sistema, posterior a una enucleación o evisceración que admita algunas respuestas: ¿cómo es esta nueva película lagrimal?, ¿cómo se comporta la órbita en los portadores de prótesis oculares?, ¿cómo afecta a las estructuras?, ¿qué susceptibilidad genera? Información que permitiría desarrollar técnicas de diagnóstico y rehabilitación; mejorar, revalidar o cambiar los conocimientos que se tienen a la fecha acerca de esta disciplina, estimular la investigación dentro de la misma y develar los resultados a los profesionales de la optometría en Colombia.
La normatividad colombiana se ha pronunciado respecto de la fabricación y adaptación de prótesis oculares. La ley 372 de 1997 en su artículo 4 numeral d (49), introduce como competencia del optómetra y del oftalmólogo la fabricación, adaptación y control de las prótesis oculares. El decreto 1030 (50) de 2006, determina que la prótesis ocular es un dispositivo médico para la salud visual y ocular, y reglamenta los laboratorios de fabricación. La resolución 4396 (51) de 2008, señala entre otras disposiciones los requisitos mínimos para la habilitación de dichos laboratorios. Estos adelantos empiezan a mostrar el camino para salir de la informalidad, y aunque es un aporte importante el respaldo que al respecto hace la ley, falta empoderamiento de las disciplinas involucradas para concretar y formalizar la práctica en Colombia, que se traduciría en una mayor oferta, mejor calidad en los dispositivos y una práctica regulada y seriamente ejercida en el país.
En Colombia esta práctica es informal: primero porque no hay instituciones educativas establecidas en el país que dirijan investigaciones o formen profesionales para tal fin; segundo, la mayoría de los fabricantes en Colombia, si no todos, carecen de un reconocimiento universitario en esta práctica; los profesionales se forman en escuelas por fuera del país como España, Argentina y México, bajo la tutoría de maestros que han aprendido la labor de forma empírica; y aunque existen escuelas formalmente establecidas en Estados Unidos para la formación de ocularistas, en Colombia no existe ningún egresado de dicha escuelas.
En Colombia hasta ahora se impide el desarrollo de la profesión, puesto que no existen investigaciones registradas formalmente en el tema, y un segmento importante de cuidado ocular lo deja en manos de unos pocos: particulares empíricos, odontólogos, técnicos dentales y algunos optómetras y oftalmólogos. Cabe destacar que en un país con niveles de pobreza del 66% (52), este tipo de rehabilitación requiere de idoneidad, accesibilidad y una aproximación clínica y científica, dejando atrás la práctica artesanal.
Agradecimientos
Doctora Olga Lucía Correa Ángel, quien contribuyó a realizar este sueño.
Doctora Patricia Durán Ospina, por su apoyo y colaboración incondicional.
REFERENCIAS
1 Shenoy K. K., Nag P.V. Ocular impressions: An overview. JIPS 2007;7(1):5-7 [ Links ]
2 Hughes, M. O., Luce, C., Depicting the Anterior Aspect of the Human Eye in Two and Three Dimension, Part One: Cornea and Pupil, JBC,2005;31(1). [ Links ]
3 American Society of Ocularists, How long have artificial eyes been around?[Sitio en internet]. Disponible En: http://www.ocularist.org/resources_faqs.asp. [ Links ]
4 Davis J.R. Polymeric Materials. En: Handbook of materials for medical devices. Ohio, USA, Editorial ASM international;2003. P. 154. [ Links ]
5 Laiseca J, Laiseca D, Laiseca A, Laiseca J. Prótesis oculares y cirugía reconstructiva de cavidades. 1a Ed. Madrid: Doctores Laiseca, Edita Prensa Hispanoamericana, 1991.pag 18,19,20,27,28,36,577. [ Links ]
6 Gutiérrez. G.M. Breve historia de los ojos artificiales, Annals d'Oftalmologia 2006;14(3):176-179 [ Links ]
7 Lindemann, M., Pérez, A., Medicina y sociedad en la Europa moderna 1500-1800, la enseñanza medica , Editorial Siglo XXI de España Editores, 2001, pag 124., ISBN 843231062X, 9788432310621 [ Links ]
8 Acevedo.G.,L.C. Medicio, Fundación Santa Fe de Bogotá. Ambroise Pare, medico de reyes que descubrió el misterio de miembros fantasmas. Bogotá. Colombia en línea [http://www.dolor.org.co/archivos/revista/Ambrosio%20Pare.pdf]. [ Links ]
9 Ring .M.E. The history of maxillofacial prosthetics, Journal of Plastic and Reconstructive Surgery, Vol 87,Issue 1 Pag. 174-175,1991 [ Links ]
10 William T. I., Derry T. K., Historia de la tecnología tercera edición: editorial Siglo XXI de España Editores, pag 210, 1990, ISBN 8432306134, 9788432306136 [ Links ]
11 IACLE, módulo 2 de enseñaza de lentes de contacto para educadores. Editado por la IACLE. Sydney 1999 [ Links ]
12 Koeck ,B., Prótesis completas, Cuarta Edición, Editorial Elsevier Masson, pag 367, España, 2007. [ Links ]
13 Voegeli V.A., y Coautores, Lecciones Básicas de Biomecánica del Aparato Locomotor, Materiales Implantables pag 302, Editorial, año 2000. [ Links ]
14 Carruthers, J., Carruthers, A., Aumento de Tejidos Blandos: Serie Dermatología Estética, Editorial Elsevier Saunders, España, 2006 Capitulo 7, pag.93. [ Links ]
15 ChanK.H.,The experimental seoul-Type of Keratoprosthesis, Korean Journal Ophthalmology Vol 6 Pag. 55-61, Korea 1992. [ Links ]
16 Smit,J.T.,Koornneef,L.,Groet,E., Zonnerveld,W.F.,Otto,J.A.,Prosthesis motility with an without intraorbital implants in the anophthalmic socket, British Journal of Ophthalmology issue 75 pag. 667-670 1991 [ Links ]
17 Dixit,S.,Shetty,P.,Bhat, GS., Ocular Prosthesis In Children -Clinical Report, Katmandu University Medical Journal Vol 3.Issue9,81-83 2005 [ Links ]
18 Pérez, P.S.,Consideraciones para la toma de impresión de prótesis sobre implantes, Acta Odontológica Venezolana, Vol. 46, N° 1 2008 pag 1 En Línea [ http://www.actaodontologica.com/ediciones/2008/3/pdf/impresión_protesis_implantes.pdf] fecha de cita septiembre 2009. [ Links ]
19 Catro P.J., Estomatólogo, Requerimientos de un material de impresión moderno, Aquasil Ultra, Puerto de la Torre, Malaga España, Septiembre 2005 [EN: www.dentsply-iberia.com/Noticias/clinica1801.htm ] Fecha de cita Marzo de 2009 [ Links ]
20 Anusavice J.A., Phillips R. W. Phillips Ciencia de los materiales dentales, Elsevier, pag. 214 España, 2004 [ Links ]
21 Wade L.G., Pedrero- M. A., Batalla G. C, Química orgánica, 2da Edición, Editorial Prentice Hall. ,1993 Pag 1242 [ Links ]
22 Alonso T.M.L.,Alvarez R.A.V., Borrego B.B.O., Rehabilitación Ocular en niños, Centro de investigaciones medico quirúrgica CIMEQ, servicio de rehabilitación de la cara y prótesis buco-maxilo-facial , revista medico quirúrgica vol 1 N°7 pag 25-30 2005. [ Links ]
23 Pérez P. S., Consideraciones para la toma de impresión de prótesis sobre implantes, Acta Odontológica Venezolana Vol. 46 N° 1. 2008 [ Links ]
24 International Asosiation ofContac Lens Educators, Módulo 9 Capítulo 9.5 pag 182. [ Links ]
25 Bryant A. Toth, Robert F. Keating, William Bennett Stewart An Atlas of Orbitocranial Surgery, planning for an ocular prosthesis, Editorial Taylor & Francis, 1999 Pag. Cap. 14, pag. 213. [ Links ]
26 Chen, P. W., Oculoplastic Surgery: The Essentials, Editorial Thieme, año 2001, Cap 23 pag 336. [ Links ]
27 Zaragoza, P., Cirugía básica de anejos oculares, Editorial Ediciones Díaz de Santos, pag 343 1999 España. [ Links ]
28 Ediz K., Ayse M., Ayça D. I., A technique for fabrication of an interim ocular prosthesis, Journal of Prosthodontics Vol 17 Issue 8, pages 654 - 661 2008. [ Links ]
29 Le Grand, J. A. Jr., Hughes, M., Empirical impression technique for artificial eye fitting, Journal Of Ophthalmic Plastic and Reconstructive Surgery Issue 8 pag 118-135 1990 [ Links ]
30 Hughes M.O., New Ideas, Journal of Ophthalmic Prosthetics, American Society of Ocularists pag 25-27 fall 1996 [ Links ]
31 Manvi S, Ghadiali B., Prosthetic rehabilitation of a patient with an orbital defect using a simplified approach, Journal of Indian Prosthodont Society 2008; Vol 8, Issue 2, pag 116-118. [ Links ]
32 Doshi PJ, Aruna B. Prosthetic management of patient with ocular defect. Journal of Indian Prosthodont Society 2005, Vol 5, Issue 1, pag 37-38 [ Links ]
33 Ries, R. C., Brito, D.R., Mesquita, C.J., Evaluation of iris color stability in ocular prosthesis, Brazilian Dental Journal, Vol 19 Issue 4 2008 issn:0103-6440 [ Links ]
34 American National Standard Institute/American dental Association, specification N°25 scope and classification ,New York, U.S.A, Enero 23 de 1989. [ Links ]
35 Fonollosa P. J. Ma , Fonollosa C.A, Diseño de prótesis y aparatos de Ortodoncia, Elsevier España, Unidad 4, pag 99,2004. [ Links ]
36 Brown, L .T, H. eMay,L.E, Jr., Escalona, G. H. J, Bursten, B. E., Burdge J. R., Escalona, G.R., Quimica, la ciencia central, novena edición, editorial Pearson Educación, Prenctice Hall,Cap.12, pag 456. [ Links ]
37 Callister, D. W., y Coautores Introducción a la ciencia e ingeniería de los materiales 2 ,Editorial Reverte, Cap 16, pag 509, año 2000. [ Links ]
38 Morrison,T.R.,Boyd, R.N., Quimica Orgánica, Quinta edición, Editorial Addison Wesley Longman de México S.A., México 1998, Cap 36. pag 1212. [ Links ]
39 Vela,V. M. C. Álvarez, B S., Zaragozá C. J. L, Ciencia y tecnología de polímeros, Editorial Universidad Politécnica de Valencia, Cap. 1 pag 13, España 2006. [ Links ]
40 Dos Reis,R.C,Brito D.R.,Mesquita, c.j., Evaluación de la estabilidad del color del iris en prótesis oculares, Journal Brazilian Dental ,Vol 19, Issue 4, 2008 [ Links ]
41 Serrano G.C., Estudio in vitro de la adherencia de candida albicans a las resinas acrílicas, Universidad Complutense De Madrid, Facultad de Odontología Departamento de Estomatología III (Medicina y Cirugía Bucofacial), Tesis doctora, pag . 17, Madrid 2002. [ Links ]
42 Deacon, B. S., Orbital implants and ocular prostheses: A comprehensive review, Journal ophthalmic Medical Technology vol. 4 Issue 2 Agosto de 2008 [ Links ]
43 Patil, B. B., Meshramkar, R., Nauveen, B. H., Patil, N. H., Ocular Prosthesis: A Brief Review and Fabrication of an Ocular Prosthesis for a Geriatric Patient, Gerodontology, Vol 25 Issue 3 pág. 57-62 2008 [ Links ]
44 Hughes, O. M., Anatomy of the anterior Eyes Ocularists, Journal Of Ophthalmic Prosthetics, pág 25 [ Links ]
45 Guttal S.S., Patil N. P., Vernekar.N., Porwal Mit, A Simple Method of Positioning the Iris Disk on a Custom-Made Ocular Prosthesis. A Clinical Report, Journal Of Prosthodontics, Vol.17 Issue 3, Pag. 223 - 227 [ Links ]
46 Echavarría ,J.J.,y Coautores, El manual de odontología, Editorial Mason, pág. 611 España 1994. [ Links ]
47 Taylor D. T., Clinical Maxillofacial Prosthetics, Editorial Quintessence Pub. Co, Michigan,pag 233, USA 2000 [ Links ]
48 Farhan K. S, Himanshu. A, Prosthetic management of ocular defect: Esthetics for social acceptance, Journal of Indian Prosthodontic Society. Vol 8, Issue 2. June 2008. [ Links ]
49 Diario oficial República de Colombia, Congreso de la República, Ley 37 Marzo De 1997. [ Links ]
50 Diario oficial República de Colombia, Ministerio de protección social, Decreto 1030 de marzo 30 de 2007 [ Links ]
51 Diario oficial República de Colombia, Ministerio de la Protección social, Resolución 4396 del 12 Consultado en: de Noviembre de 2008. [ Links ]
52 Departamento Administrativo Nacional de Estadísticas DANE, Necesidades básicas insatisfechas. Boletín censo general. Colombia 2005. [ Links ]