Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Investigaciones Andina
Print version ISSN 0124-8146
Investig. andina vol.13 no.23 Pereira Sept. 2011
CONCORDANCIA INTEROBSERVADORES EN RETINOSCOPÍA ESTÁTICA ENTRE DOCENTES Y ESTUDIANTES DE OPTO METRÍA DE UNA INSTITUCIÓN UNIVERSITARIA DE BOGOTÁ, COLOMBIA
INTER-OBSERVER AGREE MENT OF A STATIC RETINOSCOPY STUDY BETWEEN OPTO METRY TEAC HERS AND COLLEGE STUDENTS AT AN INSTITUTION IN BOGOTA , COLOMBIA
CONCORDÂNCIA INTEROBSERVADORES EM RETINOSCOPIA ESTÁTICA ENTRE DOCENTES E ESTUDANTES DE OPTO METRIA DE INSTITUIÇÃO UNIVERSITÁRIA DE BOGOTÁ (COLÔMBIA)
Diana García Lozada*
* Docente del Programa de Optometría de la Fundación Universitaria del Área Andina, Bogotá. Correo electrónico: digarcia6@areandina.edu.co
Resumen Introducción: los docentes de optometría al evaluar estudiantes aceptan una diferencia de ±0,50D en la retinoscopía, pero no se ha valorado estadísticamente si es adecuado para ametropías bajas y altas. El objetivo fue comparar la concordancia interobservadores en retinoscopía entre docentes y estudiantes para ametropías altas y bajas.
Metodología: estudio de concordancia entre 4 observadores en 40 ojos; 20 con ametropías altas y 20 con bajas, y muestreo no probabilístico por conveniencia. Análisis estadístico con coeficiente de correlación intraclase y método gráfico de límites al 95%.
Resultados: concordancia en el equivalente esférico entre cuatro examinadores 0,78; defectos bajos 0,86 y altos 0,67. Margen de error entre docentes ±0,87D y estudiantes ±3,15D. En defectos bajos ±0,61D para docentes y ±0,80D para estudiantes y en defectos altos ±1,10D y ±4,22D respectivamente.
Conclusión: hubo mayor confiabilidad en retinoscopía entre docentes. Se deben formular estrategias de enseñanza que permitan reducir los márgenes de error obtenidos.
Palabras clave: Optometría; Retinoscopía; Errores de Refracción; Reproducibilidad de Resultados; Variaciones Dependientes del Observador.
Abstract
Introduction: optometry teachers to assess students, accept a difference of ±0,50D in the retinoscopy but have not statistically evaluated, whether it is suitable for low and high ametropias.The objective of this study was to compare the interobserver agreement between optometry teachers and students in a study of static retinoscopy for high and low refractive errors.
Methods: agreement study between 4 observers in 40 eyes, 20 with high and 20 with low refractive errors. Convenience non-probability sampling was performed. Statistical analysis performed with the intra-class correlation coefficient and graphical method of 95% limits of agreement.
Results: concordance in spherical equivalent between four examiners was 0.78, 0.86 for low defects and 0.67 for high errors. Margin of error between teachers was ±0.87D and students ±3.15D. In low defects was ±0.61D for teachers and ±0.80D for students and in high defects ±1.10D and ±4.22D, respectively. Conclusions: retinoscopy reliability was higher among teachers. Teaching strategies should be formulated to allow a reduction in the obtained margins of error.
Keywords: Optometry; Retinoscopy; Refractive Errors; Reproducibility of results; Interobserver Variation.
Resumo Introdução: ao avaliar estudantes, docentes de Optometria, aceitam uma diferença de ±0,50D na retinoscopia, mas ainda não foi avaliado estatisticamente se é adequado para as ametropias baixas e altas. O objetivo foi comparar a concordância intraobservadores em retinoscopia entre docentes e estudantes para ametropias altas e baixas.
Metodologia: estudo de concordância entre quatro observadores em 40 olhos, 20 com ametropias altas e 20 com baixas, e amostragem não probabilística por conveniência. Análise estatística com coeficiente de correlação intraclasse e método gráfico de limites.
Resultados: concordância no equivalente esférico entre quatro examinadores 0,78; defeitos baixos, 0,86 e altos 0,67. Margem de erro entre docentes ±0,87D e estudantes ±3,15D. Em defeitos baixos ±0,61D para docentes e ±0,80D para estudantes e em defeitos altos ±1,10D e ±4,22D respectivamente.
Conclusão: maior confiabilidade em retinoscopia entre docentes. Se requerem estratégias de ensino que permitam reduzir as margens de erro. Concordância interobservadores em retinoscopia estática entre docentes e estudantes de Opto metria de instituição universitária de Bogotá (Colômbia)
Palavras chave: Optometria; Retinoscopia; Erros de Refracção; Reprodutibilidade de Resultados; Variações Dependentes do Observador.
Fecha de recibo: Mayo/2011
Fecha aprobación: Agosto/2011
Introducción
La retinoscopía estática es la prueba objetiva que se utiliza para determinar el estado refractivo del ojo, mientras la acomodación se mantiene relajada a través de la fijación binocular a distancia. Su importancia radica en que es usualmente la primera técnica que se hace al evaluar la refracción ocular; los hallazgos retinoscópicos sirven como confirmación independiente de los resultados subjetivos. La retinoscopía se practica en pacientes que colaboren pero también puede realizarse en niños, enfermos mentales, pacientes de baja visión, no colaboradores o con histeria ocular; de este modo su resultado puede ser la base de la corrección óptica aun cuando los pacientes no den respuestas subjetivas fiables (1) Con una buena medición objetiva, el profesional puede juzgar la fiabilidad y pertinencia de las respuestas del paciente a la prueba subjetiva (2).
La retinoscopía estática es confiable cuando la realiza un profesional experimentado y puede considerarse como la prueba de oro estándar para determinar el error refractivo. Sin embargo, se conoce que presenta variabilidad intra e interobservador (3) por factores del evaluador, del paciente, de la técnica y de los instrumentos de medición. Quienes no tienen tanta experiencia realizando retinoscopía deben evitar acomodar mientras evalúan un paciente, porque esto reduce aún más la fiabilidad y la precisión. Por todo esto pueden ser comunes errores de 1,00 D o más (4).
En el ámbito universitario se observan diferencias entre los resultados de la retinoscopía de docentes y estudiantes, las cuales se atribuyen a errores por la inexperiencia de estos últimos e incluso se consideran normales dentro de la curva de aprendizaje. Los docentes aceptan una diferencia máxima de ±0,50 D en el resultado de la refracción, pero son valores estimados por estudios realizados en Reino Unido, Australia y Estados Unidos los que explican cómo defectos refractivos generalmente se miden con una precisión no mayor a ±0,25 D para defectos bajos y, tal vez, ±0,50 D para defectos altos (5).
En Colombia esa diferencia no ha sido evaluada estadísticamente, como si ese valor debiera aceptarse para ambas. Esto puede tener implicaciones en futuras investigaciones clínicas sobre defectos de refracción, cuyas mediciones son hechas por diferentes evaluadores y también para docencia, ya que involucra la validez y confiabilidad de las pruebas objetivas de refracción.
Las diferencias en los resultados de la refracción entre profesionales se pueden atribuir a distintas fuentes de error, tales como el punto de neutralización que el observador considere, el posible error en la distancia de trabajo, la incertidumbre en el poder del lente de prueba (si no se utilizan los mismos lentes y si estos no tienen una potencia exacta), el error en la distancia al vértice del lente de prueba, y factores fisiológicos como la acomodación del paciente o el examinador.
Al convertir los errores estimados en unidades de desviación estándar y reunir todos los factores, se obtiene un estimado de la medida del error en el resultado de la retinoscopía: el 68% de los errores estarán entre ±0,38 D y el 95% entre ±0,76 D, siendo la distancia de trabajo la principal fuente de error. Estos valores aplican para el error del resultado con relación al verdadero valor de la retinoscopía y no a comparaciones entre examinadores, ya que si usan los mismos lentes de prueba disminuyen las fuentes de incertidumbre, y además el análisis se restringe solamente a defectos esféricos que no aplica para cilindros y ejes (5).
El objetivo de la investigación fue determinar la concordancia interobservadores en retinoscopía estática entre docentes y estudiantes para ametropías altas y bajas, en una institución universitaria de Bogotá.
Materiales y métodos
Se diseñó un estudio de concordancia entre 4 observadores (dos docentes y dos estudiantes de optometría de noveno semestre), con valoración de forma ciega de la retinoscopía estática en 40 ojos de 40 pacientes. Se calculó el número de pacientes requeridos para el tamaño de muestra (6) con un error tipo I de 0,05; error tipo II 0,10; kappa hipótesis nula 0,80 y kappa hipótesis alterna 0,90. El resultado arrojado es de 39, por lo cual se seleccionó una muestra de 40 ojos; 20 con ametropías bajas y 20 con ametropías altas.
La población de pacientes constituida por estudiantes de optometría de la institución, docentes, administrativos y quienes asistieran a la consulta de optometría funcional de la Clínica de Optometría de la Universidad que aceptaran participar del estudio. Se realizó muestreo no probabilístico por conveniencia y consecutivo hasta completar 20 pacientes para cada uno de los grupos: el de ametropías bajas (hipermetropía menor o igual a 2,00 D, miopía menor de 3,00 D o astigmatismo menor de 1,00 D) y grupo de ametropías altas (hipermetropía mayor o igual a 2,25 D, miopía mayor o igual a 3,25 D o astigmatismo mayor o igual a 1,00 D).
Criterios de inclusión: edad entre 18 y 60 años, ser colaborador, medios oculares transparentes, ametropía esferocilíndrica a la retinoscopía estática y ausencia de ectasia corneal o de astigmatismo irregular. No se admitieron pacientes con diabetes, alteraciones acomodativas tipo exceso, estrabismo, nistagmo, afaquia o pseudofaquia que hubieran tenido cirugía refractiva, ni usuarios de lentes de contacto. Los examinadores: dos docentes de práctica clínica de la facultad de optometría graduados de la misma universidad en el año 1999, y dos estudiantes de 9° semestre de optometría con los promedios de calificaciones más altos del curso. En ambos casos los observadores utilizaron la mejor corrección óptica al realizar la retinoscopía.
Se hizo control de sesgos y errores a través de la estandarización de los instrumentos y los procedimientos clínicos. Todas las retinoscopías se realizaron en el mismo: consultorio, forópter y retinoscopio de banda (modelo 18200 de Welch Allyn®); este último con una cinta que marcaba la distancia de trabajo de 50 cm para medir desde el plano del forópter. El punto de inicio fueron lentes de +2,00 D en ambos ojos. El punto de fijación fue el nivel de 20/200 en visión lejana y la luz del consultorio se mantuvo apagada durante el procedimiento. Al finalizar cada examinador volvía los lentes al punto de inicio.
Los examinadores desconocían los datos de la agudeza visual de los pacientes, la corrección en uso o los datos obtenidos por los otros examinadores. Se evaluaron ambos ojos, primero el derecho tenido en cuenta en el análisis estadístico. Fue aleatorio el orden en que los cuatro observadores realizaron la retinoscopía a cada paciente para evitar sesgos por cansancio.
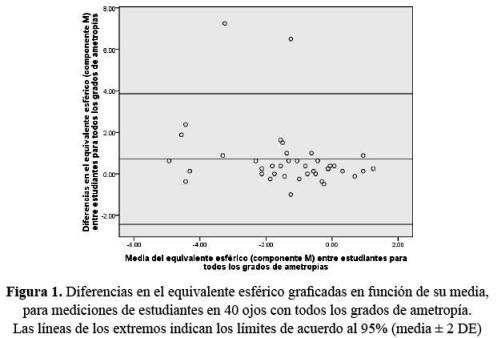
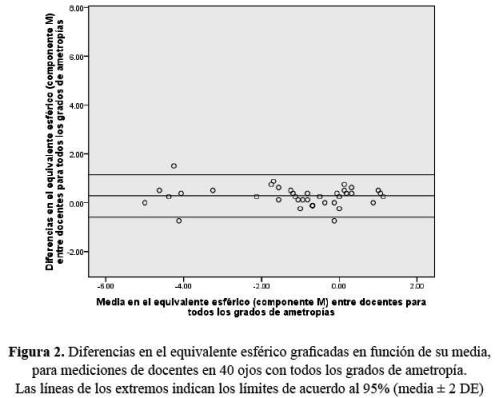
Para el análisis estadístico se utilizó el programa SPSS versión 16.0. Se obtuvo el coeficiente de correlación intraclase para confiabilidad del 95% y poder del 90%. También se utilizó el método gráfico de Bland y Altman (7) de límites de acuerdo al 95%. Son gráficos de dispersión que permiten evaluar la concordancia entre dos medidas y representan la diferencia entre cada pareja de valores en función de la media de cada pareja de valores. El sesgo se evalúa estadísticamente como la media de las diferencias comparada con cero; si no hay sesgos, los puntos se distribuirán de forma aleatoria a uno y otro lado de la recta que representa la media de las diferencias entre medidas. Además se definen los límites de acuerdo o de concordancia al 95% (media ± 2 desviaciones estándar) que permiten valorar la significación clínica de los resultados obtenidos.
El estudio siguió los lineamientos de la Declaración de Helsinki de la Asociación Médica Mundial y también de la Resolución 8430 de 1993 de la República de Colombia, por la cual se establecen las normas científicas, técnicas y administrativas para la investigación en salud; de acuerdo al Artículo 11 se clasificó en la categoría de investigación con riesgo mínimo. El protocolo de la investigación fue revisado y aprobado por el Comité de Ética en Investigación de la Universidad del Rosario, incluyendo los consentimientos informados de examinadores y pacientes, que fueron firmados de forma previa a la realización de las pruebas.
Análisis estadístico de datos refractivos
Si al realizar el análisis estadístico de concordancia de una fórmula esferocilíndrica se procesan los datos de los tres parámetros por separado (esfera, cilindro y eje), el resultado es incongruente (8) porque hay que tener en cuenta la interacción entre ellos. Según Bullimore (9) una de las limitaciones de los estudios que comparan resultados refractivos ha sido el análisis estadístico del componente astigmático. Algunos no han tenido en cuenta los datos astigmáticos (4) o los análisis han sido inapropiados.
Es posible obtener una solución a este problema utilizando métodos que permiten calcular variables derivadas que pueden analizarse estadísticamente de forma más adecuada. Según Thibos (10), los métodos estadísticos estándar se logran aplicar a datos refractivos si esfera, cilindro y eje se convierten a una representación de series de Fourier expresada con 3 coeficientes con unidades en dioptrías, que significan los parámetros de un lente delgado como sus componentes ortogonales: M es el equivalente esférico y equivale al valor dióptrico que corresponde al círculo de mínima confusión del intervalo de Sturm producido por la potencia astigmática en cuestión, es decir, representa el valor dióptrico que llevaría el círculo de mínima confusión a la retina; J0 y J45 son dos cilindros cruzados de Jackson, uno en eje 0º con poder J0, el otro con eje 45º y poder J45 es decir, un dato J de 0,50 D corresponde a un poder cilíndrico total de 1,00 D. Un valor J0 positivo corresponde a un astigmatismo con la regla y un valor J0 negativo representa un astigmatismo contra la regla. Un valor J45 positivo corresponde a un astigmatismo con eje entre 0 y 90º y un valor J45 negativo representa un astigmatismo con eje entre 90 y 180º.
Los términos astigmáticos se obtienen mediante las siguientes ecuaciones:
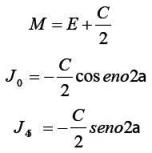
Esta forma de notación resulta útil para cuantificar diferencias entre valores de potencias dióptricas (8). Asimismo, Thibos (10) indica la utilidad de este método para evaluar la confiabilidad y repetibilidad de las medidas del error refractivo.
Resultados
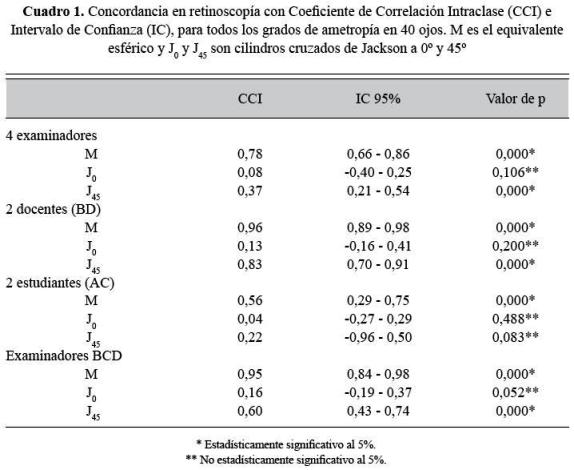
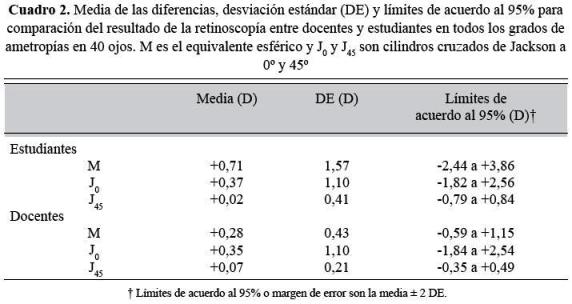
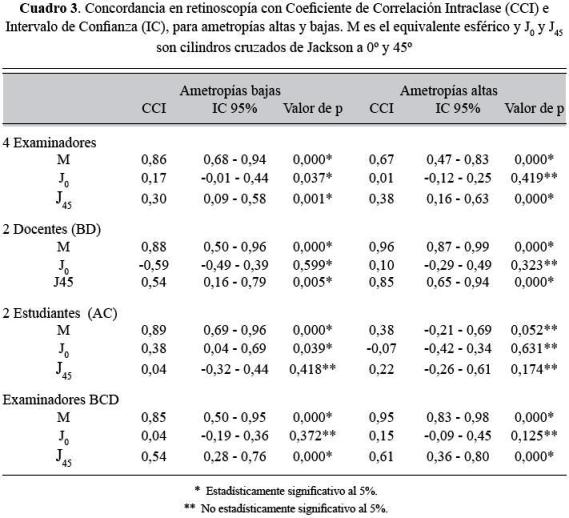
La edad media de los pacientes fue 29,8 años; desviación estándar 11, mínimo 18 y máximo 59. El 55% de los pacientes fueron de sexo femenino, 47,5% eran estudiantes de optometría, 7,5% docentes de optometría, 35% personal administrativo de la institución y 10% pacientes de la clínica de optometría. Los defectos refractivos medidos por los examinadores iban desde -7,25 hasta +2,00 D (equivalente esférico). La cantidad mínima de astigmatismo fue 0,25 y la máxima fue 6,00 D. Los resultados de concordancia en retinoscopía se presentan en el cuadro 1 y los márgenes de error se muestran en el cuadro 2.
Ametropías en general: la mayor concordancia encontrada para el componente M se dio entre los dos docentes, siendo muy alta y similar a la encontrada al comparar entre los tres examinadores BCD, similar al comportamiento de J45. Según el método gráfico en el componente M hubo diferencia sistemática, representada por la desviación respecto al cero de la línea horizontal que representa la media. Hay valores extremos para ambos: docentes y estudiantes, es decir, fuera de dos desviaciones estándar. Es evidente el margen de error mayor entre los estudiantes (Figuras 1 y 2).
Ametropías bajas: la concordancia fue buena para todas las comparaciones. Los resultados se muestran en el cuadro 3.
Con el método gráfico el sesgo observado para el componente M fue similar en ambos casos (aproximadamente +0,25 D). Sin embargo, el margen de error fue menor en docentes que en estudiantes. En cuanto al componente J0, los resultados en ambos casos fueron similares: poco sesgo y el margen de error es similar.
Ametropías altas: la mayor concordancia en el componente M se obtuvo para docentes y se mantiene en un valor similar al incluir en el análisis al estudiante C; entre estudiantes no hubo concordancia por ninguno de los métodos estadísticos y el único componente fue M que no dio significativo (Ver cuadro 3). En el caso de J0, al igual que en las dos comparaciones anteriores para ese componente, no se observaron diferencias entre los resultados para estudiantes y docentes, con un margen de error en ambos casos de 3,00 D. La concordancia para J45 fue mayor en docentes con un margen de error de 0,55 D, que es la mitad del margen de error de los estudiantes (1,14 D).
Discusión
Se halló la concordancia en retinoscopía estática entre cuatro evaluadores, estandarizando algunas de las fuentes de variabilidad de la técnica (error en la distancia de trabajo, incertidumbre en el poder del lente de prueba, acomodación del sujeto evaluado) y tratando de minimizar la variabilidad fisiológica de los pacientes. Sin embargo, se mantuvo una fuente de variabilidad que fue el posible grado de imprecisión de los observadores, el cual es importante valorar porque se relaciona con la evaluación que los docentes hacen de las destrezas clínicas de los estudiantes de optometría.
La concordancia general (entre los cuatro examinadores para todas las ametropías) para el equivalente esférico (M) fue bueno. La concordancia en el componente J45 fue débil; mala para defectos bajos, y débil para defectos altos. Este resultado para J45 y la ausencia de concordancia para J0 indican que los examinadores observaron tipos de astigmatismo diferentes con ejes no concordantes.
Al comparar entre docentes y estudiantes el grado, de acuerdo para el equivalente esférico, tal como se podía esperar por su experiencia fue mayor para los docentes, especialmente en defectos altos con márgenes de error más estrechos. También la concordancia para J45 entre dos docentes fue buena. Esto último se corroboró mediante el método gráfico en el cual se obtuvo un margen de error del doble entre estudiantes para el componente J45. Como era de esperarse la concordancia de los docentes fue mejor de acuerdo con los resultados obtenidos por Safir, quien observó que la fiabilidad podía ser hasta tres veces mayor con los examinadores más expertos (11), igual que la concordancia entre docentes para el equivalente esférico en defectos altos que para bajos. Y aunque la concordancia en defectos bajos es aún buena, la mejor concordancia obtenida en ametropías altas corrobora la idea que en los defectos altos es más fácil ser exacto al neutralizar el reflejo retinoscópico.
Además del análisis realizado por parejas de examinadores en 40 ojos de 40 pacientes, también se efectuó una comparación entre tres evaluadores, lo cual permitió identificar que la concordancia para el equivalente esférico igualmente fue muy buena, al incluir en el análisis a los dos docentes y uno de los estudiantes; por consiguiente fueron los datos del otro estudiante los que afectaron los coeficientes de concordancia. Esta misma comparación entre tres examinadores se hizo para defectos altos y bajos: para el equivalente esférico en los defectos bajos el coeficiente fue similar en todos los análisis, es decir, la concordancia siempre fue buena. Para los defectos altos, al igual que en el caso del total de los pacientes, la concordancia mejoró al excluir del análisis al mismo estudiante, siendo prácticamente igual a la concordancia obtenida solo entre docentes. Ambos estudiantes fueron seleccionados para la investigación por su buen promedio de calificaciones; sin embargo, el error de uno de ellos fue el que redujo la concordancia.
Los límites de acuerdo para la retinoscopía hallados en el presente estudio son mayores que los reportados por Perrigin et al., quienes evaluaron las refracciones de tres examinadores en un grupo de estudiantes de optometría y encontraron que el 98% de los valores de los equivalente esféricos estaban entre ±0,50 D.23 Los límites de acuerdo encontrados en el presente estudio entre los dos docentes para el 95% de los equivalentes esféricos fueron ±0,87 D. Los amplios límites de acuerdo obtenidos en este estudio podrían atribuirse en parte a las características del diseño, tales como el enmascaramiento de los examinadores respecto a los datos de los otros evaluadores o la ausencia de datos de la historia clínica para correlacionar. En otras investigaciones e incluso en las condiciones habituales de un examen optométrico, se tienen datos que pueden ayudar a minimizar errores como la agudeza visual del paciente, la queratometría o su corrección en uso. La repetibilidad o confiabilidad de los métodos para medir el error refractivo es una consideración importante en las decisiones para el manejo del paciente y en la interpretación y el diseño de investigaciones. Rosenfield y Chiu (12) concluyeron que un cambio en el defecto refractivo de al menos ±0,50 D es significativo. Asimismo, en 1996, Goss y Grosvenor realizaron una revisión de artículos que estudiaban la confiabilidad de refracciones repetidas por el mismo examinador (intraexaminador) y la comparación de los resultados obtenidos por diferentes examinadores (interexaminador); la confiabilidad intra e interexaminador para la refracción subjetiva en la mayoría de los estudios estuvo cerca del 80% de acuerdo dentro de ±0,25 D y 95% de acuerdo, dentro de ±0,50 D para el equivalente esférico, poder esférico y poder cilíndrico (13).
Según el método gráfico utilizado en este estudio, la mejor concordancia se obtuvo en el componente J0 para ametropías bajas (margen de error de 0,23 D) tanto para docentes como para estudiantes; es lógico que en ametropías bajas los componentes J sean también bajos y que por eso la concordancia haya sido mejor. La peor concordancia se dio en el componente M (equivalente esférico) de los estudiantes para defectos altos, lo cual indicaría que los casos de ametropías altas son complejos de neutralizar para los estudiantes. Igualmente no hubo en ningún caso concordancia para ambos componentes J entre estudiantes. Durante el proceso de aprendizaje de la técnica retinoscópica la detección de la orientación correcta de los ejes es con frecuencia la mayor dificultad para los estudiantes, especialmente si son oblicuos, lo cual explicaría los resultados obtenidos respecto a los componentes J entre estudiantes.
El análisis estadístico utilizado en este estudio coincide con el que planteó MacKenzie (14), quien halló que las refracciones realizadas por diferentes optómetras profesionales pueden diferir en el componente M en 0,75 D, valor similar a lo encontrado en este estudio para los docentes. Sin embargo, aquel estudio utilizó un paciente y 40 examinadores.
Al igual que los resultados reportados por los estudios de Jorge et al (15, 16), la mayor variabilidad se presenta en el componente M. Ellos lo atribuyen a la actividad acomodativa del paciente. Sin embargo, en este estudio el aspecto acomodativo se trató de minimizar por lo que la variación se aplica a los observadores.
Harvey et al. (17) evaluaron la reproducibilidad de la retinoscopía y la autorrefractometría en niños, y encontraron que no hubo relación con la cantidad de defecto refractivo; por el contrario, en este estudio se encontró que la concordancia en el equivalente esférico fue mejor para defectos bajos.
Teniendo en cuenta otro aspecto, Bullimore et al. encontraron una diferencia significativa en los resultados de dos refraccionistas (-0,12 D) a pesar de la similitud en su formación y entrenamiento (9, 14). En el presente estudio la diferencia es de +0,28 D entre docentes, quienes también tienen la misma formación y entrenamiento y se ciñeron estrictamente al protocolo diseñado para el estudio. Por lo tanto la diferencia hallada puede deberse a que tengan un criterio diferente al juzgar el punto de neutralidad (fuente de error en la retinoscopía).
Aunque hay varios estudios publicados que comparan diferentes técnicas de refracción, no se encontró durante la revisión bibliográfica algún estudio que cotejara el desempeño de docentes y estudiantes ni diferentes grados de ametropía. A ello se pueden atribuir los márgenes de error encontrados ya que se esperan datos menos confiables de evaluadores sin experiencia. La concordancia disminuyó a causa de uno de los estudiantes porque al ser excluido de los análisis, el grado de acuerdo mejoró notablemente.
Al realizar un estudio para evaluar la repetibilidad de la refracción, se puede cometer el error que los examinadores conozcan la lensometría, los datos de las retinoscopías de los otros examinadores y el error refractivo (9, 12, 14), lo cual puede reducir la variabilidad entre examinadores. En el presente estudio los examinadores no conocían ningún dato refractivo o visual de los pacientes; además, se controló que al iniciar la retinoscopía el forópter tuviera las esferas de ambos ojos en +2,00 D y los cilindros y ejes en cero, y que el examinador no conociera el dato retinoscópico obtenido por el examinador anterior.
Con el objeto de obtener condiciones ideales para la realización de la retinoscopía, se incluyeron pacientes sanos y colaboradores en los cuales fuera fácil visualizar las sombras retinoscópicas, pero así los resultados no pueden ser aplicados a todo tipo de situaciones. Para la evaluación de los estudiantes durante las prácticas con pacientes, en muchos casos esas condiciones no se cumplen, especialmente si los pacientes presentan problemas acomodativos, opacidades de los medios, pupilas excesivamente mióticas o midriáticas, etc. Se recomienda realizar estudios similares que incluyan todo tipo de pacientes: niños, pacientes con patologías oculares o en quienes las sombras sean difíciles de neutralizar, para que los resultados se puedan generalizar a la población.
Por otra parte, la aplicación de los resultados del presente estudio puede ser compleja teniendo en cuenta que los componentes J0 y J45, no se miden durante la retinoscopía. No obstante es sencillo aplicar los que se refieren el componente M cuyo cálculo es simple y familiar para los optómetras.
En conclusión: en cuanto al equivalente esférico la concordancia en los cuatro examinadores fue buena; en los docentes, muy buena, y para estudiantes moderada. La retinoscopía estática realizada por los docentes tiene buena confiabilidad y es más repetible que la de los estudiantes. Los docentes tuvieron buena concordancia para defectos bajos y altos, y los estudiantes obtuvieron acuerdo solamente en defectos bajos.
A pesar que los resultados muestran límites de acuerdo ligeramente mayores a los reportados en otros estudios, la diferencia de ±0,50 D en el efecto de la refracción que aceptan los docentes de optometría al evaluar la práctica de los estudiantes, está acorde con lo que han arrojado múltiples investigaciones internacionales. Aunque solo participaron dos estudiantes, se recomienda establecer estrategias pedagógicas dirigidas a los alumnos de práctica clínica, que permitan reducir la variabilidad interobservador, mejorar sus destrezas y, por tanto, la confiabilidad de sus retinoscopías.
Agradecimientos
La autora agradece a la Fundación Universitaria del Área Andina, Bogotá, por el apoyo financiero para la realización de la investigación y al Profesor Milciades Ibáñez docente de la especialización en Epidemiología de la Universidad del Rosario, por la asesoría en el análisis estadístico.
REFERENCIAS
1. Campbell CE, Benjamin WJ & Howland HC. Objective refraction: Retinoscopy, Autorefraction, and Photorefraction. In: Benjamin WJ. Borish's Clinical Refraction. Philadelphia: W.B. Saunders Company; 1998. p. 559-628. [ Links ]
2. Safir A, Kulikowski C, Crocetti AF, I-Hwa Kuo M & Deuschle K. A new method of vision care delivery. Health Services Reports 1973; 88: 405-415. [ Links ]
3. Zadnik K, Mutti D & Adams A. The repeatability of measurement of the ocular components. Invest Ophthalmol Vis Sci 1992; 33: 2325-2333. [ Links ]
4. Wirtschafter JD & Schwartz GS. Retinoscopy. In: Tasman W, Jaeger EA. Duane's Ophthalmology. Pennsylvania: Lippincott Williams & Wilkins; 2007. [ Links ]
5. Smith G. Refraction and visual acuity measurements: what are their measurement uncertainties? Clin Exp Optom 2006; 89 (2): 66-72. [ Links ]
6. Bland JM & Altman DG. Statistical methods for assessing agreement between two methods of clinical measurement. Lancet 1986; 1: 307-310. [ Links ]
7. Pérez A, Rodríguez N, Gil JFA & Ramírez GA. Programa Tamaño de Muestra 1.1. Un programa sistematizado para estimar el tamaño de la muestra requerido para diseños de investigación. V1.1. Pontificia Universidad Javeriana. Bogotá, Colombia; 2001. [ Links ]
8. Muñoz-Escrivá L & Furlan WD. Representación matricial, vectorial y escalar de la potencia dióptrica. Ver y oír Octubre 2000; 521-527. [ Links ]
9. Bullimore MA, Fusaro RE & Adams CW. The Repeatability of Automated and Clinician Refraction. Optom Vis Sci 1998; 75:617-622. [ Links ]
10. Thibos LN, Wheeler W & Horner D. Power vectors: An application of Fourier Analysis to the description and statistical analysis of refractive error. Optom Vis Sci 1997; 74: 367-375. [ Links ]
11. Taylor S. Retinoscopía. In: Edwards K, Llewellyn R. Optometría. España: Ediciones Científicas y Técnicas, S.A.; 1993. pp. 85-96. [ Links ]
12. Rosenfield M & Chiu NN. Repeatability of subjective and objective refraction. Optom Vis Sci 1995; 72: 577-579. [ Links ]
13. Goss DA & Grosvenor T. Reliability of refraction - a literature review. J Am Optom Assoc 1996; 67(10): 619-30. [ Links ]
14. MacKenzie GE. Reproducibility of sphero-cylindrical prescriptions. Ophthal Physiol Opt 2008; 28: 143-150. [ Links ]
15. Jorge J, Queiros A, Almeida J & Parafita M. Retinoscopy/Autorefraction: Which is the best starting point for a noncycloplegic refraction? Optom Vis Sci 2005; 82: 64-68. [ Links ]
16. Jorge J, Queiros A, González-Méijome J, Fernandes P, Almeida JB & Parafita MA. The influence of cycloplegia in objective refraction. Ophthal Physiol Opt 2005; 25: 340-345. [ Links ]
17. Harvey EM, Miller JM, Wagner LK & Dobson V. Reproducibility and accuracy of measurements with a hand held autorefractor in children. Br J Ophthalmol 1997; 81:941-948. [ Links ]