Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Investigaciones Andina
Print version ISSN 0124-8146
Investig. andina vol.16 no.29 Pereira July 2014
Organización y gestión de la red de atención para la baja visión en Colombia1
Organization and management network for health care in low vision in Colombia
Organização e gestão de rede de cuidados de saúde na baixa visão na Colômbia
Martha Liliana Hernández Padilla*, María del Pilar Oviedo Cáceres**, Myriam Ruiz Rodríguez***
1 Artículo derivado de la investigación condiciones de acceso potencial desde la oferta a los servicios de salud de baja visión en Colombia. Fecha de inicio: Junio de 2011. Fecha de finalización: Agosto de 2012. Financiada por la Universidad Santo Tomás, Seccional Bu-caramanga y la Cátedra UNESCO en Salud Visual y Desarrollo, a través de la subvención otorgada por el Ayuntamiento de Cerdañola del Vallés.
* Optómetra. Mg. Salud Pública. Universidad Santo Tomás, Colombia. Centro Asociado Suramericano Cátedra UNESCO en Salud Visual y Desarrollo. Docente Facultad de Op-tometría. mlilianah@gmail.com
** Optómetra. Mg. Salud Pública, Mg. Educación para la Salud. Universidad Santo Tomás, Colombia. Centro Asociado Suramericano Cátedra UNESCO en Salud Visual y Desarrollo. Docente Facultad de Optometría poviedoc@hotmail.com
*** Enfermera. Mg. Sistemas de Salud. Doctora en Ciencias de la Salud Pública. Profesora Titular Departamento de Salud Pública, Universidad Industrial de Santander. Myriam.100@gmail.com
Resumen
Introducción: los servicios de baja visión buscan rehabilitar a las personas con esta discapacidad visual. Esta investigación es la primera que aborda las características del sistema de salud en términos de gestión y organización de la red de atención en Colombia, desde la perspectiva de los prestadores de servicios.
Método: estudio descriptivo de tipo cualitativo, bajo el modelo teórico de Andersen y colaboradores, que utilizó para el análisis el diseño metodológico de Taylor & Bogdan.
Resultados: las instituciones prestadoras de servicios se ven obligadas a buscar acciones gerenciales para sobrevivir en un sistema de salud basado en el managed care y la competencia regulada.
Conclusiones: no se identifica una ruta clara de atención, debido al desconocimiento de los profesionales, así como la ausencia de normas que garanticen la referencia y contrareferencia.
Palabras clave
Gestión de Servicios de Salud; Sistema de Salud; Acceso a la Atención de Salud; Organización; Baja Visión; Visión Subnormal. (fuente: DeCS, BIREME).
Abstract
Introduction: the low vision services seek to rehabilitate people with these visual disabilities. This research is the first that addresses the characteristics of the health system in terms of management and organization of care network in Colombia, from the perspective of service providers.
Method: a descriptive qualitative, under the theoretical model of Andersen et al, which used to analyze the methodological design of Taylor & Bogdan.
Results: the service institutions are forced to seek managerial actions to survive in a health system based on managed care and regulated competition.
Conclusions: no clear route due to lack of care professionals as well as the absence of rules ensuring reference and counter is identified.
Key words
Health Management; Health Systems; Access to Health Care; Organization; Low Vision; Subnormal Vision. (Fuente: MeSH)
Resumo
Introdução: os serviços de baixa visão procuram reabilitar pessoas com essa deficiência visual. Esta pesquisa é a primeira que aborda as características do sistema de saúde, em termos de gestão e organização da rede de atenção, na Colômbia, a partir da perspectiva dos prestadores de serviços.
Método: qualitativa descritiva, sob o modelo teórico de Andersen et al, que usou para analisar o desenho metodológico de Taylor & Bogdan.
Resultados: as instituições de serviços são obrigados a buscar ações gerenciais para sobreviver em um sistema de saúde com base na atenção gerenciada e concorrência regulada.
Conclusões: nenhuma rota clara devido à falta de profissionais de cuidados, bem como a ausência de normas que garantam referência e contra é identificado.
Palavras Chave
Gestão de Serviços de Saúde; Sistema de Saúde; Acesso aos Cuidados de Saúde; Baixa Visão; Visão Subnormal. (fonte: DeCS, BIREME).
Fecha de recibo: Noviembre/2013
Fecha aprobación: Julio/2014
Introducción
Los servicios de tratamiento de la baja visión se dirigen a las personas con una visión residual (entendida esta como aquella agudeza visual disminuida que les permite planificar o realizar alguna tarea determinada), que puede utilizarse y mejorarse mediante ayudas específicas, tales como lupas, telescopios, filtros entre otros. Las personas que pueden beneficiarse de los servicios de tratamiento de la baja visión, son aquellas clasificadas según la OMS con: "discapacidades visuales moderadas (para pacientes con una agudeza visual inferior a 6/18 y superior a 6/60)", "discapacidades visuales severas (para pacientes con una agudeza visual inferior a 6/60 y superior a 3/30)" y "ceguera con agudezas visuales de 3/60 a 1/60" (1).
Los servicios para dar atención a este grupo poblacional, están enfocados a proporcionar el cuidado, mediante el uso de dispositivos, entrenamiento en la utilización efectiva de la visión residual, y asesoramiento sobre las habilidades de orientación y movilidad, con el fin de fomentar y promover la vida social, profesional y educativa (1). Es así como la rehabilitación de la baja visión, tiene como objetivo dotar a las personas de todo tipo de técnicas, estrategias y recursos que les permitan realizar las actividades cotidianas, participando de forma eficaz en cualquier entorno (educativo, laboral, cultural, de ocio) para conseguir una integración social normalizada (2, 3).
El acceso a los servicios de baja visión define las oportunidades que los pacientes tienen para incorporarse a las actividades laborales y sociales, con disminución de los costos familiares que enfrentan. La atención integral de la población con baja visión incluye no solamente un diagnóstico adecuado, sino la posibilidad de acceder al uso de dispositivos, técnicas, estrategias y al desarrollo de habilidades de orientación y movilidad, que le permitan una integración social. Sin embargo, en Colombia la atención a estos pacientes está centrada en procesos de carácter diagnóstico, y la rehabilitación, así como los dispositivos especiales requeridos para la misma, no están contemplados en el Plan Obligatorio de Salud-POS.
El acceso real a los servicios de salud no depende solamente de estar o no afiliado a un seguro de salud. En él intervienen muchos otros factores como los relacionados con la intencionalidad y contenido de la política de salud, la disponibilidad y la aceptabilidad de los servicios; de tal forma que la estructura sanitaria, la organización de la red de atención, las políticas institucionales, la calidad, la oportunidad, los costos, el trato digno de los pacientes, entre otras, (4-7) juegan un papel significativo en la búsqueda de la atención, en el seguimiento y en la rehabilitación.
En Colombia, la respuesta de la protección social en salud para los pacientes que sufren baja visión es deficiente. Este país registra un total de 1 143.992 personas en condición de discapacidad visual asociada a enfermedades como diabetes, hipertensión, glaucoma, degeneración macular, defectos refractivos no corregidos, entre otros. Los departamentos con mayor número de personas en discapacidad visual son en su orden: Antioquia, Bogotá, Valle del Cauca, Cundinamarca, Nariño y Santander. Si se tiene en cuenta la discapacidad visual por género, son las mujeres quienes presentan mayor frecuencia, tal como se encontró en la ciudad de Bogotá con 61.5% de discapacidad, comparada con un 38.5% en hombres (8).
Los problemas de acceso para la rehabilitación integral de los pacientes con baja visión, pueden conllevar consecuencias negativas en términos físicos, psicológicos, financieros y sociales (9). La falta de acceso al sistema de salud, disminuye las alternativas de integración social al entorno educativo, laboral, cultural, etc. de los pacientes, y puede llevar a profundizar las condiciones de pobreza estructural de su entorno familiar. No obstante, la rehabilitación integral de los pacientes con baja visión está plasmada como prioridad en el ámbito mundial, tal como se expresa en el proyecto de 'Plan de acción para la prevención de la ceguera y la discapacidad visual evitables 2014-2019', de la Organización Mundial de la Salud (10). Pese a lo anterior, en Colombia aún las acciones al respecto se quedan cortas para responder a este llamado internacional.
En el ámbito nacional, no se cuenta con investigaciones que reporten las condiciones de la organización y gestión de la red de atención de los prestadores de servicios de rehabilitación visual en el país, que permita identificar condiciones estructurales y de tipo organizativo que faciliten u obstaculicen el acceso real a dichos servicios. Estos elementos: la organización y gestión, impactan directamente en la prestación de los servicios, dado que determinan la inversión de los recursos en el sistema y cómo el personal de salud y las instalaciones son coordinadas y controladas en el proceso de prestación de servicios (11,12) para garantizar la atención a la población.
El presente artículo busca describir las condiciones de la organización de la red de atención en baja visión, así como las condiciones de los prestadores en términos de gestión, tendientes a garantizar la atención en aspectos considerados clave, para el estudio del acceso potencial a los servicios de rehabilitación en baja visión en Colombia.
Materiales y métodos
Este trabajo hace parte de un proyecto macro de investigación, que determinó el acceso potencial a los servicios de salud de baja visión en 6 ciudades del país, mediante la triangulación de métodos de investigación (13). Los resultados que se presentan en este artículo provienen de la aproximación cualitativa de dicho estudio.
Se realizó un estudio cualitativo buscando comprender las condiciones de acceso potencial a los servicios de salud de baja visión en Colombia, teniendo en cuenta el marco teórico propuesto por Andersen para el estudio de las condiciones de acceso a los servicios de salud (14, 15). La investigación cualitativa se diseñó acorde al enfoque propuesto por Taylor y Bogdan (16). Como se anotó, esta se realizó en seis ciudades del país. Cuatro de ellas: Medellín, Bogotá, Cali y Bucaramanga fueron incluidas, ya que según registros del Instituto Nacional de Ciegos INCI, presentan el mayor número de personas con discapacidad visual en el país (17). Las otras dos ciudades: Barranquilla y Popayán, a pesar de no contar con altas prevalencias de baja visión, se incluyeron en el estudio porque cuentan con centros de referencia en el área, lo cual permitió fortalecer el proceso investigativo y así mismo tener información de otras zonas geográficas del país.
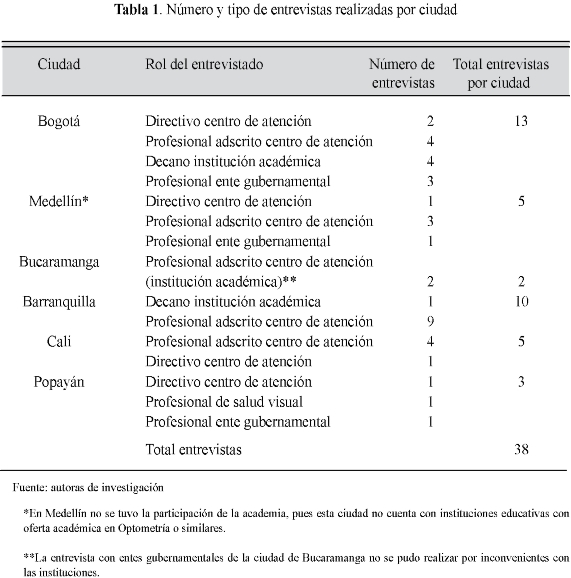
Se realizaron entrevistas semi estructuradas (18) a 38 profesionales del área de salud visual de distintas instituciones, con el objeto de contar con una mirada integradora del fenómeno en estudio desde las diferentes perspectivas, según el ámbito de desempeño (Tabla 1). Se identificaron y entrevistaron profesionales como Optómetras especialistas en baja visión, Optómetras generales, Oftalmólogos y Médicos que estuvieran bien informados y con experiencia en el tema de la baja visión y su rehabilitación, ya sea por su vinculación en la atención directa de los pacientes; por el desarrollo de funciones administrativas al interior de los centros de atención o en los entes gubernamentales relacionados con la salud visual. Se diseñó una guía de entrevista con preguntas orientadoras sobre el proceso de atención, acorde al enfoque de Andersen (14,15).
Todas las entrevistas fueron grabadas en medio magnético, y se identificaron teniendo en cuenta la ciudad y el rol del entrevistado, asignándose un número a cada una y codificadas con el apoyo del software ATLAS ti (v. 5.2).
Los participantes fueron contactados directamente a través de diferentes medios: personalmente, vía e-mail o carta. A cada participante se le explicaron los objetivos de la investigación. Se les solicitó su consentimiento informado de manera verbal para la realización de las entrevistas. En todo momento se garantizó el manejo ético, anónimo y confidencial de la información y del nombre de los participantes. Dicha investigación contó con el aval del comité de ética de la Universidad Santo Tomas, seccional Bucaramanga.
Para el análisis de la información se identificaron como categorías a priori los aspectos contemplados por Andersen (14,15) para el acceso potencial: dimensión política del sistema sanitario para baja visión y la organización de recursos. Para conocer las categorías emergentes se siguió el proceso de descubrimiento, codificación y relativización de los datos. Estos procesos permitieron identificar en los relatos dos temas emergentes: a) la ruta de atención y sus categorías vinculadas: ingreso, diagnóstico, rehabilitación y seguimiento) y b) la gestión de los servicios y sus categorías vinculadas: gestión para la venta y gestión para la ayuda óptica.
Resultados
Ruta de atención 1. Ingreso
Al realizar el análisis de texto se identifica en los discursos de los entrevistados que no existe una ruta clara de atención para los pacientes en condición de baja visión, así mismo con elementos que afectan el ingreso del paciente al servicio, los cuales se explican desde la ausencia de políticas en salud visual específicas en baja visión; la ausencia de la misma en los planes de beneficio; el desconocimiento de los profesionales frente al concepto de la condición y su rehabilitación, así como los criterios para su remisión.
La falta de conocimiento de los profesionales sobre la baja visión y la rehabilitación, es percibida como un obstáculo para el acceso al servicio. Los entrevistados manifiestan que se requiere mayor número de personal capaz de identificar las condiciones de discapacidad; se resalta la necesidad de fortalecer la capacitación del personal de salud en torno al tema, ya sea bajo la transversalización de la discapacidad visual en los currículos formativos, especialmente a nivel de la residencia en oftalmología o en el pregrado de medicina, ya que la baja visión se incluye en la formación del optómetra dentro del currículo académico.
"Hay que hacer cátedras transversales en discapacidad no solo visual, sino en todas, porque si esto lo sufre la medicina igual está la enfermería, igual están las ramas terapéuticas, fonoaudiología, optometría, terapia ocupacional." (Medico centro de atención, Medellín)
"Hay una cátedra que se llama baja visión y exámenes especiales donde es fundamental que cualquier optómetra así no se dedique a esta especialidad conozca que existen y este en capacidad de derivar a los especialistas al paciente que tiene posibilidad de mejoría" (Decano, Bogotá)
De igual manera, los entrevistados perciben que la falta de conocimientos claros no le permiten al profesional realizar una adecuada orientación para la remisión de los usuarios al mismo, lo que se plasma en:
a. Remisión de pacientes que no son para la especialidad por la poca indagación sobre la evolución del caso clínico.
b. Diagnóstico errado de baja visión y ceguera por la falta de clarificación de los términos.
c. Desconocimiento sobre las posibilidades de rehabilitación a través de ayudas ópticas.
En el siguiente relato, se identifica lo expuesto anteriormente:
"El personal de salud que es el que atiende tiene desconocimiento en qué es discapacidad visual, qué es ceguera, y todavía hay personas que creen que no hay rehabilitación" (Medico centro de atención, Medellín)
"El médico como tal no tiene formación en rehabilitación, entonces las posibilidades del paciente terminan hasta donde él sabe" (Directivo centro de atención, Medellín)
"El residente de oftalmología en su formación no tiene nada de rehabilitación, como no tienen esa formación ellos piensan: ... usted quedo ciego, aprenda a vivir así... ellos no tienen el conocimiento de todas las posibilidades" (Directivo centro de atención, Medellín)
Lo antepuesto sugiere que los profesionales no cuentan con las herramientas necesarias para realizar una adecuada orientación a los usuarios, que se plasma en remisiones de pacientes inadecuadas para la especialidad, por la poca indagación sobre la evolución del caso clínico o diagnóstico errado de baja visión y ceguera, como puede notarse en los siguientes testimonios:
"Me han llegado pacientes que me remiten a baja visión, pero lo que tienen es un impedimento visual pero no le está generando una discapacidad visual" (Optómetra Especialista en Baja Visión, Bucaramanga)
"La mayoría de los pacientes que vienen a la consulta de baja visión vienen diciendo.pero a mí nadie me había dicho que podía hacer otra cosa." Optómetra Especialista en Baja Visión, Bogotá)
Los elementos iniciales influyen directamente en el ingreso, ya que condicionan la remisión del paciente hacia los centros de atención; sin embargo se percibe en el discurso de los entrevistados, cierta cultura de referencia al servicio, que permitió identificar cómo llegan los pacientes a las unidades de atención:
A continuación se presenta detalladamente el proceso de cualquier ruta de atención. Los usuarios ingresan a los centros de atención generalmente a través de tres vías:
a. Por la referencia de otros pacientes en condición de baja visión.
b. En algunos casos, por búsqueda activa de los mismos pacientes a través de diferentes personas en la identificación de las posibilidades de atención.
c. Por la remisión de los profesionales al servicio (optómetras y oftalmólogos), ya sea a través del sistema de salud o de manera particular.
Se demuestra el hecho que no existe búsqueda activa por parte de los centros de atención, y por tanto no se evidencia una demanda inducida al servicio. La demanda que se identifica es de tipo espontánea. "Todavía se escucha al paciente que llega porque encontró el servicio porque se lo dijo un trabajador de aquí del hospital" (Directivo centro atención, Medellín)
En el caso de los pacientes que ingresan a través del sistema de salud, el panorama de ingreso se ve condicionado por el Plan Obligatorio de Salud -POS- y la tramitología para acceder a él. Aunque el diagnóstico se encuentra incluido dentro de los planes obligatorios de salud, los entrevistados manifiestan que las aprobaciones del mismo no se dan de manera directa, ya que en la mayoría de los casos la autorización para el servicio de diagnóstico y rehabilitación es negada por las Entidades Promotoras de Salud (EPS).
Los entrevistados explican lo anterior por la falta de reglamentación del servicio en los planes de salud, lo cual impide su facturación dentro del sistema, con ausencia de códigos que faciliten la remisión y creando confusión en la diferenciación del servicio de optometría u oftalmología general de la baja visión.
"Como no está normatizado para poderlo facturar entonces es complicado que el servicio se haga operativo" (Ente gubernamental, Bogotá)
Sin embargo, se perciben experiencias positivas de autorización, específicamente en los regímenes especiales, y en algunos casos los pacientes vinculados al sistema pueden acceder al servicio, si previamente existe un programa local que se los facilita.
"Algunos pacientes como fuerzas militares o policía nacional acceden a las ayudas" (Decano, Bogotá)
Se destaca la inexistencia de una ruta definida y clara de remisión para el paciente, en cuanto a servicios de rehabilitación, incluso desde un nivel primario, debido posiblemente a aspectos propios del sistema que se explican por la ausencia de un proceso integral de rehabilitación dentro del Plan Obligatorio de Salud (POS). Sin embargo, se detectan casos en la ciudad de Bogotá y Medellín, en los cuales los pacientes llegan a través de remisión de las aseguradoras por médico general, optómetra u oftalmólogo.
"El protocolo cuando tienen convenio es atención por medicina general, el médico lo remite a optometría o a oftalmología y el oftalmólogo o el optómetra nos lo remite" (Optómetra Especialista Baja Visión, Bogotá)
Debido a los inconvenientes de ingreso por el sistema (en la búsqueda y autorización del servicio), los entrevistados manifiestan que los pacientes asumen gastos de bolsillo para la valoración de primera vez y en otros casos desertan del proceso:
"La consulta ya está aprobada en el POS desde octubre del 2009, entonces esa consulta seria de aprobación directa, pero los pacientes ante la espera de esas soluciones lo que hacen es pagar consulta inicial particular" (Directivo centro atención, Medellín)
"Mientras no tengamos un sistema de salud claro en baja visión, el paciente va a seguir siendo aporreado por todo" (Oftalmólogo, Cali)
En este escenario, los centros de atención tienen diversos lineamientos con relación a los costos de atención; los valores oscilan entre atención sin costo, hasta valoración diagnóstica de primera vez, por un valor de $80.000 (US40).
Con relación a la oportunidad en el servicio, en algunas instituciones (Bogotá y Medellín) esta se ve afectada por la existencia de filas de espera para la atención diagnóstica y de rehabilitación, incluso algunas organizaciones presentan oportunidad de cita a un mes.
"En rehabilitación es complicada la oportunidad de cita, estuvo difícil por mucho paciente mal remitido" (Oftalmóloga, Cali)
"Se les asigna la cita dependiendo del volumen, en cuanto a oportunidad de atención estamos más o menos a un mes" (Optómetra Especialista Baja Visión. Bogotá)
Sin embargo, la mayoría de los centros de atención, especialmente aquellos de carácter educativo, no cuentan con un flujo de pacientes alto.
"No es muy alto el porcentaje de pacientes, escasamente funciona una vez a la semana y no alcanza a estar lleno durante todo el año" (Decano, Bogotá)
2. Proceso diagnóstico
Generalmente los pacientes ingresan al servicio con un diagnóstico previo de baja visión dado por el oftalmólogo u optómetra. Por tanto el proceso de diagnóstico inicia en optometría especializada en baja visión, en la cual se emite el plan de tratamiento y de trabajo, incluida la prescripción de ayudas ópticas o no ópticas dependiendo de la necesidad del paciente. Este proceso es percibido como complejo, largo y de alta exigencia académica para los profesionales, explicados por la confusión de las patologías, el largo tiempo para la realización del diagnóstico (aproximadamente una hora) y en ocasiones se hace necesaria más de una cita para completarlo.
"La consulta de baja visión es más extensaque unaconsultaconvencional" (Optómetra Especialista Baja visión, Bucaramanga)
"Para hacer la primera parte de manejo y diagnóstico del caso, hago 3 sesiones, cada una de al menos de 1 hora" (Optómetra Especialista Baja visión, Bogotá)
3. Proceso de Rehabilitación
Instituciones Prestadoras del Servicio IPS cuentan con un protocolo establecido para la rehabilitación, en el cual se involucran diversas disciplinas, especialmente en aquellos centros que tienen el recurso humano y la infraestructura para hacerlo y llevar a cabo múltiples actividades. El rehabilitador visual y el terapeuta ocupacional, trabajan con el paciente en términos de revisar la funcionalidad de la ayuda óptica prescrita. Posteriormente es atendido por el trabajador social, quien clarifica al paciente y su familia el proceso de rehabilitación y el número de sesiones necesarias.
"La parte de rehabilitación requiere que el paciente venga varias veces" (Oftalmólogo, Cali)
"Para orientación y movilidad, uno tiene 45 minutos de trabajo pero no son 45 minutos, es toda una tarde con un solo paciente, es mucho tiempo" (Profesional centro atención, Bogotá)
Adicional a la complejidad generada por la participación multidisciplinaria de la rehabilitación, el costo de las sesiones o terapias es alto, si se tiene en cuenta que cada paciente necesita varias sesiones.
"Nosotros cobramos más o menos por terapia como 26.000 (13 USD) algo así y a veces se necesitan 14 terapias" (Optómetra Especialista Baja Visión, Bogotá)
La rehabilitación y las ayudas ópticas se encuentran organizadas por paquetes y su costo varía de acuerdo a la complejidad de la entidad clínica de cada paciente.
De acuerdo a los discursos, se evidencia que los centros de atención no cuentan con mecanismos internos que permitan realizar procesos de seguimiento al paciente.
Gestión de los servicios
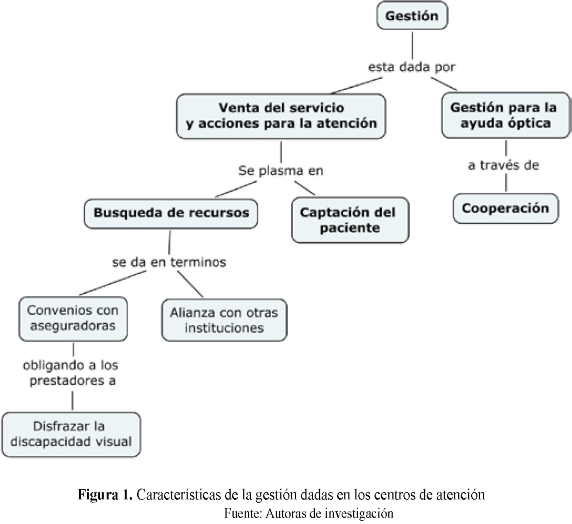
Las IES prestadoras fundamentan sus acciones y procedimientos, principalmente para la venta del servicio acompañado de las diferentes actividades para gestionar la consecución de la ayuda óptica, teniendo en cuenta las alianzas como factor transversal en estos dos aspectos, lo cual se refleja en la siguiente figura 1.
1. Gestión de la venta del servicio.
Desde la venta de servicios es relevante la búsqueda de recursos para solventarlos, así como las estrategias para la captación de pacientes. Esta búsqueda de recursos se da en algunas instituciones a través de:
• Convenios con las Empresas Prestadoras de Servicios de Salud -EPS- con un trabajo de mercadeo, mediante el diálogo administrativo con gerentes de las mismas, para garantizar la remisión de los pacientes. De esta manera algunas instituciones consiguen que las EPS aprueben la solicitud del servicio de baja visión. Desde el discurso de los entrevistados, en ciertos casos lograr la aprobación obliga al prestador a hablar en términos de 'actividades', más no de discapacidad; lo cual indica que se disfraza la prestación del servicio para obtener la remisión.
"Tuvimos que hacer una carta donde no se menciona ni siquiera la palabra discapacidad visual porque de eso se pegan las EPS para decir que eso no está en el POS, se mencionan las actividades" (Directivo centro de atención, Medellín)
"Todo ha sido trámite administrativo para que nos remitan, hay que explicarles cómo funciona el proceso y qué es. Nosotros tenemos convenio con cinco o seis EPS" (Optómetra especialista en Baja Visión, Bogotá)
La gestión por la venta del servicio al asegurador se enmarca en una negociación de tarifas bajo la oferta del servicio de baja visión en forma de paquete. Se identificaron algunas características de las IPS que han garantizado la autorización del servicio de rehabilitación visual y ayuda óptica por parte de las aseguradoras, entre ellos: a) el posicionamiento, trayectoria y percepción de buen servicio de la IPS a lo largo de su experiencia en el tema; b) la sistematización de procesos; c) disponibilidad de recurso humano calificado para trabajar en baja visión y d) el reconocimiento de la IPS en el medio, por tratar casos complejos de discapacidad visual, por ser centro de referencia para algunas zonas del país, por el crecimiento institucional y por la difusión de los servicios que se prestan.
• Alianzas con otro tipo de instituciones: teniendo en cuenta la perspectiva de los entrevistados, se formulan proyectos de salud visual dentro de los planes de salud local de las alcaldías que incluyen aspectos relacionados con la baja visión y la venta de servicios a otros prestadores en su mayoría de carácter público; así como alianzas de trabajo con Secretarías de Educación para la atención de población escolar.
"Fui a las escuelas, donde hay niños escolarizados ahífue donde empezamos el trabajo nosotros" (Director, centro de atención, Barranquilla)
"La clínica y la Fundación presentábamos proyectos para cofinanciar con la Gobernación o con las Alcaldías, parte del programa era una parte educativa, un segundo momento de detección y tamizaje, y un tercer momento para acceder a los lentes o a las cirugías" (Rehabilitadora, Cali)
Existe interés por contactar con otras instituciones que trabajan en rehabilitación visual, pues hay conciencia sobre la necesidad de la integralidad del servicio para obtener un buen resultado; se realizan actividades educativas de salud visual en poblaciones apartadas y vulnerables, como un trabajo de proyección social de las instituciones hacia la comunidad e incluso se atienden pacientes de los diferentes municipios mediante convenios de docencia-servicios.
"El paquete que se vende al hospital es orientación y movilidad, actividades de la vida diaria, psicología, y manejo táctil para el manejo del braille y ábaco" (Educadoraespecial, Cali)
"Se hacían capacitaciones dirigidas a padres de familia de niños o de personas discapacitadas y había otra dirigida a entes gubernamentales, secretario de salud, abierta al público y docentes" (Optómetra especialista en Baja Visión, Barranquilla)
Algunos participantes con experiencias de prestadores públicos a través de las Empresas Sociales del Estado ESE, tratan de implementar los servicios; sin embargo estos no han sido exitosos por la dificultad en términos de recursos económicos que les permitan ser sostenibles. Pese a lo anterior, se percibe que puede generar ganancia económica para los prestadores por la venta de la ayuda óptica.
"La ESE del departamento es de alta complejidad; pero ellos tienen un área donde manejan la discapacidad, querían manejar rehabilitación visual, pero no dio resultados" (Optómetra, Barranquilla)
Desde la captación del paciente dentro de las vivencias institucionales, se definen acciones en algunos centros en términos de dar apoyo económico al usuario para su traslado, gestionando él mismo con el asegurador costos de valoración visual con tarifa módica, oferta de servicios para inclusión educativa y búsqueda de alianzas para el manejo del tema deportivo, brindando otro tipo de servicios complementarios.
"Se trata también que muchas EPS tienen albergues para cuando van a consulta, se trata de buscar ese cupo y desde el hospedaje sin ningún costo" (Director centro de atención, Medellín)
"Tenemos un proyecto que no hemos podido finalizar y es tener un convenio con entidades escolares para que tengamos las posibilidades de docente y gente que tenga manejo del tema deportivo de los niños y que tengan los espacios" (Director centro de atención, Barranquilla)
2. Gestión de las ayudas ópticas
Teniendo en cuenta que uno de los objetivos primordiales de la baja visión es aprovechar el remanente visual del individuo haciéndolo funcional a través de la ayuda óptica para mejorar sus condiciones visuales y lograr un verdadero impacto en la rehabilitación, esta se constituye como un elemento importante, ya que su adquisición oportuna, entrenamiento y uso, determinan en gran medida el éxito en el proceso; de la misma manera la condición patológica del paciente es un factor esencial, que condiciona el tipo de ayuda a emplear.
"Obviamente cuando el paciente llega, uno les dice que con venir a la consulta no se va a mejorar. El éxito de esto está en la prescripción de la ayuda y su uso... Si no, no se hizo nada..." (Optómetra especialista en baja visión, Barranquilla)
"Hay patologías que se estabilizan y otras son progresivas, el problema está con las progresivas porque cada vez se va afectando la condición clínica del paciente y por tanto requiere un cambio más periódico de las ayudas" (optómetra especialista en baja visión, Bucaramanga)
El hecho que la ayuda óptica no se encuentre contemplada en los planes de beneficio, constituye un condicionante que afecta directamente la rehabilitación del paciente; sumándose a esta situación la ausencia de industria nacional, los costos de adquisición y trámites de importación, que afectan ostensiblemente el acceso del paciente a la rehabilitación:
"El factor costo inhibe mucho a la persona para que pueda adquirir la ayuda y eso en un gran porcentaje genera un fracaso en la consulta" (Optómetra especialista en baja visión, Bogotá)
"Aquí en Colombia no se consigue con facilidad una ayuda para personas que tengan una discapacidad visual, la mayoría las tengo que mandar a traer de los EE.UU; yo figuro allá en una empresa, uno tiene que estar acreditado para que ellos te despachen, porque no lo hacen si tú no estás acreditado" (Optómetra especialista en baja visión, Barranquilla)
Las situaciones mencionadas preocupan a las EPS frente a la adquisición de la ayuda óptica, lo cual genera acciones por parte de los mismos para el suministro de estas a través de alianzas con instituciones de carácter privado o gubernamental; a pesar de esto, los centros de atención no tienen convenios con los distribuidores del país, que permitan facilitar la adquisición de las mismas a un precio módico para el paciente.
"Hemos estado tratando de hacer ese puente, ya sea con el INCI o con alguna otra institución que nos suministren ayudas" (Optómetra especialista en baja visión, Bucaramanga)
"Con el personal de la Fundación lograron una alianza con la gobernación para el suministro de ayudas y se lograron entregar" (optómetra especialista en baja visión, Barranquilla)
Discusión
El presente trabajo es el primero que aborda las características del sistema de salud en términos de gestión y organización de la red de atención en baja visión en Colombia, señalando aspectos críticos que afectan el acceso real de los pacientes a dichos servicios.
Los hallazgos del presente estudio develaron varios aspectos que perturban la organización y gestión de los servicios de salud de baja visión, relacionados con el Sistema General de Seguridad Social en Salud-SGSSS, la organización misma de las unidades prestadoras de servicios de baja visión y los planes de formación de los profesionales de salud y del ámbito de la salud visual.
El acceso potencial a los servicios de salud de baja visión, surge como un problema para la población en condición de baja visión desde el punto de vista de los actores, en cuyo discurso se identifican una serie de aspectos que lo limitan, provenientes de diferentes escenarios relacionados con las características del sistema.
Entre los aspectos relacionados con el SGSSS, el más relevante es la inexistencia de inclusión de la baja visión en las políticas de salud, reflejado en la exclusión de la rehabilitación visual en los planes de beneficios del Sistema General de Seguridad Social en Salud. Esto se explica por la estructura del mismo, ya que está dado por un modelo de seguros orientado al mercado, que se basa en los estudios de costo-efectividad para seleccionar los servicios que conformarán el paquete y trae como resultado ocultar y violar las necesidades de salud y el derecho a la misma, de aquellas personas cuyo problema no esté incluido en un plan de beneficios. Tal y como menciona Echeverry (19), la forma de financiar y entregar los servicios de salud como una mercancía, conduce a un mayor grado de exclusión e inequidad para la población y a un deterioro marcado de la salud pública. Por tanto esta supresión se evidencia en la presente investigación y aumenta la vulnerabilidad social de las personas y familias que sufren un problema de baja visión.
Como consecuencia de la exclusión de la mayoría de las intervenciones en baja visión y la lucha de las IPS para sobrevivir en un sistema de salud basado en el managed care, las instituciones estudiadas se ven obligadas a buscar estrategias de gestión que ayuden a los pacientes, tanto para ingresar a la red de atención, como para acceder a las ayudas ópticas. Entre estas estrategias se encuentran: el enmascaramiento del diagnóstico a las aseguradoras, la búsqueda de convenios con las autoridades de salud y el establecimiento de alianzas. La mayoría de estas estrategias requieren que las IPS tengan un grado de desarrollo organizacional, que les permita contar con herramientas de negociación entre los distintos actores, para garantizar su sostenibilidad y mejorar la atención a los pacientes.
Un hallazgo emergente de este estudio, tiene que ver con el desconocimiento de los profesionales de la salud en cuanto a las opciones de tratamiento para los pacientes en condición de baja visión, como elemento fundamental que limita el acceso a los servicios; lo anterior concuerda con los estudios de Khan y colaboradores (20) y Okoye (21), los cuales reportan como principales barreras para el acceso al servicio de baja visión, la falta de entrenamiento o conocimiento de los profesionales sobre el tema, la ausencia de sensibilización de los mismos hacia la temática y la preocupación de los oftalmólogos por dedicarse a la práctica de la oftalmología general.
Igualmente las declaraciones de los entrevistados en este estudio, coinciden con estos autores en lo concerniente a la importancia de la formación de personal oftalmólogo y médico en pregrado, sobre los beneficios de formación de baja visión, para incrementar su nivel de conciencia y conocimiento, y de esta manera mejorar la cultura de referencia al servicio. Sumado a lo anterior, y al igual que los hallazgos de la investigación realizada en Nepal (22), los profesionales entrevistados perciben que la baja visión es un servicio que demanda tiempo.
Otro de los hallazgos relevantes es la identificación de carencia de un sistema de remisión que facilite el tránsito del paciente en la red de atención de baja visión, lo cual podría estar explicado por varias razones: la mayoría de intervenciones para estos pacientes están por fuera del SGSSS; la red de atención es totalmente privada, y el desconocimiento del servicio por falta de claridad en los criterios clínicos que permitan la remisión del paciente.
Estos conceptos coinciden con lo reportado por Adam y colaboradores, (23), autores que mencionan la necesidad de establecer criterios de referencia en términos de niveles de agudeza visual, para de esta manera optimizar la prestación del servicio de rehabilitación visual. Así mismo con relación a esta temática, Marinoff (24) y Keeffe (25), encuentran que oftalmólogos y optómetras no tienen los mismos criterios de niveles de agudeza visual para referir al servicio, lo cual denota una ausencia de acuerdos para la remisión oportuna de los pacientes. Estos estudios resaltan que los profesionales esperan que el paciente tenga un deterioro visual funcional significativo, para remitir a los servicios; sin embargo, se hace necesario un cambio de paradigma que permita priorizar las necesidades del paciente por encima de su medida de agudeza visual, para una atención más efectiva.
Los resultados de la presente investigación permiten concluir, que la organización y gestión de las IPS que prestan servicios de baja visión, develan una serie de dificultades que aumentan la vulnerabilidad de los pacientes con estos problemas de salud debido a:
1. Fallas estructurales del SGSSS expresadas en la exclusión de intervenciones de rehabilitación en el POS, que terminan con el incremento de gastos de los pacientes y contribuye al empobrecimiento de los hogares.
2. Desconocimiento de las aseguradoras frente al concepto de baja visión y rehabilitación visual.
3. Organización y atención, prácticamente sustentadas en IPS privadas, lo cual refleja la ausencia del Estado para ofrecer soluciones a estos problemas.
4. Rutas de atención que se organizan de acuerdo a las características de cada IPS, porque prácticamente todas la IPS de baja visión estudiadas eran privadas; no obstante representan el 100% del total de IPS de esta naturaleza existentes en el país, según datos oficiales del Instituto Nacional para Ciegos. Hay ausencia del Estado en cuanto a la sistematización, regulación y normalización de una ruta de atención, que no promueve la demanda inducida, sino la espontánea, que queda a la iniciativa del paciente.
5. Desconocimiento de los profesionales de la salud visual con relación a las opciones de tratamiento existentes para la baja visión, que accedan su derivación al servicio, haciendo que el paciente no lo demande por él mismo.
6. La falta de inclusión de ejes curriculares transversales en la formación para enfrentar problemas de baja visión por parte de los profesionales de la salud, en especial los de medicina general y oftalmología, que promuevan la detección y remisión a los servicios.
7. La mayoría de las instituciones no tiene implementados procesos de trabajo en red o convenio, haciendo que la oferta a los servicios sea restringida; sin embargo, se destaca la labor de algunos prestadores, quienes desarrollan procesos administrativos internos y con gobiernos locales, para dar apoyo a los pacientes.
8. Pese a la ausencia en planes de beneficios de servicios en rehabilitación visual, se identificaron experiencias frente a la autorización por parte de las aseguradoras, para el acceso a la rehabilitación y ayudas requeridas.
Es importante anotar que la mayoría de los hallazgos de esta investigación se configuran en barreras para el acceso a los servicios y develan la complejidad de la puesta en marcha de los mismos para la rehabilitación cuando no hay una política, programa o norma que así lo estipulen, lo cual impacta negativamente en el ejercicio pleno del derecho a la salud de este grupo poblacional (26).
Finalmente hay que resaltar que, no obstante las dificultades que enfrentan las IPS estudiadas, varias de ellas implementan una serie de estrategias de gestión exitosas con otras instituciones gubernamentales y no gubernamentales a través de convenios y alianzas, con el propósito de dar apoyo a los pacientes y ser sostenibles en un contexto de mercado de servicios.
Agradecimientos
Las autoras agradecen a las personas e instituciones que participaron en el proceso de la investigación.
Conflicto de intereses
Las autoras manifiestan no tener conflicto de intereses de acuerdo a (citar reglamentación).
Referencias
1. World Health Organization. Management of low vision in children (WHO/PBL/93.27). [Consultado 2010 Aug 20]. Disponible en: http://ftp.who.int/nmh/Blindness-Library/EN/Blindness/PDFdocs/93_27.pdf. [ Links ]
2. Minto H, Awan H. Establishing low vision services at secondary level. Commun Eye Health. 2004;17(49):5. [ Links ]
3. Silva J. Situación de la salud visual en Suramérica. Organización Panamericana de la Salud. Citado en: Informe de la Salud Visual en Suramérica. Cátedra UNESCO salud visual y desarrollo. 2008:38-39 [ Links ]
4. Travassos C, Martins M. Umarevisão sobre os conceitos de acesso e utilização de serviços de saúde. Cad. Saúde Pública, Rio de Janeiro. 2004; 20 Sup 2:S190-S198. [ Links ]
5. Donadebian, A: Aspects of medical care administration: Specifying requieremnts for health care. Cambridge Mass. Harvard University.Press. 1973 [ Links ]
6. Penchansky DBA, Thomas JW. The concept of access definition and relationship to consumer satisfaction. MedCare 1981; 19:127-40. [ Links ]
7. Frenk J. El concepto y medición de accesibilidad. Salud Pública de México. 1985 Sep - Oct: 438-453. [ Links ]
8. Departamento Nacional de Estadística, DANE. Censo General 2005. [Consultado 2010 Sept 17]. Disponible en www.dane.gov.co. [ Links ]
9. Guissasola L, Ruis A. Salud visual y desarrollo. [Cuadernos de formación de la Cátedra UNESCO de salud visual y desarrollo]. Barcelona: Cátedra UNESCO Salud Visual y Desarrollo; 2006. [ Links ]
10. Organización Mundial de la Salud. 66.a Asamblea mundial de la salud. Proyecto de plan de acción para la prevención de la ceguera y la discapacidad visual evitables 2014-2019. Salud ocular universal: un plan de acción mundial para 2014-2019. Marzo de 201. [ Links ]
11. Andersen, R. Mc Cutcheon. Exploring Dimensions of Access to Medical Care. [Report at the American Sociological Association Meetings]. New York; 1980 Aug 31. [ Links ]
12. Aday LA, Andersen RA. Framework for the study of access to medical care Health Serv Res. 1974; 9:208-20. [ Links ]
13. Morse JM. Approachs to qualitative-quantitative metodologicaltriangulation.Rev. Nursing Research; 1991:40 (2):120-123. [ Links ]
14. Andersen R. National Health Surveys and the behavioral model of health services use. Medical Care. 2008; 46:647-53. [ Links ]
15. Andersen RM. Revisiting the behavioral model and access to medical care: does it matter? J Health Soc Behav 1995; 36:1-10. [ Links ]
16. Taylor S.J, Bogdan R. Introducción a los métodos cualitativos de investigación. La búsqueda de significados. Ediciones Paidos Iberica. 1987. P. 152-160. [ Links ]
17. INCI. Estadísticas de Discapacidad Visual en Colombia. Instituto Nacional para Ciegos, oficina de Planeación. Bogotá D.C; 2006 Oct. [ Links ]
18. Taylor SJ, Bogdan R. La observación participante y la entrevista a profundidad. En introducción a los métodos cualitativos de investigación. Barcelona. Paidos. 108-111 [ Links ]
19. Echeverri O. Mercantilización de los servicios de salud para el desarrollo: el caso de Colombia. Rev Panam Salud Pública. 2008;24(3):210-6. [ Links ]
20. Khan S, B. R. S, Nuthethi R. Perceived Barriers to the Provision of Low Vision Services among Ophthalmologists in India. Indian Journal Of Ophthalmology [serial on the Internet]. (2005, Mar), [cited June 12, 2012]; 53(1): 69-75. Available from: Academic Search Complete. [ Links ]
21. Okoye O, Aghaji A, Umeh R, Nwagbo D, Chuku A. Barriers to the Provision of Clinical Low-Vision Services Among Ophthalmologists in Nigeria. Visual Impairment Research [serial on the Internet]. (2007, Apr), [cited June 12, 2012]; 9(1): 11-17. Available from: Academic Search Complete. [ Links ]
22. Ajit Kumar Thakur. Low Vision Services in Nepal: an Overview. Jorunal of visual impairment and blindness. April 201 [ Links ]
23. Adam R, Pickering D. Where Are All the Clients? Barriers to Referral for Low Vision Rehabilitation. Visual Impairment Research [serial on the Internet]. (2007, Aug), [cited June 12, 2012]; 9(2/3): 45-50. Available from: Academic Search Complete [ Links ]
24. Marinoff R. Referral Patterns in Low Vision: A Survey of Mid-South Tri-State Eye Care Providers. Journal Of Behavioral Optometry [serial on the Internet]. (2012, Jan), [cited May 14, 2012]; 23(1): 13-23. Available from: Academic Search Complete. [ Links ]
25. Keeffe JE, Lovie-Kirchen JE, Taylor HR. Referral to low vision services by ophthalmologists. AustN.Z.J Ophthalmol 1996:24(3):207-214. [ Links ]
26. Grupo de Economía de la Salud -GES- (2005). "Equidad en salud: panorama de Colombia y situación en Antioquia". Observatorio de la seguridad social, No. 10. [ Links ]