Introducción
Actualmente es evidente la necesidad del desarrollo de nuevos antimicrobianos, tal como lo manifiesta la Organización Mundial de la Salud (OMS) en el informe de desarrollo de nuevos antibióticos “Antibacterial agents in clinical development - An analysis of the antibacterial clinical development pipeline, including tuberculosis”, donde se destacan 12 agentes infecciosos prioritarios para la investigación y además se resalta la poca disponibilidad de nuevos fármacos, ya que de 51 únicamente ocho son considerados como innovadores 1.
Dentro del gran espectro de las infecciones, las del torrente sanguíneo son un problema frecuente que a menudo afecta a pacientes que se encuentran dentro del medio hospitalario. Se estima que cada año en Estados Unidos se detectan 250 000 casos con una mortalidad cercana al 35%, con costos que superan los 35 000 dólares americanos por paciente 2,3.
Los organismos productores de beta-lactamasas de espectro extendido (BLEE), algunos de ellos causantes de infecciones frecuentes en la práctica clínica cotidiana como neumonía e infección de vías urinarias, son cada vez más resistentes a los antibióticos existentes y requieren con urgencia nuevos tratamientos, pues han sido reportados como agentes causales de brotes de infecciones multidrogorresistentes (MDR) y altas tasas de fracaso al tratamiento empírico 4-7. En el caso de microorganismos como Escherichia coli y Klebsiella pneumoniae, estos son los productores de BLEE más comunes a nivel mundial y su número de aislamientos en hemocultivos ha venido creciendo, principalmente en pacientes con neoplasias hematológicas y neutropenia febril 8,9. Llama la atención el hecho de que estos dos últimos patógenos que inicialmente eran descritos como patógenos nosocomiales, hoy en día son la causa del incremento en la incidencia de bacteriemia adquirida en la comunidad, situación que se acompaña de un incremento en los aislamientos de S. aureus resistente a la meticilina adquirido en la comunidad 10,11, al tener en cuenta que este último microorganismo se asocia con peores resultados clínicos en distintos grupos de pacientes 12,13.
Se conoce que América Latina tiene tasas de BLEE que superan el 20% de los casos, producidas principalmente por Enterobacteriaceae, S. aureus resistente a la meticilina (SARM) y Acinetobacter spp. MDR 14, sumándose de forma alarmante a este grupo K. pneumoniae productora de carbapenemasas 14-17. Es por lo anterior descrito que el objetivo del presente estudio es realizar una caracterización clínica y microbiológica de las infecciones del torrente sanguíneo por gérmenes resistentes en pacientes hospitalizados por patología médica del Hospital Universitario de Santander, aportando información que contraste con la ya publicada en otros escenarios y que permita orientar decisiones terapéuticas y diagnósticas.
Materiales y método
Diseño del estudio
Se realizó un estudio observacional descriptivo, retrospectivo, tipo corte transversal, que incluyó únicamente los pacientes con hemocultivos positivos provenientes del servicio de medicina interna de un hospital de tercer nivel de complejidad de la ciudad de Bucaramanga, Colombia, entre los años 2014 y 2016. Se incluyeron hombres y mujeres mayores de 14 años que cumplieran los criterios del Centers for Disease Control and Prevention (CDC) para infección del torrente sanguíneo.
Se excluyeron los servicios del hospital diferentes a medicina interna (ginecología, cirugía y ortopedia), obteniéndose un total de 926 registros de hemocultivos positivos para 2014, 1.029 para 2015 y 1.050 para 2016. Del compilado anterior, se revisaron un total de 450 historias clínicas, obteniéndose al final un total de 148 pacientes finales para el análisis posterior a la exclusión de los pacientes de la unidad de cuidado intensivo, unidad de hematología con enfermedad hematológica activa o con necesidad de quimioterapia y aquellos con dos o más ingresos hospitalarios durante el periodo de observación.
El registro de los aislamientos y los patrones de resistencia se llevó a cabo mediante el software Whonet que utiliza el Hospital Universitario de Santander. Las pruebas de sensibilidad a los antibióticos se realizaron mediante métodos estandarizados de difusión y sistemas automatizados (Phoenix 1000TM de BectonDickinson®) en concordancia con los criterios del Clinical and Laboratory Standards Institute (CLSI), los cuales se verificaron usando los puntos de corte de la versión 2017 según referencia del laboratorio clínico de la institución.
Análisis estadístico
El análisis estadístico se realizó mediante un análisis descriptivo de cada una de las variables a estudio. La información se presenta mediante estadísticas descriptivas (medidas de dispersión y de tendencia central) y se muestra en texto, tablas o gráficas, empleando software como Excel y Stata 2.0.
Se midieron importantes variables clínicas y de laboratorio para el desenlace de interés, para las variables cuantitativas de laboratorio se realizó una prueba de ShapiroWilk, con el fin de determinar su distribución normal, con expresión en medias y rangos intercuartílicos. Las variables cualitativas se expresaron en porcentajes, se realizaron comparaciones de proporciones entre el grupo de pacientes con aislamientos resistentes y aquellos con aislamientos no resistentes.
Consideraciones éticas
Este fue un estudio retrospectivo que utilizó datos extraídos de las historias clínicas de pacientes, por lo tanto, se consideran “sin riesgo” de acuerdo con la clasificación establecida en la Resolución 8430 de 1993 del Ministerio de Salud, y se condujo de acuerdo con los principios declarados en la XVIII Asamblea Médica Mundial (Helsinki, 1964). El protocolo fue aprobado por el comité de ética hospitalaria del centro asistencial y el comité de ética en investigación de la Universidad Industrial de Santander.
Resultados
Se analizaron 450 historias clínicas, de las cuales se incluyeron 148 (32,8%) para el análisis. De estas últimas, el 65,5% (n = 97) presentaron infecciones por gérmenes potencialmente resistentes que a su vez ocuparon los primeros lugares dentro de los más frecuentes.
El 23,6% (n = 35) de todos los pacientes presentaban infecciones con bacterias con perfiles amplios de resistencia, incluidos E. coli y K. pneumoniae productores de BLEE en un 40%, SARM 25,7%, A. baumanii MDR 22,8% y P. aureginosa MDR 11,4%. Se definieron las categorías de MDR de acuerdo a la clasificación propuesta por Magiorakos, et al. 18, donde un microorganismo se caracteriza por ser resistente a por lo menos un antibiótico en más de tres categorías de medicamentos, los cuales incluyen amino-glucósidos, carbapenémicos, cefamicinas, fluoroquinolonas, inhibidores de la síntesis del folato, etcétera. Para el caso puntual de S. aureus, este se considera como MDR por ser meticilino-resistente o tener resistencia a más de un antimicrobiano en más de tres categorías de medicamentos, al igual que las enterobacterias 18.
El promedio de edad de aquellos pacientes que presentaban algún grupo de bacterias resistentes fue de 55,5 años (de 18,2 años), y el de los que no presentaban bacterias resistentes fue de 57,6 años (p = 0,5). De los pacientes con gérmenes resistentes, el 51,4% eran mujeres. Uno de los antecedentes más importantes fue el de infección por virus de la inmunodeficiencia humana (VIH) con un total de 38 casos, de los cuales la mayoría fueron diagnósticos nuevos sin tratamiento antirretroviral, el 27% tenían infecciones por gérmenes resistentes y cercal del 92% poseían recuentos de linfocitos T CD4 < a 200 células/mm3.
De los pacientes que presentaron aislamientos de gérmenes resistentes, el 37,8% habían estado hospitalizados previamente con un promedio de 11,7 días. La mortalidad general fue del 30%, sin embargo, no hubo diferencias estadísticamente significativas entre los grupos de resistentes y no resistentes.
El 85,8% de los pacientes recibieron manejo antibiótico empírico, de los cuales el 59,7% recibieron monoterapia, 21,6% terapia dual y el 4,1% tres o más antibióticos. Los antibióticos empíricos más frecuentemente utilizados fueron piperacilina tazobactam en un 47,4%; vancomicina 28,8%; meropenem 17,5%; ceftriaxona 4%; ampicilina sulbactam 2%; linezolid 2%; y oxacilina 1%. Las variables cualitativas y cuantitativas se presentan en la tabla 1.
Tabla 1 Comparación de variables cualitativas y cuantitativas de los pacientes con infecciones por microorganismos resistentes y no resistentes
| Variables cuantitativas | Pacientes con infecciones por bacterias resistentes (n = 35) | Pacientes con infecciones por bacterias no resistentes (n = 62) |
|---|---|---|
| Edad (años) | 55,5 | 57,6 |
| Hospitalización previa (%) | 37,8 | 62,1 |
| Tiempo de hospitalización previa (días) | 11,7 | 13,7 |
| Tiempo de estancia hospitalaria (días) | 48,9 | 40 |
| Tiempo estancia en el servicio de urgencias (días) | 5,1 | 5,1 |
| Hemocultivos positivos | 2 | 2 |
| Creatinina al momento de los hemocultivos (mg/dL) | 2,8 | 2,4 |
| Variables cualitativas / categóricas | Pacientes con infecciones por bacterias resistentes | Pacientes con infecciones por bacterias no resistentes |
| Leucocitos al momento de la toma de los hemocultivos mayores a 12 000 cel/ mm3 (%) | 37,8 | 62,1 |
| Anemia (%) | 38,5 | 61,4 |
| Fiebre (%) | 28,5 | 71,4 |
| Índice de mortalidad de PITT moderado (%) | 33,3 | 66,6 |
| Índice de mortalidad de PITT severo %) | 100 | 0 |
| Sitio primario piel y tejidos blandos (%) | 28 | 72 |
| Sitio primario sistema urinario (%) | 47 | 53 |
| Sitio primario sistema vascular (%) | 45 | 55 |
| Infección clasificada mayor a 48 horas del ingreso (%) | 33,7 | 66,3 |
| Muerte (%) | 39 | 61 |
| Cultivos con aislamientos poli icrobianos (%) | 31,2 | 68,7 |
Fuente: elaboración propia.
La distribución de las bacterias resistentes se presenta en la gráfica 1 y sus perfiles de resistencia en las tablas 2 y 3, donde se tienen en cuenta las diferencias clínicas entre las enterobacterias y el re presentante de los gérmenes gram positivos S. aureus.
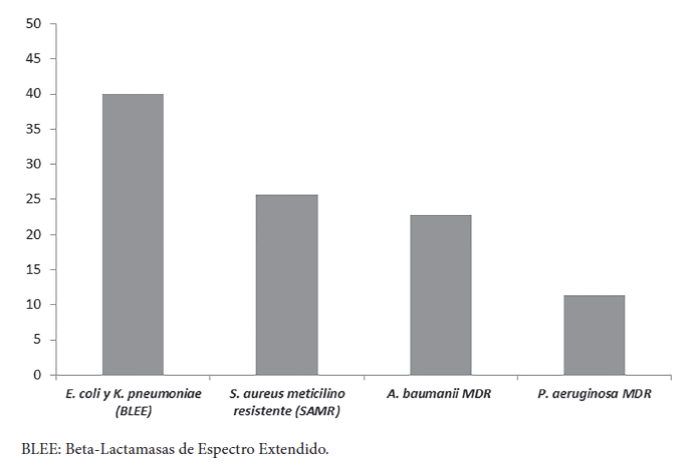
Fuente: elaboración propia.
Gráfica 1 Distribución de los microorganismos con perfiles amplios de resistencia
Tabla 2 Perfiles de resistencia a los antibióticos de interés clínico
| Antibiótico % de resistencia | K. pneumoniae (%) | E. coli (%) | A. baumanii (%) | P. aeruginosa (%) |
|---|---|---|---|---|
| Ceftazidime | 29,6 | 25 | 38,8 | 26,6 |
| Cefepime | 19,2 | 9 | 53 | 28,5 |
| Cefoxitin | 25,9 | 18,1 | NA | NA |
| Aztreonam | 48,1 | 16,6 | 66,6 | 20 |
| Ciprofloxacina | 55,5 | 22,2 | 58,8 | 50 |
| Gentamicina | 50 | 0 | 50 | 22 |
| Meropenem | 16,6 | 12,5 | 46,1 | 30 |
| Piperacilina tazobactam | 33,3 | 14,2 | 50 | 20 |
| Trimetropim sulfametoxazol | 58,8 | 14,2 | 46,6 | NA |
| Ampicilina sulbactam | 0 | 0 | 0 | 0 |
NA: No aplica por resistencia natural.
Fuente: elaboracion propia.
Tabla 3 Resistencia a los antibióticos de interés clínico de S. aureus
| Staphylococcus aureus | |
|---|---|
| Antibiótico | Resistencia (%) |
| Ciprofloxacina | 20 |
| Gentamicina | 15,3 |
| Trimetropim sulfametoxazol | 0 |
| Clindamicina | 11,7 |
| Oxacilina | 50 |
| Vancomicina | 0 |
| Rifampicina | 0 |
| Linezolid | 0 |
| Daptomicina | 0 |
Fuente: elaboración propia.
Al tener en cuenta que los pacientes fueron atendidos en un servicio de medicina interna y la diversidad de sus patologías, se presentan en la tabla 4 los sitios anatómicos fuentes de la infección más frecuentemente documentados y los hallazgos con respecto al aislamiento de bacterias resistentes, teniendo en cuenta que un paciente podía tener más de un sitio anatómico como fuente de infección o aislamiento del mismo microorganismo en más de un sitio.
Tabla 4 Fuente primaria de la infección y aislamientos de bacterias resistentes
| N = 97 | |||||
|---|---|---|---|---|---|
| Fuente de la infección | E. coli y K. pneumoniae (BLEE) | A. baumanii (MDR) | P. aureginosa (MDR) | S. aureus Meticilino R (SARM) | Total |
| Vascular | 2 | 4 | 2 | 6 | 14 |
| Urinario | 7 | 4 | 3 | 4 | 18 |
| Respiratorio | 3 | 2 | 1 | 1 | 7 |
| Piel y tejidos blandos | 5 | 3 | 0 | 0 | 8 |
| Abdomen | 6 | 0 | 1 | 0 | 7 |
Fuente: elaboracion propia.
Discusión
El presente fue un estudio realizado por primera vez en el nororiente colombiano en pacientes con patología médica, diferente a otras series donde se han incluido pacientes en contextos diferentes al expuesto, tales como necesidad de quimioterapia, trasplante de médula ósea, en servicios de urgencias o la unidad de cuidados intensivos (UCI), tanto en Colombia como en otras latitudes 9,19-23; sin embargo, se demuestra que la resistencia bacteriana se ha extendido de estos contextos a los demás escenarios de los hospitales e incluso se ha diseminado al contexto ambulatorio y comunitario 10,11.
La mortalidad general se acerca a otros estudios que han documentado infecciones por microorganismos resistentes de índole local, como el estudio de Navarro-Oliveros, et al., realizado en Medellín, Colombia, donde la mortalidad relacionada con la bacteriemia por enterobacterias productoras de carbapenemasas fue del 40% 9, cuestión que es preocupante pues representa una cifra bastante alta y dado que los mecanismos de resistencia son difíciles de diagnosticar por los métodos estandarizados usuales se debe procurar la utilización de técnicas de laboratorio diferentes como los métodos de biología molecular o reacción en cadena de la polimerasa (RCP).
Llama la atención el cambio actual de los aislamientos microbiológicos a diferencia de lo que ocurría en la década de los 90. En esta última, gérmenes como S. aureus ocupaban el primer lugar y actualmente han cedido su puesto a las enterobacterias, situación que se evidencia en la UCI según un estudio de Díaz, et al., en Perú 25, donde estas incluso en muestras diferentes a hemocultivos ocupan los primeros lugares.
Se han descrito factores de riesgo para la adquisición exógena o endógena de bacterias resistentes, los de la primera se asocian usualmente a la transmisión por contacto con las manos contaminadas de los trabajadores de la salud y la contaminación de superficies ambientales o de dispositivos médicos por procesos inadecuados de limpieza y desinfección (la mortalidad aumenta principalmente con la emergencia de microorganismos multirresistentes y al tratamiento antibiótico inadecuado); los factores de la adquisición endógena, tales como los propios del paciente (edad, estado nutricional y enfermedades concomitantes) y de la infección (aparición temprana o tardía, tipo, localización y compromiso) influyen a la vez de forma importante en este desenlace. A pesar de que no era un objetivo del estudio, vale la pena realizar estudios con más variables clínicas a las descritas, con el fin de tratar de determinar más claramente estas asociaciones en un ámbito clínico diferente 2,6,8.
Por otro lado, es llamativa la presencia de resistencia a carbapenémicos del 17% de K. pneumoniae, no obstante, no se pudo estimar asociación alguna de esta con el desenlace mortalidad o entre esta con el haber recibido uno u otro antibiótico, dado que no consistía en un objetivo del estudio; en cambio, permite evidenciar que una vez las enterobacterias desarrollan BLEE, fácilmente pueden desarrollar resistencia a los carbapenémicos, limitando así las opciones terapéuticas 16,20,24.
Es importante resaltar que uno de los antecedentes más frecuentes fue la infección por VIH y de estos pacientes la mayoría fueron diagnósticos nuevos y, por ende, sin tratamiento antirretroviral, lo que deja ver que el departamento de Santander continúa siendo uno de los primeros en la detección y notificación de esta entidad 26 y que las infecciones bacterianas están emergiendo como causa de mortalidad sumado a los oportunismos clásicamente descritos 27.
En este estudio se encontró que la utilización de antibióticos empíricos es superior al 80%, lo que demuestra lo difícil del diagnóstico y la necesidad de iniciar antibioticoterapia oportunamente; adicionalmente, el hecho de que la mayoría de los antibióticos usados eran de amplio espectro puede acarrear consecuencias en la resistencia bacteriana a futuro. Las diferencias de porcentaje de resistencia según diversos estudios son escasas, a pesar de que estos han sido realizados en escenarios distintos a paciente con bacteriemia 28. Por otro lado, no se encontraron diferencias estadísticamente significativas entre las variables cualitativas y cuantitativas entre los grupos, no obstante, esto pudo deberse el tamaño de muestra y además no era uno de los objetivos del estudio.
A pesar de las limitaciones ya mencionadas, este estudio permitió identificar que los gérmenes MDR son una preocupación creciente, la cual deben llevar a un adecuado uso e implementación de los programas o estrategias con el fin de modificar ciertas condiciones y así reducir la mortalidad en los pacientes con infecciones asociadas a la atención en salud. Dichas estrategias incluyen el uso adecuado de antibióticos, lo que se logra a través de programas de vigilancia, control, protocolización e intervención en el uso de antibióticos (antibiotic stewardship) y el empleo de antibióticos que garanticen una respuesta terapéutica equivalente a la de las moléculas innovadoras 29,30.
En concordancia con lo anterior y proponiendo escenarios ideales en los que se cuente con moléculas innovadoras de forma permanente y un adecuado uso racional de antimicrobianos, un estudio publicado por Rattanaumpawan, et al. 31 propone el uso de ertapenem como estrategia de ajuste terapéutico para pacientes estables con infecciones por enterobacterias productoras de BLEE y el uso de meropenem en aquellos críticamente enfermos, como una opción terapéutica mientras se cuenta con el concepto del especialista en enfermedades infecciosas y así prevenir la emergencia de resistencia sin afectar el desenlace clínico.
La mortalidad de estos pacientes continúa siendo elevada con un porcentaje cercano al 30% en el presente estudio, porcentaje que concuerda con la literatura disponible al tener en cuenta que la mayoría son estudios realizados en otros escenarios clínicos 2,32-35. Es de esta manera que se ratifica que la presencia de bacteriemia le confiere peor desenlace a los pacientes hospitalizados con patologías médicas y que se asemeja a pacientes hospitalizados por patologías quirúrgicas, sobre quienes originalmente se documentó esta entidad, secundario a procesos sépticos de origen abdominal 35,36.
Conclusiones
A pesar de ser un estudio retrospectivo, los hallazgos son de gran relevancia ya que dejan ver cómo la proporción de resistencia a los antibióticos viene en aumento, incluso en pacientes hospitalizados por patologías médicas fuera de escenarios como la UCI o las unidades hematológicas. El 23% de aquellos pacientes con bacteriemia contaban con gérmenes de alta resistencia, siendo E. coli y K. pneumoniae BLEE los responsables del 40% de las mismas. Es preocupante cómo las estrategias terapéuticas cada vez son menores, por lo que se deben implementar medidas de control y de uso racional de antimicrobianos o fortalecer las ya existentes en las instituciones prestadoras de salud.














