Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Revista Latinoamericana de Bioética
Print version ISSN 1657-4702On-line version ISSN 2462-859X
rev.latinoam.bioet. vol.8 no.2 Bogotá Jul./Dec. 2008
Educación, Bioética y toma de decisiones éticas en unidades de cuidado intensivo
EDUCATION, BIOETHICS AND ETHICAL DECISION MAKING IN INTENSIVE CARE UNITS
Mónica Rincón R. M.D. M.A.*
Luz Merida Carrillo Becerra**
María Amparo Camargo L.***
María del Pilar Guerrero Guzmán****
Nelson Alexander Gutiérrez Cardona*****
Arturo Orduz López******
Claudia María Cubillos Reyes*******
Ingrid Lynette Hernandez Martínez********
Fabio Garzón Díaz*********
* Médica Fisiatra y Bioeticista Fundación Cardio Infantil Instituto de Cardiología, Docente Departamento de Educación y Humanidades Universidad Militar Nueva Granada, Docente Universidad del Rosario y El Bosque. E mail: mrinron@hotmail.com
** Enfermera, Especialista en auditoría en Salud, Especialista en Gerencia de instituciones de Salud, Especialista en Docencia Universitaria.
*** Enfermera Universidad Javeriana, Especialista en Docencia Universitaria Universidad Militar Nueva Granada.
**** Médico cirujano de la Universidad Militar Nueva Granada.
***** Médico de la Universidad Militar Nueva Granada.
****** Médico diabetólogo (Universidad de Buenos Aires), Fundación Santa Fé de Bogotá, Hospital Central Policía Nacional.
******* Médica de la Escuela de Medicina Juan N. Corpas, Especialista en Administración Universitaria de la EAN, Especialista en auditoría de servicios de Salud, de la Universidad Santo Tomás de Aquino, con formación en Homeopatía de la Fundación Instituto Colombiano de Homeopatía Luis G. Páez, Docente de Homeopatía en la Fundación Instituto Colombiano de Homeopatía Luis G. Páez, Medico regulador de Electivas de la Secretaria Distrital de Salud.
******** Odontóloga Periodoncista - Pontificia Universidad Javeriana - Cooperativa Nacional de Odontólogos.
********* Filósofo, Master en Bioética, Ph. D. en Filosofía, Docente Universidad Militar Nueva Granada y Fundación Sanitas Internacional. E mail: fabio.garzon@umng.edu.co
Fecha Recepción: Septiembre 1 de 2008
Fecha Aceptación: Octubre 15 de 2008
RESUMEN
En el mundo médico, las decisiones del personal de Unidad de Cuidado Intensivo (UCI), Influyen tanto de manera positiva como negativa en el entorno de un paciente y su familia. El personal de salud que está vinculado al cuidado del paciente en UCI, debe ser capaz de resolver y tomar decisiones que son trascendentales para el futuro de una persona que se encuentra entre la vida y la muerte. A pesar de esta obligación moral y profesional, no existe un consenso ampliamente conocido para la toma de decisiones, que facilite al personal afrontar la situación de un paciente en estado crítico. Razón por la cual la educación universitaria en bioética es de vital Importancia, para la formación de profesionales competentes, libre pensadores con responsabilidad social, que actúen como defensores y promotores de la vida
Palabras Clave: Toma de decisiones, personal de salud, paciente en estado crítico, Unidad de cuidado intenslvo,educaclón.
ABSTRACT
In the medical world, decisions of staff of Intensive Care Unit, both in a positive and negative way, may affect the patient's environment and family. The health team in charge of the patient care in critical condition should be, able to make decisions important for the future of someone who is between life and death. Despite this moral and professional duty, there is no consensus widely known for decision-making, to provide the staff means to deal this situation, a patient in critical condition. For that reason bioethics education performs vital importance for the training of competent professionals, thinkers open to social responsibility, acting as defenders and promoters of life.
Key Words: Decision-making, health staff, patient in critical condition, Intensive Care Unit, education.
TOMA DE DECISIONES EN LA PRÁCTICA MÉDICA
Al tomar una decisión en el ámbito de la salud juegan un papel fundamental los siguientes elementos: el paciente con su estado de salud, el médico con su conocimiento teórico y pericia práctica, los objetivos que se procuran alcanzar, la estrategia que se elegirá y el ambiente para desarrollar este proceso de toma de decisiones teniendo en cuenta los medios que dispone el equipo de profesionales, el paciente y su familia.
Tomar una decisión en la UCI es un proceso que requiere la formulación correcta de un problema, y también el análisis de los cursos de acción para cumplir el objetivo propuesto.
Es por esto que en la formación de los profesionales de salud debe estar incluida la cátedra de bioética, dentro del currículo explícito e identificarla como una necesidad de aprendizaje de docentes y estudiantes. Se debe pasar del aprendizaje teórico al práctico que transforma lo aprendido a lo aprehendido y se puede reflejar en cambios de conducta y aptitudes en el quehacer médico.
El compromiso de la universidad no es sólo la formación académica sino la preservación y mejoramiento de la vida en los diferentes contextos geográficos y culturales, buscando la implementación de políticas públicas que aborden los problemas sociales que enfrentan los países denominados del tercer mundo mediante la justicia en forma de equidad y la solidaridad (López, 2004 49-57).
En la práctica asistencial las condiciones de formación y entrenamiento del médico en la toma de decisiones determinan de alguna manera la facilidad o dificultad para hacerlo. Se pueden presentar dos situaciones: una en la que el médico toma decisiones sin premura y, en la otra el médico toma decisiones urgido por situaciones críticas. Las situaciones límite ponen a prueba la capacidad teórica, la experiencia práctica y el coraje del médico. Debe tener en cuenta lo que es mejor para el paciente, la voluntad de los familiares y lo que puede ofrecer con la ciencia y la tecnología disponibles, ahí está el arte de su difícil labor (Amaro, 2001).
Tales decisiones poseen importantes implicaciones éticas, pues traspasado cierto límite, la beneficencia que se busca puede transformarse en maleficencia al someter al paciente a un largo, doloroso y costoso proceso de morir.
Se debe valorar la totalidad de la persona, teniendo en cuenta la evolución de la enfermedad, además de la proporción entre beneficios y riesgos que pudieran derivar de ello (Lucas, 2003) Es claro que partiendo del principio de beneficencia se debe promover una atención adecuada y compasiva al mayor número de pacientes sobre todo los críticamente enfermos (Lago, 2005:111-7) Se debe evitar los síntomas, el sufrimiento y dolor como tratamiento paliativo independientemente de la evolución del paciente (Roig, 2003:259-60) También manejar adecuadamente la ansiedad, frustración y angustia que provoca la mala evolución o muerte del paciente. Todo esto es posible si se estructura un nivel de comunicación adecuado con la familia, teniendo en cuenta las necesidades afectivas y existenciales de la misma, esto da significado y dimensión humana a la situación de crisis que atraviesan, haciendo posible el cuidado en salud mental no sólo del paciente sino también de su entorno (Carnevale, 2007:337-42) (Meert, 2001: 324-8) (Cook, 2002:36-8) (Studdert, 2003:553) (Ruiz, 1998:2-3).
En la medida de lo posible, se debe contar con la posición del paciente, quien se plantea la existencia de una relación entre la conciencia de él mismo, el grado de individualidad y la actitud frente a la muerte. Cuanto más se desarrolla la personalidad, más difícil resulta aceptar la desaparición o la de aquellos a los que se quieren y más horror despierta la muerte.
El reforzamiento de las actitudes fóbicas ante la muerte, la dificultad para decidir poner fin a los tratamientos cuando estos resultan fútiles y la muerte en condiciones de suma indignidad, han sido avaladas por la sociedad, porque es evidente que la obsesión por la supervivencia, a menudo incluso en detrimento de su vida, revela en el hombre su quejumbroso afán de salvar su individualidad más allá de la muerte (Morin, 1999).
No se puede desconocer la capacidad del individuo de decidir, ya que está dotado de actitudes sociales y culturales, discernimiento para optar según su estilo de vida, metas y valores de referencia la decisión sobre el futuro que a él le atañe (Hans, 1988: 3-4).
En los últimos años los reportes de la asociación de cuidados críticos en Norteamérica y Europa reportan que los clínicos se apoyan en los familiares para renunciar a sostener el tratamiento vital (Douglas 2007: 461).
Los resultados después de la decisión tomada pueden ir desde la curación del paciente hasta el deterioro del mismo, una intervención médica influye en la supervivencia y la calidad de vida del enfermo, por lo tanto, este resultado puede tener consecuencias éticas y legales (Cataldi, 2003). Con base en lo anterior, la atención del enfermo en el contexto de gravedad, ha incentivado la creación de las UCI, con el fin de prolongar y mejorar la calidad de vida del paciente; en estos sitios asistenciales se aplica el soporte vital como sustitución o reemplazo de diversos órganos, sistemas y funciones del paciente en estado crítico (Chávez, 2006:237).
El juicio clínico o la capacidad de predecir desenlaces en pacientes críticos, dependen de muchas variables. Además de la experiencia, conocimientos y capacidad de análisis, existen otras no menos importantes como los valores éticos, la formación humanística y otras características tan individuales como impredecibles (Dueñas, 2000).
En este sentido también se han generado múltiples interrogantes y dilemas éticos de cara a las conductas alrededor de la bioética. Con la aparición de las nuevas tecnologías y su uso en las UCI se hizo posible la supervivencia de cierto tipo de pacientes en estado crítico que anteriormente no sobrevivían (Alberti 2008:50) Aunque nadie puede poner en duda el balance positivo que ha representado la aplicación de los modernos recursos terapéuticos, no es menos cierto que a veces se transforma, en un cruel procedimiento el retrasar la muerte en lugar de prolongar la vida. La medicina no debe representar una lucha ciega contra la muerte, nunca se debe olvidar que esta constituye el final de la vida (Chávez, Capdevila: 2006) (Cabré, 2002:306) (López, 2007:44-53).
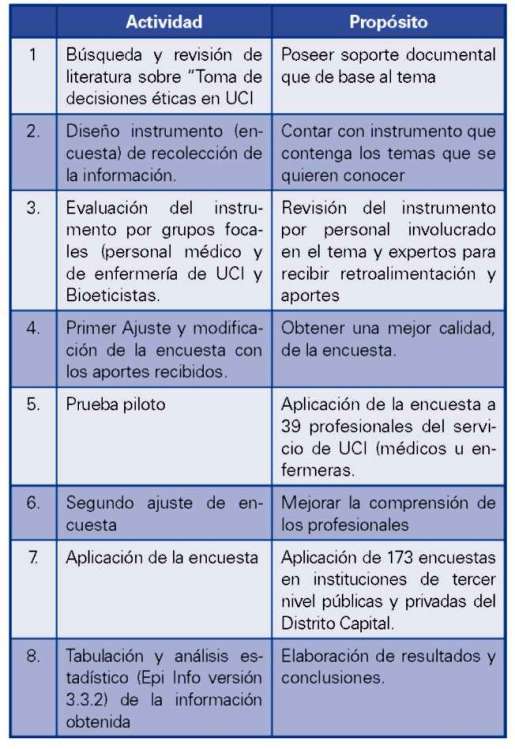
EVALUACIÓN DE TOMA DECISIONES EN UCI EN HOSPITALES DE BOGOTÁ
Los profesionales de la salud con mayor frecuencia se ven avocados a los problemas éticos en la atención de pacientes y en especial en las UCI, y esto principalmente debido a los avances en la tecnología médica. La siguiente investigación pretende describir inicialmente cómo se toman las decisiones éticas en dichas unidades, con el fin de tener un marco de referencia local, ya que en nuestro país no se tiene conocimiento de este proceso en las diferentes UCI, lo haremos inicialmente en Instituciones de la ciudad de Bogotá tanto en aquellas que atienden pacientes adultos como pediátricos.
El problema básico es establecer cómo el grupo interdisciplinario en la UCI afronta la decisión ética de retiro de tratamiento vital, teniendo en cuenta los conceptos y formación universitaria. La transdisciplinariedad en que se basa la educación bioética universitaria permite afrontar las decisiones críticas en la UCI.
La interacción de las diferentes disciplinas permite facilitar la comunicación y la concertación para la toma de decisiones.
Los profesionales de la salud deben ser capaces de actuar, con suficiente competencia y desempeño para que puedan dirimir los conflictos morales relacionados con la aplicación de avances tecnológicos a través de la aplicación práctica de la ética clínica.
El presente artículo da a conocer los principales resultados del primer estudio sobre las percepciones que tienen el grupo interdisciplinario en cuanto a la toma decisiones éticas en el retiro de tratamiento vital en las UCI en la ciudad de Bogotá.
DISCUSIÓN
Los adelantos en la tecnología han permitido disminuir las tasas de mortalidad y mantener la vida de los pacientes que en tiempos anteriores muy seguramente habrían fallecido, esto ha sido una de las causas del surgimiento de la Bioética. Uno de los principales problemas éticos a que se ven avocados los profesionales de la salud en las UCI es la decisión de retito de tratamiento vital.
El retiro o no inicio de un tratamiento está basado en una decisión que respeta la voluntad o al menos la presumida voluntad del paciente la decisión terapéutica y el desafío de no permitir el sufrimiento del paciente.
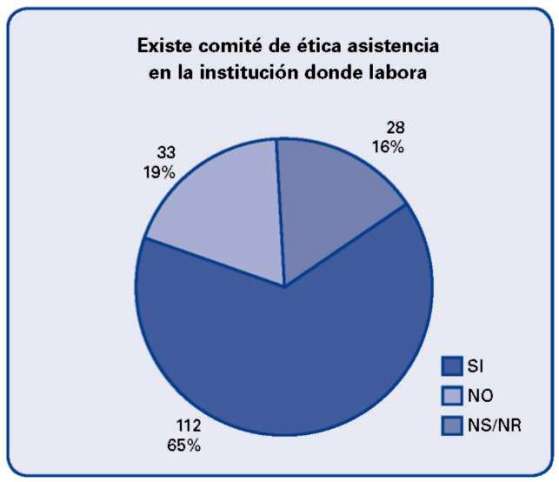
Nuestra investigación demuestra que a pesar que hoy en día se considera una necesidad imperiosa contar en las Instituciones de Salud con Comités de Ética Asistencial, encontramos que el 19.1% de los encuestados en su Institución no cuenta con este tipo de comité.
RESULTADOS
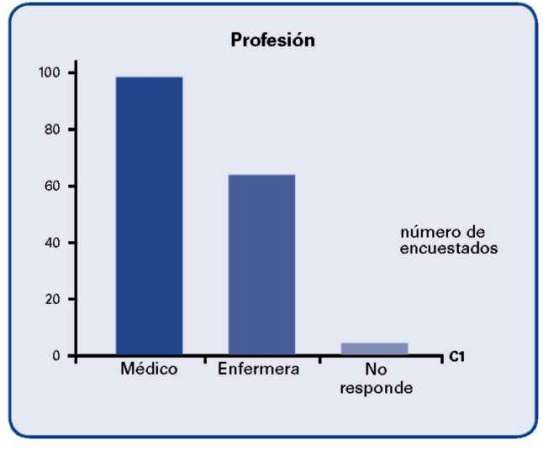
El estudio se llevó a cabo en 13 Instituciones de Salud de la ciudad de Bogotá tanto públicas como privadas. Se encuestaron 173 profesionales de la salud de los cuales 100 fueron médicos y 67, personal de enfermería.
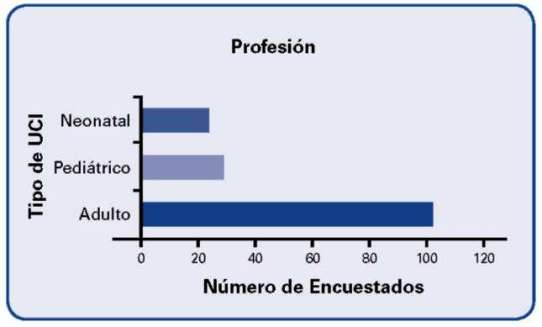
Los profesionales que se desempeñan en UCI de Adultos son 61.3%, UCI neonatal 18.5% y UCI pediátrica 20.2%.
En las diferentes Instituciones donde se aplicó el instrumento ante la pregunta sí existe comité de ética los profesionales opinaron: si: 64.7%, No: 19.1%. No sabe no responde 16.2%.
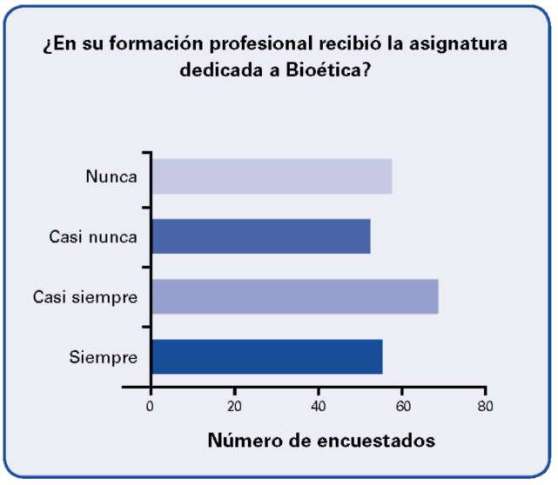
En su formación profesional de los 173 encuestados 80 siempre recibieron la asignatura dedicada a bioética, 44 casi siempre, 25 casi nuca y 24 nunca.
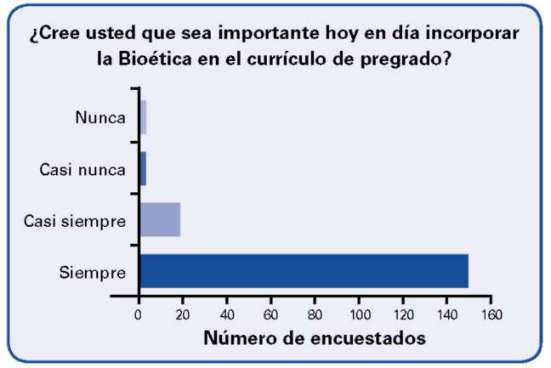
De los 173 encuestados, 150 consideran que es importante siempre incorporar la Bioética en el plan de estudios de sus profesiones.
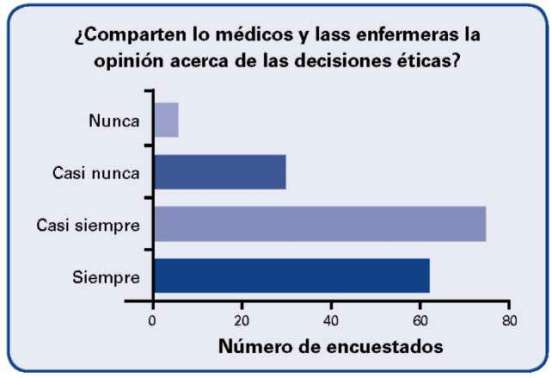
El 79.8% de los encuestados respondió que siempre o casi siempre se comparten las opiniones acerca de las decisiones éticas entre los Médicos y Enfermeras Jefes de las UCI.
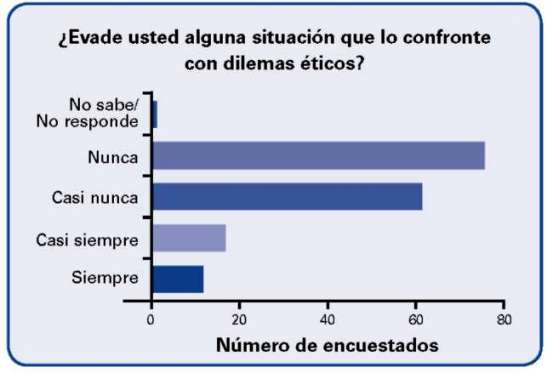
79 profesionales de los encuestados no evaden situaciones que los enfrenten con dilemas éticos.
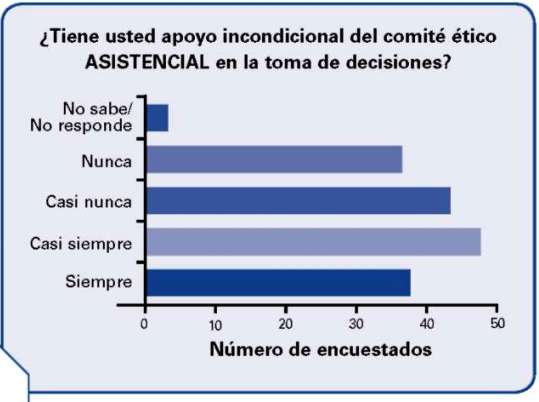
Respecto al apoyo incondicional del comité de ética hospitalaria en la toma de decisiones responden afirmativamente el 50.3% y negativamente el 45.7% no sabe no responde el 0.6%.
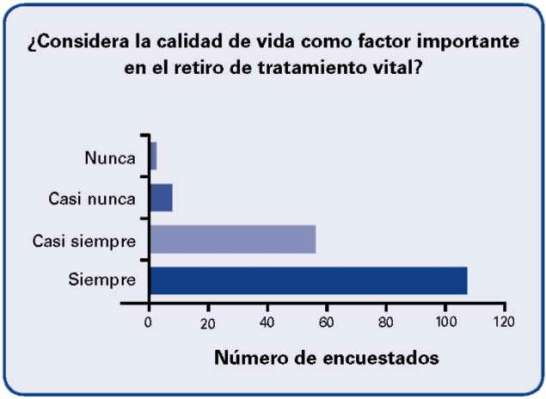
La calidad de vida es un factor importante en el retiro del tratamiento vital, en un 95.3% de los encuestados.
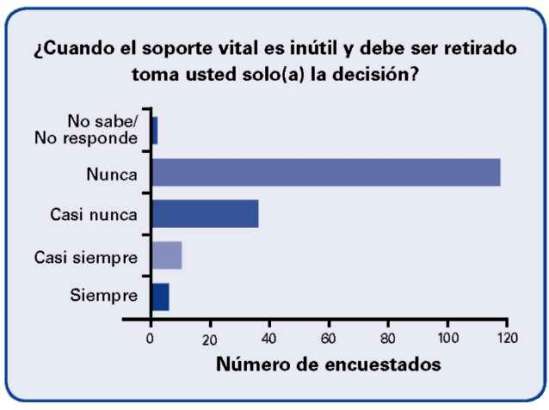
En la pregunta: ¿Cuando el soporte vital es inútil y debe ser retirado toma usted solo (a) la decisión? Nunca 68.8%, casi nunca 22%.
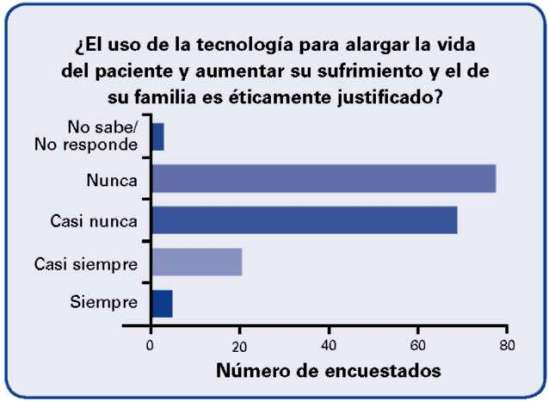
El 85% de los encuestados consideran que casi nunca o nunca es justificado el uso de la tecnología para alargar la vida del paciente cuando aumenta su sufrimiento y el de su familia.
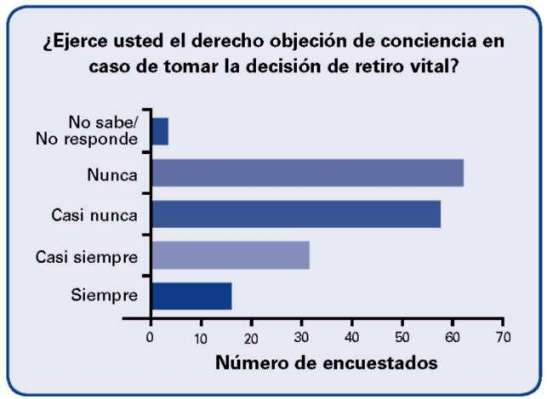
Al preguntar acerca del derecho de objeción de conciencia en caso de tomar la decisión de retiro vital el 69.9% contestó que nunca o casi nunca lo ejerce.
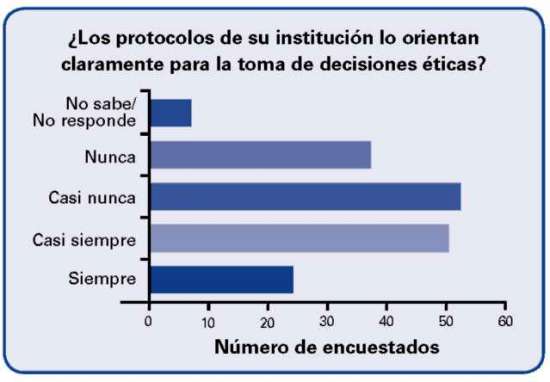
En la pregunta sobre sí los protocolos de la institución orientan para la toma de decisiones éticas el 13.9% contesto siempre, el 29.5% casi siempre, el 30.6% casi nunca y nunca el 22%.
Respecto a la solicitud por parte del profesional sobre recomendaciones por parte del comité de ética asistencial para la toma de decisiones respondieron: siempre 22%, casi siempre 25.4%, casi nunca 28.3%, nunca 19.1%.
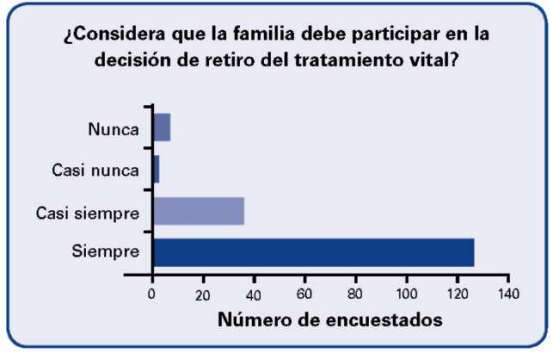
Sobre la participación de la familia en la decisión de retiro del tratamiento vital de los 173 encuestados opinaron siempre: 127, casi siempre: 37, casi nunca: 3 y nunca: 6.
CONCLUSIONES
La importancia que dan los profesionales de la salud sobre la enseñanza de la bioética en el pregrado es contundente, el 97.6% opina que debe incluirse en el programa académico. Llama la atención que en el presente estudio el 40% de los profesionales que laboran en las UCI, no recibieron la asignatura de bioética en el transcurso de su formación.
Este resultado permite concluir la necesidad de involucrar la enseñanza de bioética, en forma trasversal en todos los niveles de formación de pregrado, tanto del personal médico, como de los profesionales de la salud y particularmente en los que laboran en el servicio de unidad de cuidados intensivos.
Todas las instituciones hospitalarias estudiadas tienen comité de ética hospitalaria, sin embargo al preguntar a los trabajadores acerca de la existencia del comité, a pesar de que existe normatividad que obliga a su creación y funcionamiento, en el 19.1% se opinó que no existe y el 16% desconocen si hay o no su existencia esto indica desconocimiento por parte del personal de la existencia y funciones del comité.
La ocurrencia de conflictos éticos en UCI es del 42%, esto evidencia que los profesionales enfrentan situaciones difíciles que podrían ser facilitadas o subsanadas si son adecuadamente entrenados y formados en bioética.
El 573 % dice no haber presentado conflictos, lo que llama la atención respecto a las habilidades o destrezas que sí poseen a diferencia de los anteriores para enfrentar decisiones en UCI.
Respecto a si hay una decisión compartida por los profesionales se observa que en un 79% sí lo son, valdría la pena conocer si estas decisiones, parten del consenso ó simplemente son coincidentes. El 29% no comparten las decisiones, lo que crea la duda de que aportes podrían hacer, si existiera un grupo interdisciplinario que se reúna, para analizar el caso y pueda decidir con todos los puntos de vista lo mejor para el paciente.
La existencia de los comités de ética, dan cuenta en un 50.3% de la existencia y operatividad de los comités en las instituciones donde laboran. El 49.7% que no recibe apoyo o no conoce de la existencia del comité, indica que los comités pueden existir en el papel, para cumplir con la norma, o que no realizan la labor que deben cumplir en las instituciones de salud. Se priva al personal de la UCI del beneficio que pueden recibir, si no asumen solos la responsabilidad en la toma de decisiones del servicio de UCI. Lo que lleva además del prejuicio en la calidad del servicio a posibles problemas legales en la institución.
Las universidades con Facultad de Medicina deberían realizar seguimiento de la operatividad de los Comités de ética asistencial en las instituciones de salud en las que practican sus estudiantes y como institución de educación superior brindar el acompañamiento para que cumplan efectiva y eficazmente con su legado.
A la familia en un 29.5% se le niega la participación en la toma de decisiones relacionadas con las alternativas de tratamiento y pronóstico de salud de su familiar. El profesional de la salud que esta integralmente formado, debe ser capaz de entender el contexto del paciente y dentro de su ética involucrar a la familia en la toma de decisiones. El facilitar la adaptación de la familia a la enfermedad del paciente, contribuye a su tratamiento integral.
La universidad debe proponer desde el aula, la preparación del estudiante para que aprenda a comprender los lenguajes del paciente, sus familiares el entorno y el personal de la UCI, para que logre mediar lo objetivo de diagnostico y pronóstico con lo subjetivo del paciente y sus familiares. Desde la construcción de los marcos teóricos e integrando recomendaciones, presentando nuevos hallazgos para enriquecer el conocimiento trabajado tanto en la universidad como en el campo de aplicación del trabajo. Revisar los paradigmas actuales en la formación de los profesionales de la salud e identificar cómo y en qué se debe formar en la universidad para que adquieran una comprensión crítica de sus decisiones, teniendo en cuenta las múltiples implicaciones. Profundizar en la responsabilidad de la universidad en la concepción de la enfermedad como un fenómeno social y como respuesta a la necesidad de la sociedad.
La bioética es una disciplina encargada de defender la vida, en todas sus expresiones; a pesar de ello se ha limitado al naturalismo desde sus inicios. Este artículo esboza una aproximación a la situación debatida en la toma de decisiones éticas en unidades de cuidados intensivos, en 13 instituciones de salud, de tipo público y privado, dando un acercamiento a los verdaderos antecedentes, principales actores y relevancia del tema, para sustentar posiciones de los profesionales involucrados.
Se evidenció que la educación en bioética ha tomado un rol muy importante para la formación de individuos comprometidos con una causa social, y en especial aquellos inmersos en el cuidado de la salud. De la misma forma y a pesar que dicha formación en ocasiones está presente, se manifiesta parcialmente en la vida práctica, al no existir la inquietud, en el profesional de la salud, se observa la ausencia de protocolos y guías estructurados que faciliten la toma de decisiones del grupo interdisciplinario que labora en la Unidad de cuidado intensivo.
Confiamos en que este trabajo contribuya, a la creación de conciencia en la Universidad para abrir un camino, que permita a los profesionales de la salud desempeñarse con mayor propiedad, seguridad, transdiciplinaridad y humanidad en las situaciones de la vida- muerte de sus pacientes en su ejercicio profesional.
REFERENCIAS
• Alberti, M (2008) Cuidados paliativos en la unidad de cuidados intensivos pediátricos. Revista Med Uruguay. 50 - 55 [ Links ]
• Amaro, Cano M. del C. (2001). La educación en bioética en la universidad médica Cubana. Edumed La Habana. [ Links ]
• Cabré Pericas, J. Solsona Durán y grupo de trabajo de bioética de la semicyuc (2002). Limitación del esfuerzo terapéutico en medicina intensiva. Servicio de medicina intensiva, Hospital de Barcelona. Med Intensiva, 26(6), 304-11 [ Links ]
• Douglas B. White, MD, MAS; Clarence H. Braddock III, MD, MPH; Sylvia Bereknyei; J. Randall Curtis, MD, MPH, (2007), Toward Shared Decision Making at the End of Life in Intensive Care Units, Arch Intern MedVol. 167 mar 12, [ Links ]
• Gherardi, C. (8 de Marzo 2006) La muerte en un servicio de terapia intensiva influenciada de la abstención y retiro de soporte vital. División terapia intensiva Hospital de las Clínicas José de San Martín Buenos Aires. [ Links ]
• Lago, P (2007) End of life care in children: the Brazilian and the international perspectives: Journal Pediatric 109 - 116 [ Links ]
• López, E. (2004) Bioética y universidad. Revista orientaciones universitarias Pontificia Universidad Javeriana, volumen 35, Pág. 49 a la 57 [ Links ]
• Lucas, R. (2003) Bioética para todos. Editorial Trillos, México, 145 - 153 [ Links ]
• Cataldi, A. R. (2003) Manual de ética médica. Universidad Rivadavia. 90 - 99 [ Links ]
• Dueñas, C. (1999) El Juicio en la Unidad de Cuidados Intensivos. Universidad de Cartagena, Revista Colombiana de NeumologíaVolumen 11 No1, abril, 1999 [ Links ]
• Hans, M. (1988). La Bioética Fundamentos Filosóficos y Aplicación. Interacción tradicional de la medicina con la filosofía, y de la ética con la pericia. [ Links ]
• Ruiz, Á (2002), Aspectos éticos en la unidad de cuidado. Univ. Méd. Bogotá Colombia. [ Links ]
• Escobar, J. (2006). Editorial Revista Colombiana de Bioética primera edición Agosto de 2006. [ Links ]
• The American Hospital Association AHA WWW.aha.org/aha_app/ssues/ [ Links ]
• López, E. A. (2007). Tres enfoques deontológicos acerca de La vida, Revista Latinoamericana de Bioética, volumen (18) edición 13, 44-53 Julio -Diciembre. [ Links ]
• Keyeux, G., Penchaszadeh, V. y Saada A., (2006) Ética de la investigación en seres humanos y políticas de Salud pública. Organización de las Naciones Unidas y Universidad Nacional. [ Links ]