Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Revista Gerencia y Políticas de Salud
Print version ISSN 1657-7027
Rev. Gerenc. Polit. Salud vol.12 no.25 Bogotá July/Dec. 2013
Análisis sobre el acceso a los servicios de la salud bucal: un indicador de equidad*
Analysis of access to oral health services: an indicator of equity
Análise sobre o acesso a serviços da saúde bucal: um indicador de equidade
Anderson Rocha-Buelvas**
*Artículo de revisión, correspondiente al estado de arte de un estudio descriptivo titulado "Acceso a los servicios de salud bucal en estudiantes universitarios del municipio de Pasto, Colombia, 2011", UniverSIDAd del Valle.
**Estudiante del Doctorado en Epidemiología, UniverSIDAd de Antioquia (Colombia). Magíster en Salud Pública, UniverSIDAd del Valle (Colombia). Odontólogo, UniverSIDAd Nacional de Colombia. Asesor de proyectos, Instituto Departamental de Salud de Nariño (Colombia). Correo electrónico: rochabuelvas@gmail.com
Fecha de recepción: 12-03-13 Fecha de aceptación: 13-07-13
Resumen
De acuerdo con la revisión realizada, el acceso a los servicios de la salud oral es un importante criterio de equidad en salud. Las razones políticas, sociales, económicas y sanitarias del acceso a los servicios de salud bucal indicaron que este es un tema actual y relevante para la salud pública bucal. Las barreras económicas de acceso a los servicios de salud se han constituido en el principal obstáculo para la utilización de los servicios de salud bucal de la población. La evidencia señala que el aseguramiento no garantiza el acceso efectivo a los servicios. La información se obtuvo en varias bases de datos tales como: Medline, Proquest, Science Direct, Ovid, Lilacs y Cochrane, así como también en páginas web de revistas y organizaciones nacionales.
Palabras clave: equidad en salud, utilización, servicios de salud, salud bucal, acceso a los servicios de salud, salud pública
Palabras clave descriptor: equidad en salud, servicios de salud, accesibilidad a los servicios de salud, salud pública, salud bucal, servicios de salud dental
Abstract
According to the review, access to oral health services is an important criterion of equity in health. The political, social, economic and sanitary reasons to access to oral health services indicated that this is a current topic relevant to dental public health. The economic barriers to access to health services have become the main obstacle to the use of oral health services for the population. The evidence indicates that the insurance does not guarantee effective access to services. The information is obtained in various databases such as Medline, Proquest, Science Direct, Ovid, Lilacs and Cochrane, as well as on websites of national magazines and organizations.
Keywords: health equity, use, health services, oral health, access to health services, public health
Keywords plus: equity in health, health services, health services accessibility, public health, oral health, dental health services
Resumo
De acordo com a revisão realizada, o acesso aos serviços de saúde bucal é um importante critério de equidade em saúde. As razoes políticas, sociais, econômicas e sanitárias do acesso aos serviços de saúde bucal indicam que este é um tema atual relevante para a saúde pública bucal. As barreiras econômicas para o acesso aos serviços de saúde tornaram-se o principal obstáculo para a utilização dos serviços de saúde bucal para a população. A evidência indica que o seguro não garante o acesso efetivo aos serviços. A informação foi obtida em várias bases de dados como Medline, Proquest, Science Direct, Ovid, Lilacs e Cochrane, bem como em sites de revistas e organizações nacionais.
Palavras chave: a equidade em saúde, uso, serviços de saúde, saúde bucal, acesso aos serviços de saúde, saúde pública
Palavras chave descritores: equidade em saúde, serviços de saúde, acesso aos serviços de saúde, saúde pública, saúde bucal, serviços de saúde bucal
Los determinantes del acceso y la utilización de los servicios de salud
El sistema sanitario ha sido reconocido por las principales organizaciones internacionales como un determinante social de la salud en sí mismo. Aunque potencialmente es un instrumento para ayudar a alcanzar la equidad en salud entre la población, las normas y los valores sociales y políticos que sustentan el sistema social constituyen también la base de su sistema organizativo (1). Es por ello que no está exento de quedar muy lejos del objetivo de contribuir a reducir las inequidades en salud. Para alcanzar este fin, las organizaciones internacionales instan a que incorpore, entre otras, estrategias que orienten sus prácticas a utilizar la acción intersectorial entre los diferentes niveles de gobierno, que fomenten la participación de los grupos de población y de la sociedad en general, que aseguren la financiación de los servicios y la atención universal a toda la población y sustenten sus bases en el fortalecimiento de los servicios de atención primaria (2).
La investigación en salud pública ha ido incorporando paulatinamente el enfoque de determinantes sociales de la salud para abordar las inequidades en salud. A partir de todos estos modelos, la csdh propone un marco explicativo de los determinantes sociales de la salud situando al sistema sanitario como "determinante intermediario" (3,4). Este se encuentra influido por el contexto social y político que conforma la estructura social y opera en un nivel en el que se observan diferencias poblacionales en la distribución de la exposición y la vulnerabilidad ante los factores de riesgo para la salud. Interactuando con las circunstancias materiales, los factores psicosociales y las conductas hacia la salud de la población, adopta un papel de árbitro cuyo objetivo es amortiguar las inequidades en salud mediante la atención sanitaria integral.
Sobre el acceso y uso de los servicios sanitarios se han construido marcos conceptuales como el modelo de Ronald. M Andersen creado en 1974 (5), que permite definir operativamente estas variables para contribuir a identificar los factores relevantes en el acceso y uso de los servicios sanitarios. El modelo resalta que el acceso a los servicios sanitarios debe ser analizado desde los objetivos de las políticas de salud, desde las características del sistema sanitario y a partir de los resultados obtenidos (output) de la atención a poblaciones en riesgo (input), y que serían la utilización actual de los servicios de cuidados en salud y la satisfacción del consumidor con los servicios. De forma más operativa, el modelo identifica la influencia tanto de variables individuales (conductas) como de variables contextuales (ambiente físico, político o económico). Adicionalmente, identifica las posibles barreras de acceso a los servicios de salud en diferentes niveles: barreras desde el paciente, el proveedor y los servicios.
La identificación de estas barreras o determinantes del acceso y uso de los servicios de salud es un requisito imprescindible para abordar las inequidades en el acceso al sistema sanitario. Hace décadas, la inverse care law de Julian Tudor Hart (6) ya postulaba que aquellas poblaciones con más necesidades en salud estarían recibiendo menos cuidados y los grupos más favorecidos recibían más atención sanitaria. Estas afirmaciones ha sido complementadas con teorías más recientes como la inequality paradox de Frohlich (7), que resalta la existencia de subgrupos dentro de subpoblaciones que por las características sociales que comparten, se encuentran en alto riesgo dentro del conjunto de factores de riesgo para la salud. La identificación de grupos potencialmente vulnerables a los riesgos que podrían no estar accediendo y usando adecuadamente los servicios sanitarios, sería un aspecto fundamental en el abordaje tanto científico como político de las inequidades en salud.
El concepto de equidad/inequidad está inserto en el marco de la Teoría de la Justicia Distributiva, que permite discernir cómo se debe distribuir la salud con el fin de asegurar justicia en los resultados de salud; por consiguiente, la inequidad en salud implica que las desigualdades son innecesarias, evitables e injustas (8). Por tanto, en salud la equidad es la ausencia de diferencias injustas y evitables en el acceso a bienes, servicios y oportunidades de salud y en los resultados de salud entre diversos grupos en el interior de los países y entre ellos. Utilizando un criterio adaptado de las Metas de Salud para Todos para el 2000, de la Organización Mundial de la Salud (OMS)/Organización Panamericana de la Salud (OPS), se afirma que la equidad en la salud implica que idealmente todos deben tener una oportunidad igual para alcanzar su total potencial de salud y, de manera más pragmática, que nadie debe ser perjudicado en cuanto alcanzar este potencial si ello puede evitarse (9).
Es así como existen tres criterios de equidad en salud, a saber: i) igual acceso a la atención sanitaria para aquellos en igual necesidad de dichos cuidados; ii) igual utilización de los bienes y servicios de salud para aquellos que tienen igual necesidad de dichos bienes y servicios; y iii) resultados equitativos en salud. De los criterios mencionados, sin duda a los efectos de la formulación y el diseño de políticas de salud, la equidad en el acceso a la atención sanitaria parece ser el principio más factible de alcanzar. La medición de la equidad en el acceso a los bienes y servicios de salud puede hacerse a través de métodos directos y esto requiere contar con información proveniente de las personas, es decir, de información proveniente de encuestas de hogares. En cambio, si se desea medir la equidad en el acceso a través de métodos indirectos, se puede recurrir a información proveniente de las cuentas nacionales u otras fuentes de carácter general. De manera que la equidad en salud puede ser medida en: 1) el acceso a los bienes y servicios de salud, 2) en la distribución de los bienes y servicios de salud y 3) en los resultados de salud (10).
La equidad se articula con la séptima función esencial de la salud pública de la OPS/OMS: "la evaluación y la promoción del acceso equitativo a los servicios de salud necesarios", que busca el mejoramiento de la equidad en el acceso a los bienes y servicios de salud y el monitoreo efectivo de quiénes realmente reciben estos bienes y servicios. Este avance se debió al reconocimiento por parte de todos los países de que no es éticamente aceptable que millones de personas se queden fuera de los beneficios que las tecnologías sanitarias aportan a la calidad y a la expectativa de vida. Además, existen razones sanitarias, políticas, sociales y económicas que determinan la importancia de abordar las inequidades en salud (11).
Varios autores han abordado desde el punto de vista teórico el problema del acceso a los servicios de salud. Pese a las diferencias en sus abordajes, autores como Donabedian, Aday, Andersen y Frenk han postulado que el acceso se da por la interacción de factores individuales, organizacionales, culturales y sociales en la utilización de los servicios (12). Aday y Andersen, en la evolución de su concepción teórica sobre el acceso, han definido un modelo comportamental de uso de los servicios de salud el cual incluye la relación entre las variables ambientales, de la población y del comportamiento en salud (véase figura 1).
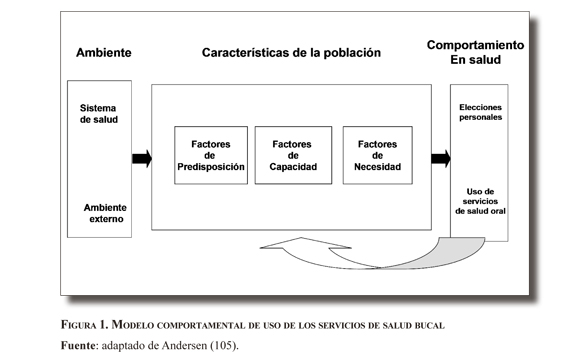
Este modelo fue creado en 1968 (13) y ha sufrido algunos ajustes y adaptaciones en distintos trabajos, para el estudio del acceso en diferentes tipos de condiciones, entre ellas la salud oral. El modelo propone que el uso de servicios de salud (variable dependiente o de resultado) está en función de la interacción de tres tipos de factores: los de predisposición (inherentes al paciente e independientes de su patología), los mediadores o de capacidad (porque facilitan u obstaculizan el acceso a los servicios de salud y son susceptibles a los cambios en las políticas de salud) y los de necesidad (percepción y gravedad de los síntomas de enfermedad) (14,15). La interacción entre estos factores se expresa en unos comportamientos y resultados en salud particulares. Las cadenas de causalidad se establecen de acuerdo con el orden de factores de predisposición a mediadores, de mediadores a necesidad y de necesidad a uso; un requisito para que se considere cadena de causalidad es que termine en uso. Vale la pena destacar que en salud oral no se han llevado a cabo estudios con este modelo teórico. No obstante, Rocha y Goes (16), Matos y colaboradores (17), Camargo y colaboradores (18) y Martins y colaboradores (19), entre otros, consideran que son fundamentales los servicios de salud oral, y son las minorías y la población vulnerable las que encuentran limitado el acceso a dichos servicios.
Según Andersen, cuando los factores de predisposición o de necesidad son los que condicionan las diferencias en el acceso, el sistema de salud es equitativo, pero cuando son los factores mediadores los que permiten explicar las diferencias fundamentales, se considera que el sistema de salud es inequitativo. Por último, el uso de servicios es considerado como la variable dependiente o resultado. En la literatura revisada se ha propuesto para el caso por ejemplo de la salud oral, la utilización de un cuestionario estructurado que involucre condiciones económicas, dimensiones del conocimiento y condiciones de salud bucal, necesidades percibidas y acceso al tratamiento odontológico, cuestionario el cual es utilizado por el Departamento de Epidemiología y Salud Pública de la UniverSIDAd de Londres y ha sido descrito por Sheiham (20). Es un instrumento para identificar la autopercepción de salud bucal y presenta dominios con limitaciones funcionales, interacciones sociales, comodidad y satisfacción con su apariencia y utilización de escalas que permitan establecer con mayor objetividad la presencia y severidad de trastornos mentales en estudios de carácter poblacional.
Efectivamente, existe una evidencia creciente de que escalas de tamización cortas, estructuradas y cuidadosamente construidas pueden reproducir los hallazgos de sistemas de clasificaciones basados en entrevistas clínicas más extensas (21). Igualmente, hoy en día es usual la aplicación de instrumentos en el campo de la Odontología que responden a factores de necesidades, como el cuestionario Oral Health Profile en su versión reducida OHIP-14, la cual se encuentra validada en español y permite identificar autopercepción de salud bucal. Esta versión presenta dominios y limitaciones funcionales, de interacciones sociales, confort, dolor y satisfacción con su apariencia. Los individuos incluidos permiten evidenciar el impacto de la condición bucal y su calidad de vida (22).
Se supone que el objetivo principal de crear un sistema de seguridad social en salud en Colombia fue disminuir las inequidades en la prestación de servicios de salud ocasionadas por barreras económicas y prestar igual calidad a todos los habitantes, mediante la creación de un seguro de salud para toda la población a través de su afiliación al Sistema General de Seguridad Social en Salud (SGSSS) (23). Se supone que en este modelo de aseguramiento las personas se inscriben a la seguridad social en salud de acuerdo con su estatus laboral y su nivel de riqueza, pero todas tienen garantizado el acceso potencial a intervenciones para enfermedades de alto costo como el cáncer, aun si no tienen seguro de salud, caso en el que reciben estos servicios en los hospitales públicos. Desde la perspectiva teórica igualitarista, este modelo es equitativo por cuanto se concentra en disminuir o eliminar las disparidades en el cuidado médico-odontológico, garantizando igualdad de oportunidades a cada individuo para obtener servicios, sin que importen sus características personales. Uno de los objetivos del SGSSS fue disminuir las inequidades en la prestación de los servicios de salud ocasionadas por barreras económicas, para lo cual estableció la edad, el género, la raza, los ingresos, el tipo de cobertura o el lugar de residencia (24). Sin embargo, Mooney diferencia el acceso del uso y considera que la igualdad en el acceso está relacionada con las oportunidades de poder usar un servicio, con independencia de si la persona lo hace efectivo, mientras que el uso como tal se relaciona tanto con la oferta como con la demanda (25).
En Colombia los estudios que han examinado las desigualdades en el acceso y la utilización de los servicios de salud oral sugieren el avance positivo en aspectos como la financiación, la afiliación y el acceso potencial, mas no en el acceso real a los servicios. Es así como Castaño reporta que el aumento en las coberturas del aseguramiento no se ha reflejado en cambios en la probabilidad de acceder a servicios de salud (26). Asimismo, Céspedes y Jaramillo no encontraron un efecto del aseguramiento sobre la equidad en la utilización de servicios en donde persisten inequidades en contra de los segmentos de población de más bajos ingresos, a pesar de estar afiliados a la seguridad social en salud (27). Finalmente, Mejía (6) encontró que en Antioquia la educación, la edad y el tipo de afiliación a la seguridad social son los principales factores que inciden sobre el acceso a servicios curativos (28,29). Se han iniciado importantes discusiones en el campo de la gestión de políticas públicas para la salud bucal, como la Mesa de Salud Bucal, en el marco de un proyecto de gestión de políticas públicas y salud en Antioquia. Se encuentra, asimismo, el Observatorio de la Salud Bucal y la Práctica Odontológica (30), como un espacio para visualizar diferentes experiencias y necesidades en cuanto a formación, educación y seguimiento de acciones y programas concernientes a políticas y planes, programas y servicios, entre otros aspectos.
Lo anterior es coherente con la resolución WHA60 a16 de la OMS que contiene el programa global de salud bucal. Esta resolución propone que en el interior de los países se enmarquen políticas y estrategias para la salud bucal en el siglo XXI, orientadas al control y la prevención de enfermedades bucodentales, que constituyen un considerable componente de la carga global de enfermedad. Existe la necesidad de promover la investigación y las acciones alrededor de los factores biológicos, conductuales y psicosociales, con un fuerte énfasis en la interrelación entre salud bucal y la salud general, así como también en el fortalecimiento del recurso humano y los servicios de salud. Un ejemplo en Latinoamérica es la declaración de la Carta de Brasilia sobre la salud bucal de las Américas, de octubre de 2009, que reconoce los altos niveles de inequidad social en la distribución de las enfermedades bucales, su impacto en el desarrollo social y económico de nuestros pueblos (31), el compromiso de aportar a los Objetivos de Desarrollo del Milenio y la necesidad del estricto cumplimiento del deber de los Estados, con la garantía del derecho a la salud bucal con equidad e inclusión social.
Evidencia de la equidad y los determinantes sociales de la salud bucal
Cabe destacar que la equidad y los determinantes sociales de la salud bucal cobran valor cuando la población con menos acceso a estos servicios vive usualmente en condiciones de marginalidad y muestra persistentes comportamientos y elecciones poco saludables, como la mala nutrición, la mala higiene, el sobrepeso/obeSIDAd y antecedentes de consumo de tabaco y alcohol (32).
En el 2003, Colombia ocupó la posición 56 entre 127 países del mundo estudiados con el indicador IHI [0,22 π], mientras que Chile ocupó el puesto 1 con 0,00 π y Laos la posición 127 con 0,59 π. Es decir, Colombia se encontraba en un término medio de inequidad en salud en el mundo, lo cual ha sido más evidente luego de la implementación de la Ley 100 de 1993 en el sistema de salud. Esto es claro si se tiene en cuenta que en 1993, cuando se expidió la nueva normatividad la inequidad en salud estaba en 0,23 π, mientras que dos años después aumentó a 0,28 π. Hay que tener en cuenta que en 1993 el gasto total fue de doce billones y había más equidad (IHI = 0,23 π); mientras que en 1997 la inversión subió casi el doble, a veinte billones, pero la inequidad aumentó de manera considerable (IHI = 0,28 π) (33).
El contexto socioeconómico y la posición social ejercen una poderosa influencia en la salud de las sociedades. La ocupación, los ingresos y la riqueza pueden determinar la posición social en la sociedad. La educación, la vivienda, el área de residencia y la privación han sido usadas como importantes indicadores. Ejemplo de ello es la alta mortalidad y los padecimientos previos a la muerte que anteceden el acceso a un servicio de salud en África, Asia y Latinoamérica. El impacto económico y social en los supervivientes es considerable. Muchas de las personas afectadas son víctimas de discriminación social, lo cual guía el espiral descendente que favorece a los perjuicios a la salud general y a la salud oral. En resumidas cuentas, mientras los factores genéticos y biológicos desempeñan un papel relativo en la vulnerabilidad diferencial de varios grupos poblacionales, la influencia de la cultura y el estado socioeconómico y ambiental puede ser más significativa (34).
Con respecto a la exposición diferencial, la relación entre posición social, genética, biología y ambiente sociocultural es compleja. Las personas en diferentes países y diferentes estratos sociales dentro de los países pueden tener grados variables de exposición a factores de riesgo. Las condiciones de vivienda, de trabajo y los estilos de vida tienen un profundo impacto en la salud y el bienestar (35). En muchos países desarrollados, el acceso a agua potable y a servicios públicos y sanitarios puede estar limitado. Por ejemplo, las experiencias odontológicas negativas pueden generar miedo y ansiedad, lo cual puede influir en las actitudes de la salud oral y los comportamientos de las visitas al odontólogo, que crean un círculo vicioso que agrava los problemas de salud. Los costos de los servicios de salud como los individuales son considerables, particularmente porque los servicios de salud oral están limitados o no existen dentro de los servicios ofrecidos por los sistemas de salud (36).
La vulnerabilidad diferencial es otro asunto que afecta la salud oral desde que se reconoce que la distribución desigual de la riqueza, el desempleo y la falta de movilidad social y cohesión pueden incrementar la vulnerabilidad de los individuos. La carie es la más común de las enfermedades crónicas, especialmente en aquellas personas que se encuentran en circunstancias sociales marginalizadas. Las prácticas de autocuidado y las visitas odontológicas varían de acuerdo con la edad, el género, el estado socioeconómico, la etnicidad, las redes sociales y la urbanización. Las mujeres tienden a tener mejor cuidado de su salud oral y a frecuentar más al odontólogo que los hombres, lo cual no significa que la salud oral de las mujeres sea mejor, sino que lo hombres son afectados por enfermedades más agresivas como el cáncer oral, en comparación con el género femenino, lo cual es atribuible a la alta exposición a factores de riesgo tales como: tabaquismo, alcoholismo y una dieta deficiente (37). Cabe destacar que la incidencia de cáncer oral es variable entre países y refleja perfiles de riesgo y de accesibilidad a los servicios de salud (38).
No obstante, esta vulnerabilidad aumenta en personas medicamente comprometidas con discapacidad física y las que se encuentran confinadas en casa. Cabe destacar que la prevención de las enfermedades orales puede dificultarse por la disponibilidad y el acceso de opciones saludables y servicios de salud bucal, especialmente en comunidades en desventaja de zonas rurales y de bajos recursos, con dificultades de movilidad y falta de transporte, que nunca visitan al odontólogo y tienen acceso a los cuidados preventivos, de acuerdo con la Encuesta de Salud Mundial (39).
La pobre salud oral puede tener consecuencias diferenciales, es decir, personales, sociales y económicas, las cuales difieren entren países y regiones. Estas consecuencias diferenciales están relacionadas con las horas de trabajo o el tiempo escolar perdido asociado a la productividad. Los niños con mayor educación y los adultos con altos ingresos tienen menos probabilidad de experimentar caries, con la excepción del Estudio Alemán Colaborativo donde los adultos con altos ingresos tienen menos dientes con historia de caries (40).
Desde un análisis de determinantes de salud bucal, es posible vislumbrar factores diferenciales. El gradiente social en salud oral persiste en el tiempo y refleja la fuerte relación entre salud oral y factores socioeconómicos. A diferencia de África, la región de las Américas a nivel mundial presenta problemas de salud oral en personas con altos ingresos (41). Las desigualdades en salud bucal existentes entre países varían en magnitud y en diferentes grupos (42). Las caries afectan a casi el 100% de la población adulta y entre el 60 y 90% de los niños en muchos países del mundo. Del 80% de la población con caries, el 20% corresponde a población vulnerable (43). La visita al odontólogo en países como el Reino Unido es del 65% en clases sociales bajas (I, II y III), comparado con un 57% de clase social media (III) y un 49% de clases sociales altas (IV y V) (44-47).
Un número de puntos de acceso potenciales pueden ser considerados como aquellas estrategias desarrolladas para intervenciones focalizadas a la acción efectiva de los determinantes. Esto se orienta a grupos de alto riesgo, entre los cuales se promueve la adherencia a servicios en la escuela y en la comunidad. De ese modo, se dirige a factores de riesgo comunes y al medio ambiente, dado que a la salud oral contribuyen el mejoramiento de los escenarios laborales y de vivienda, el suministro de agua potable, el estado nutricional, las barreras de acceso a los servicios de salud oral y la reorientación de servicios a la respuesta a las necesidades de los vulnerables. Como fuentes de resistencia están los grupos de interés político, el sector privado, y los cuerpos profesionales no pueden ser subestimados (48).
Existen diversos modelos teóricos que demuestran que hay factores asociados al acceso a servicios de salud oral, siendo el más utilizado el de Andersen, el cual explica la utilización de los servicios como un producto de la interacción con determinantes individuales, el sistema de salud y el contexto social, así como la experiencia pasada de utilización de servicios. El estudio epidemiológico más reciente del Ministerio de Salud de Brasil obtuvo información importante para determinar la autopercepción de la salud bucal. Entre diferentes informaciones se reportó que el 38% de los adultos jóvenes y el 50% de los adultos mayores consideran su salud bucal óptima; el 18% de los adultos mayores no utilizaron los servicios odontológicos y por lo menos una vez en la vida no utilizaron en un 82% los servicios de salud oral por problemas bucodentales (49-51).
Según un estudio sobre los determinantes individuales de la utilización de servicios odontológicos en adultos jóvenes y mayores, en una población brasileña con baja escolaridad y deficiente satisfacción de necesidades básicas, la autopercepción de las condiciones orales y la morbilidad en un 69% de los adultos mayores y en un 44% de los adultos jóvenes se consideraba aceptable. Más de un 52% de los entrevistados aseguraban necesitar tratamiento odontológico; más de un 95% referían ausencia de uno o más dientes (de estos el 76 % de los adultos mayores y el 41% de los adultos jóvenes utilizaban prótesis total); igualmente, el 91% referían tener algún tipo de problema bucal, un 16% de ellos con dolor. Los principales problemas que refirió esta población vulnerable fueron caries, enfermedad periodontal, desórdenes de ATM o prótesis mal adaptados. El 27% de la población de estudio consultó un año anterior al estudio. Según el análisis de regresión logística, el 35% utilizó servicios odontológicos, donde los individuos con menos escolaridad y que no vivían en vivienda propia eran los que realizaban con menos frecuencia la higiene oral. Factores de capacidad como la conformación familiar y la utilización de servicios odontológicos públicos o privados no estuvieron estadísticamente asociados en dicho estudio. Dentro de las variables de necesidad percibida, la utilización de prótesis total estuvo asociada a la no utilización reciente de servicios odontológicos (52,53).
Según Martins y colaboradores las consultas odontológicas, al contrario de las consultas médicas, tienden a disminuir en la medida en que los habitantes son más viejos. Por tanto, la utilización de los servicios odontológicos aumenta durante la adultez mayor (54). Lima-Costa y colaboradores atribuyen este fenómeno a dos factores: la alta prevalencia de pérdida de dientes naturales entre adultos mayores y las dificultades de acceso a servicios odontológicos (55). En una revisión sistemática de Moreira y colaboradores se identificaron como principales barreras que afectan a la utilización de servicios odontológicos, la baja escolaridad, los pocos ingresos económicos y la escasa oferta de servicios públicos de atención en salud bucal para población en desventaja (56). Ryan y colaboradores demostraron que el acceso a una fuente regular de cuidados en salud puede ser un predictor más significativo para la utilización de todos los tipos de servicios ambulatorios, preventivos, curativos y de emergencias por parte de adolescentes americanos de zonas urbana y rural (57). Para Gilbert, la barrera a los recursos financieros no necesariamente es coherente con las tasa de utilización de los servicios de salud entre individuos con diferentes niveles socioeconómicos (58). Según Andersen, la presencia de factores de predisposición y de capacidad del individuo y su familia debe hacer que se perciba la presencia de problemas de salud o la probabilidad de ocurrencia, para la procura de cuidados médicos u odontológicos. Al nivel de necesidades percibidas, representa una causa más inmediata de utilización de servicios de salud. Considera el autor que el excesivo nivel de morbilidad, las variables demográficas y las diferencias de las dimensiones del modelo explicativo (estructura social, condición socioeconómica, creencias y valores) indican presencia de desigualdades, una vez que estos factores deberían ejercer o mínimo influir en la distribución de los servicios de salud. La utilización de este modelo teórico permite explicar en parte los factores que determinan el uso de servicios odontológicos (59).
De acuerdo con el documento "Oral health in America: A report of the surgeon general", la carie es la enfermedad crónica infantil más común en los Estados Unidos (60). Los niños que viven en la pobreza, incluidos los que tienen discapacidades, son los más afectados por esta enfermedad. La aparición de caries en adolescentes es cinco veces mayor que el asma y siete veces mayor que la fiebre. Desigualdades estas que también se distribuyen entre adultos.
El bajo nivel socioeconómico, ser parte de un grupo minoritario y el desempleo están asociados con la infrecuente prevención de enfermedades orales y a su vez con las altas tasas de enfermedades bucodentales. Las desigualdades en salud oral son poco comprendidas. Los problemas de salud oral son acumulativos en los adultos y en estos son tan prevalentes como en los niños, mientras que en los adultos mayores estos problemas afectan a los que se encuentran en desventaja, a los que no están afiliados al seguro de salud y a los que son miembros de grupos étnicos minoritarios (61).
Estudios internacionales hacen evidente la preocupación por la polarización de la carie dental, ya que un gran número de casos se concentra en pocos individuos, y en algunos casos se ha establecido la hipótesis de que el 75% de la enfermedad se halla en el 25 % de la población, aunque con ciertas diferencias por grupos de edad. La utilización de servicios de salud oral ha sido del interés de muchos investigadores. Existen modelos conceptuales complejos que han contemplado el enfoque de determinantes como el de Andersen (62,63).
Especialmente en Europa, la equidad en el uso de los servicios de salud es una de las mayores justificaciones para que los gobiernos controlen su provisión (64). Estudios sobre inequidades en España sugieren que en las últimas décadas ha mejorado el acceso a los servicios de salud por parte de la población en desventaja. Un estudio en Cataluña mostró que el 34,3% de la población ha visitado al odontólogo en años previos a 2002. Se observa una mejoría desde 1994, a raíz de la utilización de seguro privado y público en el acceso a los servicios de salud oral (65). No obstante, esta es una prevalencia baja de acceso si se la compara con la de países como Suecia y Dinamarca, en donde está alrededor del 80%, o el Reino Unido, donde llega al 47%. En países con menor desarrollo en Europa occidental como Portugal y Grecia las prevalencias son similares: entre 23,3 y 28,8% (66,67). El incremento del uso del seguro privado en la salud oral es considerable, producto de la descentralización del sistema de salud en algunos países de Europa como España. Vale la pena destacar que en este estudio en Cataluña los factores de capacidad más consistentes fueron el doble seguro y el número de miembros de la familia. El primero tiene un efecto independiente, ya que la diferencia entre el uso de servicios de salud oral, es decir, entre aquellos que solo poseen el servicio de salud público y los que además de este servicio tienen seguro privado decreció para 2002. Además, en 1994 se presentó un or de 0,5, el cual fue de 0,8 en 2002 (68). Mientras tanto, entre los factores de predisposición, todas las variables (edad, género, nacionalidad y clase social) excepto el estado civil presentaron una asociación independiente con el acceso a los servicios de salud oral. El dato más importante es el que demuestra que las mujeres son las que más visitan al odontólogo, de lo cual se deduce que estas pagan más por este servicio y que presentan más estos problemas, por factores como la menopausia y el embarazo o como resultado de su diferente relación con servicios de salud general. No obstante, se registran or débiles. La situación parece estable entre 1994 y 2002, con valores de 0,8 y 0,7, respectivamente (69). Se encuentran diferencias significativas entre clase sociales, especialmente por un mayor uso de servicios odontológicos entre personas de clase media y alta con respecto a las personas de clase baja. Ello en virtud del fenómeno del doble seguro. En el contexto latinoamericano, en Ecuador un estudio en una población de recicladores que trabajan en el sector informal de la economía evidenció unos indicadores epidemiológicos con una alta prevalencia de caries dental y enfermedad periodontal en comparación con la población general (70).
En Colombia existen casos muy concretos: por ejemplo, se ha demostrado inequidad en los servicios de salud oral de la población de una red de servicios de Cali. Se encontró que los no asegurados presentaron un índice de cariados—obturados y perdidos (cop) de 11,12, mientras que entre los asegurados este valor fue de 9,41. En el área de operatoria, los tratamientos terminados se distribuyeron en el 63,7% en la población asegurada y el 33,3% de población no asegurada. En cirugía, el 63,3% eran asegurados y el 36,6% no lo eran. Se observó que la probabilidad de terminar tratamiento los primeros treinta días para la población asegurada fue de 85,5%, con un ic de 0,8 (0,8-0,9), y para la población no asegurada fue de 78,5%, con un ic de 0,7 (0,4-0,8) (71). A nivel nacional, Agudelo afirma que con un índice cop de 2,3 a los doce años, de acuerdo con las metas de salud mundial, hay una relación entre el nivel socioeconómico y la brecha entre dientes cariados y obturados, que se hace mayor en el estrato 1 que en el 5, con una tendencia a aumentar el promedio de dientes cariados a menor estrato (mayor prevalencia). Por tanto, el número de dientes obturados es menor a mayor estrato (72). Esto también sugiere situaciones relacionadas con el acceso a programas de salud bucal, tanto preventivos como de intervención, y dificultades en la atención (inequidad) para este grupo de edad, que hoy corresponde a muchos de nuestros universitarios. Adicionalmente, fenómenos de inequidad como el desplazamiento son comunes en la población colombiana. En febrero de 2007 se contabilizaban más de 300.000 desplazamientos (2006-2007), lo cual es congruente con el índice Gini de Colombia, el cual según el Informe Mundial de Desarrollo Humano (2007-2008) es de 58,6 (73); muy alto en comparación con países de la región como Argentina (51,3) y Venezuela (48,2). Aunado a esto Colombia presenta un indicador de desarrollo humano general que lo ubica en el puesto 75 entre 177 países (74,75).
Conclusiones
La salud bucal posibilita que las personas hablen, coman y socialicen, acciones estas que desempeñan un papel fundamental en su calidad de vida. No obstante, la salud bucal es todavía un problema de salud pública en todo el mundo, ya que las enfermedades bucodentales siguen siendo particularmente prevalentes en grupos poblacionales desprotegidos, lo cual tiene efectos devastadores como la pérdida de dientes y los traumas causados por accidentes y lesiones no intencionales que impactan especialmente en la calidad de vida de todos, en la ingestión de alimentos y en el crecimiento y desarrollo de los niños. La investigación sobre la inequidad social en el acceso a los servicios de salud bucal es más sustancial en los países desarrollados. Por ello se considera necesario llevar a cabo estudios sistemáticos de gradientes sociales en países en vía de desarrollo. Cabe destacar que desde la socioepidemiología de la salud bucal las variables más comúnmente utilizadas como indicadores del estado socioeconómico son clase social, educación, empleo, etnia, urbanización y género. Estos factores resultan en exposiciones diferenciales y vulnerabilidad a problemas de salud bucal con resultados y consecuencias diferentes en los cuidados de salud (76).
Existe una estrecha relación entre salud bucal y la salud general. Esto es evidente, por un lado, si se tienen en cuenta factores de riesgo como dieta deficiente y consumo de tabaco y alcohol, y por otro lado, si se consideran enfermedades bucodentales asociadas a condiciones sistémicas como diabetes y VIH/SIDA, las cuales se acentúan por la inequidad social de los países y en el interior de estos (77). La exposición a factores de riesgo durante la infancia por adverSIDAdes sociales, circunstancias culturales y ambientales puede tener un fuerte impacto en la salud bucal durante la vida entera (78).
La reducción de la inequidad de la salud bucal en grupos con diferente nivel socioeconómico ha sido establecida por las metas globales para la salud oral 2020, propuestas por la OMS, la International Association for Dental Research (IADR) y la comisión científica de la Federation Dental International (FDI) (79). En efecto, la implementación de reformas en el sistema de salud en algunos países del mundo desarrollado, como en Finlandia entre 2001 y 2004, ha demostrado que sí es posible mejorar la provisión de servicios, el acceso a estos y sus costos (5), mientras que en países en vía de desarrollo como Tailandia hay evidencia de las limitaciones para aumentar la cobertura y la accesibilidad de servicios de salud oral por los hacedores de política (80). En Colombia este problema estructural de salud no es muy diferente: por ejemplo, en el Distrito Capital las barreras de acceso al servicio de salud las constituyen la falta de dinero y el aseguramiento (81). De hecho, Colombia en materia de inequidad en salud ocupó la posición 56 entre 127 países del mundo estudiados con el indicador IHI [0,22 π] (82). Es sabido que el gradiente social es evidente en todas las variables (83,84); por consiguiente, la situación ha ido empeorando paulatinamente desde 1993 cuando se implementó la Ley 10012. Por tanto, el mencionado panorama no contribuye a la clara evidencia de que las enfermedades orales son prevenibles y la inequidad social en salud oral es evitable (85).
En Colombia, los avances en materia de acceso a servicios de salud bucal más significativos están plasmados en el III Estudio Nacional de Salud Bucal de 1998, en el cual se analizaron los índices ceo-d, cop-D y la historia y prevalencia de la caries dental por región, estrato socioeconómico y afiliación al sistema de seguridad social, entre otros aspectos (86,87). El análisis más importante se realizó con respecto al índice ceo-d a los cinco años, pues esta edad fue prioritaria dentro de las metas de la OMS (50 % de los niños libres de caries). En este sentido, se presentan diferencias por estrato, demostradas por la disminución en el promedio de dientes cariados y con menores necesidades de tratamiento restaurador. Adicionalmente, la historia y prevalencia de caries dental en la Región Pacífica y en la región Atlántica hicieron que estas no alcanzaran la meta en mención (88). Trece años después y en las postrimerías del IV Estudio Nacional de Salud Bucal, puede concluirse que con los recursos humanos y económicos actuales se podrían hacer progresos considerables si se aplicaran los conocimientos existentes y se implementaran modelos de atención que superaran las barreras de acceso (89-93).
En cuanto al acceso a los servicios de salud, la investigación en salud pública se ha apoyado en el modelo propuesto por Andersen desde las propias necesidades de los individuos y el análisis de las políticas de salud y factores sociales y económicos. Para una mayor comprensión cabe mencionar que Gulliford y colaboradores establecen cuatro dimensiones de acceso: disponibilidad de los servicios, utilización de servicios y barreras al acceso (personales, financieras y organizacionales), relevancia, efectividad, y por último, la equidad (94-101).
En la literatura la revisión y la utilización del modelo de acceso a servicios de salud de Aday y Andersen adaptado a la Odontología ha estudiado algunos factores de predisposición, necesidad, capacidad y de oferta de servicios que influyen en el acceso a los servicios de salud oral (102,103). Vale la pena destacar que fue Kiyak quien adaptó este modelo, incluyendo características de predisposición como los factores demográficos: edad y sexo; factores sociales: estado marital, educación, estado ocupacional o redes sociales; y como determinantes de capacidad planteó el acceso a sistemas de salud: la garantía al cubrimiento en salud y acceso relacionados con el transporte y la información. Entre variables de necesidades propuso todas aquellas que puedan ser percibidas a nivel profesional como el número de dientes, prótesis y necesidades, problemas y salud bucal del usuario. Por ello, actualmente son destacables estudios sobre salud bucal, determinantes sociales y equidad en países como Brasil y los Estados Unidos o experiencias como la de España, donde han utilizado instrumentos como la Entrevista Catalana de Salud basados en el mencionado modelo que han permitido conocer el uso de los servicios de salud bucal (104).
Las investigaciones de acceso a los servicios de salud bucal plantean la necesidad de determinar los factores asociados a esta, a través de estudios locales (105). Asimismo, existen sendas declaraciones como la resolución wha60 A16 de la OMS o la Carta de Brasilia de Salud Bucal de 2009 que proponen que se adopten políticas y estrategias para la salud bucal en el siglo XXI (106,107) orientadas a la atención integral de las enfermedades bucodentales y a la investigación.
Referencias bibliográficas
1. Asociación Latinoamericana de Medicina Social (Alames). El caso colombiano: el mercado no es para todos y todas. En Derecho a la salud. Situación en países de América Latina. Plataforma Interamericana de Derechos Humanos, Democracia y Desarrollo (PIDHDD), Alames; pp. 85-104. [ Links ]
2. World Health Organisation (who), Commission of Social Determinants of Health. A conceptual framework for action on social determinants of health [acceso: 10 de junio de 2007]. Disponible en http://www.who.int/social_determinants/resources/csdh_framework_action_05_07.pdf [ Links ]
3. World Health Organisation (who), Commission of Social Determinants of Health. Final report knowledge network on health systems. Changelling inequity through health systems [acceso: 5 de junio de 2009]. Disponible en http://www.who.int/social_determinants/resources/csdh_media/hskn_final_2007_en.pdf [ Links ]
4. World Health Organisation (who), Commission of Social Determinants of Health. Closing the gap in a generation: Health equity through action on the social determinants of health [acceso: 5 de junio de 2009]. Disponible en http://whqlibdoc.who.int/publications/2008/9789241563703_eng.pdf. [ Links ]
5. World Health Organisation (who), Commission of Social Determinants of Health. Towards a conceptual framework for analysis and action on the social determinants of health [acceso: 5 de junio de 2009]. Disponible en http://ftp.who.int/eip/commision/Cairo/Meeting/CSDH%20Doc%202%20%20Conceptual%20framework.pdf. [ Links ]
6. Aday L, Andersen RA. Framework for the study of access to medical care. Health Services Research. 1974; 9 (3): 208-20. [ Links ]
7. Tudor Hart J. Inverse care law. The Lancet. 1971. [ Links ]
8. Lang T, Kelly-Irving M, Delpierre C. Inequalities in health: from the epidemiologic model towards intervention. Pathways and accumulations along the life course. Rev Epidemiol Sante Publique. 2009 Dec; 57 (6): 429-35. [ Links ]
9. Martínez Martín FL. Enfoque para el análisis y la investigación sobre equidad-inequidad en salud. En Restrepo D, editor. Equidad y salud. Debates para la acción. Bogotá: Secretaría Distrital de Salud, Centro de Investigaciones para el Desarrollo, Facultad de Ciencias Económicas, UniverSIDAd Nacional de Colombia, Gente Nueva Editorial, Colección La Seguridad Social en la Encrucijada; 2007. [ Links ]
10. Ferrer L. Equidad y justicia en salud. Implicaciones para la bioética. Act Bidet. 2003; (1): 113-126. [ Links ]
11. Whitehead, M. The concepts and principles of equity and health. Int J Health Serv. 1992; 22: 429-45. [ Links ]
12. Organización Panamericana de la Salud (OPS). Curso virtual Funciones esenciales de salud pública (primera versión en español 2010). Lectura principal 4. fesp 7: Evaluación y promoción del acceso equitativo a los servicios de salud; pp. 1-10. [ Links ]
13. Frenk J. El concepto y medición de la accesibilidad. Revista de Salud Pública de México. 1985; 27 (5): 438-53. [ Links ]
14. Andersen R. Behavior models of families' use of health services. Center for Health Administration Studies, University of Chicago; 1968. [ Links ]
15. Phillips KA, Morrison KR, Andersen R et ál. Understanding the context of health care utilization: Assessing environmental and provider related variables in the behavioral model of utilization. Health Serv Res. 1998; 33 (3): 571-596. [ Links ]
16. Tamez-González S, Valle-Arcos RI, Eibenschutz-Hartman C, Méndez-Ramírez I. Adaptación del modelo de Andersen al contexto mexicano: acceso a la atención prenatal. Salud Pública Mex. 2006; 48: 418-429. [ Links ]
17. Rocha RACP, Goes PSA. Comparação do acesso aos serviços de saúde bucal em áreas cobertas e não cobertas pela Estratégia Saúde da Família em Campina Grande, Paraíba, Brasil. Cad Saúde Pública. 2008; 24 (12): 2871-80. [ Links ]
18. Matos DL, Lima-Costa MFF, Guerra HL, Marcenes W. Projeto Bambuí: estudo de base populacional dos fatores associados com o uso regular de serviços odontológicos em adultos. Cad Saúde Pública. 2001; 17 (3): 6661-68. [ Links ]
19. Camargo MBJ, Dumith SC, Barros AJD. Uso regular de serviços odontológicos entre adultos: padrões de utilização e tipos de serviços. Cad Saúde Pública. 2009; 25 (9): 1894-906. [ Links ]
20. Martins AMEB, Haikal DS, Pereira SM, Barreto SM. Uso de serviços odontológicos por rotina entre idosos brasileiros: Projeto SB Brasil. Cad Saúde Pública. 2008; 24 (7): 1651-66. [ Links ]
21. Sheiham A. A determinação de necesSIDAdes de tratamento odontológico: uma abordagem social. En Pinto VG. Saúde bucal coletiva, cuarta edición. São Paulo: Santos; 2000, pp. 223-42. [ Links ]
22. Kessler RC, Barker PR, Colpe LJ, Epstein JF, Gfroerer JC, Hiripi E et ál. Screening for serious mental illness in the general population. Archives of General Psychiatry. 2003; 60: 184-189. [ Links ]
23. Montero-Martín J, Bravo-Pérez M, Albaladejo-Martínez A, Hernández-Martín LA, Rosel-Gallardo EM. Validation the Oral Health Impact Profile (OHIP-14sp) for adults in Spain. Med Oral Patol Or Oral Cir Bucal. 2009; 14 (1): E44-50. [ Links ]
24. Fresneda-Bautista O. Anotaciones sobre la equidad en los Resultados en Salud. Rev. salud pública. 2008; 10 (1): 97-108. [ Links ]
25. Hernández M. Reforma sanitaria, equidad y derecho a la salud en Colombia. Cad. Saúde Pública. 2002; 18 (4): 991-1001. [ Links ]
26. Mooney GH. Equity in health care: Confronting the confusion. Effective Health Care. 1983; 1(4): 179-85. [ Links ]
27. Castaño RA, Arbeláez J, Giedion U, Morales L. Evolución de la equidad en el sistema de salud colombiano. Santiago de Chile: Cepal; 2001. [ Links ]
28. Céspedes JE, Jaramillo I, Castaño RA. Impacto de la reforma del sistema de seguridad social en los servicios de salud en Colombia. Cad Saude Publica Río de Janeiro. 2002; 18 (4) 1003-1024. [ Links ]
29. Mejía A, Sánchez A, Tamayo J. Equidad en acceso a servicios de salud en Antioquia, Colombia. Rev. salud pública. 2007; 9 (1): 26-38. [ Links ]
30. Observatorio Nacional por la Salud Bucal y la Práctica Odontológica, UniverSIDAd de Antioquia. Disponible en http://onsb.udea.edu.co/site/ [ Links ]
31. World Health Organisation (who). Oral health: action plan for promotion and integrated disease prevention. Sixtieth World Health Assembly wha 60.1. Agenda item 12.9, 23 de mayo de 2007. [ Links ]
32. Tovar Valencia S. Asumir un compromiso de liderazgo para el cambio: desafío de una nueva odontología. Univ Odontol. 2010; 29 (63): 41-45. [ Links ]
33. Department of Health: Dental and Ophthalmic Services Division. Choosing better oral health: An oral health plan for England. Disponible en http://www.dh.gov.uk/AboutUs/HeadsOfProfession/ChiefDentalOfficer/fs/en. Best Practice Guidance 2005. [ Links ]
34. Eslava Schmalbach JV, Gaitán Duarte HG, Agudelo Calderón CA, Alfonso H. Epidemiologic estimators' power of measuring health disparities in high income oecd Countries. 1998-2002. Rev Salud Pública. 2008; 10: 3-14. [ Links ]
35. US Department of Health and Human Services. Oral Health in America: A report of the surgeon general. Rockville, MD: U.S. Department of Health and Human Services, National Institute of Dental and Craniofacial Research, National Institutes of Health; 2000. [ Links ]
36. Ziglio E et ál., editores. Health systems confront poverty. Copenhague, Oficina Regional de la OMS para Europa, 2003 (Public Health case study, No.1). Disponible en http://www.euro.who.int/document/e80225.pdf. [ Links ]
37. Krustrup U, Petersen PE. Oral health status of adults in Denmark. Community Dent Health, 2002; 19: 202. [ Links ]
38. Kogevinas M, Pearce N, Susser M, Boffeta P. Social inequalities and cancer. En Social inequalities and cancer. Lyon: iarc Scientific Publications, No. 138; 1997. [ Links ]
39. Trans-HHs cancer health disparities progress review group. Making cancer health disparities history [Internet] [acceso: 6 de octubre de 2008]. Disponible en http://www.hhs.gov/chdprg/ [ Links ]
40. World Health Survey 2003 Results. Geneva, World Health Organization, 2007 (acceso: 6 de enero de 2009). Disponible en http://ww.who.int/healthinfo/survey/whsresults/en/index/html. [ Links ]
41. Chen M et ál. Comparing oral health care systems: a second international collaboratives tudy. Geneva, World Health Organization, 1997. [ Links ]
42. Feigelman S, Li X, Stanton B. Perceived risks and benefits of alcohol, cigarette and drug use among urban low-income African-American early adolescents. Bulletin of the New York Academy of Medicine. 1995; 72 (1): 57-75. [ Links ]
43. Watt R, Sheiham A. Inequalities in oral health: A review of the evidence and recommendations for action. British Dental Journal, 1999. 187: 6-11. [ Links ]
44. Human Development Report 2006. Beyond scarcity: power, poverty and the global water crisis (acceso: 27 de mayo de 2009). Nueva York: United Nations Development Programme; 2006. Disponible en http://www.globalpolicy.org/socecon/gpg/2006/1109humdev.htm [ Links ]
45. White D, Lader D. Periodontal conditions, hygiene behaviour and attitudes to oral health: children's dental health in the UK 2003. London: Office for National Statistics; 2004. [ Links ]
46. Todd JE, Walker AM. Adult dental health. Volume 2: United Kingdom 1978. London: Her Majesty's Stationery Office; 1982. [ Links ]
47. Kelly M et ál. Adult Dental Health Survey. Oral health in the United Kingdom 1998. London: Her Majesty's Stationery Office; 2000. [ Links ]
48. Steele JG et ál. Total tooth loss in the United Kingdom in 1998 and implications for the future. En Nuttall N et ál., editores. A guide to the UK Adult Dental Health Survey 1998. London: BDJ Books; 2001. [ Links ]
49. aihw dsru. Oral health and access to dental care-the gap between the 'deprived' and the 'privileged' in Australia. Research report. Adelaide: aihw Dental Statistics and Research Unit, The University of Adelaide; 2001. [ Links ]
50. Ministério da Saúde, Departamento de Atenção Básica, Projeto SB Brasil 2003. Condições de saúde bucal da população brasileira 2002-2003 - resultados principais. Brasília: Ministério da Saúde; 2004. [ Links ]
51. Martins AMEB, Barreto SM, Pordeus IA. Uso de serviços odontológicos entre idosos brasileiros. Rev Panam Salud Publica 2007; 22 (5): 308-15. [ Links ]
52. Fundação Instituto Brasileiro de Geografia e Estatística. Acesso e utilização dos serviços de saúde - pnad 2003. Rio de Janeiro: ibge; 2005. [ Links ]
53. Martins, AMEB, Barreto SM, Pordeus IA. Fatores relacionados à autopercepção da necesSIDAde de tratamento odontológico entre idosos. Rev. Saúde Pública. 2008; 42 (3), 487-496. [ Links ]
54. Martins AMEB, Barreto SM, Pordeus IA. Características associadas ao uso de serviços odontológicos entre idosos dentados e edentados no Sudeste do Brasil: Projeto SB Brasil. Cad. Saúde Pública. 2008; 24 (1): 81-92. [ Links ]
55. Lima-Costa MF, Barreto S, Giatti L, Uchoa E. Desigualdade social e saúde entre idosos brasileiros: um estudo baseado na Pesquisa Nacional por Amostras de Domicílios. Cad Saúde Pública. 2003; 19 (3): 745-57. [ Links ]
56. Moreira RS, Nico LS, Tomita NE, Ruiz T. A saúde bucal do idoso brasileiro: revisão sistemática sobre o quadro epidemiológico e acesso aos serviços de saúde bucal. Cad Saúde Pública. 2005; 21 (6): 1665-75. [ Links ]
57. Ryan S, Riley A, Kang M, Starfield B. The effects of regular source of care and health need on medical care use among rural adolescents. Arch Pediatr Adolesc Med. 2001; 155: 184-90. [ Links ]
58. Gilbert HG. Access to and patterns of use of oral health care among elderly veterans. Med Care. 1995; 33: 78-89. [ Links ]
59. Philips KA, Morrison KR, Andersen R, Aday LA. Understanding the context of healthcare utilization: Assessing environmental and provider-related variables in the behavioral model of utilization. Health Serv Res. 1998; 33 (3): 571-596. [ Links ]
60. US Department of Health and Human Services. Oral Health in America: A report of the surgeon general - Executive summary. Rockville, MD: US Department of Health and Human Services, National Institute of Dental and Craniofacial Research, National Institutes of Health; 2000. [ Links ]
61. Slade GD, Spencer AJ, Roberts-ThOMSon KF. Australia's dental generations: The National Survey of Adult Oral Health 2004-06. Canberra: Australian Institute of Health and Welfare; 2007. [ Links ]
62. Narvai PC, Frazão P, Roncalli AG, Antunes JLF. Cárie dentária no Brasil: declínio, iniqüidade e exclusão social. Rev. Panam. Salud Pública. 2006; 19 (6): 385-393. [ Links ]
63. Macek MD, Heller KE, Selwitz RH, Manz MC. Is 75 percent of dental caries really found in 25 percent of the population? J Public Health Dent. 2004; 64 (1): 20-25. [ Links ]
64. Stein JA, Andersen R, Gelberg L. Applying the Gelberg-Andersen behavioral model for vulnerable populations to health services utilization in homeless women. J Health Psychol. 2007; 12 (5): 791-804. [ Links ]
65. Anderson HD. Aid to determining fuel models for estimating fire behavior. General Technical Report INT-22, NWCG publication. [ Links ]
66. Pizarro V, Ferrer M, Domingo-Salvany A, Benach J, Borrell C, Pont A, Schiaffino A, Alamnza J, Tresserras R, Alonso J. The utilization of dental care services according to health insurance coverage in Catalonia (Spain). Community Dent Oral Epidemiol. 2009; 37: 78-84. [ Links ]
67. European Commission. Health in Europe, Results from 1997-2000 surveys. Theme 3, Population and social conditions. Luxembourg: Office for Official Publications of the European Communities; 2003. [ Links ]
68. Kronstrom M, Palmqvist S, Soderfeldt B, Vigild M. Utilization of dental health services among middleaged people in Sweden and Denmark. Acta Odontol Scand. 2002; 60: 276-80. [ Links ]
69. McGrath C, Bedi R, Dhawan N. Factors influencing older people's self reported use of dental services in the UK. Gerodontology. 1999; 16: 97-102. [ Links ]
70. Petersen PE, Holst D. Utilization of dental health services. En Cohen LK, Gift H, editores. Disease prevention and oral health promotion: Socio-dental sciences in action. Copenhagen: Munksgaard; 1995, pp. 341-86. [ Links ]
71. Van Doorslaer E, Masseria C, Koolman X. Inequalities in access to medical care by income in developed countries. cmaj. 2006; 17: 177-83. [ Links ]
72. Health and the Roma community, analysis of the situation in Europe. Bulgaria, Czech Republic, Greece, Portugal, Romania, Slovakia, Spain. Agency for Health and Consumern, 2009. [ Links ]
73. Health in Europe. Results from 1997-2000 surveys. European Commission. Theme 3. Population and social conditions. Table 2.9.2.2.2. p. 155 (Average number of visits to the dentist during the last 12 months), 2000. [ Links ]
74. Servei Català de la Salut: Els catalans parlen de la seva salut. Enquesta de salut de Catalunya. Barcelona: Generalitat de Catalunya, Departament de Sanitat i Seguretat Social; 1998. [ Links ]
75. Direcció General de Salut Pública: La salut i els serveis sanitaris a Catalunya. La visió dels ciutadans l'any 2002. Barcelona: Generalitat de Catalunya, Departament de Sanitat i Seguretat Social; 2003. [ Links ]
76. Kwan S, Petersen PE. Oral Health: Equity and social determinants. En Blas E, Sivasankara A. Equity, social determinants and public health programmes. who 2005; pp. 59-76. [ Links ]
77. Petersen PE et ál. The global burden of oral diseases and risks to oral health. Bulletin of the World Health Organization. 2005; 83 (3): 661-69. [ Links ]
78. Petersen PE et ál. Oral health status and oral health behaviour of urban and rural schoolchildren in southern Thailand. International Dental Journal. 2001; 51: 95-102. [ Links ]
79. Hobdell M, Peterse PE, Clarkson J, Johnson N. Global goals for oral health 2020. Int Dent J. 2003; 53: 285-88. [ Links ]
80. Niiranen T, Widstrõm E, Tapani N. Oral Health Care Reform in Finland - aiming to reduce inequity in care provision. bmc Oral Health. 2008; 8: 1-9. [ Links ]
81. Somkotra T, Detsomboonrat D. Dental care utilization among Thais after universal coverage policy implementation. Community Dent Oral Epidemiology. 2009; 35: 85-96. [ Links ]
82. Rubio Mendoza ML. Equidad en el acceso a los servicios de salud y equidad en la financiación de la atención en Bogotá. Rev Salud Pública. 2008; 10: 29-43. [ Links ]
83. Eslava-Schmalbach J, Barón G, Gaitán-Duarte H, Alfonso H, Agudelo C, Sánchez C. Evaluación del impacto en costo-equidad del Sistema de Salud en Colombia 1998-2005. Rev. salud pública. 2008; 10: 3-17. [ Links ]
84. Petersen PE. Inequalities in oral health: the social context for oral health. En Pine C, Harris R, editores. Community oral health. London: Quintessence Publishing Co.; 2007. [ Links ]
85. Watt R, Sheiham A. Inequalities in oral health: A review of the evidence and recommendations for action. British Dental Journal. 1999; 187: 6-11. [ Links ]
86. Petersen PE et ál. Changing dentate status of adults, use of dental health services and achievement of national dental health goals in Denmark by the year 2000. Journal of Public Health Dentistry. 2004, 24: 127-135. [ Links ]
87. Morales LG. Otra visión de los resultados de la reforma de salud en Colombia. Revista Panamericana de Salud Pública. 2006; 19: 64-65. [ Links ]
88. World Oral Health Report 2003: Continuos improvement of oral health in the 21st Century - Approach of the who Global oral Health Programme. Geneva: who; 2003. [ Links ]
89. OMS/FDI. Metas de salud bucal para el año 2000. Ginebra: OMS/FDI; 1979. [ Links ]
90. República de Colombia, Ministerio de Salud. III Estudio Nacional de Salud Bucal Ensab III. Bogotá: Ministerio de Salud; 1998. [ Links ]
91. Villalobos-Rodelo JJ, Medina-Solís CE, Molina-Frechero N, Vallejos-Sánchez AA, Póntigo-Loyola AP, Espinoza-Beltrán JL. Caries dental en escolares de 6 a 12 años de edad en Navolato, Sinaloa, México: experiencia, prevalencia, gravedad y necesidades de tratamiento. Biomédica. 2006; 26 (2): 224-233. [ Links ]
92. United Nations. The Universal Declaration of Human Rights [acceso: 30 de septiembre de 2009]. Disponible en http://www.un.org/en/documents/udhr/. [ Links ]
93. Borrell C et ál. Social inequalities in health and closing the gap in a generation. J Public Health Policy. 2009. 30 (2): 189-94. [ Links ]
94. World Health Organisation (who). A conceptual framework for action on social determinants of health, 2007. [ Links ]
95. Macinko J, Starfield B, Shi L. The contribution of primary care systems to health outcomes within Organization for Economic Cooperation and Development (oecd) countries, 1970-1998. Health Serv Res. 2003. 38(3): 831-65. [ Links ]
96. Daniels N. Toward ethical review of health system transformations. Am J Public Health. 2006; 96 (3): 447-51. [ Links ]
97. Alma-Ata conference on primary health care. who Chron, 1978. 32 (11): 409-30. [ Links ]
98. Ottawa Charter for Health Promotion. Bull Pan Am Health Organ. 1987; 21 (2): 200-04. [ Links ]
99. World Health Organisation (who), Commission of Social Determinants of Health. Final report knowledge network on health systems. Changelling inequity through health systems. [ Links ]
100. Fiscella K, Shin P. The inverse care law: implications for healthcare of vulnerable populations. J Ambul Care Manage. 2005; 28 (4): 304-12. [ Links ]
101. Frohlich KL, Potvin L. Transcending the known in public health practice: the inequality paradox: the population approach and vulnerable populations. Am J Public Health. 2008; 98 (2): 216-21. [ Links ]
102. Andersen R. Newman JF. Societal and individual determinants of medical care utilization in the United States. Milbank Mem Fund Q Health Soc. 1973; 51 (1): 95-124. [ Links ]
103. Andersen RM et ál. Exploring dimensions of access to medical care. Health Serv Res. 1983; 18 (1): 49-74. [ Links ]
104. Andersen RM. Revisiting the behavioral model and access to medical care: Does it matter? J Health Soc Behav. 1995; 36 (1): 1-10. [ Links ]
105. Petersen PE. Oral cancer prevention and control -The approach of the World Health Organization. Oral Oncol. 2008; 1-7. [ Links ]
106. Carta de Brasilia sobre Salud Bucal en las Américas. En II Encuentro Internacional de Coordinadores Nacionales de Salud Bucal de los Países Latinoamericanos, Brasilia, 2009. [ Links ]













