Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares em
SciELO
Similares em
SciELO -
 Similares em Google
Similares em Google
Compartilhar
Colombia Médica
versão On-line ISSN 1657-9534
Colomb. Med. v.38 n.4 Cali set./dez. 2007
Síndrome de Devic asociado con lupus eritematoso sistémico. Descripción de un caso
Juan Camilo Botero, M.D.1, Alejandro García2, Juliana Hidalgo2
1. Docente Instructor, Instituto de Ciencias de la Salud (CES), Medellín, Colombia. e-mail: juancbe@hotmail.com
2. Estudiante de medicina, Instituto de Ciencias de la Salud (CES), Medellín, Colombia. e-mail:alejo_bimbo@hotmail.com e-mail: elisa850927@hotmail.com
Recibido para publicación octubre 10, 2006 Aceptado para publicación octubre 8, 2007
RESUMEN
El síndrome de Devic es una las enfermedades desmielinizantes del sistema nervioso central, de etiología desconocida. Se relaciona mucho con el lupus eritematoso sistémico siendo una complicación rara y grave. Este síndrome se presenta como mielitis transversa de compromiso a nivel cervical y neuritis óptica. Se describe el caso de de una paciente de 32 años, que se presentó al servicio de urgencias por dolor en región torácica, pérdida de la fuerza muscular progresiva en los miembros inferiores, pérdida del control del esfínter urinario y disminución de la agudeza visual. También relató antecedentes de lupus eritematoso sistémico. Al examen físico se encontró atrofia y palidez del disco óptico derecho, disminución en la fuerza muscular 3/5 en miembros superiores e inferiores, alteración en la sensibilidad y propiocepción de extremidades inferiores. La resonancia magnética mostró hallazgos sugestivos de mielitis transversa de C2 a C6. En el laboratorio se encontraron anticuerpos anticardiolipina elevados y anticuerpos antinucleares: 1:320. Se manejó con esteroides, hubo notable mejoría en los síntomas y se le dio de alta al sexto día, con tratamiento ambulatorio. Los hallazgos al examen físico, laboratorio e imagenología permitieron hacer el diagnóstico de síndrome de Devic. Con base en la revisión bibliográfica, se concluye que este síndrome es poco frecuente; sin embargo, se debe tener en cuenta como posible diagnóstico en todo paciente con antecedentes de lupus eritematoso sistémico y síntomas compatibles.
Palabras clave: Síndrome de Devic; Lupus eritematoso sistémico; Neuritis óptica; Mielitis transversa.
Devic syndrome associated to systemic lupus erythematosus. Case report
SUMMARY
Devic’s syndrome is a demielizing disease of the central nervous sistem, of unknown etiology. It is highly relationated with systemic lupus erythematosus, being a rare and severe complication. This syndrome presents as a transverse myelophaty with the compromise of a cervical level and optic neuritis. 32 years old female arrives to the emergency room, complaining about thoracic pain, progressive lost of the muscle strength in the lower extremities, lost of urinary sphincter control and decrease or sight. She also shows systemic lupus erythematosus. At physical exam, findings were atrophy and paleness of the right optic disc, muscle strength 3/5 in upper and lower extremities, abnormalities in propioception and sensibility of lower extremities. MR findings suggest transverse myelitis from C2 to C6. Laboratory exams reported elevated anticardiolipin antibodies and antinuclear antibodies 1:320. Treatment was established with steroids and the symptoms recovered, reason why the patient was discharged on day six with ambulatory treatment.
Keywords: Devic’s syndrome; Systemic lupus erythematosus; Optic neuritis; Transverse myelitis.
DESCRIPCIÓN DEL PACIENTE
Mujer de 32 años, empleada doméstica, que consulta por un cuadro de 8 días de evolución de dolor en zona torácica asociado con disminución progresiva en la fuerza muscular de los miembros inferiores con limitaciones funcionales, disminución de la agudeza visual y pérdida de control del esfínter urinario.
Antecedente personal de lupus sistémico diagnosticado hace 14 años (anticuerpos antinucleares positivos, foto-sensibilidad, leucopenia y eritema malar) en control por reumatólogo y en tratamiento con prednisona 5 mg diarios y carbonato de calcio 600 mg diarios.
EXAMEN FÍSICO
·Al ingreso hemodinámicamente estable PA: 100/70 mm Hg, pulso 98 min. Frecuencia respiratoria: 18 min.
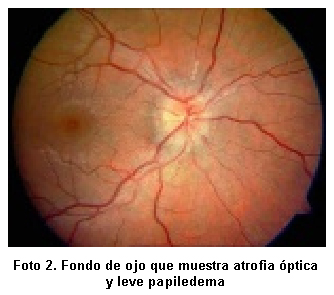
·Cabeza: Atrofia y palidez del disco óptico en el ojo derecho. No agudeza visual
·Cardio/pulmonar: Normal
·Abdomen: normal
·Piel: palidez generalizada
·Extremidades: disminución de la fuerza muscular de 3/5 en miembros inferiores y superiores.
·Neurología: Disminución de la sensibilidad, propiocepción y vibración en extremidades inferiores
EXÁMENES PARACLÍNICOS
·Niveles de vitamina B12, hemoleucograma, creatinina, nitrógeno ureico, complemento sérico C3 y C4 normales. Sedimentación: 52 mm.
·Citoquímico de orina: Nitritos: positivos; leucocitos: 25/ml; bacterias (++++); urocultivo: negativo.
·Anticuerpos anticardiolipina IgG: 36.5 GLP; anticuerpos anticardiolipina IgM: 19.8 MLP
·Anticoagulante lúpico: negativo
·Anticuerpos antinucleares: 1:320 (positivo) Patrón periférico
·Estudio de líquido cefalorraquídeo: normal
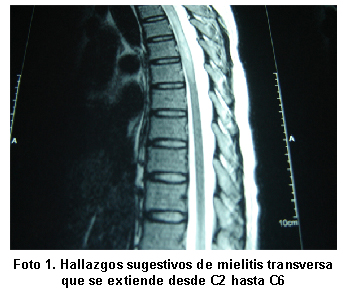
IMAGENOLOGÍA
Resonancia magnética. Hallazgos sugestivos de mielitis transversa que se extiende desde C2 hasta C6 (Foto 1). En el fondo de ojo se ve atrofia óptica y leve papiledema (Foto 2).
MANEJO CLINICO
Se inicia manejo con bolos de metilprednisolona 500 mg/d intravenoso por tres días y luego prednisona 60 mg día por 15 días. Se solicita evaluación por oftalmología que diagnostica una neuritis óptica derecha y se continúa con igual manejo.
La paciente a los 3 días presenta mejoría de fuerza muscular en extremidades inferiores con mejoría de la sensibilidad y la propiocepción. Al cuarto día mejora el control del esfínter urinario. Al quinto día hay leve mejoría de la agudeza visual. La paciente presenta una evolución favorable y se le da de alta con tratamiento para su enfermedad con esteroides, evaluación por fisioterapia, oftalmología y control ambulatorio por reumatología.
DISCUSIÓN
Se realizó una búsqueda en MEDLINE desde 1975 hasta 2006 y en la literatura mundial no hay más de 130 casos descritos. Pensar en diagnósticos poco comunes puede hacer la diferencia entre la vida y la muerte. Esta paciente tuvo un cuadro de neuromielitis óptica o síndrome de Devic, manifestación neurológica del lupus sistémico en 2% con una incidencia de 1.5 por millón1.
El síndrome de Devic es una entidad que pertenece al grupo de las enfermedades desmielinizantes del sistema nervioso; descrita en 1984 por Devic, consiste en mielitis transversa, con compromiso a nivel cervical y neuritis óptica. Se desconoce su etiología, pero es probable que sea de origen inmunológico. Se postula la posibilidad de lesiones vasculares y trombosis, que resultan en necrosis de los cordones medulares. También se ha encontrado relación con infecciones como herpes y Epstein-Barr, intoxicaciones y esclerosis multiple2,3.
Se presenta en varias formas que van desde la encefalomielitis generalizada hasta formas muy parecidas a la esclerosis múltiple; por esta razón se puede confundir y no se debe descartar esta última.
Los trastornos del esfínter vesical son comunes al principio de la enfermedad y por lo general se presentan antes del trastorno medular que consiste en una alteración sensitivo-motora con flacidez y se convierte paulatinamente en espasticidad.
En esta paciente las manifestaciones iniciales son las descritas en la mayoría de los informes de casos con alteración de esfínteres, pérdida de la fuerza muscular en las extremidades y disminución de la agudeza visual4.
De modo común aparece en niños y se asemeja a un síndrome de Guillain-Barré por sus manifestaciones: debilidad, mialgias, arreflexia, disminución de la sensibilidad vibratoria y dolor a la palpación en los miembros inferiores. Se conocen casos con compromiso de las cuatro extremidades5.
La neuritis óptica, casi siempre se desarrolla como una papilitis o neuritis retrobulbar, que en la mayoría de los casos es bilateral, pero puede presentarse como neuritis óptica unilateral. En las necropsias se ha encontrado pérdida de mielina en el nervio óptico.
Esta paciente hizo un edema de papila con disminución de la agudeza visual que mejoró al iniciar esteroides. Los criterios diagnósticos de neuromielitis óptica han sido sugeridos por Wingerchuk6. Según Harisdangkul7 al comienzo de la enfermedad hay deterioro visual, alteración de la función motora y sensitiva y respuesta de mejoría cuando se inicia el tratamiento con inmunosupresores. En algunos casos el curso de la enfermedad es desfavorable con pobres resultados a pesar de un rápido diagnóstico y buen manejo activo8.
Una herramienta para el estudio de esta dolencia y excelente método diagnóstico es la resonancia magnética que muestra compromiso en tres o más segmentos vertebrales, generalmente de tipo difuso y en la sustancia blanca9. Se deben descartar lesiones indirectas de tipo compresivo por imagenología.
Se ha asociado esta enfermedad con anticuerpos antifosfolípidos. Se ha descrito una prevalencia mayor de anticuerpos positivos en pacientes con lupus y mielitis transversa que en la población general con lupus. En un estudio descriptivo6, 55% de los casos tenían positivos estos anticuerpos. En esta enferma los anticuerpos estaban presentes10.
Es usual la remisión de los síntomas con el uso de prednisona seguida a veces de azatioprina o de ciclofosfamida según diversos estudios. Algunos aconsejan la terapia anticoagulante asociada si se presentan anticuerpos antifosfolípidos11.
Debido a su origen tan controvertido y a los pocos estudios al respecto, no hay suficiente evidencia del mejor tratamiento y en algunos casos se ha intentado utilizar plasmaféresis como otra alternativa de manejo; sin embargo, el empleo de esteroides y de otros inmunosupresores son de uso inmediato.
Los síntomas casi siempre remiten con un buen manejo terapéutico y la función medular y la agudeza visual se pueden restablecer en forma parcial. Así lo indica el informe de un paciente de 54 años con una respuesta satisfactoria al tratamiento12. Puede ocurrir la muerte en la fase aguda. La paciente de este caso tuvo una evolución satisfactoria y no presentó complicaciones como infecciones o recaídas.
En algunos pacientes la primera manifestación del lupus es la neuromielitis óptica y después aparecen las manifestaciones de la entidad primaria4. Seguirá la controversia de su etiología y la posibilidad de ser tan sólo una forma de esclerosis múltiple hasta cuando las evidencias y otros estudios aclaren la posible causalidad. En cambio, sí es muy necesario un diagnóstico preciso y un manejo adecuado.
REFERENCIAS
1. Berman M, S Feldman S, Alter M, Zilber N, Kahana E. Acute transverse myelitis. Incidence and etiologic considerations. Neurology 1981; 31: 966-971. [ Links ]
2. Allen I, Millar J, Kirk J, Shillington R. Systemic lupus erythematosus clinically resembling multiple sclerosis and with unusual pathological and ultrastructural features. J Neurol Neurosurg Psychiatry 1979; 42: 392-401. [ Links ]
3. Seze J, Stojkovic T, Ferriby D, Gauvrit j, Montagne C, Mounier V, et al. Devic’s neuromyelitis optic: clinical, laboratory, MRI and outcome profile. J Neurol Sci 2002; 197: 57-61. [ Links ]
4. Hagiwara N, Toyoda K, Uwatoko T, Yasumori K, Ibayashi S, Okada Y. Successful high dose glucocorticoid treatment for subacute neuromyelitis optic with systemic lupus erythematosus. Intern Med 2005; 44: 998-1001. [ Links ]
5. Alexandre RS, Sonja VT, Newra TR. Devic’s disease: case report. J Pediatr 2001; 77: 522-524. [ Links ]
6. Wingerchuk DM, Hogancamp WF, O'Brien PC, Weinshenker BG. The clinical course of neuromyelitis optica. Neurology 1999; 53: 1107-1114. [ Links ]
7. Harisdangkul V, Doorenbos D, Subramony SH. Lupus transverse myelopathy: Better outcome with early recognition and aggressive high-dose corticosteroid pulse. J Neurol 1995; 242: 326-331. [ Links ]
8. Gibbs AN, Moroney J, Foley-Nolan D, O'Conell PG. Neuromyelitis optica in systemic lupus erythematosus: a case report. Rheumatology 2002; 41: 470-471. [ Links ]
9. Tartaglino LM, Croul SE, Flanders AE, Sweeney J, Schwartzman R, Liem M, et al. Idiopathic acute transverse myelitis. MR imaging findings. Radiology 1996; 201: 661-669. [ Links ]
10. Kovacs B, Lafferty T, Brent L, DeHoratius R. Transverse myelopathy in systemic lupus erythematosus: an analysis of 14 cases and review of the literature. Ann Rheum Dis 2000; 59: 120-124. [ Links ]
11. Baca V, Lavalle C, García R. Favorable response to intravenous methylprednisolone and cyclophosphamide in children with severe neuropsychiatric lupus. J Rheumatol 1999; 26: 432-439. [ Links ]
12. Jacobi C, Stingele K, Kretz R, Hartmman M,Storch-Hagenlocher B, Breitbart A, et al. Neuromyelitis optica (Devic´s syndrome) as first manifestation of systemic lupus erythematosus. Case report. Lupus 2006; 15: 107-109. [ Links ]