Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Colombia Médica
On-line version ISSN 1657-9534
Colomb. Med. vol.50 no.4 Cali Oct./Dec. 2019
https://doi.org/10.25100/cm.v50i4.4185
Articulo original
Riesgo de infección y progresión de la enfermedad en niños expuestos a tuberculosis en el hogar, Colombia
1 Universidad de Antioquia, Grupo de Epidemiología, Medellín, Colombia.
2 Corporación Universitaria Remington, Grupo de Investigación en Salud Familiar y Comunitaria, Medellín, Colombia.
3 Universidad Pontificia Bolivariana, Medellín, Colombia.
4 Corporación para Investigaciones Biológicas (CIB), Medellín, Colombia.
5 Universidad de Antioquia, Grupo de Inmunología Celular e Inmunogenética (GICIG), Medellín, Colombia.
6 Centro Internacional de Entrenamiento e Investigaciones Médicas (CIDEIM), Cali, Colombia.
7 Universidad Icesi, Facultad de Ciencias de la Salud, Cali, Colombia.
8 Institute of Pathology, Charité - Universitätsmedizin Berlin, corporate member of Freie Universität Berlin, Humboldt-Universität zu Berlin, and Berlin Institute of Health, Institute of Pathology, Berlin, Germany.
9 Universidad del Cauca, Grupo de Inmunología y Enfermedades Infecciosas, Popayán, Colombia.
Objetivo:
Evaluar el riesgo de tuberculosis (infección y enfermedad) en niños menores de 15 años de edad convivientes de pacientes con tuberculosis pulmonar en tres ciudades colombianas (Medellín, Cali y Popayán).
Métodos:
Se siguió durante 24 meses una cohorte de 1,040 niños convivientes de 380 adultos con tuberculosis pulmonar bacilífera. Periodo de estudio 2005-2009.
Resultados:
La prueba de tuberculina fue positiva (≥10 mm) en el 43.7% (IC 95%: 39.2-48.2), y estuvo asociada con la edad de 10-14 años (Razón de Prevalencia-RP= 1.43, IC 95%: 1.1-1.9), tener cicatriz de la vacuna BCG (RP= 1.52, IC 95%: 1.1-2.1). El riesgo anual de infección (aumento de la induración en la prueba de tuberculina de 6 mm o más al año) fue 17% (IC 95%: 11.8-22.2), y estuvo asociado con mayor carga bacilar en el adulto con tuberculosis pulmonar (Riesgo Relativo-RR= 2.12, IC 95%: 1.0-4.3). La tasa de incidencia de tuberculosis activa fue de 12.4 casos por 1,000 años-persona de seguimiento. Los niños menores de 5 años sin cicatriz de vacuna BCG tuvieron un mayor riesgo de desarrollar tuberculosis activa (Razón de Peligro -HR= 6.00, IC 95%: 1.3-28.3), que quienes tenían cicatriz (HR= 1.33, IC 95%: 0.5-3.4). El riesgo de desarrollar tuberculosis activa aumentó conforme el aumento de la prueba de tuberculina inicial (prueba de tuberculina 5-9 mm HR= 8.55, IC 95%: 2.5-29.2; prueba de tuberculina ≥10 mm HR= 8.16, IC 95%: 2.0-32.9).
Conclusión:
Es necesario interrumpir rápidamente la transmisión de tuberculosis de adultos a niños en los hogares. Realizar investigaciones de contacto apropiadas y ofrecer quimioprofilaxis a los niños infectados podría reducir la transmisión de la tuberculosis.
Palabras clave: tuberculosis; Mycobacterium tuberculosis; tuberculosis latente; Seguimiento de contacto; niño; Factores de riesgo; Prueba de tuberculina; Tuberculosis Pulmonar; Esputo / microbiología; Cribado de contacto; Búsqueda de casos
Aim:
To assess the risk of tuberculosis (infection and disease) in children less than 15 years’ old who are household contacts of pulmonary tuberculosis patients in three Colombian cities (Medellín, Cali, and Popayán).
Methods:
A cohort of 1,040 children household contacts of 380 adults with smear-positive pulmonary tuberculosis was followed up for 24 months. Study period 2005-2009.
Results:
Tuberculin skin test was positive (≥10 mm) in 43.7% (95% CI: 39.2-48.2). Tuberculin skin test positivity was associated with age 10-14 years (Prevalence Ratio -PR= 1.43, 95% CI: 1.1-1.9), having a BCG vaccine scar (PR= 1.52, 95% CI: 1.1-2.1), underweight, closer proximity to the index case and exposure time >3 months. The annual risk of infection (tuberculin skin test induration increase of 6 mm or more per year) was 17% (95% CI: 11.8-22.2) and was associated with a bacillary load of the adult index case (Relative Risk -RR= 2.12, 95% CI: 1.0-4.3). The incidence rate of active tuberculosis was 12.4 cases per 1,000 persons-year. Children <5 years without BCG vaccine scar had a greater risk of developing active disease (Hazard Ratio -HR= 6.00, 95% CI: 1.3-28.3) than those with scar (HR= 1.33, 95% CI: 0.5-3.4). The risk of developing active tuberculosis augmented along with the increase from initial tuberculin skin test (tuberculin skin test 5-9 mm HR= 8.55, 95% CI: 2.5-29.2; tuberculin skin test ≥10 mm HR= 8.16, 95% CI: 2.0-32.9).
Conclusions:
There is a need for prompt interruption of adult-to-children tuberculosis transmission within households. Conducting proper contact investigation and offering chemoprophylaxis to infected children could reduce tuberculosis transmission.
Keywords: Tuberculosis; Mycobacterium tuberculosis; latent tuberculosis; contact tracing; child; Risk Factors; Tuberculin Test; Tuberculosis, Pulmonary; Sputum/microbiology; Contact screening; Case finding
Contribución del estudio
| 1)¿Porqué se realizó este estudio? |
| La investigación de contactos es una estrategia clave en los programas de control de tuberculosis. Los niños que son contactos de casos de tuberculosis pulmonar tienen un mayor riesgo de desarrollar tuberculosis activa. Sin embargo, la tuberculosis infantil sigue siendo un problema importante de salud pública, y no había muchos datos de población de niños expuestos a la tuberculosis en Colombia. |
| 2) ¿Cuáles fueron los resultados más relevantes de este estudio? |
| Los niños expuestos a tuberculosis en el hogar tienen un riesgo anual alto de infección y de desarrollo de enfermedad. La protección de la vacuna BCG se reafirma para condiciones de prevalencia moderada, especialmente para los más jóvenes. La cadena de transmisión de la tuberculosis no se está cortando a tiempo y esto limita la eficacia del control. |
| 3) ¿Cuál es la contribución de estos resultados? |
| Es el primer estudio en Colombia que evaluó el riesgo de tuberculosis (infección y enfermedad) en niños con contacto domiciliario. Los hallazgos del presente estudio permitieron prolongar el tiempo de seguimiento a los contactos domiciliarios buscando la enfermedad, y promover la terapia preventiva con isoniazida en las guías para niños menores de 5 años en Colombia. |
Introducción
La tuberculosis infantil es considerada una emergencia en salud pública, particularmente en los países en desarrollo 1, donde representa aproximadamente el 15% de los casos de tuberculosis (2-4. El entendimiento de la patogénesis y la epidemiología de la tuberculosis infantil aún es pobre, posiblemente debido a que la mayoría de acciones de prevención, diagnóstico y opciones terapéuticas para tuberculosis, se enfocan principalmente en adultos 1. Más aún, hay brechas en la vigilancia. Sin embargo, desde 2011 la Organización Mundial de la Salud (OMS) comenzó a estimar la incidencia de tuberculosis en niños menores de 15 años, correspondiendo a 1.01 millones (10%) de los 10 millones de casos nuevos de tuberculosis estimados para el año 2017 en el mundo, 234,000 de quienes fallecieron 5.
En Colombia, se estimaron 16,000 casos nuevos de tuberculosis en 2017, el 11.3% correspondieron a niños 6. Sin embargo, solo se notificaron 12,439 casos nuevos de tuberculosis, de los cuales 598 correspondieron a niños menores de 15 años, lo que equivale al 4.8% del total de casos reportados 7.
Una de las principales estrategias para el control de la enfermedad es el estudio de contactos de pacientes con tuberculosis confirmada bacteriológicamente, que busca identificar la presencia de individuos infectados para iniciar terapia preventiva, especialmente a quienes se han identificado con un mayor riesgo de desarrollar la enfermedad como los niños menores de cinco años 4,8. Esta estrategia ha probado ser costo-efectiva para la detección de nuevos casos 9) cuando se combina con el acceso requerido a las pruebas diagnósticas y al tratamiento 10.
Los niños contacto de pacientes con tuberculosis que se infectan pero no desarrollan tuberculosis activa en la infancia (tuberculosis primaria), se convierten en el principal reservorio para la trasmisión de tuberculosis en el futuro una vez se reactive la enfermedad en la adultez (tuberculosis pos-primaria) 1. Un indicador de la disminución de la trasmisión de la tuberculosis en una comunidad, es la disminución de los casos de tuberculosis activa entre los niños debido a que ellos usualmente se infectan en el hogar 11.
Estudios previos han mostrado que entre los niños (menores de 15 años) en contacto cercano con pacientes con tuberculosis pulmonar, la proporción de tuberculosis activa puede oscilar entre 6.0% y 8.0%, siendo más alta en niños menores de 5 años. También, la proporción de niños con infección por tuberculosis, se estima en 40.4% (IC 95%: 38.7-42.2%) siendo más baja en niños menores de 5 años 12) .
Este estudio, es el primero de este tipo en Colombia, su objetivo es evaluar el riesgo de infección y enfermedad tuberculosa en niños menores de 15 años convivientes de pacientes con tuberculosis pulmonar, en una cohorte estudiada en tres ciudades principales de Colombia.
Materiales y Métodos
Diseño del estudio y escenario
Se llevó a cabo un estudio de cohorte de convivientes de pacientes con tuberculosis pulmonar bacilífera reclutados en tres ciudades colombianas (Medellín y Área Metropolitana, Cali y Popayán -incluyendo cinco pequeños municipios alrededor-), entre los años 2005 - 2009. En el estudio se incluyeron niños convivientes de 380 casos índices adultos con tuberculosis pulmonar bacilífera (275 de Medellín, 77 de Cali y 30 de Popayán).
Entre el 2005 y 2009 la incidencia de tuberculosis en Medellín fue de 43.2-50.4 casos por 100.000 habitantes 13, en Cali fue de 46-43 casos por 100,000 (14) y en Popayán de 24.5-12.4 casos por 100,000 habitantes 15,16. Durante el 2005, las características de estas ciudades incluyeron un tamaño poblacional de 2,219,861 en Medellín, 2,075,380 en Cali, y 258,653 en Popayán; y un Indicador de Necesidades Básicas Insatisfechas de 12.42 en Medellín, 11.01 en Cali y 18.07 en Popayán 17. El tamaño de la muestra se calculó asumiendo una prevalencia estimada de infección del 50%, una incidencia de tuberculosis activa del 5%, una confianza del 95%, un poder del 80% y un sobre muestreo por pérdida en el seguimiento del 25%, para un total de 2,816 convivientes de todas las edades a muestrear.
Participantes
Un niño conviviente fue definido como un individuo quien compartió tiempo semanal regularmente con el caso índice en el mismo hogar, por lo menos un mes antes de la confirmación de tuberculosis en el caso. Un caso índice se definió como el primer caso de tuberculosis identificado en cada hogar, diagnosticado con tuberculosis pulmonar bacilífera. (Adaptado del CDC) 18.
Las condiciones de reclutamiento para los casos índices y los niños convivientes, fueron las mismas para todas las ciudades, como se publicó previamente para Medellín 19. Brevemente, cuando un caso adulto se notificó al programa local de control de tuberculosis, el paciente y los niños convivientes se invitaron a participar en el estudio, seguido por la firma del consentimiento informado.
Seguimiento
Luego de la identificación de los casos índices y que ellos aprobaran una primera visita (línea de base), el equipo de investigación se desplazó a los hogares para explicar el estudio y obtener el consentimiento informado por escrito de los padres o adultos responsables, para recolectar información sociodemográfica y de la exposición, y para realizar la prueba de tuberculina. El seguimiento se realizó a través de visitas cada seis meses y llamadas telefónicas cada tres meses. El seguimiento total fue de al menos 24 meses. También, se revisaron las bases de datos de vigilancia epidemiológica locales en busca de casos de tuberculosis activa reportados.
La confirmación de Mycobacterium tuberculosis se realizó con cultivo en medio líquido (BD Bactec MGIT960) y/o sólido (Lowenstein-Jensen) de esputo (adultos) y aspirado de jugo gástrico (niños) tanto de los casos índices como de los casos incidentes de tuberculosis activa. Para la prueba de tuberculina se inyectaron 2 UI de tuberculina RT23 (Staten Serum Institute, Copenhagen, Denmark) en la cara superior del antebrazo izquierdo. Se realizó la lectura de la induración 48-72 horas después de la aplicación. Y se consideró positiva cuando la medición de la induración fue ≥10 mm, de acuerdo con el Programa Nacional de Tuberculosis de Colombia. Se siguieron las recomendaciones de la Sociedad Americana del Tórax (ATS) 20, también se incluyó un análisis de la positividad de la prueba de tuberculina utilizando un punto de corte de 5 mm. El riesgo anual de infección fue determinado mediante la conversión de la prueba de tuberculina de un niño conviviente con una prueba de tuberculina negativa inicialmente. La conversión se definió como un aumento de 6 mm o más en un periodo de un año a partir de la prueba inicial 21.
Para la detección de infección, la prueba de tuberculina estuvo disponible para realizarla a 458 (44%) convivientes menores de 15 años, quienes asistieron voluntariamente de Cali y Popayán, y una muestra incidental de Medellín. Según el protocolo propuesto, los participantes de Medellín fueron evaluados con una prueba casera de cuantificación de la producción de interferón gamma, los datos sobre la respuesta inmunológica a M. tuberculosis y la incidencia de tuberculosis activa de los convivientes (niños y adultos) de la cohorte de Medellín fueron publicados previamente (19.
La condición nutricional fue definida según el Z score de peso para la talla así: normal, Z score entre -1 y 1; bajo peso, Z score <-1; y sobrepeso, Z score >1 (22. El estrato socioeconómico se recolectó de acuerdo con la clasificación utilizada por el proveedor local de servicios públicos y se analizó como estrato bajo si o no. La proximidad física al caso índice fue medida en tres categorías así: comparte habitación, comparte vivienda mas no habitación y no comparte vivienda. Se consideró hacinamiento cuando tres o más personas compartían la misma habitación 19. El antecedente de otro u otros familiares con tuberculosis fue definido como haber tenido algún otro familiar con tuberculosis además del caso índice identificado en la cohorte.
Los casos incidentes de tuberculosis activa fueron diagnosticados siguiendo la guías del subgrupo de tuberculosis infantil de Stop tuberculosis Partnership23, considerando la historia de contacto, y los criterios clínico, inmunológico, microbiológico y radiológico. La evaluación de los niños en Cali se realizó mediante un algoritmo de diagnóstico 24. Esta herramienta no fue aplicada para las cohortes de Medellín, ni Popayán.
Análisis estadístico
Las características sociodemográficas, clínicas, y el grado de proximidad con el caso índice, fueron comparadas a través de las distribuciones de frecuencias absolutas y relativas, y se utilizó la prueba Chi cuadrado para establecer significación (p <0.05).
La positividad de la prueba de tuberculina y su asociación con las características de los niños convivientes, se valoró a través de la Razón de Prevalencia (RP). La RP ajustada, se estimó a través de una regresión binomial. Se estimó el riesgo de infección al año y su asociación con las características de los casos índices mediante el Riesgo Relativo (RR) ajustado a través de regresión binomial. La estimación de la incidencia de tuberculosis activa se realizó en cada ciudad y por los cuatro grupos de edad (<1 año, 1 a 4 años, 5 a 9 años, y 10 a 14 años) así como según otras características de los convivientes mediante el cálculo de la Razón de Peligro (Hazard Ratio HR). El HR se ajustó a través de una regresión de Cox. Los grupos de edad fueron seleccionados con base en el riesgo y respuesta inmune a tuberculosis descritos para niños (25. Para este último, se construyeron dos modelos multivariados de acuerdo con la condición vacunal con BCG (presencia de cicatriz de la vacuna BCG), dado que se encontró una interacción aditiva mediante el análisis estratificado con el método de Mantel-Haenzel. Se utilizó el estimador Kaplan-Meier para la estimación del tiempo a la enfermedad para cada grupo de edad. Todas las medidas de asociación y los modelos multivariados tuvieron errores estándar ajustados por conglomerados, dado que los desenlaces (prueba de tuberculina positiva y tuberculosis activa) podrían estar influenciados por el hecho de que la información provenía de conglomerados naturales como la familia y la ciudad, se estimó el intervalo de confianza del 95% (IC 95%). Se consideraron significativos aquellos valores-p menores a 0.05. Los análisis se realizaron en Stata 12.0, SPSS 22.0 y Epidat 3.1.
Aspectos éticos
Este estudio, incluyendo los formatos de consentimiento informado fueron aprobados por el Comité de Ética de la Facultad de Medicina de la Universidad de Antioquia, y aplica para las tres ciudades. El estudio fue aprobado también por el Programa Nacional de Tuberculosis y las autoridades en Salud Pública regionales. Al momento en el que se realizó el estudio, las políticas nacionales de salud solo incluían la recomendación de tratamiento preventivo con isoniazida para niños menores de cinco años quienes tuvieran prueba de tuberculina ≥10 mm y que no hubieran sido vacunados con BCG. La mayoría de los niños participantes en el estudio no recibieron tratamiento preventivo con isoniazida porque la mayoría se encontraban vacunados. Los casos de tuberculosis activa recibieron tratamiento para tuberculosis de acuerdo con el Programa Nacional de Tuberculosis.
Resultados
Del total de convivientes, 1,040 fueron niños menores de 15 años, incluidos en este estudio. Fueron 742 (71.3%) de Medellín, 216 (20.8%) de Cali, y 82 (7.9%) de Popayán. Los niños representaron el 35% de los convivientes de la cohorte completa del estudio. Las características demográficas y epidemiológicas de los 1,040 niños incluidos en este estudio se presentan en la Tabla 1. Los niños en su mayoría provenían de estratos bajos (79.2%), tenían cicatriz de la vacuna BCG (80.6%), y sus casos índices tenían altas cargas bacilares. Del total de la cohorte, se retiraron voluntariamente del estudio el 1.8% de Medellín, 4.8% de Cali, y 1.7% de Popayán; y se perdieron de seguimiento 1.0% de Medellín, 5.0% de Cali y 1.3% de Popayán.
Tabla 1 Características de niños (<15 años) convivientes con pacientes adultos con tuberculosis (TB) pulmonar por ciudad, en tres ciudades colombianas, 2005-2009.
| Caracteristicas | Medellín | Cali | Popayán | Total |
|---|---|---|---|---|
| n= 742 (%) | n= 216 (%) | n= 82 (%) | n= 1040 (%) | |
| Edad en años | ||||
| < 1 | 30 (4.0) | 9 (4.2) | 7 (8.5) | 46 (4.4) |
| 1-4 | 207 (27.9) | 59 (27.3) | 31 (37.8) | 297 (28.6) |
| 5-9 | 241 (32.5) | 72 (33.3) | 28 (34.1) | 341 (32.8) |
| 10-14 | 264 (35.6) | 76 (35.2) | 16 (19.5) | 356 (34.2) |
| Sexo | ||||
| Femenino | 365 (49.2) | 97 (44.9) | 39 (47.6) | 501 (48.2) |
| Estrato socioeconomico bajo | ||||
| Si | 551 (74.3) | 184 (85.2) | 80 (97.6) | 815 (78.4) |
| Sin información | 8 | 3 | 0 | 11 |
| Condición nutricional | ||||
| Normal | 427 (57.5) | 119 (55.1) | 46 (56.1) | 592 (56.9) |
| Bajo peso | 178 (24.0) | 57 (26.4) | 17 (20.7) | 252 (24.2) |
| Sobrepeso | 129 (17.4) | 37 (17.1) | 19 (23.2) | 185 (17.8) |
| Sin información | 8 | 3 | 0 | 11 |
| Cicatriz BCG | ||||
| Si | 626 (84.4) | 138 (63.9) | 69 (84.1) | 833 (80.1) |
| Sin información | 6 | 1 | 0 | 7 |
| Historia de otro familiar con TB* | ||||
| Si | 256 (34.5) | 85 (39.4) | 37 (45.1) | 378 (36.3) |
| Proximidad al caso índice | ||||
| Conv. duerme en otro hogar | 171 (23.0) | 36 (16.7) | 15 (18.3) | 222 (21.3) |
| Conv. duerme en el mismo hogar | 340 (45.8) | 111 (51.4) | 38 (46.3) | 489 (47.0) |
| Conv. duerme en el mismo cuarto | 231 (31.1) | 69 (31.9) | 29 (35.4) | 329 (31.6) |
| Personas por cuarto | ||||
| <3 | 493 (66.8) | 137 (64.3) | 49 (59.8) | 679 (65.7) |
| ≥3 | 245 (33.2) | 76 (35.7) | 33 (40.2) | 354 (34.3) |
| Carga bacilar | ||||
| + | 287 (38.7) | 54 (25.1) | 18 (22.0) | 359 (34.6) |
| ++ | 192 (25.9) | 78 (36.3) | 33 (40.2) | 303 (29.2) |
| +++ | 263 (35.4) | 83 (38.6) | 31 (37.8) | 377 (36.3) |
| Tiempo de exposición (meses) | ||||
| ≤3 | 487 (65.8) | 166 (76.9) | 49 (59.8) | 702 (67.6) |
| >3 | 253 (34.2) | 50 (23.1) | 33 (40.2) | 336 (32.4) |
Conv.: Conviviente.
* Historia de otro familiar con tuberculosis: ha tenido algún otro familiar con tuberculosis además del identificado como caso índice en la cohorte.
De las 458 pruebas de tuberculina realizadas, 205 fueron realizadas en Cali, 81 en Popayán y 172 en Medellín. La prueba de tuberculina inicial fue positiva (≥10 mm) en el 43.7% (IC 95%: 39.2-48.2) de los niños. Los factores que se relacionaron significativamente a una prueba de tuberculina positiva independiente del punto de corte fueron la edad de 10 a 14 años y la presencia de cicatriz BCG (p <0.05). Tener bajo peso, más de 3 meses de exposición al caso índice y mayor proximidad al caso índice se relacionaron con mayor prevalencia de prueba de tuberculina positiva con el punto de corte de 10 mm. Estos factores tuvieron la misma tendencia, aunque no estadísticamente significativa, con un punto de corte de 5 mm (Tabla 2). Se encontró un gradiente (Ji2 tendencia, p <0.01) relacionado con la mayor proximidad al caso índice, para ambos puntos de corte de la prueba de tuberculina.
Tabla 2 Características asociadas con la prevalencia de prueba de tuberculina positiva en niños (<15 años) convivientes con pacientes adultos con tuberculosis (TB) pulmonar, en tres ciudades colombianas, 2005-2009.
| Caracteristicas | N | TST Positiva ( ≥5mm) | TST Positiva ( ≥10 mm) | ||||
|---|---|---|---|---|---|---|---|
| n (%) | RP | (IC 95%)* | n (%) | RP | (IC95%)* | ||
| Edad en años n(%) | |||||||
| <1 | 19 | 7 (36.8) | 0.81 | (0.4 - 1.6) | 2 (10.5) | 0.37 | (0.1 - 1.4) |
| 1-4 | 137 | 66 (48.2) | 1 | (0.8 - 1.3) | 55 (40.1) | 1.03 | (0.8 - 1.3) |
| 5-9 | 153 | 74 (48.4) | 1 | 59 (38.6) | 1 | ||
| 10-14 | 149 | 96 (64.4) | 1.3 | (1.1 - 1.6)† | 84 (56.4) | 1.43 | (1.1 - 1.9)‡ |
| Sexo n (%) | |||||||
| Masculino | 244 | 125 (51.2) | 1 | 105 (43.0) | 1 | ||
| Femenino | 214 | 118 (55.1) | 1.17 | (1.0 - 1.4) | 95 (44.4) | 1.17 | (1.0 - 1.4) |
| Estrato socioeconomico bajo | |||||||
| No | 54 | 24 (44.4) | 1 | 23 (42.6) | 1 | ||
| Si | 401 | 217 (54.1) | 1.04 | (0.7 - 1.7) | 175 (43.6) | 0.84 | (0.5 - 1.4) |
| Condición nutricional | |||||||
| Normal | 255 | 139 (54.5) | 1 | 111 (43.5) | 1 | ||
| Bajo peso | 125 | 68 (54.4) | 1.07 | (0.9 - 1.3) | 61 (48.8) | 1.27 | (1.0 - 1.6)† |
| Sobre peso | 75 | 35 (46.7) | 0.96 | (0.7 - 1.3) | 28 (37.3) | 0.97 | (0.7 - 1.4) |
| Cicatriz BCG | |||||||
| No | 109 | 48 (44.0) | 1 | 35 (32.1) | 1 | ||
| Si | 346 | 193 (55.8) | 1.34 | (1.0 - 1.7)† | 163 (47.1) | 1.52 | (1.1 - 2.1)† |
| Historia de otro familiar con TB** | |||||||
| No | 289 | 152 (52.6) | 1 | 122 (42.2) | 1 | ||
| Si | 169 | 91 (53.8) | 1.05 | (0.8 - 1.3) | 78 (46.2) | 1.1 | (0.8 - 1.4) |
| Proximidad al caso índice | |||||||
| Conv. duerme en otro hogar | 99 | 42 (42.4) | 1 | 27 (27.3) | 1 | ||
| Conv. duerme en el mismo hogar | 224 | 119 (53.1) | 1.25 | (0.9 - 1.7) | 100 (44.6) | 1.61 | (1.1 - 2.4)† |
| Conv. duerme en el mismo cuarto | 135 | 82 (60.7) | 1.34 | (1.0 - 1.8) | 73 (54.1) | 1.79 | (1.1 - 2.8)† |
| Personas por cuarto | |||||||
| <3 | 289 | 137 (47.4) | 1 | 108 (37.4) | 1 | ||
| ≥3 | 166 | 104 (62.6) | 1.27 | (0.9 - 1.8) | 90 (54.2) | 1.44 | (0.9 - 2.2) |
| Carga bacilar | |||||||
| + o ++ | 296 | 161 (54.4) | 1 | 129 (43.6) | 1 | ||
| +++ | 161 | 82 (50.9) | 1.07 | (0.8 - 1.4) | 71 (44.1) | 1.23 | (0.9 - 1.7) |
| Tiempo de Exposición (meses) | |||||||
| ≤3 | 303 | 146 (48.2) | 1 | 115 (38.0) | 1 | ||
| >3 | 155 | 97 (62.6) | 1.24 | (1.0 - 1.6) | 85 (54.8) | 1.37 | (1.0 - 1.8)† |
TST: Prueba de tuberculina. Conv.: Conviviente.
* RP: Razón de Prevalencia ajustada por todas las demás variables de la table y ajustada por la correlación intraclase familia y ciudad.
** Historia de otro familiar con TB: ha tenido algún otro familiar con tuberculosis además del identificado como caso índice en la cohorte.
† p <0.05
‡ p <0.01
Para quienes tuvieron la prueba de tuberculina inicial <5 mm (173 niños), el riesgo anual de infección por M. tuberculosis fue de 12.1% (IC 95%: 7.2-17-1), mientras que en el grupo de niños con prueba de tuberculina inicial <10 mm (206 niños) el riesgo anual de infección fue de 17% (IC 95%: 11.8-22.2). Se encontró asociación positiva entre el riesgo anual de infección por M. tuberculosis y mayor carga bacilar del caso índice para quienes tuvieron tuberculina inicial <5 mm (RR= 2.61, IC 95%: 1.2-5.9, p: 0.020 ajustado por edad, estrato socioeconómico bajo, historia de otro familiar con tuberculosis y tiempo de exposición) así como para quienes tuvieron prueba de tuberculina inicial <10 mm (RR= 2.12, IC 95%: 1.0-4.3, p: 0.037 ajustado por edad y condición nutricional) (Tabla 3).
Tabla 3 Características asociadas con el riesgo anual de infección en niños convivientes con pacientes adultos con tuberculosis (TB) pulmonar, en tres ciudades colombianas, 2005-2009.
| Caracteristicas | RAI (TST inicial <5 mm)* | RAI (TST inicial <10 mm) | ||||||
|---|---|---|---|---|---|---|---|---|
| N=173 | n (%) | RR | (95%CI)** | N=206 | n (%) | RR | (95%CI)** | |
| Edad en años | ||||||||
| <5 | 68 | 5 (7.4) | 1 | 80 | 9(11.3) | 1 | ||
| 5-14 | 105 | 16 (15.2) | 2.07 | (0.8-5.3) | 126 | 26(20.6) | 1.83 | (0.9-3.6) |
| Sexo | ||||||||
| Masculino | 97 | 10 (10.3) | 1 | 111 | 20(18.0) | 1 | ||
| Femenino | 76 | 11 (14.5) | 1.4 | (0.7-3.0) | 95 | 15(15.8) | 0.88 | (0.5-1.5) |
| Estrato socioeconomico bajo | ||||||||
| No | 25 | 5 (20.0) | 1 | 26 | 5(19.2) | 1 | ||
| Si | 147 | 15 (10.2) | 0.51 | (0.2-1.4) | 179 | 29(16.2) | 0.84 | (0.3-2.3) |
| Condición nutricional | ||||||||
| Normal | 89 | 11 (12.4) | 1 | 111 | 22(19.8) | 1 | ||
| Bajo peso | 51 | 7 (13.7) | 1.11 | (0.5-2.5) | 55 | 8(14.5) | 0.73 | (0.4-1.5) |
| Sobrepeso | 31 | 2 (6.5) | 0.52 | (0.1-1.9) | 37 | 4(10.8) | 0.55 | (0.2-1.4) |
| Cicatriz BCG | ||||||||
| No | 54 | 7 (13.0) | 1 | 62 | 11(17.7) | 1 | ||
| Si | 118 | 14 (11.9) | 0.92 | (0.4-2.1) | 143 | 24(16.8) | 0.95 | (0.5-1.9) |
| Historia de otro familiar con TB† | ||||||||
| No | 114 | 17 (14.9) | 1 | 136 | 25(18.4) | 1 | ||
| Si | 59 | 4 (6.8) | 0.46 | (0.2-1.4) | 70 | 10(14.3) | 0.78 | (0.3-1.8) |
| Proximidad al caso índice | ||||||||
| Conv. duerme en otro hogar | 47 | 6 (12.8) | 1 | 59 | 11(18.6) | 1 | ||
| Conv. duerme en el mismo hogar | 126 | 15 (11.9) | 0.93 | (0.4-2.5) | 147 | 24(16.3) | 0.88 | (0.4-1.8) |
| Personas por cuarto | ||||||||
| <3 | 115 | 15 (13.0) | 1 | 136 | 26(19.1) | 1 | ||
| ≥3 | 57 | 6 (10.5) | 0.81 | (0.3-2.4) | 69 | 9(13.0) | 0.68 | (0.3-1.6) |
| carga bacilar | ||||||||
| + o ++ | 109 | 9 (8.3) | 1 | 132 | 17(12.9) | 1 | ||
| +++ | 63 | 12 (19.0) | 2.31 | (0.9-5.7) | 73 | 18(24.7) | 1.91 | (0.9-3.9) |
| Tiempo de exposición (meses) | ||||||||
| ≤3 | 131 | 17 (13.0) | 1 | 155 | 24(15.5) | 1 | ||
| >3 | 42 | 4 (9.5) | 0.73 | (0.2-2.6) | 51 | 11(21.6) | 1.39 | (0.6-3.0) |
TST: Prueba de tuberculina. RAI: Riesgo Anual de Infección (incremento ≥6 mm). Conv.: Conviviente.
* No incluye 33 niños con TST inicial ≥10 mm
** RR: Historia de otro familiar con TB: ha tenido algún otro familiar con tuberculosis además del identificado como caso índice en la cohorte.
‡ p <0.05
En el grupo de niños que tuvieron una prueba de tuberculina inicial ≥5 mm (18/243) o que tuvieron un aumento de 6 mm o más en la prueba de tuberculina al año (1/21), 19 desarrollaron tuberculosis activa durante el seguimiento (7.2%, IC 95%: 3.9-10.5). La incidencia de tuberculosis activa fue mayor en los niños sin cicatriz BCG (8/55, 14.6%, IC 95%: 7.3-26.4) que en los niños con cicatriz BCG (11/207, 5.3%, IC 95%: 2.9-9.4) (p: 0.033). En el grupo de niños que no se infectaron (prueba de tuberculina inicial <5 mm, y aumento <6 mm en la prueba de tuberculina al año) la incidencia de tuberculosis activa fue de 0.7% (1/152, IC 95%: 0.02-3.6). La Figura 1 muestra de manera gráfica el número de niños que desarrolló tuberculosis activa según el estado de respuesta a la prueba de tuberculina inicial y el incremento de la induración en la prueba de tuberculina al año.
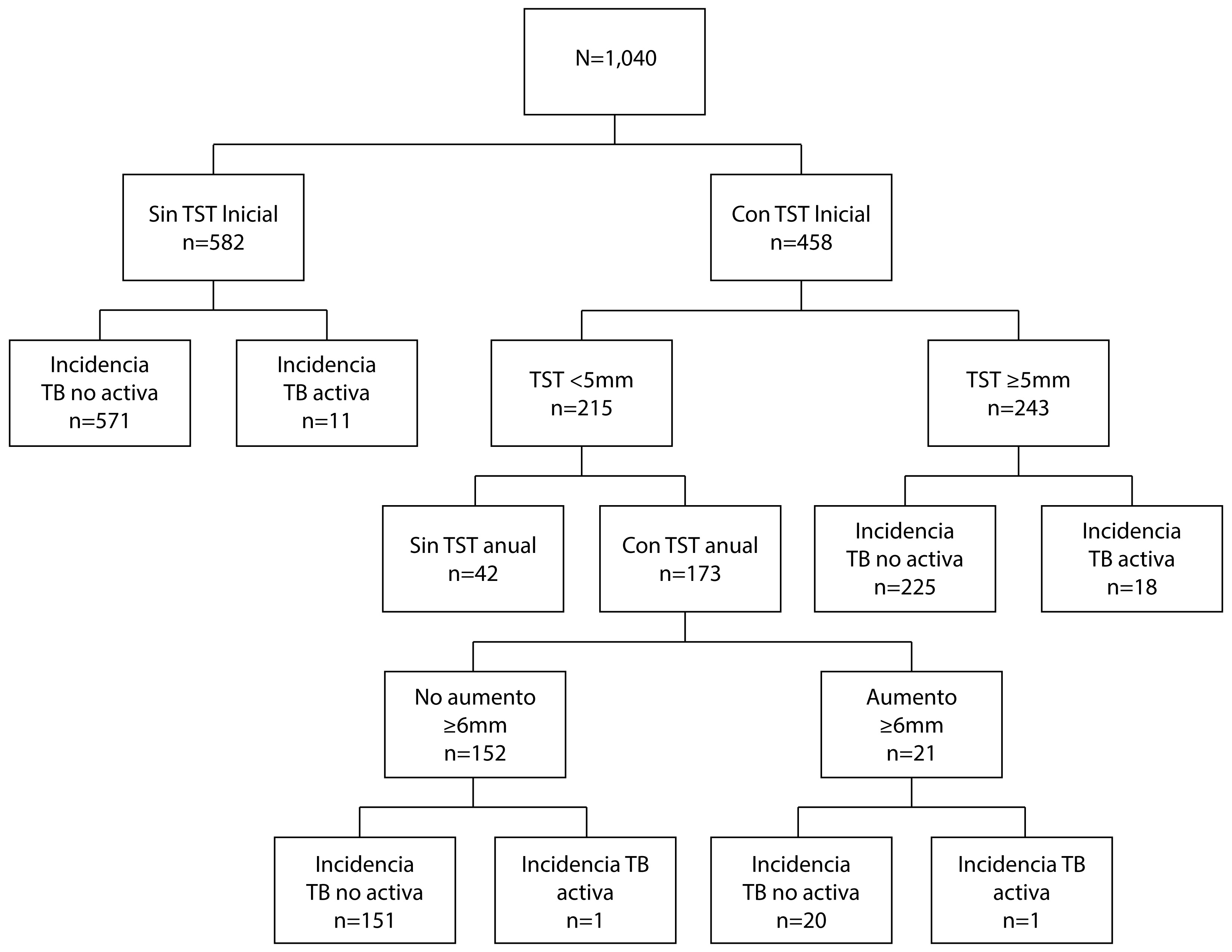
Figura 1 Flujograma de casos de tuberculosis activa según resultado de prueba de tuberculina inicial (punto de corte 5 mm) y un año después (incidencia de infección: incremento de 6 mm o más comparado con la prueba de tuberculina inicial). TST: Prueba de tuberculina. TB: tuberculosis.
La tasa de incidencia de tuberculosis activa en general fue de 12.4 casos por 1,000 años-persona. Como lo muestra la Figura 2, se encontró que la rapidez con la que se desarrolla tuberculosis activa difiere según la edad (Log-rank= 10.10, p: 0.006). Específicamente, se encontró con mayor frecuencia un desarrollo temprano de tuberculosis activa en niños sin cicatriz de BCG HR= 6.00 (IC95%: 1.3-28.3 ajustado por historia de otro familiar con tuberculosis, proximidad al caso índice, personas por cuarto). El hacinamiento y la mayor proximidad con el caso índice también estuvieron asociados de manera positiva con el desarrollo temprano de tuberculosis activa, aunque no de manera significativa cuando se consideró la cicatriz de BCG. Tener una prueba de tuberculina inicial ≥5 mm tuvo una asociación positiva y significativa con la presentación de tuberculosis activa (prueba de tuberculina 5-9 mm HR= 8.55, IC 95%: 2.5-29.2; prueba de tuberculina ≥10 mm HR= 8.16, IC 95%: 2.0-32.9) (Tabla 4).
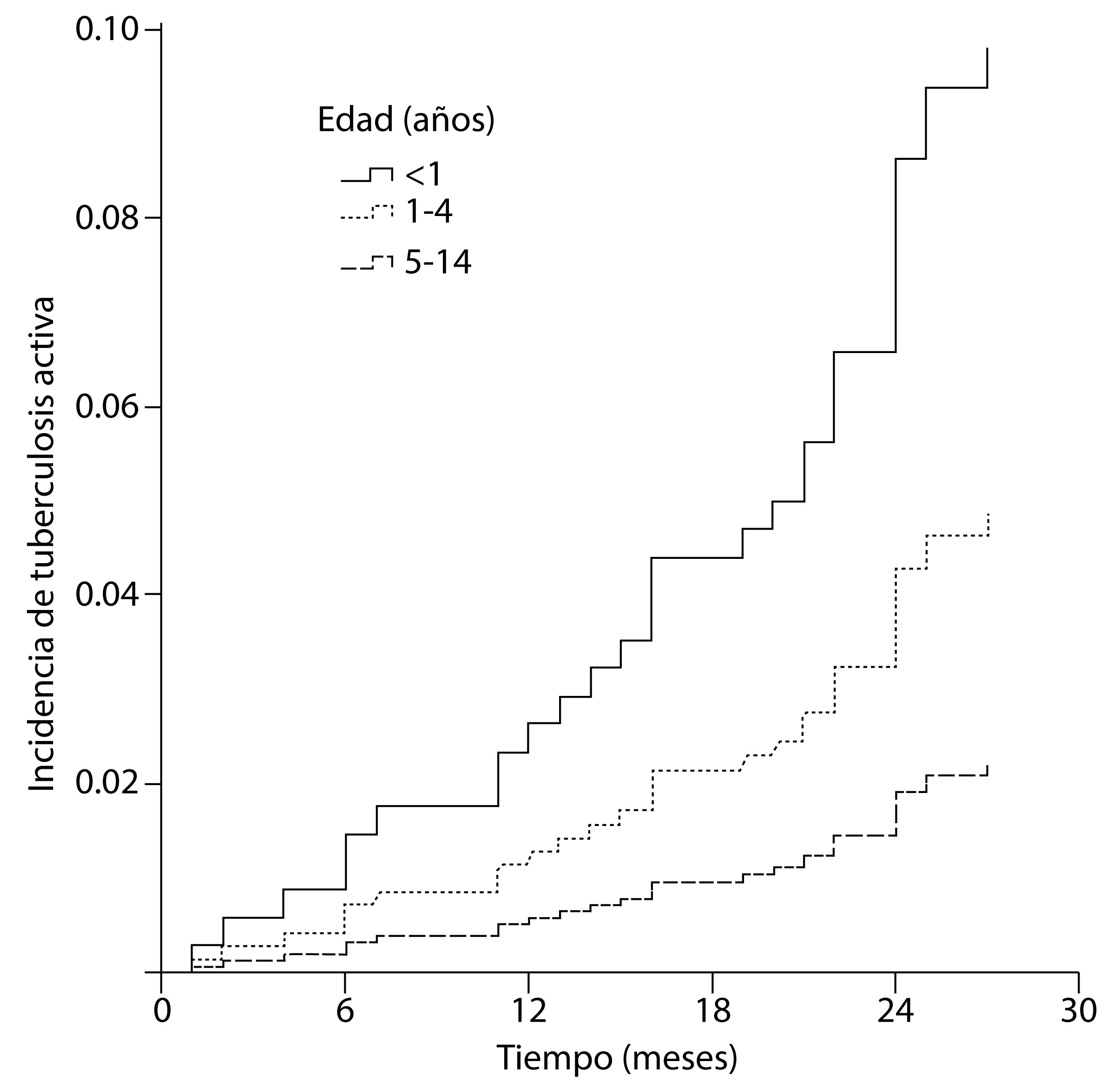
Figura 2 Riesgo de desarrollar tuberculosis activa por grupo de edad en niños convivientes con pacientes con tuberculosis (TB) pulmonar, en tres ciudades colombianas, 2005-2009. Log-rank= 10.10, p= 0.006. Los grupos de edad 5-9 años y 10-14 años fueron agrupados en uno debido a que presentan una tendencia similar.
Tabla 4 Características asociadas a la incidencia de tuberculosis (TB) activa en convivientes con pacientes adultos con tuberculosis pulmonar, en tres ciudades colombianas, 2005-2009.
| Caracteristicas | incidencia TB | Total | HR | (IC 95%)* § |
|---|---|---|---|---|
| n (%) | N | |||
| Edad en años n(%) | ||||
| <5 | 17 (5.0) | 343 | 2.55 | (1.3-4.9)‡ |
| 5-14 | 14 (2.0) | 697 | 1 | |
| Sexo n (%) | ||||
| Masculino | 16 (3.0) | 539 | 1 | |
| Femenino | 15 (3.0) | 501 | 0.99 | (0.5-1.9) |
| Estrato socioeconomico bajo | ||||
| No | 4 (1.9) | 214 | 1 | |
| Si | 26 (3.2) | 815 | 1.69 | (0.5-6.1) |
| Condición nutricional | ||||
| Normal | 18 (3.0) | 592 | 1 | |
| Bajo peso | 6 (2.4) | 252 | 0.8 | (0.3-2.0) |
| Sobrepeso | 6 (3.2) | 185 | 1.04 | (0.3-3.3) |
| Cicatriz BCG | ||||
| No | 12 (6.0) | 200 | 1 | |
| Si | 19 (2.3) | 833 | 0.37 | (0.2-0.7)‡ |
| Historia de otro familiar con TB** | ||||
| No | 24 (3.6) | 662 | 1 | |
| Si | 7 (1.9) | 378 | 0.5 | (0.2-1.4) |
| Proximidad al caso índece | ||||
| Conv. duerme en otro hogar | 3 (1.4) | 222 | 1 | |
| Conv. duerme en el mismo hogar | 28 (3.4) | 818 | 2.56 | (0.9-7.5) |
| Personas por cuarto | ||||
| <3 | 12 (1.8) | 679 | 1 | |
| ≥3 | 18 (5.1) | 354 | 2.95 | (1.2-7.3)† |
| Carga bacilar | ||||
| + o ++ | 21 (3.2) | 662 | 1 | |
| +++ | 10 (2.7) | 377 | 0.84 | (0.3-2.1) |
| Tiempo de exposición (meses) | ||||
| ≤3 | 23 (3.3) | 702 | 1 | |
| >3 | 8 (2.4) | 336 | 0.75 | (0.3-2.0) |
| Prueba de tuberculina inicial (mm) | ||||
| 0-4 | 2 (0.9) | 215 | 1 | |
| 5-9 | 3 (7.0) | 43 | 8.55 | (2.5-29.2)‡ |
| ≥10 | 15 (7.5) | 200 | 8.16 | (2.0-32.9)‡ |
Conv.: Conviviente
* HR: Razón de Peligro ajustada por la correlación intraclase familia y ciudad.
** Historia de otro familiar con TB: ha tenido algún otro familiar con tuberculosis además del identificado como caso índice en la cohorte.
† p <0.05
‡ p <0.01
§ HR por edad en años estratificado por cicatriz BCG y ajustado por historia de otro familiar con TB, proximidad al caso índice, y personas por cuarto: sin cicatriz HR= 6.00 (CI 95%: 1.3-28.3, p: 0.024), con cicatriz HR= 1.33 (CI 95%: 0.5-3.4, p: 0.559).
Discusión
Este estudio mostró una alta prevalencia de infección por tuberculosis en niños (<15 años) convivientes de pacientes adultos con tuberculosis pulmonar, asociada con tener cicatriz de BCG y edad de 10-14 años. Además, la mayor proximidad y tiempo compartido con el caso índice (exposición) se asociaron positivamente con una respuesta a la prueba de tuberculina ≥10 mm. Una revisión sistemática y meta-análisis de la evidencia sobre la capacidad de las investigaciones de contactos en características epidemiológicas similares a las de Colombia, encontró una prevalencia de infección por tuberculosis del 51.4% (IC 95% 50.6-52.2), en niños entre 18.5% y 69.2%, siendo mayor en niños de 5 a 14 años de edad que en menores de 5 años 12, similar a los hallazgos del presente estudio. En niños expuestos a tuberculosis (evaluados por prueba de tuberculina e interferon-gamma release assay) de Brasil, ser contacto de un adulto con tuberculosis activa (0-60 días OR= 6.9; >60 días OR= 27.0) y dormir en el mismo cuarto que el caso índice (OR=5.2) (26, fueron factores asociados significativamente con infección, como fue hallado en este estudio.
De igual manera, la incidencia de infección al año de seguimiento fue alta, indicando la persistencia de riesgo de desarrollar tuberculosis activa incluso un año posterior a la exposición.
El riesgo anual de infección por M. tuberculosis informa sobre el grado de transmisión en una comunidad. Esta información permite direccionar programas de vacunación y de control de la tuberculosis. Usualmente se calcula a partir de la prevalencia de infección observada, generalmente entre niños en edad escolar, dado que incluso en lugares donde la transmisión es alta, la medición secuencial de la infección mediante prueba de tuberculina requeriría de la inclusión de un tamaño de muestra muy grande y los resultados pueden estar influenciados por el efecto booster (27-29.
Realizando prueba de tuberculina anual, la incidencia de infección al año de seguimiento en niños convivientes de adultos con tuberculosis pulmonar que se reporta en el presente estudio es mayor a la reportada en población general en Rusia, que tiene una incidencia moderada de la enfermedad (riesgo anual de infección en 1991: 0.2%; en 2000: 1.6%) (31. En contraste en dos países de alta incidencia de tuberculosis como Zambia y Sudáfrica, se reportó un riesgo anual de infección estimado en niños de 6 a 11 años de 2.0% y 4.2%, respectivamente (punto de corte de prueba de tuberculina de 10 mm) (31 en el 2009; y también en Sudáfrica en niños <15 años el riesgo anual de infección reportado en 2016 fue 3.1% (32. Aunque esos estudios difieren del presente en el método para el cálculo del riesgo anual de infección (estimado a partir de encuestas de prevalencia) y el punto de corte de la prueba de tuberculina; aun así, estos datos sugieren que el riesgo de tuberculosis activa sigue siendo mayor en niños contacto de pacientes con tuberculosis activa (riesgo anual de infección 12.1%), en comparación con la población general, aún un año después de identificado el contacto.
En el mismo sentido, se demostró una mayor incidencia de tuberculosis activa durante los dos años de seguimiento con una presentación más temprana en niños menores de 5 años sin cicatriz de BCG. Varios estudios mostraron un riesgo incrementado de desarrollar tuberculosis activa en niños menores de 5 años, con infección por VIH, o que comparten la cama o el hogar con un adulto con tuberculosis activa, con proximidad al caso índice, hacinamiento y que son fumadores pasivos, así como con malnutrición severa y sin vacunación previa con BCG (33-36, similar a los hallazgos del presente estudio respecto a la edad menor a 5 años y la vacunación con BCG. También se ha reportado que el riesgo de desarrollar tuberculosis activa disminuye con la edad, así como el efecto protector de la vacunación con BCG para la infección, tuberculosis activa y gravedad de la enfermedad 25,33,37 (utilizando interferon-gamma como marcador de infección) (38.
Los presentes hallazgos soportan el efecto protector de la vacuna BCG en niños menores de 5 años en condiciones moderadas de prevalencia de tuberculosis, el cual ya ha sido descrito (38. Sin embargo, estos efectos varían en diferentes regiones geográficas, lo cual podría estar relacionado con la dependencia genética de la respuesta inmune, que afecta incluso los resultados de prueba de tuberculina (39.
Aunque la prueba de tuberculina es ampliamente utilizada para determinar la infección por M. tuberculosis, la prueba tiene varias limitaciones, lo cual la hace aceptable, pero no perfecta. Su especificidad es pobre en poblaciones vacunadas con BCG, tiene reactividad cruzada con micobacterias no tuberculosas y su sensibilidad disminuye en pacientes inmunocomprometidos 25,40,41. Estas características de la prueba de tuberculina pueden generar un efecto confusor, especialmente en la asociación encontrada entre la presencia de cicatriz de vacunación con BCG y la prevalencia de infección por tuberculosis.
Hasta ahora no ha sido publicado un estudio con estas características en Colombia, que incluya el seguimiento de una cohorte de niños expuestos a la tuberculosis. Actualmente, la proporción de niños con enfermedad por tuberculosis reportada en Colombia (7 está por debajo del 10% de estimación global de nuevos casos de tuberculosis. Esto sugiere una debilidad en las actividades de identificación de niños con la enfermedad en el país (42. Aunque la vacunación con BCG muestra protección contra la enfermedad, los niños menores de 5 años son aún la población más vulnerable para desarrollar enfermedad por tuberculosis.
Los hallazgos del presente estudio permitieron modificar algunas políticas en Colombia, incluyendo prolongar el tiempo de seguimiento a convivientes en busca de tuberculosis activa, y la promoción del tratamiento preventivo con isoniazida en las guías para niños menores de 5 años.
Limitaciones del estudio
Los niños participantes fueron parte de una cohorte de convivientes de pacientes con tuberculosis pulmonar, por lo tanto, el tamaño de muestra no fue calculado exclusivamente para niños. Se realizó el cálculo inverso para la cohorte de niños menores de 15 años, que consiste en estimar la potencia que se alcanza para detectar una diferencia significativa (confianza del 95%) entre la incidencia de tuberculosis activa del 2% en los individuos con cicatriz de vacuna BCG (expuestos), frente a una incidencia del 6% en los no vacunados (no expuestos). Los resultados arrojaron una potencia del 81% en el programa tamaño de la muestra (versión 1.1) 43. Un resultado similar se obtuvo para la comparación de la incidencia de tuberculosis activa según presencia o no de hacinamiento.
De otro lado, la prueba de tuberculina no estuvo disponible para todos los niños de Medellín; solo una muestra incidental pudo acceder a esta prueba.
Adicionalmente, el riesgo anual de infección por tuberculosis estimado no es comparable con los métodos utilizados tradicionalmente. Actualmente el seguimiento de contactos de tuberculosis con prueba de tuberculina es complementado con el interferon-gamma release assay comercial, incluso en niños, los resultados de la cuantificación de interferón gamma casera de los niños de la cohorte de Medellín fue reportada previamente (19.
Conclusiones
La infección tuberculosa en niños menores de 15 años contactos de pacientes con tuberculosis pulmonar es alta, al igual que el riesgo de desarrollar tuberculosis activa. Este hallazgo soporta la importancia del estudio de contactos de tuberculosis y la aplicación de medidas como el tratamiento preventivo de tuberculosis con isoniazida u otros regímenes especialmente en niños menores de cinco años, dado que gran parte de estos niños se infectan en sus hogares. Nuevos estudios se deben orientar a evaluar la implementación de las medidas preventivas de tuberculosis recomendadas en el contexto de los convivientes de pacientes con tuberculosis activa, especialmente los niños menores de cinco años.
Agradecimientos
Los autores agradecen a los financiadores, a los pacientes y a sus convivientes, y a los funcionarios del programa de tuberculosis. A los médicos, las enfermeras, y técnicos, y a los demás miembros del equipo que hicieron posible este estudio.
REFERENCIAS
1. Newton SM, Brent AJ, Anderson S, Whittaker E, Kampmann B. Paediatric tuberculosis. Lancet Infect Dis. 2008;8(8):498-510. doi:10.1016/S1473-3099(08)70182-8 [ Links ]
2. Safdar N, Hinderaker SG, Baloch NA, Enarson DA, Khan MA, Morkve O. Translating childhood tuberculosis case management research into operational policies. Int J Tuberc Lung Dis. 2011;15(8):1127-1130. doi:10.5588/ijtld.10.0700 [ Links ]
3. Isaza JP, Duque C, Gomez V, Robledo J, Barrera LF, Alzate JF. Whole genome shotgun sequencing of one Colombian clinical isolate of Mycobacterium tuberculosis reveals DosR regulon gene deletions. FEMS Microbiol lett. 2012;330(2):113-120. [ Links ]
4. WHO. Guidance for National Tuberculosis Programmes on the Management of Tuberculosis in Children, 2nd Edition. Geneva: World Health Organization; 2014. [ Links ]
5. WHO. Global Tuberculosis Report 2018. Geneva: World Health Organization; 2018. http://www.who.int/tb/publications/global_report/en/. Accessed October 15 2018. [ Links ]
6. WHO. Tuberculosis Country Profile: Colombia 2017. WHO; 2018. https://extranet.who.int/sree/Reports?op=Replet&name=%2FWHO_HQ_Reports%2FG2%2FPROD%2FEXT%2FTBCountryProfile&ISO2=CO&LAN=EN&outtype=html. Accessed October 15 2018. [ Links ]
7. Instituto Nacional de Salud. Informe Del Evento Tuberculosis Colombia 2016.; 2017. Instituto Nacional de Salud. [ Links ]
8. Marais BJ, Gie RP, Schaaf HS, Hesseling AC, Obihara CC, Nelson LJ, et al. The clinical epidemiology of childhood pulmonary tuberculosis: a critical review of literature from the pre-chemotherapy era. Int J Tuberc Lung Dis. 2004;8(3):278-285. [ Links ]
9. Fox GJ, Nhung N V., Sy DN, Hoa NLP, Anh TN, Anh NT, et al. Household-Contact Investigation for Detection of Tuberculosis in Vietnam. N Engl J Med. 2018;378(3):221-229. doi:10.1056/NEJMoa1700209 [ Links ]
10. Nieto E, Lopez L, del Corral H, Marín D, Lopera LD, Benjumea D, et al. Costo-efectividad de un tratamiento antituberculoso alternativo: seguimiento a convivientes residenciales de los pacientes . Rev Panam Salud Publica. 2012;32(3):178-184. [ Links ]
11. Schaaf HS, Zumla AI. Tuberculosis: A Comprehensive Clinical Refeence. WB Saunders Elsevier: UK; 2009. [ Links ]
12. Morrison J, Pai M, Hopewell PC. Tuberculosis and latent tuberculosis infection in close contacts of people with pulmonary tuberculosis in low-income and middle-income countries: a systematic review and meta-analysis. Lancet Infect Dis. 2008;8(6):359-368. doi:10.1016/S1473-3099(08)70071-9 [ Links ]
13. Dirección Seccional de Salud de Antioquia. Enfermedades Inmunoprevenibles 2000 - 2017 por subregión y municipio. Estadísticas-Eventos de Salud Pública. Gobernación de Antioquia, Secretaria de Salud Pública y Protección Social de Antioquia; 2018. https://www.dssa.gov.co/index.php/estadisticas/eventos-en-salud-publica?limitstart=0. Accessed December 10, 2018. [ Links ]
14. Secretaría de Salud, Alcaldia de Santiago de Cali. Boletín epidemiológico Santiago de Cali 2011-2012. Secretaria de Salud Pública Municipal; 2013. http://calisaludable.cali.gov.co/saludPublica/2013_Publicaciones/Boletin%20epidemiologico%202011-2012.pdf. [ Links ]
15. Secretaría Departamental de Salud del Cauca. Incidencia de tuberculosis por municipios del Cauca, 2006-2007. 2008. https://saludcauca.gov.co/ [ Links ]
16. Secretaría Departamental de Salud del Cauca. Diagnóstico Epidemiológico Departamento Del Cauca, 2009. Popayán; 2010:56. https://saludcauca.gov.co/ [ Links ]
17. DANE. Censo General 2005. Bogotá, Colombia: Departamento Administrativo Nacional de Estadística; 2005 [ Links ]
18. Centers for Disease Control and Prevention. Guidelines for the investigation of contacts of persons with infectious tuberculosis; recommendations from the National Tuberculosis Controllers Association and CDC, United States. MMWR Morb Mortal Wkly Rep. 2005;54(No. RR-15):1-47. [ Links ]
19. del Corral H, París SC, Marín ND, Marín DM, López L, Henao HM, et al. IFN? Response to Mycobacterium Tuberculosis, Risk of Infection and Disease in Household Contacts of Tuberculosis Patients in Colombia. PLoS One. 2009;4(12):e8257. doi:10.1371/journal.pone.0008257 [ Links ]
20. American Thoracic Society (ATS), Centers for Disease Control and Prevention (CDC). Diagnostic standards and classification of tuberculosis in adults and children. Am J Respir Crit Care Med. 2000;161:1376-1395. [ Links ]
21. Public Health Agency of Canada, The Lung Association, Canadian Thoracic Society. Canadian Tuberculosis Standards. 7th ed. Canada; 2014. https://www.canada.ca/en/public-health/services/infectious-diseases/canadian-tuberculosis-standards-7th-edition.html. Accessed December 10, 2016. [ Links ]
22. WHO Multicentre Growth Reference Study Group. WHO child growth standards: length/height-for-age, weight-for-age, weight-for-length, weight-for-height and body mass index-for-age: methods and development. Geneva: World Health Organization; 2006. [ Links ]
23. Stop TB Partnership Childhood TB Subgroup World Health Organization. Guidance for National Tuberculosis Programmes on the management of tuberculosis in children. Chapter 1: introduction and diagnosis of tuberculosis in children. Int J Tuberc Lung Dis. 2006;10(10):1091-1097. [ Links ]
24. Villegas SL, Ferro BE, Rojas CM, Perez-Velez CM. Assessment of children exposed to adult pulmonary tuberculosis in Cali, Colombia. Paediatrics Internat Child Health. 2014;34(3):170-177. doi:10.1179/2046905514Y.0000000128 [ Links ]
25. Roy RB, Whittaker E, Seddon JA, Kampmann B. Tuberculosis susceptibility and protection in children. Lancet Infect Dis. 2018;0(0) 19(3): e96-e108. doi:10.1016/S1473-3099(18)30157-9 [ Links ]
26. Ferrarini MAG, Spina FG, Weckx LY, Lederman HM, De Moraes-Pinto MI. Rate of tuberculosis infection in children and adolescents with household contact with adults with active pulmonary tuberculosis as assessed by tuberculin skin test and interferon-gamma release assays. Epidemiol Infect. 2016;144(4):712-723. doi:10.1017/S0950268815001727 [ Links ]
27. Rieder H. Annual risk of infection with Mycobacterium tuberculosis. Europ Respiratory J. 2005;25(1):181-185. doi:10.1183/09031936.04.00103804 [ Links ]
28. Narain R, Nair SS, Chandrasekhar P, Rao GR. Problems connected with estimating the incidence of tuberculosis infection. Bull World Health Organization. 1966;34(4):605-622. [ Links ]
29. del Río CG, Perea-Milla E, Romero GJ, Pérez FJ. Interpretation of a serial Mantoux test taking into account the annual risk of tuberculous infection. Int J Tuberc Lung Dis. 2009;13(2):196-200. [ Links ]
30. Yuen CM, Krapivina TM, Kazennyy BY, Kiryanova EV, Aksenova VA, Gordina A, et al. Annual risk of tuberculous infection measured using serial skin testing, Orel Oblast, Russia, 1991-2005. Int J Tuberc Lung Dis. 2015;19(1):39-43. doi:10.5588/ijtld.14.0445 [ Links ]
31. Shanaube K, Sismanidis C, Ayles H, Beyers N, Schaap A, Lawrence KA, et al. Annual risk of tuberculous infection using different methods in communities with a high prevalence of TB and HIV in Zambia and South Africa. PloS One. 2009;4(11):e7749. doi:10.1371/journal.pone.0007749 [ Links ]
32. Ncayiyana JR, Bassett J, West N, Westreich D, Musenge E, Emch M, et al. Prevalence of latent tuberculosis infection and predictive factors in an urban informal settlement in Johannesburg, South Africa: A cross-sectional study. BMC Infect Dis. 2016;16(1): 661. doi:10.1186/s12879-016-1989-x [ Links ]
33. Singh J, Sankar MM, Kumar S, Gopinath K, Singh N, Mani K, et al. Incidence and prevalence of tuberculosis among household contacts of pulmonary tuberculosis patients in a peri-urban population of South Delhi, India. PLoS One. 2013;8(7): e69730. doi:10.1371/journal.pone.0069730. [ Links ]
34. Mandalakas AM, Ngo K, Alonso Ustero P, Golin R, Anabwani F, Mzileni B, et al. BUTIMBA: Intensifying the hunt for child tb in Swaziland through household contact tracing. PLoS One. 2017;12(1): e0169769. doi:10.1371/journal.pone.0169769 [ Links ]
35. Tipayamongkholgul M, Podhipak A, Chearskul S, Sunakorn P. Factors associated with the development of tuberculosis in BCG immunized children. Southeast Asian J Trop Med Public Health. 2005;36(1):145-150. [ Links ]
36. Randriatsarafara FM, Vololonarivelo BEE, Rabemananjara NNG, Randrianasolo JBO, Rakotomanga J de DM, Randrianarimanana VD. Facteurs associés à la tuberculose chez l'enfant au Centre Hospitalier Universitaire Mère-Enfant de Tsaralalàna, Antananarivo: une étude cas-témoins. Pan Afr Med J. 2014;19:224. doi:10.11604/pamj.2014.19.224.4676 [ Links ]
37. Soysal A, Millington KA, Bakir M, Dosanjh D, Aslan Y, Deeks JJ, et al. Effect of BCG vaccination on risk of Mycobacterium tuberculosis infection in children with household tuberculosis contact: a prospective community-based study. Lancet. 2005;366(9495):1443-1451. doi:10.1016/S0140-6736(05)67534-4 [ Links ]
38. Roy A, Eisenhut M, Harris RJ, Rodrigues LC, Sridhar S, Habermann S ,et al. Effect of BCG vaccination against Mycobacterium tuberculosis infection in children: systematic review and meta-analysis. BMJ. 2014;349:g4643. [ Links ]
39. Cobat A, Barrera LF, Henao H, Arbeláez P, Abel L, García LF, et al. Tuberculin skin test reactivity is dependent on host genetic background in Colombian tuberculosis household contacts. Clin Infect Dis. 2012;54(7):968-971. doi:10.1093/cid/cir972 [ Links ]
40. Getahun H, Matteeli A, Chaison RE, Raviglione M. Latent Mycobacterium tuberculosis Infection. New Engl J Med. 2015;372(22):2127-2135. [ Links ]
41. Menzies D. Interpretation of repeated tuberculin tests. Am J Respirat Critical Care Med. 1999;159(1):15-21. [ Links ]
42. WHO. WHO Global Tuberculosis Report 2016. WHO; 2016. [ Links ]
43. Ruiz MA, Morillo ZLE, Pérez MA, Gil LF, Ramirez RG, Rodriguez MN. Tamaño de la muestra Versión 1.1: Epidemiología Clínica. Bogotá: Panamericana; 2004. [ Links ]
Financiación: Este trabajo fue financiado por Colciencias (códigos de financiación: 34261817270, 11150416335, 111540820482 para el Centro Colombiano de Investigación en Tuberculosis -CCITB- y 111565740694). Recursos adicionales fueron suministrados por las instituciones participantes: Corporación para Investigaciones Biológicas, Universidad de Antioquia, Centro Internacional de Investigaciones Médicas, Instituto Nacional de Salud de Colombia y Universidad del Cauca. Este trabajo también fue apoyado por las siguientes instituciones de Salud Pública de Colombia: Dirección Seccional de Salud de Antioquia, Secretaría de Salud Pública Municipal de Cali y Secretaría Departamental de Salud del Cauca. Las entidades financiadoras no participaron en el diseño del estudio, recolección de datos, ni análisis, tampoco participaron en las decisiones relacionadas con la escritura y publicación de este trabajo.
Recibido: 21 de Septiembre de 2019; Revisado: 30 de Octubre de 2019; Aprobado: 28 de Diciembre de 2019











 text in
text in 



