Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Colombia Médica
On-line version ISSN 1657-9534
Colomb. Med. vol.51 no.1 Cali Jan./Mar. 2020 Epub Mar 30, 2020
https://doi.org/10.25100/cm.v51i1.4224
Articulo original
Implementación de un nuevo protocolo de Tomografía Computarizada Corporal Total de un solo pase: ¿Es seguro, efectivo y eficiente en pacientes con trauma severo?
1 Universidad del Valle, Facultad de Salud, Escuela de Medicina, Sección de Cirugía de Trauma y EmergenciasCali, Colombia
2 Hospital Universitario del Valle Evaristo Garcia , Cali, Colombia
3 Fundación Valle del Lili, Division of Trauma and Acute Care Surgery, Cali, Colombia
4 Fundación Valle del Lili, Radiology Department, Cali, Colombia
5 Broward General Level I Trauma Center, Department of Trauma Critical Care. Fort Lauderdale, FL. EEUU.
6 Fundación Valle del Lili, Centro de Investigaciones Clínicas (CIC), Cali, Colombia
7 Harvard Medical School & Harvard T.H. Chan School of Public Health, Brigham & Women’s Hospital, Department of Surgery, Center for Surgery and Public Health Boston, MA, EEUU.
8 Universidad ICESI, Facultad de Medicina, Cali, Colombia
Introducción:
El objetivo de este estudio fue evaluar la implementación de un nuevo protocolo de tomografía computarizada corporal total para el manejo de pacientes con trauma severo.
Métodos:
Este estudio es una evaluación descriptiva de pacientes que recibieron tomografía computarizada corporal total. Los pacientes fueron divididos en 3 grupos: 1. Trauma cerrado hemodinámicamente estables, 2. Trauma cerrado hemodinámicamente inestables y 3. Trauma penetrante. Se evaluaron las características demográficas, parámetros relacionados con la técnica y los desenlaces de los pacientes.
Resultados:
Se incluyeron 263 pacientes. La mediana del puntaje de severidad de la lesión fue 22 (RIQ: 16-22). El tiempo entre el ingreso a urgencias y completar la tomografía corporal total fue menor a 30 minutos en la mayoría de pacientes [Grupo 1: 28 minutos (RIQ: 14-55), Grupo 2: 29 minutos (RIQ: 16-57), y Grupo 3: 31 minutos (RIQ: 13-50; p= 0.96). 172 pacientes (65.4%) recibieron manejo no operatorio. Las tasas de supervivencia calculadas y reales no difirieron entre ninguno de los grupos [Grupo 1: TRISS 86.4% vs. Tasa real de supervivencia 85% (p= 0.69); Grupo 2: TRISS 69% vs. Tasa real de supervivencia 74% (p= 0.25); Grupo 3: TRISS 93% vs. Tasa real de supervivencia 87% (p= 0.07)].
Conclusión:
Este nuevo protocolo de tomografía corporal total de un solo pase fue seguro, efectivo y eficiente para definir si los pacientes con trauma severo requieren o no una intervención quirúrgica. Su uso podría reducir la tasa de intervenciones quirúrgicas innecesarias en estos pacientes incluyendo los que se presentan con trauma penetrante.
Palabras clave: Protocolo; trauma cerrado y penetrante; Inestabilidad hemodinámica, tomografía computarizada, tasa supervivencia
Purpose:
The objective of this study was to evaluate the implementation of a new single-pass whole-body computed tomography Protocol in the management of patients with severe trauma.
Methods:
This was a descriptive evaluation of polytrauma patients who underwent whole-body computed tomography. Patients were divided into three groups: 1. Blunt trauma hemodynamically stable 2. Blunt trauma hemodynamically unstable and 3. Penetrating trauma. Demographics, whole-body computed tomography parameters and outcome variables were evaluated.
Results:
Were included 263 patients. Median injury severity score was 22 (IQR: 16-22). Time between arrival to the emergency department and completing the whole-body computed tomography was under 30 minutes in most patients [Group 1: 28 minutes (IQR: 14-55), Group 2: 29 minutes (IQR: 16-57), and Group 3: 31 minutes (IQR: 13-50; p= 0.96)]. 172 patients (65.4%) underwent non-operative management. The calculated and the real survival rates did not vary among the groups either [Group 1: TRISS 86.4% vs. real survival rate 85% (p= 0.69); Group 2: TRISS 69% vs. real survival rate 74% (p= 0.25); Group 3: TRISS 93% vs. real survival rate 87% (p= 0.07)].
Conclusion:
This new single-pass whole-body computed tomography protocol was safe, effective and efficient to decide whether the patient with severe trauma requires a surgical intervention independently of the mechanism of injury or the hemodynamic stability of the patient. Its use could also potentially reduce the rate of unnecessary surgical interventions of patients with severe trauma including those with penetrating trauma.
Key Words: Protocol; blunt and penetrating trauma; hemodynamic instability, computed tomography, survival rates.
Contribución del estudio
| 1) ¿Por qué se realizó este estudio? |
| Para proveer evidencia sobre el uso del TAC Corporal Total en casos de trauma grave. Actualmente hay controversia sobre su uso en pacientes hemodinámicamente inestables y en pacientes con trauma grave, además, aún hay muchos cirujanos alrededor del mundo reacios a usar esta herramienta diagnóstica en estos escenarios. |
| 2)¿ Cuáles fueron los resultados más relevantes del estudio? |
| En un grupo de pacientes con trauma severo, más de la mitad (65.4%) recibió manejo no operatorio después de recibir el TAC Corporal Total. La dosis de radiación total recibida por los pacientes fue en su mayoría menor a 20 mSv. También, las tasas calculadas de supervivencia y las tasas reales de supervivencia no variaron entre los pacientes con trauma penetrante o cerrado, con estabilidad o inestabilidad hemodinámica. |
| 3) ¿Qué aportan estos resultados? |
| Evidencia sobre la utilidad del TAC Corporal Total en el manejo de pacientes con trauma grave, en quienes, a pesar de su severidad, no tuvieron ningún retraso en su atención y más de la mitad pudo recibir manejo no operatorio. Finalmente, el uso de esta técnica imagenológica no aumentó significativamente la exposición a la radiación o la mortalidad cuando se comparó con las tasas calculadas de supervivencia basados en los parámetros clínicos de admisión de los pacientes, probando que fue seguro y eficiente el uso del TAC Corporal Total en nuestros pacientes con trauma grave |
Introducción
Trauma es la segunda causa de muerte en hombres de todas las edades, representando el 7% de todas las muertes en Colombia en 2018 1,2. Durante la evaluación inicial de los pacientes de trauma en el departamento de urgencias, la atención inmediata por el equipo de trauma, el diagnóstico temprano y el tratamiento efectivo, son los principales determinantes de la supervivencia del paciente 3-5. La tomografía computarizada corporal total es el método estándar diagnóstico actualmente recomendada para la evaluación primaria de los pacientes de trauma en muchos centros de trauma dada su alta sensibilidad y especificidad para el diagnóstico de lesiones. En casos de trauma abdominal, alcanza una sensibilidad del 94% y una especificidad del 95%, superior al ultrasonido y a la evaluación clínica (S:30-75%; E:30-50%) 6). Adicionalmente, se cuenta con cada vez más evidencia sobre los beneficios de este método diagnóstico, el cual puede aumentar la probabilidad de supervivencia de los pacientes con politrauma 7-10 sin un aumento significativo en los costos globales 1,2,11,12. Comparado con imágenes selectivas, con la tomografía computarizada corporal total se pueden identificar lesiones menos evidentes que pueden permanecer ocultas, traduciéndose en mejoría del pronóstico, menos mortalidad y menor espera en el departamento de urgencias 1,13-15. Sin embargo, su uso ha sido limitado en pacientes de trauma con inestabilidad hemodinámica por el potencial retraso en las intervenciones terapéuticas 6 y exposición innecesaria a radiación 10,16-21. Múltiples protocolos de tomografía corporal total han sido usados a nivel global, pero todavía no es claro cuál la técnica más adecuada 14,17,22-24. Alcanzar una fase de equilibrio óptima es importante para visualizar las fases arteriales y venosas en una sola adquisición de la imagen y así poder identificar el origen de la hemorragia y reducir el tiempo en el equipo de tomografía computarizada. El objetivo de este estudio fue describir la implementación de un nuevo protocolo institucional de tomografía computarizada corporal total de un solo pase en el manejo de pacientes con trauma grave penetrante o cerrado, con estabilidad o inestabilidad hemodinámica, como una herramienta diagnóstica para la toma de decisión entre manejo quirúrgico o no operatorio.
Materiales y Métodos
Previa aprobación del comité de ética institucional, se realizó una evaluación descriptiva de pacientes que recibieron tomografía corporal total de un solo pase. El protocolo institucional de tomografía corporal total de un solo pase de la Fundación Valle del Lili (un centro de trauma nivel I en Cali, Colombia) fue creado en 2016 estableciendo la indicación para la toma de la tomografía corporal total en todos los pacientes con politrauma severo: trauma craneoencefálico moderado a severo, sospecha de lesión de órganos sólidos, lesión vascular o de víscera hueca, trauma pélvico y fracturas inestables, independiente del estado hemodinámico. Todos los pacientes adultos (>15 años) que cumplieran estos criterios y que hubieran recibido tomografía computarizada corporal total entre enero de 2017 y diciembre de 2018 fueron incluidos y seguidos por un asistente de investigación. Los pacientes que fueran transferidos desde o hacia otra institución fueron excluidos, de esta forma, sólo pacientes con información completa de ingreso y seguimiento fueron incluidos. Los datos sociodemográficos, mecanismo de trauma, severidad clínica (cálculo del puntaje de severidad de lesiones (ISS, por sus siglas en inglés), nuevo puntaje de severidad de lesiones (NISS, por sus siglas en inglés), puntaje de la escala de SOFA) y desenlaces (manejo quirúrgico o no operatorio, ingreso a UCI y mortalidad) fueron extraídos de las historias clínicas. Se evaluó la tasa calculada de supervivencia por medio del puntaje de severidad de trauma y lesiones (TRISS, por sus siglas en inglés), que usa parámetros clínicos para determinar la probabilidad de supervivencia, con el fin de comparar con las tasas reales de supervivencia y evaluar el posible impacto sobre la mortalidad con nuestro algoritmo de manejo.
Las imágenes fueron adquiridas usando un sistema de tomografía computarizada multicorte IVR (Aquilion ONE escáner de tomografía computarizada de 320 cortes, software version 7.0, Toshiba Medical Systems Corp., Tochigi, Japan). El tomógrafo está localizado adyacente a la sala de trauma (menos de 30 metros de distancia). Cada paciente fue acompañado por el equipo de trauma (cirujano de trauma y emergencias, fellow, residente de cirugía, médico de emergencias y enfermeros de urgencias). El radiólogo leyó cada estudio en tiempo real. La reanimación fue iniciada en la sala de trauma y continuada durante la toma de la imagen.
La tomografía corporal total incluyó una toma sin contraste de cerebro y una toma con contraste de cuello, tórax, abdomen y pelvis (desde la base del cráneo hasta el borde inferior del pubis) a través de una tomografía computarizada de un solo pase con adquisición helicoidal (Tabla 1). Se administró un medio de contraste no iónico de baja osmolaridad (Iopromida Ultravist R. Whippany, NJ: Bayer Health Care Pharmaceuticals) vía endovenosa a través de un catéter periférico de 18G. Se usó un total de 130 mL de medio de contraste, con una técnica de inyección bifásica con un retraso inter-bolo de 45 segundos. La primera fase consistió en un bolo de 60 mL de iopramida a una tasa de aplicación de 2.0 mL/s en 30 segundos, seguido por una pausa de 45 segundos. La segunda fase consistió en un bolo de iopramida de 70 mL a una tasa de 4.0 mL/s en 17 segundos. Finalmente, se administraron 40 mL de solución salina a una tasa de 4.0 mL/s en 10 segundos, con un tiempo total de infusión de 175 segundos. La adquisición contrastada se inició inmediatamente después del segundo bolo.
Tabla 1 Nuevo protocolo de tomografía computarizada corporal total de un solo pase
| Fase | Procedimiento | |
|---|---|---|
| Fase A | Fase de adquisición simple: cráneo | |
| Fase B | Fase de administración de contraste: cuello, tórax y abdomen Contraste IV: ionizaco, no iónico hipo-osmolar (370 mg/mL) | |
| Paso 1: Primera inyección | Flujo= 2.0 cc/s | |
| Vol. de contraste= 60 cc | ||
| Pausa de 45 s | ||
| Duración total: 75 segundos | ||
| Paso 2: Segunda inyección | Flujo= 4cc/s | |
| Vol. de contraste= 60-70 cc | ||
| Lavado= 40 cc Salina normal | ||
| Duración:25 segundos | ||
| Tiempo total: 100 segundos | ||
| Paso 3: Adquisición contrastada | En la aorta descendiente ROI= 200 UH, después de la segunda inyección. | |
Los bolos secuenciales del contraste resultaron en una sola adquisición que reflejaba la combinación de las fases arterial y venosa, con excelente calidad de imagen y reconstrucción rápida de la imagen. La reconstrucción de los cortes se realizó de 1 mm cada 0.8 mm, el número total de cortes dependía de la altura del paciente. El pielograma intravenoso fue omitido del protocolo, pero se añadía en caso de ser necesario. Los parámetros evaluados fueron la incidencia de nefropatía inducida por contraste, dosis total de radiación medida en milisiverts (mSv) (considerada óptima cuando era <20 mSv), número de casos en que la tomografía corporal total cambió la conducta terapéutica y el tiempo medido en minutos hasta el diagnóstico definitivo. Los pacientes fueron considerados inestables hemodinámicamente cuando ingresaban con una presión arterial sistólica <100 mmHg.
Para evaluar los desenlaces en los diferentes escenarios que puede encontrarse un cirujano de trauma o un emergenciólogo, los pacientes se dividieron en 3 grupos de acuerdo con el mecanismo de trauma y el estado hemodinámico al ingreso:
Grupo 1: trauma cerrado y estable hemodinámicamente
Grupo 2: trauma cerrado e inestable hemodinámicamente
Grupo 3: trauma penetrante estable o inestable hemodinámicamente
Aval ético
Este estudio fue aprobado por el Comité Institucional de Ética de Fundación Valle del Lili bajo el número 554 en 2014 y ha sido actualizado anualmente desde su aprobación.
Análisis estadístico
Se realizó un análisis descriptivo para presentar los datos demográficos, condición clínica al ingreso, severidad anatómica/fisiológica y desenlaces clínicos. La mediana con rango intercuartílico (RIQ) fueron usados para reportar variables continuas sin distribución normal, media con desviación estándar (DE) se usó para reportar variables continuar con distribución normal. Las variables continuas fueron comparadas usando test no paramétrico (test de Kruskal-Wallis) o test paramétrico (ANOVA), dependiendo de la normalidad de los datos. Las variables categóricas son presentadas en frecuencias absolutas y porcentajes; las comparaciones fueron hechas con el test Ji 2 o test exacto de Fisher cuando las frecuencias fueran menores de 5. El manejo de los datos y el análisis estadístico fueron realizados en el software STATA/MP versión 14.0 (StataCorp, College Station, TX).
Resultados
263 pacientes recibieron una tomografía computarizada corporal total (Grupo 1: 168, Grupo 2: 50 y Grupo 3: 45). La mayoría de los pacientes fueron hombres [223 (85.4%)]. Los pacientes del grupo 2 tuvieron la mayor severidad al ingreso con la menor presión arterial sistólica [Grupo 1: 124 mmHg (RIQ: 113-140), Grupo 2: 85 mmHg (RIQ: 70-93), Grupo 3: 112 mmHg (RIQ: 96-138) ], el menor puntaje en la escala de coma de Glasgow [Grupo 1: 13 (RIQ: 7-15), Grupo 2: 10 (RIQ: 3-14), Grupo 3: 15 (RIQ: 10-15) ] y el mayor nivel de acidosis [Base exceso=Grupo 1: -5.9 mEq/L (RIQ: -8.0 a -4.0), Grupo 2: -8.9 mEq/L (RIQ: -12.6 a -5.7), Grupo 3: -6 (RIQ: -10.0 a -4.8) ] (Tabla 2).
Tabla 2 Parámetros al ingreso al servicio de urgencias
| Variable | Total (n=263) | Grupo 1 (n= 168) | Grupo 2 (n= 50) | Grupo 3 (n= 45) | p |
|---|---|---|---|---|---|
| Edad (mediana (RIQ))* | 31 (23-49) | 32 (23-51) | 39 (27-51) | 26 (20-34) | <0.001 |
| Género masculino (n (%)) | 223 (85.4) | 142 (85.0) | 39 (78.0) | 42 (95.4) | NS* |
| Parámetros de ingreso al Servicio de Urgencias | |||||
| PAS*, mmHg mediana (RIQ) | 117 (100-138) | 124 (113-140) | 85 (70-93) | 112 (96-138) | <0.001 |
| FC*, mediana (RIQ) | 90 (73-107) | 86 (71-100) | 108 (86-120) | 95 (81-107) | NS* |
| Glasgow, mediana (RIQ) | 13 (7-15) | 13 (7-15) | 10 (3-14) | 15 (10-15) | 0.006 |
| Base exceso, mEq/L mediana (RIQ) | -6.2 (-9.0;-4.3) | -5.9 (-8.0; -4.0) | -8.9 (-12.6; -5.7) | -6 (-10.0; -4.8) | 0.002 |
| Lactato, mmol/L, mediana (RIQ) | 3.0 (1.9-4.9) | 2.8 (1.8-4.1) | 4.2 (2.6-6.4) | 2.8 (1.7-5.6) | <0.001 |
| Severidad | |||||
| ISS*, mediana (RIQ) | 22 (16-30) | 21 (14-29) | 25 (18-34) | 26 (19-35) | NS* |
| NISS*, mediana (RIQ) | 27 (18-41) | 26 (17-34) | 28 (21-41) | 42 (27-54) | <0.001 |
| Hemorragia intraoperatoria, mediana (RIQ) | 350 (100-1200) | 275 (100-800) | 750 (300-2000) | 550 (250-1450) | 0.007 |
| Reanimación | |||||
| Cristaloides, mediana (RIQ) | 2430 (1400-3690) | 2258 (1232-3260) | 3325 (2430-4800) | 2400 (1520-4010) | 0.02 |
| UGR*, mediana (RIQ) | 4 (2-5) | 2 (2-4) | 4 (2-5) | 4 (2-4) | 0.04 |
| Plasma, mediana (RIQ) | 4 (2-6) | 4 (2-4) | 4 (2-6) | 4 (3-6) | 0.02 |
Grupo 1: trauma cerrado con estabilidad hemodinámica
Grupo 2: trauma cerrado con inestabilidad hemodinámica
Grupo 3: trauma penetrante estable o inestable hemodinámicamente
RIQ: rango intercuartílico
PAS: presión arterial sistólica
FC: frecuencia cardíaca
ISS: puntaje de severidad de la lesión
NISS: nuevo puntaje de severidad de la lesión
UGR: unidades de glóbulos rojos
NS: no significante estadísticamente
La mediana del puntaje de severidad fue de 22 (RIQ: 16-22), en el grupo 1 fue de 21 (RIQ: 14-29), en el grupo 2 fue de 25 (RIQ: 18-34) y en el grupo 3 fue de 26 (RIQ: 19-35). Los pacientes con trauma cerrado e inestabilidad hemodinámica requirieron mayor intensidad de reanimación con más volumen de cristaloides, unidades de glóbulos rojos y transfusiones de plasma durante las primeras 24 horas desde el ingreso al centro de trauma (Tabla 2). 172 pacientes (65.4%) recibió manejo no-operatorio y el principal órgano afectado en estos pacientes fue el pulmón [Grupo 1: 36 (33.0%), Grupo 2: 12 (34.3%), y Grup0 3: 12 (42.9%); p= 0.62], seguido por el cerebro [Grupo 1: 42 (38.5%), Grupo 2: 12 (34.3%), y Grupo 3: 6 (21.4%); p=0.24] y el hígado [Grupo 1: 7 (6.4%), Grupo 2: 3 (8.6%), y Grupo 3: 5 (17.9%); p=0.17]. No se encontró diferencias en la distribución de órganos afectados entre los 3 grupos.
Durante la evaluación primaria se tomó radiografía simple en 113 pacientes (142%) previo a la tomografía computarizada corporal toral, lo cual no causó ningún retraso en el traslado de los pacientes y fueron indicados en casos de trauma pélvico o craneal como una aproximación rápida para descartar lesiones que amenazaran la vida del paciente. El tiempo entre el ingreso a urgencias y la finalización de la adquisición de la tomografía corporal total estuvo por debajo de 30 minutos en la mayoría de los pacientes [Grupo 1: 28 minutos (RIQ: 14-55), Grupo 2: 29 minutos (RIQ: 16-57), y Grupo 3: 31 minutos (RIQ: 13-50); p=0.96]. El tiempo entre la toma de la tomografía corporal total y el diagnóstico de las lesiones fue de 22 minutos, sin diferencias entre los grupos [Grupo 1: 22 minutos (RIQ: 14-34), Grupo 2: 21 minutos (RIQ: 12-32), Grupo 3: 23 minutos (RIQ: 14-28); p=0.64].
La mediana de la dosis de radiación se encontró dentro del rango óptimo (<20 mSv) en todos los grupos [Grupo 1: 18 mSv (RIQ: 13-27), Grupo 2: 19 mSv (RIQ: 13-41), y Grupo 3: 15 mSv (RIQ: 12-23); p=0.56] (Tabla 3). Noventa y un pacientes (34%) requirieron intervención quirúrgica y no se encontró diferencias significativas entre las tasas de intervención quirúrgica entre los 3 grupos [Grupo 1: 59 (35.1%), Grupo 2: 15 (30%), y Grupo 3: 17 (37.7%); p=0.23]. Los días de ventilación mecánica y hospitalización fueron similares entre todos los grupos. No se encontró diferencia en la tasa de mortalidad entre los grupos [Grupo 1: 26 (15%), Grupo 2: 13 (26%), y Grupo 3: 6 (13%); p=0.17] y ningún paciente falleció durante la realización de la tomografía (Tabla 4). No se encontró diferencia entre las tasas calculadas de supervivencia y las tasas reales de supervivencia [Grupo 1: TRISS 86.4% vs. Tasa real de supervivencia 85% (p=0.69); Grupo 2: TRISS 69% vs. Tasa real de supervivencia 74% (p=0.25); Grupo 3: TRISS 93% vs. Tasa real de supervivencia 87% (p=0.07) ].
Tabla 3 Tiempo desde la tomografía computarizada corporal total al diagnóstico, exposición a radiación y evaluación de la función renal.
| Variable | Total (n=263) | Trauma cerrado - Estable hemodinámicamente (n=168) | Trauma cerrado - Inestable hemodinámicamente (n=50) | Trauma penetrante (n=45) |
|---|---|---|---|---|
| Radiografía en urgencias, n (%) | 113 (42.9) | 63 (37.5) | 26 (52.0) | 24 (53.3) |
| Tiempo de urgencias a tomografía mediana (RIQ*) | 29 (14-55) | 28 (14-55) | 29 (16-57) | 31 (13-50) |
| Tiempo de tomografía a diagnóstico, mediana (RIQ) | 22 (14-32) | 22 (14-34) | 21 (12-32) | 23 (14-28) |
| Radiación mSv* mediana (RIQ) | 18 (12-27) | 18 (13-27) | 19 (13-41) | 15 (12-23) |
| Radiación mGy.cm2*, mediana (RIQ) | 2114 (1646-2730) | 2156 (1780-2911) | 2114 (1621-2730) | 1935 (977-2471) |
| Creatinina, mediana (RIQ) | 1.0 (0.9-1.2) | 1.0 (0.8-1.2) | 1.2 (0.9-1.6) | 1.1 (0.9-1.2) |
| Nefropatía inducida por contraste, n (%) | 1 (0.4) | 1 (0.6) | 0 (0) | 0 (0) |
| Diálisis, n (%) | 7 (2.7) | 3 (1.8) | 2 (4.0) | 2 (4.4) |
* RIQ=rango intercuartílico, mSv=millisiverts, mGy.cm2= miligray/cm2
Grupo 1: trauma cerrado con estabilidad hemodinámica
Grupo 2: trauma cerrado con inestabilidad hemodinámica
Grupo 3: trauma penetrante estable o inestable hemodinámicamente
Tabla 4 Desenlaces clínicos
| Variable | Total (n=263) | Trauma cerrado - Estable hemodinámicamente (n=168) | Trauma cerrado - Inestable hemodinámicamente (n=50) | Trauma penetrante (n=45) |
|---|---|---|---|---|
| SOFA*- día 2, mediana (RIQ)* | 3 (1-7) | 3 (1-7) | 6 (3-9) | 2 (1-7) |
| Falla multiorgánica, n (%) | 80 (30.4) | 47 (27.9) | 22 (44.0) | 11 (24.4) |
| Estancia en UCI*, mediana (RIQ) | 4 (1-8) | 4 (1-8) | 5 (2-10) | 3 (1-8) |
| Días de ventilación mecánica, mediana (RIQ) | 2 (0-5) | 2 (0-4) | 2 (1-5) | 1 (0-3) |
| Días de hospitalización, mediana (RIQ) | 7 (3-13) | 6 (3-12) | 9 (3-19) | 7 (2-14) |
| Mortalidad, n (%) | 45 (17) | 26 (15) | 13 (26) | 6 (13) |
| Tasa calculada de supervivencia (TRISS*) | 86.4% | 69% | 93% | |
| Tasa real de supervivencia | 85% | 74% | 87% | |
| Valor de p | 0.69 | 0.25 | 0.07 |
*SOFA= evaluación secuencial de daño orgánico,
RIQ= Rango intercuartílico,
UCI= Unidad de Cuidado Intensivo,
TRISS= Score de severidad de trauma y lesión
Finalmente, todos los pacientes que tuvieron hallazgos positivos en la tomografía y que requirieron manejo quirúrgico, fueron llevados a quirófano y tuvieron hallazgos positivos en la cirugía, es decir, tenían lesiones que requirieron reparación. 66 pacientes (25%) del grupo que recibió manejo no-operatorio requirieron una tomografía computarizada selectiva como parte del seguimiento, la mayoría fueron en cráneo para evaluar posible progresión de las lesiones traumáticas detectadas durante la primera tomografía, pero ninguno requirió intervención quirúrgica posterior.
Discusión
Nuestro nuevo protocolo de tomografía computarizada corporal total ha demostrado ser útil y seguro para la evaluación inicial de pacientes con trauma cerrado o penetrante, independiente de su estado hemodinámico. A diferencia de otros protocolos usados en el mundo, el nuestro permite obtener las fases arterial y venosa en una sola imagen (incluyendo el cuello), lo cual puede detectar y diagnosticar la fuente de sangrado activo, ofreciendo información invaluable para el cirujano tratante 9,10,14,25-27. La tomografía corporal total mostró ser segura en nuestros pacientes ya que sólo 1 paciente de 263 (<1%) desarrolló nefropatía inducida por contraste y la dosis total de radiación fue estándar y menor que el límite aceptado [18 msV (RIQ: 12-27) ]. También probó ser efectivo porque los resultados obtenidos del escáner fue el factor determinante para realizar manejo no-operatorio en más del 65% de los pacientes independiente del mecanismo de trauma, evitando intervenciones quirúrgicas no terapéuticas. La tomografía computarizada corporal total fue también eficiente porque el tiempo entre la admisión y la toma de la imagen fue menor de 30 minutos, y el tiempo entre la adquisición hasta el diagnóstico definitivo estuvo cerca de los 22 minutos en todos los grupos.
Los protocolos de tomografía varían alrededor del mundo y es aún debate cuál de ellos es la técnica más adecuada. Nuestro nuevo protocolo es diferente de los descritos previamente en la literatura. Normalmente, la tomografía corporal total se realiza en adquisiciones en múltiples pases con fases helicoides separadas en diferentes zonas del cuerpo 10-15. El medio de contraste es usualmente usado en tórax, abdomen y pelvis. Nguyen, et al. Mostraron que la tomografía computarizada corporal total de un solo pase disminuye el tiempo de adquisición un 42.5% comparado con la técnica convencional de multi-pase 16. Desafortunadamente, el uso de los protocolos de un solo pase no es universal aún y por el contrario, dos o más pases son necesarios para obtener las fases venosa y arterial 27. Un protocolo de tomografía computarizada corporal total de un solo pase continuo permite la aplicación bifásica de medio de contraste en 1 minuto y 27 segundos, con adquisición de una imagen en un solo pase con alta resolución de las fases arterial y venosa (Figura 1), con excelente visualización del corazón y grandes vasos del tórax (Figura 2A), venas y arterias del cuello (Figura 2B), abdomen y pelvis (Figura 2C). Esto resalta el hecho de que la tomografía corporal total es una herramienta diagnóstica esencial para le evaluación de pacientes eficientemente y rápidamente para la visualización de cualquier lesión vascular (Figura 3).
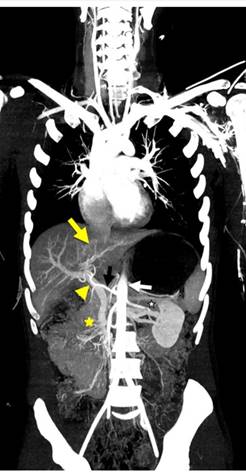
Figura 1 Reconstrucción coronal MIP de una tomografía computarizada corporal total. La aorta (flecha blanca) y la arteria hepática (flecha negra) tienen mayor intensidad que la vena porta (cabeza de flecha amarilla) y la vena suprahepática medial (flecha amarilla). También se visualizan la arteria y vena mesentéricas (estrella amarilla) y la arteria y vena renales izquierdas (estrella blanca).
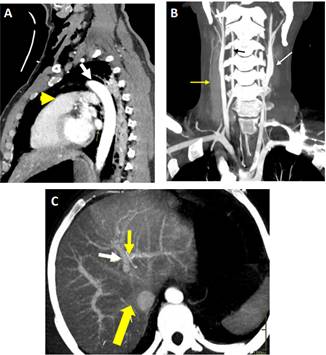
Figura 2 Visualización de órganos sólidos y vísceras huevas en una tomografía corporal total. A) Reconstrucción sagital MIP, se visualizan los ventrículos derecho e izquierdo, tracto de salida del ventrículo derecho (flecha amarilla gruesa), vena pulmonar izquierda (flecha amarilla derecha delgada) y aorta (flecha blanca. B) Reconstrucción coronal MIP del cuello, se observan las arterias subclavias, carótidas comunes (flecha blanca), venas yugulares (flecha amarilla) y arterial vertebrales (flecha negra). C) Reconstrucción axial MIP del hígado y sus vasos, aorta, vena suprahepática derecha desembocando en la vena cava (flecha delgada amarilla), rama portal izquierda (flecha blanca) y arteria hepática izquierda (flecha amarilla superior delgada).

Figura 3 Reconstrucción coronal MIP de pelvis y abdomen. Paciente con fracturas de la rama púbica superior (flechas amarillas), no se observan heridas asociadas de las arterias o venas ilíacas adyacentes.
A pesar de los múltiples beneficios de la tomografía computarizada corporal total sobre la tomografía selectiva en pacientes de trauma, todavía hay incertidumbre sobre su uso en pacientes inestables hemodinámicamente. Este temor está basado en el concepto de que la tomografía corporal total requiere de tiempo que puede retrasar el manejo quirúrgico temprano de estos pacientes 15,16,28,29. Sin embargo, nuestros hallazgos sugieren que esta técnica puede ser usada en pacientes con inestabilidad hemodinámica porque la reanimación de control de daños del paciente puede ser continuada durante la toma de la imagen por el personal de trauma. Esto implica un cambio en el paradigma porque hemos encontrado que el uso de esta tecnología en un ambiente controlado es posible con un equipo de trauma disponible que pueda continuar con la resucitación intravenosa durante el escáner y eventualmente asegurar el traslado del paciente al quirófano cuando sea requerido, o a la unidad de cuidado intensivo o angiografía en casos de manejo no-operatorio 30. Incluso, encontramos que el manejo operatorio ocurrió en el 34% de los casos entre todos los grupos, independiente del mecanismo de trauma y del estado hemodinámico. Esto se traslada al hecho de que pacientes con trauma penetrante como cerrado, tienen la misma probabilidad de requerir cirugía lo cual contraste con la creencia general de que la intervención quirúrgica es usualmente requerida en pacientes con trauma penetrante. Es importante resaltar que aunque la tomografía computarizada corporal total es un adyuvante diagnóstico valioso, esta no debe ser usada en todos los pacientes y debe realizarse siempre una selección cuidadosa de los pacientes con las indicaciones precisas, y es por esto que la creación e implementación de un protocolo institucional de tomografía corporal total en trauma es esencial para su correcta aplicación.
Finalmente, la exposición a la radiación es un tópico ampliamente discutido cuando se consideran las desventajas de la tomografía computarizada corporal total. La exposición a la radiación de nuestros pacientes se encontró dentro del rango considerado óptimo (10-20 mSv) 28. Por lo tanto, aunque la realización de la tomografía corporal total implica una exposición a radiación ionizante, no parece ser lo suficiente significativo como para incrementar el riesgo a largo plazo de cáncer pero sí puede traer beneficios inmediatos al paciente para un apropiado manejo del trauma.
Limitaciones
Nuestro estudio tiene múltiples limitaciones relacionadas con su naturaleza observacional. Los grupos fueron heterogéneos por el mecanismo de lesión y estado hemodinámico haciéndolos no comparables elevando el riesgo de sesgo. La tomografía corporal total no es ampliamente realizada en Colombia por falta de recursos y disponibilidad, lo cual hace desafiante la implementación de este protocolo. Más evidencia sobre la utilidad de esta herramienta diagnóstica y sobre nuestro protocolo es necesaria realizando ensayos clínicos aleatorizados para evaluar definitivamente la seguridad, efectividad y eficiencia de esta técnica.
Conclusión
Nuestro nuevo protocolo de tomografía computarizada corporal total de un solo pase probó ser segura y eficiente para decidir si nuestros pacientes con trauma severo requerían o no una intervención quirúrgica independiente del mecanismo de trauma o estado hemodinámico. El uso de este protocolo de un solo pase en nuestra institución permitió lograr un rápido tiempo al diagnóstico, baja exposición a radiación y facilitó el diagnóstico preciso de lesiones traumáticas potencialmente mortales.
References
1. Chidambaram S, Goh EL, Khan MA. A meta-analysis of the efficacy of whole-body computed tomography imaging in the management of trauma and injury. Injury. 2017; 48(8):1784-93. DOI: 10.1016/j.injury.2017.06.003 [ Links ]
2. ATLS Subcommittee, American College of Surgeons' Committee on Trauma, International ATLS working group. Advanced trauma life support (ATLS). J Trauma Acute Care Surg. 2013; 74(5):1363-6. [ Links ]
3. Soto JA, Anderson SW. Multidetector CT of Blunt Abdominal Trauma. Radiology. 2012; 265(3):678-93. Doi: 10.1148/radiol.12120354 [ Links ]
4. Wada D, Nakamori Y, Yamakawa K, Yoshikawa Y, Kiguchi T, Tasaki O, et al. Impact on survival of whole-body computed tomography before emergency bleeding control in patients with severe blunt trauma. Crit Care. 2013; 17(4):R178. DOI: 10.1186/cc12861 [ Links ]
5. Hoffstetter P, Herold T, Daneschnejad M, Zorger N, Jung E, Feuerbach S, et al. Non-trauma-associated additional findings in whole-body CT examinations in patients with multiple trauma. Rofo. 2008; 180(2):120-6. doi: 10.1055/s-2007-963594. [ Links ]
6. Dreizin D, Munera F. Multidetector CT for Penetrating Torso Trauma: State of the Art. Radiology. 2015; 277(2):338-55. DOI: 10.1148/radiol.2015142282 [ Links ]
7. Huber-Wagner S, Lefering R, Qvick LM, Körner M, Kay MV, Pfeifer KJ, et al. Effect of whole-body CT during trauma resuscitation on survival: a retrospective, multicentre study. Lancet. 2009; 373(9673):1455-61. Doi: 10.1016/S0140-6736(09)60232-4. [ Links ]
8. Tsutsumi Y, Fukuma S, Tsuchiya A, Yamamoto Y, Fukuhara S. Whole-Body Computed Tomography During Initial Management and Mortality Among Adult Severe Blunt Trauma Patients: A Nationwide Cohort Study. World J Surg. 2018; 42(12):3936-46. DOI: 10.1007/s00268-018-4732-5 [ Links ]
9. Kinoshita T, Yamakawa K, Matsuda H, Yoshikawa Y, Wada D, Hamasaki T, et al. The Survival Benefit of a Novel Trauma Workflow that Includes Immediate Whole-body Computed Tomography, Surgery, and Interventional Radiology, All in One Trauma Resuscitation Room: A Retrospective Historical Control Study. Ann Surg. 2019; 269(2):370-6. DOI: 10.1097/SLA.0000000000002527 [ Links ]
10. Hutter M, Woltmann A, Hierholzer C, Gärtner C, Bühren V, Stengel D. Association between a single-pass whole-body computed tomography policy and survival after blunt major trauma: A retrospective cohort study. Scand J Trauma Resusc Emerg Med. 2011; 19(1):73. DOI: 10.1186/1757-7241-19-73 [ Links ]
11. Huber-Wagner S, Lefering R, Qvick L-M, Körner M, Kay M V, Pfeifer K-J, et al. Effect of whole-body CT during trauma resuscitation on survival: a retrospective, multicentre study. Lancet. 2009; 373(9673):1455-61. DOI: 10.1016/S0140-6736(09)60232-4 [ Links ]
12. Kimura A, Tanaka N. Whole-body computed tomography is associated with decreased mortality in blunt trauma patients with moderate-to-severe consciousness disturbance. J Trauma Acute Care Surg. 2013; 75(2):202-6. DOI: 10.1097/TA.0b013e3182905ef7 [ Links ]
13. Jiang L, Ma Y, Jiang S, Ye L, Zheng Z, Xu Y, et al. Comparison of whole-body computed tomography vs selective radiological imaging on outcomes in major trauma patients: a meta-analysis. Scand J Trauma Resusc Emerg Med. 2014; 22(1):54. DOI: 10.1186/s13049-014-0054-2 [ Links ]
14. Smith C, Woolrich-Burt L, Wellings R, Costa M. Major trauma CT scanning: the experience of a regional trauma centre in the UK. Emerg Med L. 2011; 28(5):378-82. DOI: 10.1136/emj.2009.076414 [ Links ]
15. Huber-Wagner S, Biberthaler P, Häberle S, Wierer M, Dobritz M, Rummeny E, et al. Whole-Body CT in Haemodynamically Unstable Severely Injured Patients - A Retrospective, Multicentre Study. PLoS One. 2013; 8(7):e68880. DOI: 10.1371/journal.pone.0068880 [ Links ]
16. Committee on Trauma, American College of Surgeons. Advanced Trauma Life Support for Doctors - Student Course Manual. Committee on Trauma, American College of Surgeons. Chicago; 2008. [ Links ]
17. Hakim W, Kamanahalli R, Dick E, Bharwani N, Fetherston S, Kashef E. Trauma whole-body MDCT: An assessment of image quality in conventional dual-phase and modified biphasic injection. Br J Radiol. 2016; 89:20160160. DOI: 10.1259/bjr.20160160 [ Links ]
18. Stengel D, Frank M, Matthes G, Schmucker U, Seifert J, Mutze S, et al. Primary pan-computed tomography for blunt multiple trauma: can the whole be better than its parts? Injury. 2009; 40(suppl 4):36-46. DOI: 10.1016/j.injury.2009.10.035 [ Links ]
19. Brenner D, Elliston C. Estimated Radiation Risks Potentially Associated with Full-Body CT Screening. Radiology. 2004; 232(3). Doi: 10.1148/radiol.2323031095. [ Links ]
20. Brenner DJ, Hall EJ. Computed Tomography - An Increasing Source of Radiation Exposure. N Engl J Med. 2007; 357(22):2277-84. DOI: 10.1056/NEJMra072149 [ Links ]
21. Pearce MS, Salotti JA, Little MP, McHugh K, Lee C, Kim KP, et al. Radiation exposure from CT scans in childhood and subsequent risk of leukaemia and brain tumours: A retrospective cohort study. Lancet. 2012; 380(9840):499-505. DOI: 10.1016/S0140-6736(12)60815-0 [ Links ]
22. Hickethier T, Mammadov K, Baeßler B, Lichtenstein T, Hinkelbein J, Smith L, et al. Whole-body computed tomography in trauma patients: Optimization of the patient scanning position significantly shortens examination time while maintaining diagnostic image quality. Ther Clin Risk Manag. 2018; 14:849-59. DOI: 10.2147/TCRM.S162074 [ Links ]
23. Boscak AR, Shanmuganathan K, Mirvis SE, Fleiter TR, Miller LA, Sliker CW, et al. Optimizing Trauma Multidetector CT Protocol for Blunt Splenic Injury: Need for Arterial and Portal Venous Phase Scans. Radiology. 2013; 268(1):79-88. DOI: 10.1148/radiol.13121370 [ Links ]
24. Scialpi M, Schiavone R. Single-pass split-bolus CT protocol in polytrauma: Reproducibility and diagnostic efficacy. Acta Radiol. 2015; 56(12):NP47-8. DOI: 10.1177/0284185115610936 [ Links ]
25. Nguyen D, Platon A, Shanmuganathan K, Mirvis S, Becker C, Poletti P. Evaluation of a single-pass continuous whole-body 16-MDCT protocol for patients with polytrauma. AJR Am J Roentgenol. 2009; 192(1):3-10. DOI: 10.2214/AJR.07.3702 [ Links ]
26. Geyer LL, Körner M, Harrieder A, Mueck FG, Deak Z, Wirth S, et al. Dose reduction in 64-row whole-body CT in multiple trauma: An optimized CT protocol with iterative image reconstruction on a gemstone-based scintillator. Br J Radiol. 2016; 89(1061):e20160003. DOI: 10.1259/bjr.20160003 [ Links ]
27. Iacobellis F, Scaglione M, Ierardi AM, Carrafiello G, Mazzei MA, Biasina AM, et al. Dual-phase CT for the assessment of acute vascular injuries in high-energy blunt trauma: The imaging findings and management implications. Br J Radiol. 2016; 89(1061):20150952. DOI: 10.1259/bjr.20150952 [ Links ]
28. Brenner DJ, Elliston CD. Estimated Radiation Risks Potentially Associated with Full-Body CT Screening. Radiology. 2004; 232(3):735-8. DOI: 10.1148/radiol.2323031095 [ Links ]
29. Sierink JC, Treskes K, Edwards MJR, Beuker BJA, den Hartog D, Hohmann J, et al. Immediate total-body CT scanning versus conventional imaging and selective CT scanning in patients with severe trauma (REACT-2): a randomised controlled trial. Lancet. 2016; 388(10045):673-83. Doi: 10.1016/S0140-6736(16)30932-1 [ Links ]
30. Ordoñez CA, Herrera-Escobar JP, Parra MW, et al. Computed Tomography in Hemodynamically Unstable Severely Injured Blunt and Penetrating Trauma Patients. J Trauma Acute Care Surg. 2016; 80(4):597-602. DOI: 10.1097/TA.0000000000000975. [ Links ]
Recibido: 11 de Julio de 2019; Revisado: 21 de Febrero de 2020; Aprobado: 18 de Marzo de 2020











 text in
text in 



