Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Colombia Médica
On-line version ISSN 1657-9534
Colomb. Med. vol.51 no.4 Cali Oct./Dec. 2020 Epub Dec 26, 2020
https://doi.org/10.25100/cm.v51i4.4486
Articulo de Revisión
Control de Daños Prehospitalario: ¡Para Los Cristaloides, Para La Hipotermia Y…! ¡Para El Sangrado!
1 Hospital Rafael Angel Calderon Guardia, Department of Surgery, San José, Costa Rica.
2 Fundación Valle del Lili, Centro de Investigaciones Clínicas (CIC), Cali, Colombia
3 Universidad de Chile, Instituto de Ciencias Biomédicas, Facultad de Medicina, Santiago de Chile, Chile.
4 Fundación Valle del Lili, Department of Surgery, Division of Trauma and Acute Care Surgery, Cali, Colombia.
5 Universidad del Valle, Facultad de Salud, Escuela de Medicina, Sección de Cirugía de Trauma y Emergencias, Cali Colombia
6 Universidad Icesi, Cali, Colombia.
7 Hospital Universitario del Valle, Sección de Cirugía de Trauma y Emergencias, Cali, Colombia
8 Hospital UTPL, Department of Surgery, Loja, Ecuador.
9 Centro Médico Imbanaco, Cali, Colombia.
10 Broward General Level I Trauma Center, Department of Trauma Critical Care, Fort Lauderdale, FL, USA
La resucitación en el control de daños debe iniciarse lo más rápido posible después de presentado el evento traumático para evitar descompensación metabólica y aumento de la mortalidad. El objetivo de este artículo es sustentar nuestro enfoque respecto a la atención prehospitalaria y presentar nuestra experiencia en la implementación de la iniciativa “Stop the Bleed” en Latinoamérica. La atención prehospitalaria es la fase Cero de la resucitación del control de daños. Por medio de la implementación de la iniciativa “Stop the Bleed” se identificó que el personal prehospitalario tiene una mejor percepción sobre el uso de técnicas hemostáticas como el torniquete que el personal hospitalario. Se recomienda el uso de torniquetes como medida de control de sangrado en extremidades. El manejo de líquidos debe realizarse usando cristaloides a bajos volúmenes, con bolos de 250 mL para cumplir el principio de la hipotensión permisiva con un rango entre 80 y 90 mm Hg de presión arterial sistólica. Se deben realizar medidas para evitar la hipotermia como el uso de sábanas térmicas o paso de líquidos calientes. Estas medidas no deben retrasar en ningún momento el tiempo de traslado para recibir la atención hospitalaria.
En conclusión, la atención prehospitalaria es el paso inicial para garantizar las primeras medidas de control de sangrado y de resucitación hemostática de los pacientes. Realizar intervenciones tempranas sin acortar el tiempo de traslado a la atención hospitalaria son las claves para aumentar la tasa de supervivencia.
Palabras clave: Trauma; Atención prehospitalaria; control de daños; hemorragia; hipotermia; Torniquetes; Choque hemorrágico; Soluciones cristaloides; Hipotermia; Vasoconstricción; Sangrado
Damage control resuscitation should be initiated as soon as possible after a trauma event to avoid metabolic decompensation and high mortality rates. The aim of this article is to assess the position of the Trauma and Emergency Surgery Group (CTE) from Cali, Colombia regarding prehospital care, and to present our experience in the implementation of the “Stop the Bleed” initiative within Latin America. Prehospital care is phase 0 of damage control resuscitation. Prehospital damage control must follow the guidelines proposed by the “Stop the Bleed” initiative. We identified that prehospital personnel have a better perception of hemostatic techniques such as tourniquet use than the hospital providers. The use of tourniquets is recommended as a measure to control bleeding. Fluid management should be initiated using low volume crystalloids, ideally 250 cc boluses, maintaining the principle of permissive hypotension with a systolic blood pressure range between 80- and 90-mm Hg. Hypothermia must be management using warmed blankets or the administration of intravenous fluids warmed prior to infusion. However, these prehospital measures should not delay the transfer time of a patient from the scene to the hospital. To conclude, prehospital damage control measures are the first steps in the control of bleeding and the initiation of hemostatic resuscitation in the traumatically injured patient. Early interventions without increasing the transfer time to a hospital are the keys to increase survival rate of severe trauma patients.
Key words: Trauma; Prehospital care; Damage Control; hemorrhage; Tourniquets; Shock; Hemorrhagic; Crystalloid Solutions; Hypothermia; Hemostatic Techniques; Blood Volume; Emergency Medical Services; Compartment Syndromes; Reperfusion
Contribución del estudio
| 1) ¿Por qué se realizó este estudio? |
| La resucitación en el control de daños debe iniciarse lo más rápido posible después de presentado el evento traumático para evitar descompensación metabólica y aumento de la mortalidad. El objetivo de este artículo presentar los principios de la atención prehospitalaria y la experiencia en la implementación de la iniciativa “Stop the Bleed” en Latinoamérica. |
| 2) ¿Cuáles fueron los resultados más relevantes del estudio? |
| Se recomienda el uso de torniquetes como medida de control de sangrado en extremidades. El manejo de líquidos debe realizarse usando cristaloides a bajos volúmenes para cumplir el principio de la hipotensión permisiva. Se debe evitar la hipotermia con el uso de sábanas térmicas o paso de líquidos calientes. Estas medidas no deben retrasar en ningún momento el tiempo de traslado para recibir la atención hospitalaria. |
| 3¿Qué aportan estos resultados? |
| La atención prehospitalaria es el paso inicial para garantizar las primeras medidas de control de sangrado y de resucitación hemostática de los pacientes. |
Introducción
La hemorragia severa de origen traumático es la principal causa de muerte prevenible en adultos jóvenes 1,2. Este desafío en la atención temprana del trauma se asocia a una mayor tasa de mortalidad, especialmente, en las primeras dos horas después del trauma. Esto convierte que el control del sangrado sea la condición sensible al tiempo por excelencia3,4. La resucitación de control de daños (RCD) es un esfuerzo por entender la respuesta metabólica al trauma y entender las medidas que pueden ser implementadas para revertir el compromiso fisiológico, siendo una evolución de la cirugía de control de daños 5. En el año 2001 se introduce la fase cero de la cirugía de control de daños que corresponde a las medidas iniciales de control en el ambiente prehospitalario 6. Sin embargo, existe controversias sobre cuales medidas deben ser implementadas, especialmente, las de control de sangrado prehospitalario 7-10. Por esta razón, el grupo de cirugía de trauma y emergencias (CTE) de Cali, ha desarrollado una campaña para Colombia y otros países latinoamericanos como Costa Rica y Ecuador, con el curso “Stop the Bleed”, que tiene como meta enseñar medidas básicas al personal de salud o comunitario. El objetivo de este artículo es presentar nuestro enfoque, basado en la experiencia en la enseñanza del curso “Stop the Bleed” para Latinoamérica y describir algunas particularidades en la atención prehospitalaria relacionadas con la resucitación de control de daños.
Este artículo es un consenso que sintetiza la experiencia lograr durante los últimos 30 años en el manejo del trauma, cirugía general y cuidado crítico del grupo de cirugía de Trauma y Emergencias (CTE) de Cali, Colombia conformado por expertos de Hospital Universitario Fundación Valle del Lili y el Hospital Universitario del Valle “Evaristo García”, con la Universidad del Valle y la Universidad Icesi, en colaboración con la Asociación Colombiana de Cirugía y la Sociedad Panamericana de Trauma, en conjunto con especialistas nacionales e internacionales de EE.UU y Latino América.
Epidemiología
El trauma es una de las principales causas de muerte en todo el mundo. La Organización Mundial de la Salud (OMS) estima que 4,9 millones de personas murieron en 2016 a causa de algún tipo de trauma 11. Las tasas de mortalidad fueron más altas en países de bajos ingresos, principalmente debido a accidentes de tránsito. En Colombia, de acuerdo con el Departamento Administrativo Nacional de Estadística (DANE) 12, El trauma es la principal causa de muerte en adultos jóvenes y la segunda causa de muerte en general en la mayoría de las ciudades de Colombia, el DANE estimo en 34216 muertos por trauma en 2007.El Instituto Nacional de Salud de Colombia (INS) consideró que el 54% de todos los pacientes que murieron entre 1998 y 2011 eran prevenibles; de este porcentaje, la mayoría se debieron a heridas por armas de fuego, seguido por armas cortopunzantes y accidentes automovilísticos 12,13.
Se estima que más del 50% de los pacientes con hemorragia severa no alcanza a tener una atención oportuna y fallecen antes de la atención básica o durante su traslado. En el 2014 se analizaron las muertes relacionados a trauma incluyendo 1848 registros, identificando 305 asociados a hemorragia no controlada. El 44.9% de estas muertes se atribuyó a hemorragias potencialmente prevenibles. El 35.8% de estas muertes ocurrieron en al ambiente prehospitalario y 20.4% fallecieron en la primera hora después del ingreso. El trauma en zona no compresible se asoció en un 74.5%, con una distribución del 21.6% en tórax, 38.2% tórax y abdomen, 15.7% en abdomen y 24.5% otras zonas 14.
Fisiopatología
La resucitación de control de daños en el contexto prehospitalario se enfoca hacia la prevención y tratamiento agresivo de la triada letal de hipotermia, acidosis y coagulopatía descrita por Moore et al. (15, y recientemente ampliado por Ditzel et al. (16, a rombo letal con la inclusión de la hipocalcemia. Los pacientes traumatizados que presentan la clásica triada de la muerte tienen una mortalidad de hasta 50% 17. Tanto la hipotermia como la acidosis producen coagulopatía por la alteración de la agregación plaquetaria, al disminuir la actividad de los factores de coagulación e interferir con la fibrinolisis 18,19. Sin embargo, la coagulopatía observada no sólo se atribuye a la descompensación metabólica, sino que también se asocia a efecto de algunas medidas de resucitación, como la administración excesiva de líquidos 20,21.
La hemostasia transitoria facilitada por la vasoconstricción periférica permite la preservación del volumen circulante, que se está perdiendo por las áreas de las lesiones que han sido afectadas por la cinética del trauma 22. Este efecto del trauma se ha descrito en dos momentos diferentes: el primer hit, son las reacciones locales y sistémicas por la transferencia energía directa que genera sangrado, hipoxia y daño tisular; el segundo hit, son reacciones secundarias a la lesión y a la respuesta metabólica como son los fenómenos de isquemia/reperfusión, el síndrome compartimental, las infecciones, entre otros 23,24.
Abordaje inicial
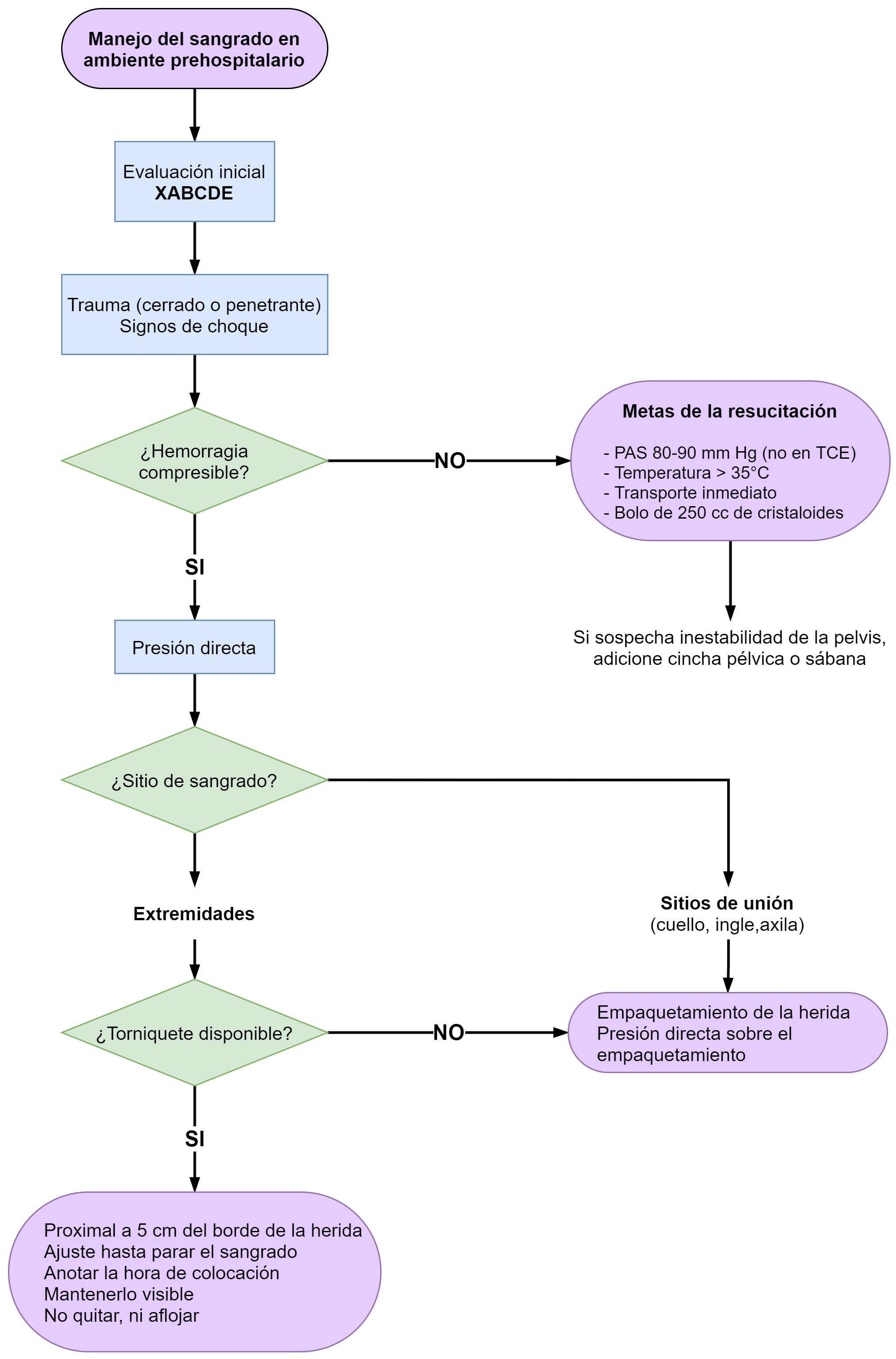
La valoración inicial permite determinar el estado del paciente y las posibles decisiones más oportunas para su correcto manejo. De acuerdo al PreHospital Trauma Life Support (PHTLS) la valoración inicial del paciente debe estar enfocada a 25:
Control del sangrado mayor (X)
Vía aérea (A)
Ventilación (B)
Circulación (C)
Estado neurológico (D)
Exposición y control del ambiente (E)
El primer punto crítico en la atención prehospitalaria es poder determinar si el paciente presenta una hemorragia que ponga en riesgo la vida, La iniciativa “Stop the Bleed” recomienda realizar una estimación del estado volémico y de flujo del paciente a partir de signos clínicos para su reconocimiento 26. Estos signos clínicos deben ser evaluados en conjunto y no tener únicamente un parámetro para establecer el estado hemodinámico del paciente. La proporción de sangre perdida respecto a la volemia del paciente en fases tempranas puede generar cambios como el aumento de la frecuencia cardiaca, cambios en el patrón respiratorio o la calidad de la onda de pulso. A medida que la pérdida supera más del 15% ya se encuentra taquipnea, palidez mucocutánea, pero aún sin cambios en la presión arterial. Pérdida de más del 30% se asocia a hipotensión, alteración del estado de conciencia o reducción del gasto urinario. Por lo cual, esperar a la hipotensión como signo de la descompensación hemodinámica, podría ya ser tarde para intervenir 27,28. Se recomienda tener como referente a la presión arterial sistólica (PAS), siendo el punto de alarma una PAS menor de 90 mm Hg 25,29.
Manejo inicial
La fase Cero de la resucitación de control de daños, también conocida como resucitación de control de daños remoto, se enfoca en las intervenciones prehospitalarias a los pacientes de trauma severo. Las medidas que se deben realizar independiente de los recursos o localización geográfica deben ser: control de sangrado, hipotensión permisiva, fluidoterapia, control de temperatura y traslado inmediato a un centro de atención definitiva.
Control de sangrado
En un paciente con sangrado activo, el control de sangrado es la intervención de prioridad más importante. Si el sangrado persiste, la recuperación metabólica no es posible, acentuando la deuda metabólica que complica la exanguinación 30.
El Consejo de Seguridad Nacional de la Casa Blanca de los Estados Unidos de América, en colaboración con el American College of Surgeons, realizó un llamado a actuar con el lanzamiento de la iniciativa “Stop the Bleed”, en el año 2015 31,32. El objetivo principal de esta iniciativa es instruir a las personas sin entrenamiento en actuar para controlar el sangrado de víctimas de eventos violentos de trauma con hemorragia potencialmente fatal. El primer punto en el control del sangrado es identificar el sitio del sangrado externo y controlarlo directamente. La primera técnica es realizar presión directa. Se debe realizar presión a los sitios de sangrado externo hasta que se detenga, idealmente de manera sostenida, sobre una superficie firme, con o sin apósito 33. Cuando la presión de la herida no es efectiva o es difícil de realizar; por ejemplo, en heridas sobre cavidad o en sitios de unión (axila, región inguinal o el cuello), se debe realizar un empaquetamiento de la herida. Esta se logra mediante la inserción completa de un material con consistencia de tela o apósito desde la parte más profunda de la herida hasta la parte más superficial contra la resistencia, de tal forma que, mientras más llena esté la herida, mejor será el empaquetamiento, aunque no se debe sustituir la presión directa de la misma. Cualquier material se puede utilizar como material de empaquetamiento, pero el complemento ideal serían los apósitos hemostáticos, con el fin de facilitar la formación del coagulo. Algunos ejemplos son la celulosa oxidada, el pegamento de fibrina, los adhesivos sintéticos, y otros como Zeolite® o el Chitosan® que son las últimas generaciones de hemostáticos locales 34.
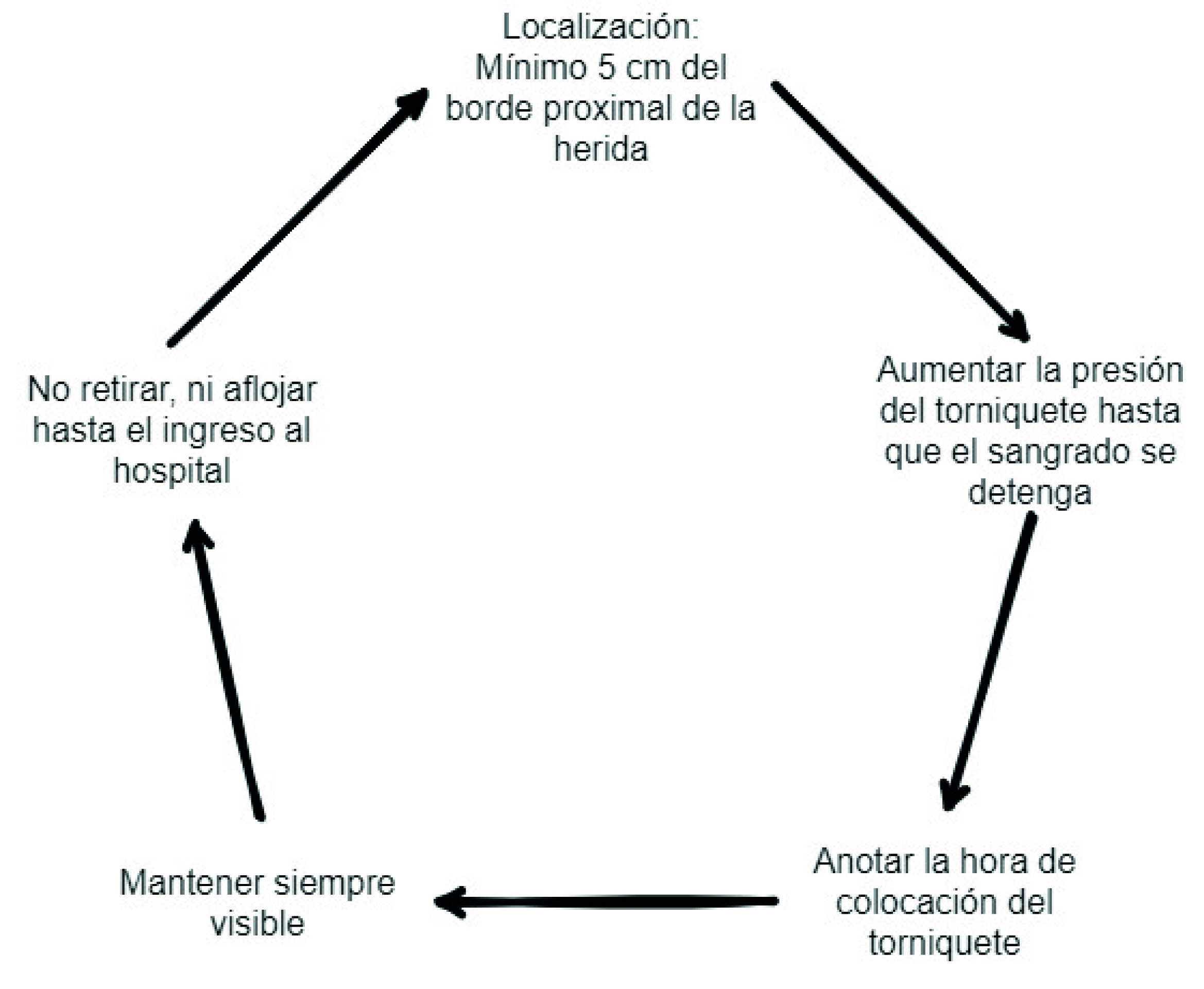
Para el sangrado que proviene de las extremidades y para los casos que no se encuentren en zonas de unión se deben utilizar los torniquetes como primera línea (Figura 1). A pesar de que su utilización llego a ser muy controversial en el pasado, la evidencia actual sustenta su utilización prehospitalaria en pacientes víctimas de trauma civil 35,37. En estas circunstancias, los torniquetes han probado ser efectivos en alcanzar control temporal de sangrado, con bajas tasas de complicaciones. Una de las principales limitaciones con respecto a la colocación de torniquetes es la falta de entrenamiento. La iniciativa “Stop the Bleed”está orientado al manejo de torniquetes de aplicación de combate (CAT), con la limitación de que la correcta aplicación de estos torniquetes no es trasladable a otros tipos de torniquetes comerciales o artesanales. La principal indicación para la utilización de torniquetes es el sangrado mayor proveniente de extremidades. Se deben considerar 5 aspectos importantes a la hora de colocar un torniquete (Figura 2) 38,39:
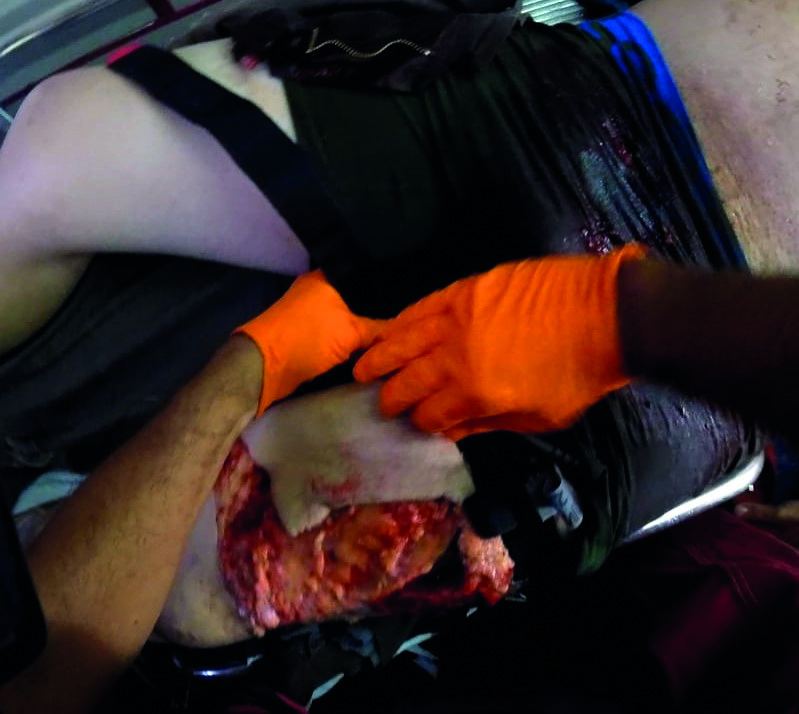
Figura 1 Torniquete de aplicación en combate siendo colocado en un paciente con trauma de extremidad en la escena.
El grupo de cirugía de trauma y Emergencias de Cali (CTE) ha sido pionero en la educación de personal médico y no médico mediante el curso de “Stop the Bleed” para Latinoamérica, llevando esta iniciativa a Colombia, Costa Rica y Ecuador. En nuestra primera experiencia con el entrenamiento de 265 personas, se analizó si existía diferencia en el entrenamiento si el curso era dictado por cirujanos o por un estudiante de medicina. Se identificó que, del personal con entrenamiento prehospitalario previo al curso, sólo el 84.2% respondió saber aplicar alguna técnica para el control de sangrado, y sólo el 43.4% colocaría un torniquete en caso de sangrado, pero esta percepción cambió posterior al curso, ya que el 90% de los participantes afirmaron que colocarían un torniquete. Además, no se encontró diferencia significativa entre el personal entrenado por cirujanos o por estudiantes de medicina 40,41. En análisis posteriores también hemos explorado qué factores relacionados con los individuos se pudieran asociar con el correcto uso del torniquete, identificando que el número de entrenamientos (la toma de cursos previos como el Basic Life Support, Advance Cardiovascular Life Support, PHTLS, entre otros), haber usado previamente el torniquete y ser del personal no médico se asocia con una mayor probabilidad del buen uso del torniquete. Esto podría deberse en parte a que durante la educación médica se ha enseñado que el torniquete puede ser una técnica perjudicial, lo que ya ha sido controvertido con la literatura reciente.
Finalmente, para facilitar en la toma de decisiones del control de sangrado, proponemos el siguiente algoritmo de manejo: (Figura 3)
Hipotensión permisiva
El Dr. Cannon observó durante la Primera Guerra mundial que la aplicación de fluidos a los pacientes traumatizados en shock hemorrágico puede aumentar el sangrado por disrupción de coágulos al aumentar la presión arterial 42. Sin embargo, solo hasta la década del 90, la hipotensión permisiva fue retomada y estudiada 43. El objetivo principal de la hipotensión permisiva es disminuir la cantidad de fluidos aplicados al paciente con sangrado masivo mientras se logra la hemostasia quirúrgica, manteniendo la presión arterial mínima necesaria para la perfusión de órganos vitales.
Bickel y Mattox, en 1994 evaluaron a pacientes resucitados con alta demanda de líquidos vs a pacientes con restricción de volumen. Encontraron una reducción en la mortalidad del 8% en pacientes hipotensos víctimas de trauma penetrante en torso comparado con el grupo de resucitación sin restricción de líquidos 43. Sin embargo, estos hallazgos han sido difíciles de replicar en estudios subsecuentes. Dutton et al. (44, encontraron que la titulación de la terapia inicial con fluidos a un valor de PAS menor al normal durante hemorragia activa, no afectó la mortalidad en pacientes víctimas de trauma penetrante o cerrado.
Fluidoterapia
Se ha demostrado que el tipo de líquidos usado para la reanimación puede tener repercusión en el desenlace clínico de los pacientes. Existe información suficiente que justifica la utilización de cristaloides, ya que ni los coloides, ni las soluciones hipertónicas, han mostrado beneficio con respecto a los cristaloides isotónicos 45-49. La utilización de hemoderivados como el plasma o incluso de sangre total fuera del hospital no es una práctica disponible extensamente por lo que no será discutido en esta sección. Sin embargo, los autores reconocen que mientras más temprano se realice el control de sangrado y la reposición del volumen perdido con sangre total, mejor serán los desenlaces clínicos.
Los cristaloides son soluciones basadas en electrolitos utilizados actualmente como primera opción de líquido de resucitación previo a la admisión hospitalaria. La solución salina normal (NaCl al 0.9%) y el lactato de Ringer (Solución con lactato como amortiguador) son los cristaloides más frecuentemente disponibles. Una de las principales limitaciones de su uso como liquido de resucitación es su reducida capacidad de expandir el volumen plasmático. Cerca del 20% del líquido infundido permanece en el compartimento intra vascular y el resto se difunde al espacio intersticial 50.
Se requiere del establecimiento de criterios claros para definir las situaciones en las que los pacientes con sangrado que pone en riesgo la vida se podrán beneficiar de la infusión de cristaloides, La Tabla 1 resume los determinantes usuales de la resucitación con líquidos 51-55. Guiar la resucitación por medio de valores preestablecidos de PAS podría implicar la aplicación de grandes cantidades de fluidos y esto conlleva consecuencias serias. Los peligros principales asociados a la utilización de cristaloides son: el aumento el sangrado como consecuencia a disrupción del coagulo, la coagulopatía dilucional, riesgo de edema, la disfunción de órgano terminal, la sobrecarga de líquidos, las complicaciones cardiacas, respiratorias, gastrointestinales e inmunológicas, las alteraciones electrolíticas, el síndrome compartimental en extremidades e intracavitario, la disminución en la cicatrización y el aumento en general en la mortalidad 56-60.
Tabla 1 Determinantes principales para establecer metas de fluidoterapia como tiempo de traslado, mecanismo de trauma y compromiso neurológico 51-55.
| Factor | Indicación |
|---|---|
| Tiempo de arribo al hospital | >10-15min de tiempo de transporte |
| Mecanismo de trauma | Trauma penetrante: pas <60-70 mm Hg |
| Trauma cerrado: pas <80-90 mm Hg | |
| trauma craneo-encefálico (tce) | trauma cerrado + tce: pas <100-110 mmHg |
Nuestro grupo, en acuerdo con las guías internacionales, recomienda iniciar la infusión de cristaloides en bolos de 250 ml de solución de cristaloides para minimizar las dificultades asociadas con la fluidoterapia y la importancia de simplificar en la medida de lo posible la toma de decisión en el ámbito prehospitalario 61,62.
Control de la hipotermia
La hipotermia es un factor importante que contribuye a empeorar la coagulopatía en pacientes sangrantes, empeorar la función cardíaca y la acidosis metabólica. Existen varias causas potenciales de hipotermia en pacientes con traumatismos, por ejemplo: la exposición al frío en el lugar de la lesión, la reanimación con líquidos a bajas temperaturas y los trastornos metabólicos debidos al trauma en sí. La hipotermia podría clasificarse en 3 categorías: leve (34-36° C), moderada (34-32° C) y grave (<32° C) 8. Aunque los peores resultados se observan en pacientes con temperaturas <32° C 63, el aumento de mortalidad se ha asociado con temperaturas inferiores a los 35° C 64. Se pueden intentar varias medidas para mantener una temperatura por encima de los 35° C en pacientes con trauma grave, como el uso de mantas térmicas, la infusión de los líquidos intravenosos a 39° C y el control rápido del sangrado.
Traslado inmediato
El personal prehospitalario nunca debe retrasar el transporte al centro hospitalario por realizar intervenciones de reanimación para pacientes con sangrado mayor, especialmente cuando se enfrentan a hemorragias no compresibles. El transporte rápido es tan importante que algunos estudios han encontrado que cuando es inmediato tiene beneficio sobre la mortalidad, incluso cuando el transporte no es realizado por personal paramédico 65,66. Es imperativo que el personal prehospitalario persiga como objetivo disminuir los tiempos de respuesta, los tiempos en escena y los tiempos de transporte para dar oportunidad de manera efectiva a los pacientes gravemente heridos. Además, el desafío para la atención prehospitalaria es identificar circunstancias que justifiquen las intervenciones agresivas fuera del hospital como la colocación de torniquetes en pacientes con sangrado masivo de las extremidades como intervención salvadora de vidas, así como la permeabilización de la vía aérea, la terapia de fluidos en pacientes atrapados con lesiones por aplastamiento, entre muchas otras.
El futuro
El grupo de cirugía de trauma y emergencias de Cali, Colombia, ha sido pionero en innovación y atención del paciente traumatizado. A medida que nuestra experiencia crece con técnicas novedosas como el uso del Balón de Oclusión Endovascular Aórtico (REBOA, por sus siglas en inglés), reanimación hemostática y complementos farmacológicos, se deben hacer esfuerzos para trasladarlos al entorno prehospitalario. Creemos que tecnología como la del REBOA no necesariamente es el futuro del trauma sino el presente mismo, por lo que es importante que los centros de trauma en nuestra región comiencen a crear su propia experiencia con dichas tecnologías. Con un mundo cada vez más avanzado, creemos que los protocolos de estabilización para el personal prehospitalario en nuestra región y la implementación de cursos para enseñar habilidades básicas como la colocación de líneas arteriales en arteria femoral común están a la vuelta de la esquina. Junto con el REBOA, el futuro tiene desafíos adicionales a medida que crece la evidencia en torno a la reanimación hemostática, y la utilización de sangre total dentro y eventualmente fuera del hospital. Por último, debemos entender que el tiempo es esencial en el trauma y los pacientes requieren un manejo agresivo y eficaz desde el inicio mismo de la lesión. Para dar la mejor oportunidad a nuestros pacientes, nuestros sistemas de trauma deben mantenerse al día con la tecnología actual, por lo que, y especialmente para los casos de transporte prolongado, tenemos que considerar estas nuevas técnicas como desafíos para mejorar los resultados de los pacientes 67,68.
Conclusión
La atención prehospitalaria es el primer paso en garantizar las primeras medidas de control de sangrado y de resucitación hemostática de los pacientes. Realizar intervenciones tempranas sin acortar el tiempo de traslado a atención hospitalaria son las claves para aumentar la tasa de éxito de las demás intervenciones que se realizan en el control de daños. Estrategias como la iniciativa “Stop the Bleed” pueden brindar herramientas a personal no médico para realizar maniobras tempranas que pueden hacer la diferencia.
References
1. Kauvar DS, Lefering R, Wade CE. Impact of hemorrhage on trauma outcome: an overview of epidemiology, clinical presentations, and therapeutic considerations. J Trauma. 2006;60:S3-11. Doi: 10.1097/01.ta.0000199961.02677.19. [ Links ]
2. Cothren CC, Moore EE, Hedegaard HB, Meng K. Trauma deaths by predominant mechanism. Brain Inj. 2002; 130(2): 328. 10.1016/j.jss.2005.11.484 [ Links ]
3. Acosta MD, José A, Yang MD, Jack C, Winchell MD, Robert J, et al. Lethal injuries and time to death in a level I trauma center. J Am Coll Surg. 1998;186:528-33. [ Links ]
4. Cannon JW. Prehospital damage-control resuscitation. N Engl J Med. 2018;379:387-8. Doi: 10.1056/NEJMe1805705. [ Links ]
5. Rotondo MF, Zonies DH. The damage control sequence and underlying logic. Surg Clin North Am. 1997;77:761-77. [ Links ]
6. Johnson JW, Gracias VH, Schwab CW, Reilly PM, Kauder DR, Shapiro MB, et al. Evolution in damage control for exsanguinating penetrating abdominal injury. J Trauma. 2001;51:261-71. Doi: 10.1097/00005373-200108000-00007. [ Links ]
7. Kalkwarf KJ, Cotton BA. Resuscitation for Hypovolemic Shock. Surg Clin North Am. 2017;97:1307-21. Doi: 10.1016/j.suc.2017.07.011. [ Links ]
8. Kaafarani HMA, Velmahos GC. Damage control resuscitation in trauma. Scand J Surg. 2014;103:81-8. Doi: 10.1177/1457496914524388. [ Links ]
9. Van PY, Holcomb JB, Schreiber MA. Novel concepts for damage control resuscitation in trauma. Curr Opin Crit Care. 2017;23:498-502. Doi: 10.1097/MCC.0000000000000455. [ Links ]
10. Lendrum R, Perkins Z, Chana M, Marsden M, Davenport R, Grier G, et al. Pre-hospital Resuscitative Endovascular Balloon Occlusion of the Aorta (REBOA) for exsanguinating pelvic haemorrhage. Resuscitation. 2019;135:6-13. Doi: 10.1016/j.resuscitation.2018.12.018. [ Links ]
11. Mathers C, Stevens G, Hogan D, Mahanani WR, Ho J. Global and regional causes of death: patterns and trends, 2000-15. En: Jamison DT, Gelband H, Horton S, Jha P, Laxminarayan R, Mock CN, et al. Disease Control Priorities: Improving Health and Reducing Poverty, Third Ed. Washington (DC): The International Bank for Reconstruction and Development / The World Bank; 2017, p. 69-104. Doi: 10.1596/978-1-4648-0527-1_ch4. [ Links ]
12. DANE. Defunciones no fetales. DANE; 2019. Available from: https://www.dane.gov.co/index.php/estadisticas-por-tema/salud/nacimientos-y-defunciones/defunciones-no-fetales [ Links ]
13. Ordoñez CA, Manzano-Nunez R, Naranjo MP, Foianini E, Cevallos C, Londoño MA, et al. Casualties of peace: An analysis of casualties admitted to the intensive care unit during the negotiation of the comprehensive Colombian process of peace. World J Emerg Surg. 2018;13:2. Doi: 10.1186/s13017-017-0161-2. [ Links ]
14. Kalkwarf KJ, Drake SA, Yang Y, Thetford C, Myers L, Brock M, et al. Bleeding to Death in a Big City: An Analysis of All Trauma Deaths From Hemorrhage in a Metropolitan Area Over One Year. J Trauma Acute Care Surg. 2020; 89(4):716-722. Doi: 10.1097/TA.0000000000002833. [ Links ]
15. Moore EE. Staged laparotomy for the hypothermia, acidosis, and coagulopathy syndrome. Am J Surg. 1996;172:405-10. Doi: 10.1016/S0002-9610(96)00216-4. [ Links ]
16. Ditzel RM, Anderson JL, Eisenhart WJ, Rankin CJ, DeFeo DR, Oak S, et al. A review of transfusion- And trauma-induced hypocalcemia: Is it time to change the lethal triad to the lethal diamond? J Trauma Acute Care Surg. 2020;88:434-9. Doi: 10.1097/TA.0000000000002570. [ Links ]
17. Mitra B, Tullio F, Cameron PA, Fitzgerald M. Trauma patients with the "triad of death". Emerg Med J. 2012;29:622-5. Doi: 10.1136/emj.2011.113167. [ Links ]
18. Martini WZ, Pusateri AE, Uscilowicz JM, Delgado A V., Holcomb JB, Tyburski JG, et al. Independent contributions of hypothermia and acidosis to coagulopathy in swine. J Trauma. 2005;58:1002-10. Doi: 10.1097/01.TA.0000156246.53383.9F. [ Links ]
19. Wolberg AS, Meng ZH, Monroe DM, Hoffman M. A systematic evaluation of the effect of temperature on coagulation enzyme activity and platelet function. J Trauma. 2004;56:1221-8. Doi: 10.1097/01.TA.0000064328.97941.FC. [ Links ]
20. Cohen MJ, Kutcher M, Redick B, Nelson M, Call M, Knudson M, et al. Clinical and mechanistic drivers of acute traumatic coagulopathy. J Trauma Acute Care Surg. 2013;75:40-7. Doi: 10.1097/TA.0b013e31828fa43d. [ Links ]
21. Harris T, Davenport R, Mak M, Brohi K. The Evolving Science of Trauma Resuscitation. Emerg Med Clin North Am. 2018;36:85-106. Doi: 10.1016/j.emc.2017.08.009. [ Links ]
22. Brohi K, Singh J, Heron M, Coats T. Acute Traumatic Coagulopathy. J Trauma. 2003;54:1127-30. Doi: 10.1097/01.TA.0000069184.82147.06. [ Links ]
23. Keel M, Trentz O. Pathophysiology of polytrauma. Injury. 2005;36:691-709. Doi: 10.1016/j.injury.2004.12.037. [ Links ]
24. Keel M, Labler L, Trentz O. "Damage control" in severely injured patients: Why, when, and how? Eur J Trauma. 2005;31:212-21. Doi: 10.1007/s00068-005-2034-8. [ Links ]
25. Teuben M, Löhr N, Jensen KO, Brüesch M, Müller S, Pfeifer R, et al. Improved pre-hospital care efficiency due to the implementation of pre-hospital trauma life support (PHTLS(r)) algorithms. Eur J Trauma Emerg Surg. 2020; 46(6):1321-1325. Doi: 10.1007/s00068-019-01141-1. [ Links ]
26. Goolsby C, Jacobs L, Hunt RC, Goralnick E, Singletary EM, Levy MJ, et al. Stop the Bleed Education Consortium: Education program content and delivery recommendations. J Trauma Acute Care Surg. 2018;84:205-10. Doi: 10.1097/TA.0000000000001732. [ Links ]
27. Wo CCJ, Shoemaker WC, Appel PL, Bishop MH, Kram HB, Hardin E. Unreliability of blood pressure and heart rate to evaluate cardiac output in emergency resuscitation and critical illness. Crit Care Med. 1993;21:218-23. Doi: 10.1097/00003246-199302000-00012. [ Links ]
28. Mutschler M, Nienaber U, Brockamp T, Wafaisade A, Wyen H, Peiniger S, et al. A critical reappraisal of the ATLS classification of hypovolaemic shock: Does it really reflect clinical reality? Resuscitation. 2013;84:309-13. Doi: 10.1016/j.resuscitation.2012.07.012. [ Links ]
29. Crerar-Gilbert A. Advanced trauma life support. Anaesthesia. 1993; 48(5): 441. Doi: 10.1111/j.1365-2044.1993.tb07025.x. [ Links ]
30. Dutton RP. Haemostatic resuscitation. Br J Anaesth. 2012;109:39-46. Doi: 10.1093/bja/aes389. [ Links ]
31. Moore K. Stop the Bleeding: The Hartford Consensus. J Emerg Nurs. 2017;43:482-3. Doi: 10.1016/j.jen.2017.06.009. [ Links ]
32. Zideman DA, De Buck EDJ, Singletary EM, Cassan P, Chalkias AF, Evans TR, et al. European resuscitation council guidelines for resuscitation 2015 section 9. first aid. Resuscitation. 2015;95:278-87. Doi: 10.1016/j.resuscitation.2015.07.031. [ Links ]
33. Singletary EM, Charlton NP, Epstein JL, Ferguson JD, Jensen JL, MacPherson AI, et al. Part 15: First aid: 2015 American Heart Association and American red cross guidelines update for first aid. Circulation. 2015;132:S574-89. Doi: 10.1161/CIR.0000000000000269. [ Links ]
34. Recinos G, Inaba K. Local and systemic hemostatics in trauma?: a review Travmada lokal ve sistemik hemostatik ajanlar?: Derleme yaz s. Turkish J Trauma Emerg Surg. 2008;14:175-81. [ Links ]
35. Hsu YT, Chang DC, Perez NP, Westfal ML, Kelleher CM, Sacks CA, et al. Civilian firearm-related injuries: How often is a tourniquet beneficial? Ann Surg. 2020;271:E12-3. Doi: 10.1097/SLA.0000000000003622. [ Links ]
36. Teixeira PGR, Brown CVR, Emigh B, Long M, Foreman M, Eastridge B, et al. Civilian Prehospital Tourniquet Use Is Associated with Improved Survival in Patients with Peripheral Vascular Injury. J Am Coll Surg. 2018;226:769-776. Doi: 10.1016/j.jamcollsurg.2018.01.047. [ Links ]
37. Inaba K, Siboni S, Resnick S, Zhu J, Wong MD, Haltmeier T, et al. Tourniquet use for civilian extremity trauma. J Trauma Acute Care Surg. 2015;79:232-7. Doi: 10.1097/TA.0000000000000747. [ Links ]
38. Goralnick E, Chaudhary MA, McCarty JC, Caterson EJ, Goldberg SA, Herrera-Escobar JP, et al. Effectiveness of instructional interventions for hemorrhage control readiness for laypersons in the public access and tourniquet training study (PATTS) a randomized clinical trial. JAMA Surg. 2018;153:791-9. Doi: 10.1001/jamasurg.2018.1099. [ Links ]
39. Galante JM. Using tourniquets to stop bleeding. JAMA. 2017;317:1490. Doi: 10.1001/jama.2015.8581. [ Links ]
40. Orlas CP, Parra MW, Herrera-Escobar JP, Meléndez JJ, Serna JJ, Angamarca E, et al. The Challenge of Implementing the "Stop the Bleed" Campaign in Latin America. J Surg Res. 2020;246:591-8. Doi: 10.1016/j.jss.2019.09.042. [ Links ]
41. Orlas CP, Manzano-Núñez R, Pablo Herrera J, García AF, Chica J, Salazar CJ, et al. Control prehospitalario de la hemorragia en pacientes de trauma: una estrategia de prevención secundaria factible para países de bajos y medianos ingresos. Rev Colomb Cirugía. 2018;33:371-9. Doi: 10.30944/20117582.84. [ Links ]
42. Cannon E. Nature and treatment of wound shock and allied conditions. JAMA. 1918;70:520. Doi: 10.1001/jama.1918.02600080022008. [ Links ]
43. Bickell WH, Wall MJ, Pepe PE, Martin RR, Ginger VF, Allen MK, et al. Immediate versus Delayed Fluid Resuscitation for Hypotensive Patients with Penetrating Torso Injuries. N Engl J Med. 1994;331:1105-9. Doi: 10.1056/NEJM199410273311701. [ Links ]
44. Dutton R, Mackenzie C, Scalea T. Hypotensive resuscitation during active hemorrhage: impact on in-hospital mortality. J Trauma. 2002;52:1141-6. [ Links ]
45. Qureshi SH, Rizvi SI, Patel NN, Murphy GJ. Meta-analysis of colloids versus crystalloids in critically ill, trauma and surgical patients. Br J Surg. 2016;103:14-26. Doi: 10.1002/bjs.9943. [ Links ]
46. Perel P, Roberts I, Ker K. Colloids versus crystalloids for fluid resuscitation in critically ill patients. Cochrane Database Syst Rev. 2013; 28(2):CD000567. Doi: 10.1002/14651858.CD000567.pub6. [ Links ]
47. Bulger EM, May S, Kerby JD, Emerson S, Stiell IG, Schreiber MA, et al. Out-of-hospital hypertonic resuscitation after traumatic hypovolemic shock: A randomized, placebo controlled trial. Ann Surg. 2011;253:431-41. Doi: 10.1097/SLA.0b013e3181fcdb22. [ Links ]
48. Delano MJ, Rizoli SB, Rhind SG, Cuschieri J, Junger W, Baker AJ, et al. Prehospital resuscitation of traumatic hemorrhagic shock with hypertonic solutions worsens hypocoagulation and hyperfibrinolysis. Shock. 2015;44:25-31. Doi: 10.1097/SHK.0000000000000368. [ Links ]
49. Bilotta F, Rosa G. Saline or albumin for fluid resuscitation in traumatic brain injury. N Engl J Med. 2007;357:2635. Doi: 10.1056/nejmc072827. [ Links ]
50. Boer C, Bossers SM, Koning NJ. Choice of fluid type: physiological concepts and perioperative indications. Br J Anaesth. 2018;120:384-96. Doi: 10.1016/j.bja.2017.10.022. [ Links ]
51. Santry HP, Alam HB. Fluid resuscitation: Past, present, and the future. Shock. 2010;33:229-41. Doi: 10.1097/SHK.0b013e3181c30f0c. [ Links ]
52. Murad MK, Issa DB, Mustafa FM, Hassan HO, Husum H. Prehospital trauma system reduces mortality in severe trauma: A controlled study of road traffic casualties in Iraq. Prehosp Disaster Med. 2012;27:36-41. Doi: 10.1017/S1049023X11006819. [ Links ]
53. Albreiki M, Voegeli D. Permissive hypotensive resuscitation in adult patients with traumatic haemorrhagic shock: a systematic review. Eur J Trauma Emerg Surg. 2018;44:191-202. Doi: 10.1007/s00068-017-0862-y. [ Links ]
54. Tremblay LN, Rizoli SB, Brenneman FD. Advances in fluid resuscitation of hemorrhagic shock. Can J Surg. 2001;44:172-9. [ Links ]
55. Ramesh GH, Uma JC, Farhath S. Fluid resuscitation in trauma: What are the best strategies and fluids? Int J Emerg Med. 2019;12:10-5. Doi: 10.1186/s12245-019-0253-8. [ Links ]
56. Holte K, Sharrock NE, Kehlet H. Pathophysiology and clinical implications of perioperative fluid excess. Br J Anaesth. 2002;89:622-32. Doi: 10.1093/bja/aef220. [ Links ]
57. Feinman M, Cotton BA, Haut ER. Optimal fluid resuscitation in trauma: Type, timing, and total. Curr Opin Crit Care. 2014;20:366-72. Doi: 10.1097/MCC.0000000000000104. [ Links ]
58. Myburgh JA, Mythen MG. Resuscitation fluids. N Engl J Med. 2013;369:1243-51. Doi: 10.1056/NEJMra1208627. [ Links ]
59. Schnüriger B, Inaba K, Wu T, Eberle BM, Belzberg H, Demetriades D. Crystalloids after primary colon resection and anastomosis at initial trauma laparotomy: Excessive volumes are associated with anastomotic leakage. J Trauma. 2011;70:603-10. Doi: 10.1097/TA.0b013e3182092abb. [ Links ]
60. Brandstrup B, Tønnesen H, Beier-Holgersen R, Hjortsø E, OØrding H, Lindorff-Larsen K, et al. Effects of Intravenous Fluid Restriction on Postoperative Complications: Comparison of Two Perioperative Fluid Regimens - A Randomized Assessor-Blinded Multicenter Trial. Ann Surg. 2003;238:641-8. Doi: 10.1097/01.sla.0000094387.50865.23. [ Links ]
61. Duchesne JC, McSwain NE, Cotton BA, Hunt JP, Dellavolpe J, Lafaro K, et al. Damage control resuscitation: The new face of damage control. J Trauma. 2010;69:976-90. Doi: 10.1097/TA.0b013e3181f2abc9. [ Links ]
62. Cotton BA, Jerome R, Collier BR, Khetarpal S, Holevar M, Tucker B, et al. Guidelines for prehospital fluid resuscitation in the injured patient. J Trauma. 2009;67:389-402. Doi: 10.1097/TA.0b013e3181a8b26f. [ Links ]
63. Wang HE, Callaway CW, Peitzman AB, Tisherman SA. Admission hypothermia and outcome after major trauma. Crit Care Med. 2005;33:1296-301. Doi: 10.1097/01.CCM.0000165965.31895.80. [ Links ]
64. Martin RS, Kilgo PD, Miller PR, Hoth JJ, Meredith JW, Chang MC. Injury-associated hypothermia: An analysis of the 2004 National Trauma Data Bank. Shock. 2005;24:114-8. Doi: 10.1097/01.shk.0000169726.25189.b1. [ Links ]
65. Wandling MW, Nathens AB, Shapiro MB, Haut ER. Police transport versus ground EMS: A trauma system-level evaluation of prehospital care policies and their effect on clinical outcomes. J Trauma Acute Care Surg. 2016;81:931-5. Doi: 10.1097/TA.0000000000001228. [ Links ]
66. Demetriades D. Paramedic vs Private Transportation of Trauma Patients. Arch Surg. 1996;131:133. Doi: 10.1001/archsurg.1996.01430140023007. [ Links ]
67. Ordoñez CA, Rodríguez F, Parra M, Herrera JP, Guzmán-Rodríguez M, Orlas C, et al. Resuscitative endovascular balloon of the aorta is feasible in penetrating chest trauma with major hemorrhage: Proposal of a new institutional deployment algorithm. J Trauma Acute Care Surg. 2020;89:311-9. Doi: 10.1097/ta.0000000000002773. [ Links ]
68. Ordoñez CA, Parra M, Caicedo Y, Padilla N, Rodriguez F, Serna JJ, et al. REBOA as a New Damage Control Component in Hemodynamically Unstable NTCH patients. Colomb Med (Cali) 2020; 51(4): e4064506. Doi: 10.25100/cm.v51i4.4506. [ Links ]
Recibido: 31 de Julio de 2020; Revisado: 11 de Septiembre de 2020; Aprobado: 20 de Diciembre de 2020











 text in
text in