Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares em
SciELO
Similares em
SciELO -
 Similares em Google
Similares em Google
Compartilhar
Colombia Médica
versão On-line ISSN 1657-9534
Colomb. Med. vol.53 no.1 Cali jan./mar. 2022 Epub 05-Jan-2022
https://doi.org/10.25100/cm.v53i1.4966
Articulo original
Incidencia y mortalidad de cáncer en Uruguay: 2013-2017
1 Registro Nacional de Cáncer, Montevideo, Uruguay
2 Comisión Honoraria de lucha contra el Cáncer. Montevideo, Uruguay
3 Universidad de la República. Facultad de Medicina. Departamento de Métodos Cuantitativos. Montevideo. Uruguay
Antecedentes:
Uruguay tiene las mayores tasas de incidencia y mortalidad por cáncer en América Latina. El Registro Nacional de Cáncer de Uruguay, que ha estado en funcionamiento desde 1992 provee información epidemiológica sobre incidencia y mortalidad de todo el país.
Objetivo:
El objetivo de este artículo es actualizar las cifras de incidencia y mortalidad reportando la información para el período 2013-2017.
Métodos:
Se analizaron todos los casos incidentes de neoplasias invasivas excluyendo el cáncer de piel no melanoma y todas las muertes por cáncer del período 2013-2017. Se calcularon las tasas estandarizadas por edad según el método directo, utilizando como estándar la población mundial. En forma complementaria, se estudiaron las tendencias de incidencia (2002-2017) y de mortalidad (1990-2017) para los sitios más frecuentes.
Resultados:
Entre las mujeres, los cánceres más frecuentes son mama, colorrecto, pulmón, cérvix y tiroides. Los cánceres más frecuentes en hombres son próstata, pulmón colorrecto, vejiga y riñón. Los cánceres de pulmón, próstata y colorrecto ocupan los primeros lugares en las muertes por cáncer en hombres, mientras que en mujeres el cáncer de mama ocupa el primer lugar.
Conclusiones:
Si bien la mortalidad por cáncer ha disminuído de manera monótona desde 1990, el control del cáncer es un desafío para Uruguay dónde los cánceres de mama, pulmón y próstata tienen una incidencia muy alta, a la vez que aún se debe hacer un esfuerzo para reducir otros cánceres que son muy comunes en los países económicamente menos favorecidos.
Palabras clave: Neoplasmas; Uruguay; Incidencia; Mortalidad; Registros; cancer
Background:
Uruguay has the highest cancer incidence and mortality rates in Latin America. The National Cancer Registry of Uruguay, which has been in operation since 1992, provides epidemiological information on incidence and mortality at the country level.
Objective:
The objective of this article is to update the incidence and mortality figures by reporting the information for the period 2013-2017.
Methods:
All incident cases of invasive neoplasias except non melanoma of the skin and all cancer deaths occurred in from 2013 to 2017 were analyzed. Age standardized rates were calculated by the direct method, using the world standard population. Complementary, incidence (2002-2017) and mortality (1990-2017) trends were studied for the leading sites.
Results:
Among females, the most common cancers are breast, colon and rectum, lung, cervix and thyroid. The most frequent cancers in males are prostate, lung, colon and rectum, bladder and kidney. Lung, prostate and colorectal cancer are the leading causes of cancer death in males while breast cancer is the first cause of cancer death among females.
Conclusions:
Although cancer mortality has declined monotonously since 1990, cancer control is a challenge for Uruguay, wherein breast, lung and prostate cancer have very high incidence while the country must still make an effort to reduce other cancers that are very common in economically less favored countries.
Keywords: Neoplasms; Uruguay; Incidence; Mortality; Registries; cancer
Contribución del estudio
| 1) ¿Por qué se realizó este estudio? |
| Este estudio se realizó para actualizar la información sobre la incidencia y mortalidad por cáncer en Uruguay con datos del período 2013 -2017. |
| 2) ¿Cuáles fueron los resultados más relevantes del estudio? |
| Entre las mujeres, los cánceres más comunes son los de mama, colon y recto, pulmón, cuello uterino y tiroides. Los cánceres más frecuentes en el sexo masculino son el de próstata, pulmón, colon y recto, vejiga y riñón. El cáncer de pulmón, próstata y colorrectal son las principales causas de muerte por cáncer en los hombres, mientras que el cáncer de mama es la primera causa de muerte por cáncer entre las mujeres. |
| 3¿Qué aportan estos resultados? |
| Estos resultados muestran la creciente carga por cáncer en Uruguay. Dado que los datos provienen de un registro de cáncer de base poblacional con cobertura nacional, contribuyen a actualizar la situación de esta enfermedad y reflejar la de otros países en situación similar. |
Introducción
El problema del cáncer se proyecta como uno de los más relevantes en el panorama sanitario de los países de menor desarrollo, tanto por su escala como por los importantes cambios en su perfil epidemiológico 1. Este es un gran desafío para la mayoría de los países de América Latina a los que se les asigna un Índice de Desarrollo Humano (IDH) bajo o medio, ya que sus sistemas de salud tienen menos recursos para enfrentar una amenaza compleja y creciente. La región muestra una amplia diversidad no solo en términos de estatus socioeconómico sino también en cuanto a los perfiles epidemiológicos del cáncer. Esta heterogeneidad es importante entre países e incluso dentro de los países 2,3.
La relevancia que tienen las enfermedades no transmisibles en el perfil de salud uruguayo podría explicarse principalmente porque Uruguay ha sido uno de los países que más temprano ha experimentado en la región la transición demográfico-epidemiológica, así como la adopción del estilo de vida occidental 4. Por las razones expuestas anteriormente, las cifras uruguayas de cáncer pueden mostrar antes las transiciones que se espera que ocurran más tarde en otros países de la región.
Uruguay tiene las tasas de incidencia y mortalidad por cáncer más altas de América Latina: 269.3 y 127.5 casos por 100,000 personas-año, respectivamente, para todos los sitios combinados y para ambos sexos 2,3. El cáncer ha sido la segunda causa de muerte durante décadas 5 y es la principal causa de muerte prematura 2.
El objetivo de este estudio es actualizar las cifras de incidencia y mortalidad por cáncer en un país de América Latina, contribuyendo a una mejor comprensión del panorama del cáncer en la región.
Materiales y Métodos
Población
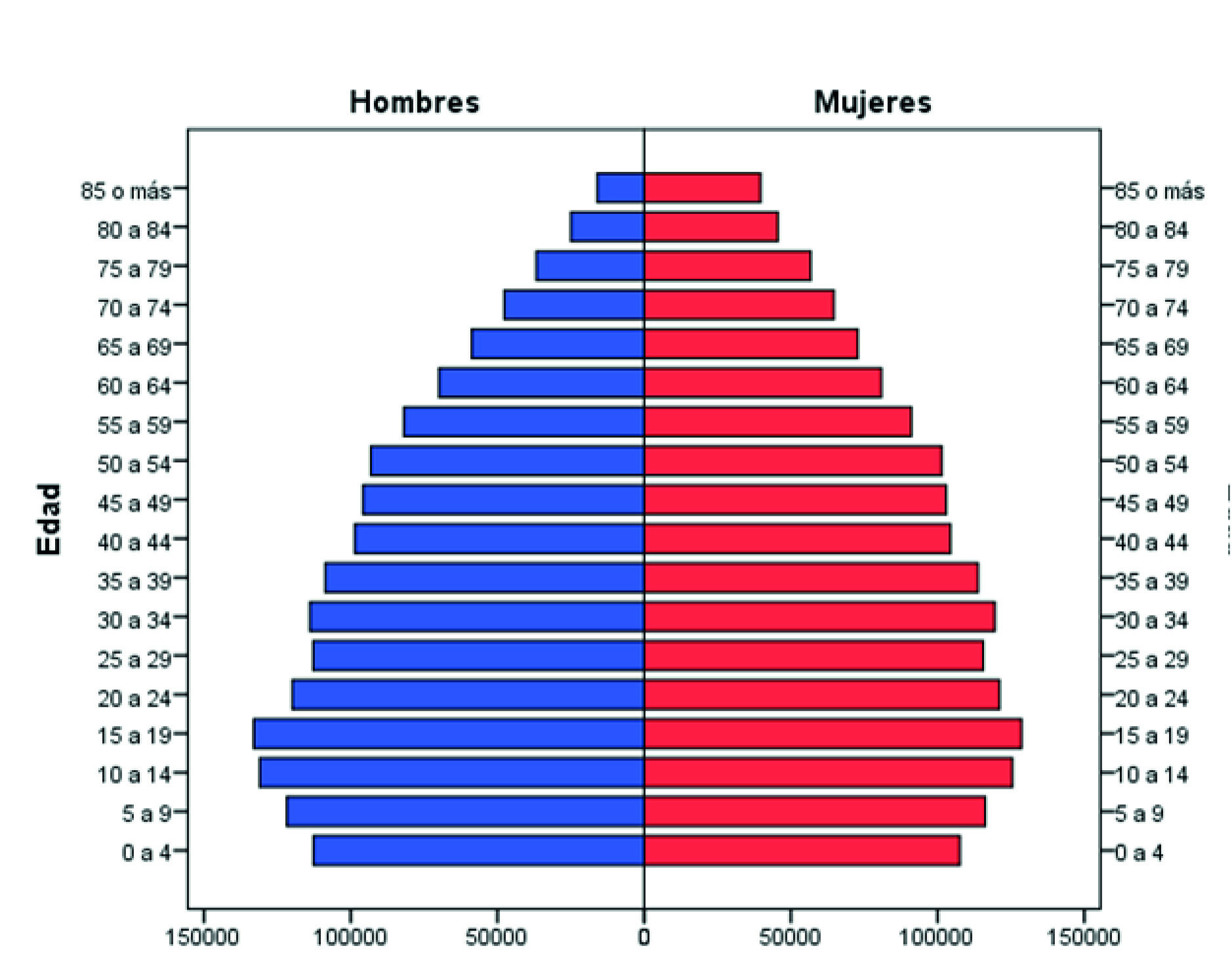
Uruguay es un país sudamericano con una superficie de 176,000 km2, que limita con Argentina y Brasil. Según el censo nacional de 2011, el país tiene una población de 3,286,314 de habitantes, étnicamente homogénea (91% autodeclarada de ascendencia europea occidental), y la población proyectada para 2017 era de 3,493,205 habitantes 6. La pirámide demográfica corresponde a una fase estacionaria de la transición demográfica y la población es estable en términos de comportamiento migratorio (Figura 1). La esperanza de vida al nacer era para ambos sexos 77.1 años en 2013 y alcanzó los 77.6 años en 2017 7. Aproximadamente un 95% de la población vive en áreas urbanas; la mitad vive en su capital, Montevideo y su área metropolitana.
Actualmente, Uruguay está clasificado como un país de altos ingresos con un IDH muy alto 8. La atención de la salud se lleva a cabo mediante instituciones privadas y servicios públicos gratuitos. El Sistema Nacional Integrado de Salud brinda una cobertura universal equitativa e integral bajo un plan único de beneficios.
El Registro Nacional de Cáncer de Uruguay
El Registro Nacional de Cáncer de Uruguay (RNCU) monitorea la incidencia de cáncer a nivel nacional desde 1991 a través de la búsqueda activa de casos. Además, el RNCU accede a todos los certificados de defunción del país y consigna las defunciones por cáncer, las que son vinculadas con su correspondiente registro de incidencia, cuando está disponible. Los casos cuya primera notificación es a través del certificado de defunción se buscan en forma retrospectiva en los servicios asistenciales a fin de completar los datos de incidencia.
Cada nuevo caso reportado al RNCU se chequea para detectar posibles registros duplicados y se codifica posteriormente de acuerdo con la Clasificación Internacional de Enfermedades de Oncología 3ed (ICD-O-3) 9 (la ICD-O-1 se utilizó hasta 2005). Se aplican las reglas de la IARC para primarios múltiples. Los procedimientos de control de calidad se realizan tanto manual como automáticamente a través de los programas de conversión y verificación IARC / IACR 10 y software propio del RNCU.
Métodos estadísticos
Se analizaron todos los casos incidentes de neoplasias invasivas recopilados por la NCRU durante los años 2013 a 2017 y todas las muertes por cáncer en el mismo período. Se calcularon las tasas de incidencia estandarizadas por edad (TIEE) y las tasas de mortalidad estandarizadas por edad (TMEE). Los años-persona en riesgo se estimaron mediante interpolación lineal y extrapolación de los datos nacionales del censo de 1996, 2004 y 2011 6,11,12. Las tasas estandarizadas por edad se calcularon mediante el método directo, utilizando la población estándar mundial 13. Las tasas se expresan por 100,000 personas-año.
Complementariamente. se estudiaron las tendencias de incidencia (2002-2017) y de mortalidad (1990-2017) para los sitios principales. Se obtuvo el porcentaje de cambio anual (PCA), que representa el aumento o la disminución porcentual promedio de las tasas de cáncer por año durante cada período de tiempo especificado. Se utilizaron modelos de regresión de Joinpoint para identificar puntos de cambio en las tendencias de mortalidad mediante el software de acceso público Joinpoint versión 4.7 del Programa de Investigación de Vigilancia del Instituto Nacional del Cáncer de EE. UU. 14,15. El número máximo de puntos de unión utilizados fue el recomendado por el software según el número de puntos de datos analizados 16. Los términos "aumento" o "disminución" se usaron solo cuando el PCA fue significativamente diferente de cero (p: <0.05 bilateral); de lo contrario, se utilizó el término "estable".
Resultados
Indicadores de calidad global
Los indicadores de calidad para los sitios de mayor incidencia se muestran en la Tabla 1.
Tabla 1 Indicadores de calidad para los sitios de mayor incidencia por sexo. 2013-2017
| Mujeres | Hombres | |||
|---|---|---|---|---|
| Sitio | DCO% | VM% | DCO% | VM% |
| Estómago | 15.0 | 73.1 | 13.2 | 78.3 |
| Colon y recto | 9.4 | 82.8 | 7.0 | 86.8 |
| Pulmón | 16.4 | 62.7 | 18.4 | 58.5 |
| Mama | 3.7 | 92.3 | - | - |
| Cervix | 2.5 | 94.3 | - | - |
| Próstata | - | - | 10.4 | 79.3 |
| Riñón | 7.73 | 78.2 | 9.5 | 78.8 |
| Todos los sitios excepto CPNM | 10.9 | 78.5 | 13 | 73.9 |
CPNM:Cáncer de piel no melanoma VM% Porcentaje de verificación morfológica DCO: Por su sigla en inglés): Unica evidencia certificado de defunción
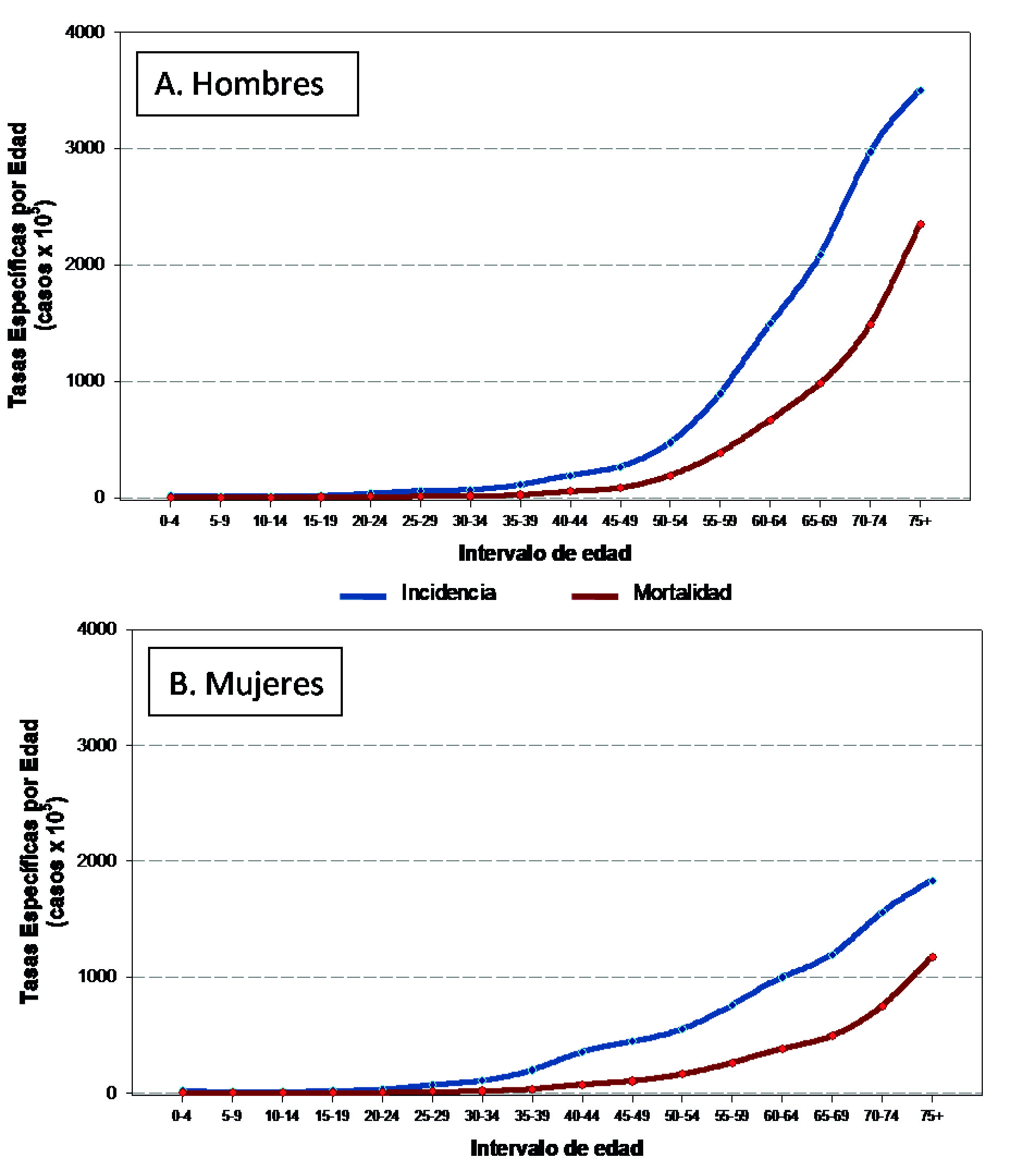
El porcentaje de casos con verificación morfológica para la totalidad de los sitios se mantuvo estable durante el período 2013-2017, siendo 82% en mujeres y 72% en hombres. La proporción de cánceres para los que no se obtuvo más información que el certificado de defunción (DCO) fue, durante todo el período, del 10.9% para las mujeres (disminuyó con el tiempo a 8.2% en 2017) y del 13.0% para los hombres (disminuyó a 10.6% en 2017). No se contaba con el dato de edad en 37 registros de incidencia (todos ellos DCO). El dato de sexo está presente en todos los casos registrados. La Figura 2 muestra las tasas específicas de incidencia y mortalidad por edad.
Incidencia
El RNCU registró 84,765 casos de cáncer diagnosticados en el período 2013-2017, de los cuales 14,629 fueron cánceres de piel no melanoma (CPNM). De los 70,136 casos restantes, el 48.8% eran mujeres. La edad media fue de 65 años para las mujeres y 67 para los hombres. Solo 471 (0.7%) de los casos ocurrieron en población menor de 15 años. La TIEE por 100,000 personas- año para todos los sitios (excluyendo CPNM) fue 238.5 para mujeres y 303.7 para hombres. (El número de casos y las tasas específicas para grupos de edad por sexo se presentan como material complementario).
Entre las mujeres, los cánceres más comunes fueron de mama (28.2%), colon y recto (13.0%), pulmón (5.9%), cuello uterino (4.5%) y tiroides (4.1%). Los cánceres más frecuentes en el sexo masculino fueron próstata (20.4%), pulmón (15.2), colon y recto (13.0%), vejiga (6.2%) y riñón (5.7%), representando el 60.0% de los casos. (Tabla 2, Figura 3)
Tabla 2 Incidencia de cáncer por localización y sexo. Uruguay. 2013-2017
| Topografía | Código ICD-10 | Mujeres | Hombres | ||||
|---|---|---|---|---|---|---|---|
| n | TC | TIEE | n | TC | TIEE | ||
| Cavidad oral y faringe | C00-C14 | 397 | 4.60 | 2.50 | 1,127 | 14.23 | 10.20 |
| Esófago | C15 | 405 | 4.69 | 2.12 | 783 | 9.89 | 6.26 |
| Estómago | C16 | 1,008 | 11.67 | 5.72 | 1,591 | 20.09 | 13.10 |
| Intestino delgado | C17 | 127 | 1.47 | 0.88 | 132 | 1.72 | 1.23 |
| Colon y recto | C18-C20 | 4,462 | 51.66 | 26.22 | 4,677 | 59.05 | 37.73 |
| Ano | C21 | 221 | 2.56 | 1.38 | 132 | 1.67 | 1.21 |
| Hígado | C22 | 190 | 2.20 | 1.11 | 473 | 5.97 | 4.08 |
| Vesícula y conductos biliares | C23-C24 | 674 | 7.80 | 3.70 | 445 | 5.62 | 3.33 |
| Páncreas | C25 | 1,606 | 18.60 | 8.35 | 1,408 | 17.78 | 11.28 |
| Cavidad nasal, oído y senos paranasales | C30-31 | 27 | 0.31 | 0.19 | 63 | 0.80 | 0.54 |
| Laringe | C32 | 105 | 1.22 | 0.69 | 624 | 7.88 | 5.50 |
| Pulmón y tráquea | C33-C34 | 2,003 | 23.19 | 13.58 | 5,461 | 68.94 | 45.91 |
| Otros órganos toráxicos | C38-C39 | 31 | 0.36 | 0.17 | 48 | 0.61 | 0.45 |
| Huesos y articulaciones | C40-C41 | 60 | 0.69 | 0.61 | 98 | 1.24 | 1.12 |
| Melanoma* | C43 | 658 | 7.62 | 4.83 | 701 | 8.85 | 6.06 |
| Mesotelioma | C45 | 23 | 0.27 | 0.14 | 37 | 0.47 | 0.30 |
| Sarcoma de Kaposi | C46 | 19 | 0.22 | 0.16 | 51 | 0.64 | 0.54 |
| Sarcomas | C47-C49 | 270 | 3.13 | 2.08 | 269 | 3.40 | 2.55 |
| Mama | C50 | 9,666 | 111.92 | 73.63 | 81 | 1.02 | 0.67 |
| Vulva | C51 | 219 | 2.54 | 1.21 | - | - | - |
| Vagina | C52 | 85 | 0.98 | 0.52 | - | - | - |
| Cervix uteri | C53 | 1,555 | 18.00 | 14.26 | - | - | - |
| Corpus uteri | C54 | 1,178 | 13.64 | 8.31 | - | - | - |
| Uterus (SE) | C55 | 218 | 2.52 | 1.25 | - | - | - |
| Ovario | C56 | 1,121 | 12.98 | 8.46 | - | - | - |
| Otros órganos genitales femeninos incluyendo placenta | C57-C58 | 95 | 1.10 | 0.52 | - | - | - |
| Pene y otros órganos genitales masculinos | C60, C63 | - | - | - | 173 | 2.18 | 1.44 |
| Próstata | C61 | - | - | - | 7,331 | 92.55 | 59.36 |
| Testículo | C62 | 666 | 8.41 | 1.44 | |||
| Riñón y pelvis renal | C64-C65 | 1,087 | 12.59 | 7.86 | 2,033 | 25.67 | 18.09 |
| Vejiga, uréter y uretra | C66-C68 | 692 | 8.01 | 3.77 | 2,210 | 27.90 | 17.40 |
| Ojos | C69 | 12 | 0.14 | 0.15 | 30 | 0.38 | 0.30 |
| Sistema nervioso central | C70-C72 | 549 | 6.36 | 4.22 | 625 | 7.89 | 6.24 |
| Tiroides | C73 | 1,413 | 16.36 | 13.85 | 303 | 3.83 | 3.25 |
| Linfoma de Hodgkin | C81 | 200 | 2.32 | 2.16 | 236 | 2.98 | 2.71 |
| Linfoma no Hodgkin | C82-85,C96 | 1,154 | 13.36 | 7.90 | 1,269 | 16.02 | 11.53 |
| Mieloma | C90 | 379 | 4.39 | 2.21 | 419 | 5.29 | 3.47 |
| Leucemia | C91-C95 | 652 | 7.55 | 5.24 | 775 | 9.78 | 7.37 |
| Otras enfermedades hematológicas | C96 | 367 | 4.25 | 2.18 | 362 | 4.57 | 2.88 |
| Sitio primario desconocido o mal definido | C76,C80 | 1,111 | 12.86 | 5.14 | 1,123 | 14.18 | 8.26 |
| Todos los sitios excepto CPNM | C00-C96 | 34,222 | 396.25 | 238.49 | 35,914 | 453.40 | 303.71 |
* Incluye 604 casos cutáneos y 54 extracutáneos en mujeres y 657 cutáneos y 44 extracutáneos en hombres, TC Tasa cruda por 100,000 personas-año, TIEE Tasa de incidencia estandarizada por edad (por la población mundial definida por Segi) por 100,000 personas-año. CPNM Cáncer de piel no melanoma.
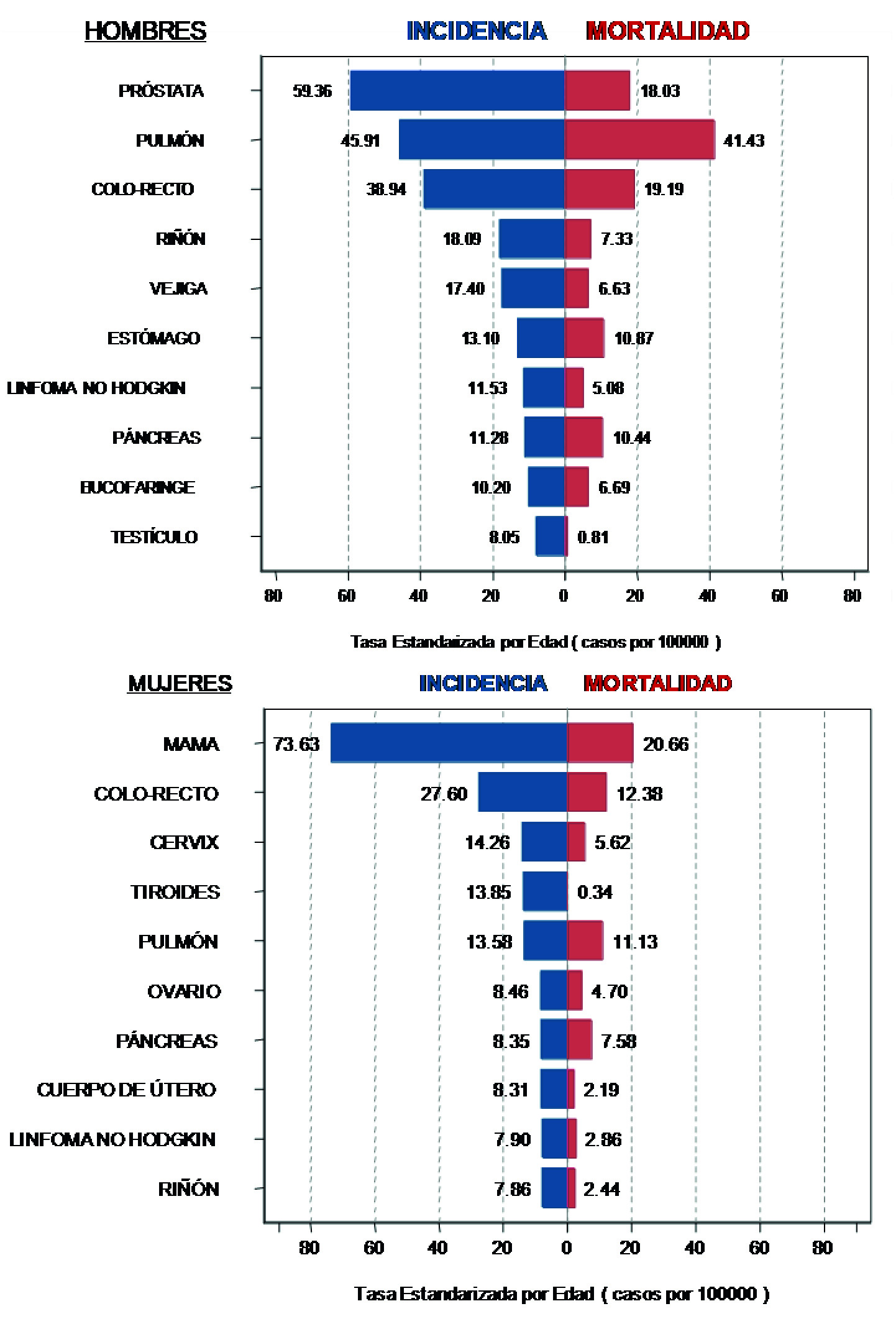
Figura 3 Tasas de incidencia y mortalidad estandarizadas por edad para los sitios más frecuentes por sexo. Uruguay. 2013-2017
Globalmente, excluyendo los cánceres CPNM, se observa que la incidencia se mantuvo estable entre 2002 y 2017 para ambos sexos. En los hombres, mientras que el cáncer de estómago, esófago y pulmón disminuyó, el cáncer de riñón, páncreas, tiroides y testicular y melanoma aumentó. La ruptura registrada en 2004 en las tendencias del melanoma es probablemente un artefacto debido a la mejora de la captura de datos. Para las mujeres, se observaron tendencias decrecientes en el cuello uterino, el estómago y el esófago, mientras que se observó un aumento marcado del cáncer de pulmón y riñón, cáncer de páncreas desde 2006 y tiroides hasta 2014, (aunque la incidencia de este cáncer se estabilizó en los años más recientes). (Tabla 3).
Tabla 3 Tendencias de incidencia (2002-2017) y mortalidad (1990-2017). Porcentaje de cambio anual obtenido del modelo de regresión de Joinpoint. Sitios seleccionados. Uruguay 2002-2017..
| Incidencia | ||||||
|---|---|---|---|---|---|---|
| Mujeres | Hombres | |||||
| Periodo | PCA | IC 95% | Periodo | PCA | IC 95% | |
| Esófago | 2002-2017 | -3.12* | -4.47;-1.74 | 2002-2017 | -4.16* | -5.48;-2.83 |
| Estómago | 2002-2017 | -1.48* | -2.38;-0.57 | 2002-2017 | -1.48* | -2.36;-0.59 |
| Colorrecto | 2002-2017 | 0.03 | -0.55;0.62 | 2002-2017 | 0,57 | -0.21;1.37 |
| Páncreas | 2002-2006 | -4.95 | -12.02;2.69 | 2002-2017 | 0.85* | .03;1.67 |
| 2006-2017 | 2.60* | 1.02;4.2 | ||||
| Pulmón | 2002-2017 | 3,15* | 2.39;3.91 | 2002-2017 | -1,36* | -1.87;-0.84 |
| Tiroides | 2002-2014 | 9.23* | 6.64;11.88 | 2002-2017 | 6.16* | 3.98;8.39 |
| 2014-2017 | -5.69 | -19.68;10.73 | ||||
| Melanoma | 2002-2017 | 2.40* | 0.81;4.02 | 2002-2004 | 18.90* | 2.01;38.57 |
| 2004-2017 | 1.38* | 0.72;2.04 | ||||
| Mama | 2002-2017 | -0.28 | -0.70;0.15 | N/A | ||
| Cervix | 2002-2017 | -2.31* | -2.91;-1.70 | N/A | ||
| Próstata | N/A | 2002-2004 | 13.41 | -6.1;36.98 | ||
| N/A | 2004-2017 | -0.64 | -1.53;0.27 | |||
| Testículo | N/A | 2002-2017 | 3.24* | 2.32;4.18 | ||
| Riñón | 2002-2017 | 3.04* | 1.89;4.19 | 2002-2017 | 2.61* | 1.84;3.37 |
| Vejiga | 2002-2017 | 0.34 | -1.43;2.13 | 2002-2017 | -0.16 | -1.03;0.73 |
| Todos los sitios excepto CPNM | 2002-2017 | 0.06 | -0.22;0.34 | 2002-2017 | -0.29 | -0.72;0.14 |
| Mortalidad | ||||||
| Mujeres | Hombres | |||||
| Periodo | PCA | IC 95% | Periodo | PCA | IC 95% | |
| Esófago | 1990-2017 | -2.05* | -2.58;-1.52 | 1990-2017 | -2.67* | -3.10;-2.23 |
| Estómago | 1990-2017 | -1.69* | -2.10;-1.27 | 1990-2017 | -1.58* | -1.98;-1.19 |
| Colorrecto | 1990-2017 | -0,52* | -0.77;-0.27 | 1990-2017 | 0,33* | 0.07;0.58 |
| Páncreas | 1990-2017 | 1.44* | 1.07;1.81 | 1990-2017 | 1.09* | 0.74;1.44 |
| Pulmón | 1990-2017 | 3,49* | 3.07;3.92 | 1990-2017 | -1,21* | -1.38;-1.04 |
| Tiroides | 1990-2017 | -1.91* | -3.51;-0.28 | 1990-2017 | 0.15 | -1.11;1.43 |
| Melanoma | 1990-2017 | 1.94* | 1.01;2.87 | 1990-2017 | 1.63* | 0.57;2.70 |
| Mama | 1990-2017 | -1.04* | -1.28;-0.80 | N/C | ||
| Cervix | 1990-1998 | 3,.5 | -0.41;7.25 | N/A | ||
| 1998-2017 | -2.16;-0.30 | |||||
| Próstata | N/A | 1990-2004 | 0,95* | 0.29;1.61 | ||
| N/A | 2004-2017 | -2,14* | -2.83;-1.44 | |||
| Testículo | N/A | 1990-2017 | -0.71 | -1.88;0.47 | ||
| Riñón | 1990-2017 | 0.83* | 0.08;1.58 | 1990-2017 | 1.33* | 0.82;1.84 |
| Vejiga | 1990-2017 | -0.15* | -0.86;-0.57 | 1990-2017 | -0.63* | -0.98;-0.27 |
| Todos los sitios excepto CPNM | 1990-2017 | -0.50* | -0.60;-0.40 | 1990-2017 | -0.71* | -0.79;-0.64 |
PCA Porcentaje de cambio anual, IC 95%: Intervalo de confianza del 95%, CPNM Cáncer de piel no melanoma *Significativamente distinto de 0, N/A No aplicable, N/C No calculado
Mortalidad
Durante el período de estudio, se informaron 40,382 muertes por cáncer. La tasa de mortalidad por cáncer fue mayor en hombres que en mujeres (TMEE 171 y 102 respectivamente). Los tumores de mama (18.5%), colorrecto (13.5%) y pulmón (9.4%) fueron los más frecuentes entre las mujeres y representaron el 42% de todas las muertes por cáncer, mientras que los de pulmón (22.5%), próstata (13.0%) y colorrecto (11.6%) fueron los más frecuentes en varones.
Globalmente, la mortalidad disminuyó de manera monótona desde 1990 para ambos sexos. Esto se debió principalmente en los hombres a un descenso constante de la mortalidad por cáncer de pulmón, estómago y, desde 2004, también de próstata. Para las mujeres, un aumento preocupante en la mortalidad por cáncer de pulmón (3.5% por año) es el hallazgo más importante. Se observaron tendencias decrecientes en mama, colon y recto. En el caso del cáncer de cuello uterino, después de una fase estable en la década de los noventa, la tendencia es descendente a partir de 1998. Las tendencias de mortalidad de los principales sitios se muestran en la Tabla 4.
Tabla 4 Mortalidad por cáncer por localización y sexo. Uruguay. 2013-2017
| Localización | Código ICD-10 | Mujeres | Hombres | ||||
|---|---|---|---|---|---|---|---|
| n | TC | TMEE | n | TC | TMEE | ||
| Cavidad Oral y Faringe | C00-C14 | 236 | 2.73 | 1.25 | 764 | 9.65 | 6.69 |
| Esófago | C15 | 361 | 4.18 | 1.72 | 726 | 9.17 | 5.67 |
| Estómago | C16 | 816 | 9.45 | 4.38 | 1373 | 17.33 | 10.87 |
| Intestino Delgado | C17 | 66 | 0.76 | 0.39 | 88 | 1.11 | 0.73 |
| Colorrecto | C18-C20 | 2,467 | 28.56 | 11.79 | 2,557 | 33.14 | 19.19 |
| Ano | C21 | 107 | 1.24 | 0.59 | 68 | 0.86 | 0.58 |
| Hígado | C22 | 170 | 1.97 | 0.94 | 407 | 5.14 | 3.38 |
| Vesícula y vías biliares | C23-C24 | 617 | 7.14 | 3.27 | 406 | 5.13 | 2.96 |
| Páncreas | C25 | 1514 | 17.53 | 7.58 | 1,316 | 16.61 | 10.44 |
| Cavidad nasal, oído y senos paranasales | C30-31 | 21 | 0.24 | 0.11 | 43 | 0.54 | 0.34 |
| Laringe | C32 | 42 | 0.49 | 0.24 | 419 | 5.29 | 3.40 |
| Pulmón y Tráquea | C33-C34 | 1,712 | 19.82 | 11.13 | 5,001 | 63.14 | 41.43 |
| Huesos y Articulaciones | C40-C41 | 30 | 0.35 | 0.25 | 53 | 0.67 | 0.61 |
| Melanoma | C43 | 191 | 2.21 | 1.12 | 242 | 3.06 | 1.89 |
| Mesotelioma | C45 | 20 | 0.23 | 0.12 | 39 | 0.49 | 0.29 |
| Sarcoma de Kaposi | C46 | 4 | 0.05 | 0.02 | 5 | 0.06 | 0.03 |
| Sarcomas | C47-C49, C38.0 | 149 | 1.73 | 0.96 | 157 | 1.98 | 1.39 |
| Mama | C50 | 3,393 | 39.29 | 20.66 | 34 | 0.43 | 0.27 |
| Vulva | C51 | 95 | 1.10 | 0.42 | - | - | - |
| Vagina | C52 | 54 | 0.63 | 0.29 | - | - | - |
| Cervix | C53 | 704 | 8.15 | 6.62 | - | - | - |
| Cuerpo de utero | C54 | 402 | 4.65 | 2.19 | - | - | - |
| Utero SE | C55 | 161 | 1,86 | 0,76 | - | - | - |
| Ovario | C56 | 742 | 8.59 | 4.70 | - | - | - |
| Otros órganos genitales femeninos (incluida la placenta) | C57-C58 | 78 | 0.88 | 0.35 | - | - | - |
| Pene y otros órganos genitales masculinos | C60, C63 | - | - | - | 65 | 0.82 | 0.45 |
| Prostata | C61 | - | - | - | 2,868 | 36.21 | 18.03 |
| Testículo | C62 | - | - | - | 72 | 0.91 | 0.81 |
| Riñón y Pelvis Renal | C64-C65 | 442 | 5.12 | 2.44 | 925 | 11.68 | 7.33 |
| Vejiga, ureter and uretra | C66-C68 | 307 | 3.55 | 1.27 | 964 | 12.17 | 6.63 |
| Ojos | C69 | 6 | 0.07 | 0.07 | 10 | 0.13 | 0.08 |
| Sistema Nervioso Central | C70-C72 | 470 | 5.44 | 3.24 | 548 | 6.92 | 5.16 |
| Tiroides | C73 | 69 | 0.80 | 0.34 | 43 | 0.54 | 0.32 |
| Linfoma de Hodgkin | C81 | 47 | 0.54 | 0.39 | 53 | 0.67 | 0.54 |
| Linfoma No Hodgkin | C82-85,C96 | 542 | 6.28 | 2.86 | 640 | 8.08 | 5.08 |
| Mieloma | C90 | 303 | 3.51 | 1.46 | 319 | 4.03 | 2.43 |
| Leucemia | C91-C95 | 481 | 5.57 | 2.79 | 535 | 6.75 | 4.24 |
| Otras enfermedades hematologicas | C96 | 211 | 2.44 | 0.84 | 209 | 2.64 | 1.49 |
| Sitio primario desconocido o mal definido | C76,C80 | 1024 | 11.86 | 4.57 | 1026 | 12.95 | 7.39 |
| Todos los sitios excepto CPNM | C00-C96 | 18235 | 211.14 | 102.08 | 22147 | 279.60 | 170.99 |
TC Tasa cruda por 100,000 personas-año, TMEE Tasa de mortalidad estandarizada por edad (Población mundial definida por Segi) por 100,000 personas-año. CPNM cáncer de piel no melanoma.
Discusión
Cáncer de mama femenino
El cáncer de mama es, según estimaciones de la IARC 2, el cáncer más frecuentemente diagnosticado entre las mujeres (excluyendo el CPNM) en 160 de 185 países. En cuanto a la mortalidad, si bien el cáncer de mama ocupa el primer lugar en muertes por cáncer de mujeres en la mayoría de los países, es superado por el cáncer de cuello uterino en casi una cuarta parte de las naciones (aquellas con menor grado de desarrollo) y por el cáncer de pulmón en varias de las naciones. países más desarrollados 2.
En Uruguay, en las mujeres, el cáncer de mama es, por lejos, la neoplasia maligna más comúnmente diagnosticada y la primera causa de muerte por cáncer. Como se mostró anteriormente, la incidencia se mantiene estable desde principios de la década de 2000 17. Las tendencias de mortalidad muestran una disminución significativa de más del 1% por año entre 1990 y 2017 (Tabla 3).
En el período 2013-2017; 9,666 mujeres fueron diagnosticadas con cáncer de mama invasivo (TIEE 73.63) y 3,393 murieron debido a la enfermedad (TMEE 20.66).
Aunque aún no se ha implementado un programa formal de cribado del cáncer de mama, hay directrices a nivel nacional para la detección temprana del cáncer de mama 18, amplio acceso a la mamografía y algunas medidas de apoyo como un día libre remunerado en el trabajo para realizar la prueba sin costo para las mujeres entre 50 y 69 años se otorgan a todas las mujeres en el país. Por otro lado, el acceso a la cirugía y los tratamientos oncológicos (incluida la radiación, la quimioterapia y el bloqueo her2 cuando sea necesario) son proporcionados por los sistemas de salud públicos y privados.
Casi el 70% de los casos para los que se dispone de información sobre el estadio, se diagnosticaron en estadio temprano (TNM I o II) 19.
Cáncer de próstata
En Uruguay, el cáncer de próstata es el cáncer diagnosticado con mayor frecuencia entre los hombres y ocupa el tercer lugar en mortalidad, dada la supervivencia potencialmente larga de estos pacientes. Las tasas de incidencia son estables desde 2004. Un aumento no significativo de las tasas de incidencia antes de ese período puede atribuirse principalmente a mejoras en la captación de casos. Se observa una disminución sostenida de la mortalidad por cáncer de próstata a partir de 2004, lo que podría reflejar un mejor control de la enfermedad y la disponibilidad de tratamientos más eficaces.
Cáncer de pulmón
En Uruguay, el cáncer de pulmón es el segundo tipo de cáncer más frecuente en el sexo masculino y la primera causa de muerte por cáncer en este sexo. Si bien la incidencia en hombres ha disminuido a lo largo de las últimas décadas 20, ha aumentado drásticamente entre las mujeres. El hecho antes mencionado es probablemente una consecuencia del retraso en la adquisición del hábito de fumar en las mujeres en comparación con los hombres 21. Entre las mujeres, el cáncer de pulmón es actualmente el quinto cáncer más común (después del cáncer de mama, colorrectal, de cuello uterino y de tiroides) y ha sido la tercera causa principal de mortalidad por cáncer en los últimos años 17. Un análisis previo de las tendencias de la incidencia del cáncer de pulmón en Uruguay ha mostrado efectos de cohorte en ambos sexos e indica que se espera que las tasas de incidencia de cáncer de pulmón en los hombres uruguayos continúen disminuyendo, mientras que en las mujeres se espera que aumenten aún más hasta alrededor de 2035 21,22.
En 2004, Uruguay ratificó el Convenio Marco de la OMS para el Control del Tabaco (CMCT). A partir de entonces, se implementó una serie sin precedentes de estrictas medidas de control del tabaco: la primera prohibición de fumar en lugares públicos cerrados en América Latina, las advertencias pictóricas más grandes del mundo (80% del frente y la parte posterior de los paquetes de cigarrillos), la primera prohibición de marcas diferenciadas, junto con una serie de aumentos de los impuestos especiales sobre el tabaco 23.
Cáncer colorrectal
Según estimaciones de la IARC, en 2020 se diagnosticaron 1,931,590 casos de cáncer colorrectal en todo el mundo y murieron 935,173 personas a causa de este cáncer 2. Es una enfermedad fuertemente correlacionada con el Índice de Desarrollo Humano 24.
En Uruguay, entre 2013 y 2017, se diagnosticaron 1,828 nuevos casos en promedio por año (ambos sexos) y murieron 1,005 personas.
Para los hombres representa la tercera neoplasia más frecuente y para las mujeres la segunda tanto en incidencia como en mortalidad.
Como se informó anteriormente 17, en la presente actualización la incidencia de cáncer colorrectal se mantuvo estable para ambos sexos. En un análisis reciente de grupos de edad, encontramos fuertes tendencias crecientes para hombres y mujeres de 40 a 49 años (PCA 3.1 y 2.6 respectivamente) 25. Esos hallazgos están alineados con la tendencia creciente observada en la incidencia de cáncer colorrectal entre los adultos jóvenes en otros entornos de alta incidencia 26,27.
La mortalidad, en cambio, presenta tendencias divergentes, aumentando levemente para los hombres (PCA 0.3%) y disminuyendo para las mujeres (PCA -0.5%).
Varios factores de riesgo conocidos, como la obesidad, la ingesta elevada de carnes rojas, el bajo consumo de fibra dietética y un estilo de vida sedentario presentan una alta prevalencia en la población uruguaya 28. Aunque han existido esfuerzos de diagnóstico y detección precoz durante varios años 29, más recientemente se lanzaron las Guías Nacionales para unificar criterios, mejorar la adherencia y la eficacia 30.
Cáncer de cuello uterino
El cáncer de cuello uterino está altamente correlacionado con la pobreza y la desigualdad. Uruguay se ubica internacionalmente en el tercer quintil y presenta la segunda tasa más baja de incidencia y mortalidad de América del Sur, después de Chile 2.
Es el tercer cáncer más diagnosticado en mujeres uruguayas, solo superado por mama y colorrecto, ocupando el quinto lugar en mortalidad.
A diferencia de la mayoría de los tumores, que afectan fundamentalmente a las personas mayores, más de la mitad de las mujeres diagnosticadas con cáncer de cuello uterino son menores de 50 años.
Las tasas de incidencia estandarizadas por edad en Uruguay disminuyen un 2.3% por año. Mientras tanto, las tasas de mortalidad disminuyeron a lo largo del siglo XXI en un 1.2% anual 31.
Un programa de prevención del cáncer de cuello uterino basado en la prueba de Papanicolaou está activo desde 1994; pero solo en 2006 se expandió a nivel nacional. También se implementaron varias estrategias (análogas a las descritas anteriormente para el cáncer de mama) para mejorar el acceso a las pruebas de detección 32.
Desde 2009, la vacuna tetravalente del virus del papiloma humano (VPH) está disponible en el país. En 2013 pasó a ser gratuito y se administró bajo prescripción médica a niñas de 11 a 12 años. En 2019 se inició la vacunación de niños del mismo grupo de edad. Actualmente, se administran dos dosis de la vacuna tetravalente con seis meses de diferencia dentro del programa de vacunación regular 33, 34.
Cáncer de estómago
La incidencia de cáncer de estómago ha disminuido tanto en hombres como en mujeres, de manera similar a lo que sucedió en el resto del mundo, principalmente en los países desarrollados, desde mediados del siglo XX. Inicialmente, esta disminución se atribuyó a cambios en la conservación de los alimentos, mientras que las variaciones actuales se atribuyen principalmente al tratamiento temprano de las infecciones por Helycobacter pylori35,36. Sin embargo, este cáncer todavía ocupa un lugar destacado en la incidencia y la mortalidad entre los varones uruguayos y se deben impulsar más esfuerzos de prevención.
Riñón
Se ha observado un aumento alarmante del cáncer de riñón en todo el mundo, especialmente en América del Norte, Europa y algunos países asiáticos 37. Este aumento se ha atribuido en parte al sobrediagnóstico 38. Sin embargo, una fracción importante del riesgo (25% según estudios europeos) es atribuible a la obesidad y el sobrepeso, que han aumentado en casi todo el mundo.
En Uruguay, las tasas de incidencia de cáncer de riñón estandarizadas por edad muestran un crecimiento significativo y sostenido, tanto en hombres (aumento del 2.6% por año) como en mujeres (3.0% por año).
Tiroides
En las últimas décadas, se han reportado incrementos notables en las tasas de incidencia de cáncer de tiroides, especialmente en mujeres, en todo el mundo. Esos aumentos se deben principalmente al diagnóstico de carcinomas papilares pequeños. No obstante, las tasas de mortalidad siguen siendo bajas y estables en todo el mundo. Los hallazgos antes mencionados llamaron la atención sobre el efecto potencial del sobrediagnóstico y, en los últimos años, han provocado un retroceso en las prácticas de detección agresivas. En consecuencia, en los últimos años se describió una desaceleración e incluso una estabilización de las tendencias de incidencia en varios países 39,40.
En Uruguay, la incidencia de cáncer de tiroides muestra el mayor aumento en hombres entre 2002 y 2017 (PCA: +6.16). En las mujeres, después de un largo período de tasas de incidencia crecientes (PCA: +9.23) parecen estabilizarse durante los últimos tres años (2015-2017). Se debe dar seguimiento a un cambio tan dramático en las tendencias. Si bien no se puede descartar por completo un efecto artefactual, debido al corto período analizado, el comportamiento similar observado en otras regiones podría estar indicando el comienzo de un verdadero cambio en las tendencias.
Limitaciones y fortalezas
La principal fortaleza de este estudio es que presenta datos de buena calidad a nivel de país. De hecho, el Registro Nacional de Cáncer de Uruguay (RNCU) cubre a toda la población del país (casi 3 millones y medio de habitantes) y ha publicado sus datos en los dos últimos volúmenes de CI5 (X y XI) con una clasificación de nivel A en cuanto a indicadores de calidad de datos 41,42. El registro ha estado operativo durante casi tres décadas y está mejorando continuamente sus procesos. Sin embargo, ciertos indicadores como la proporción de casos de DCO deberían mejorarse para sitios específicos.
Conclusiones
Uruguay tiene un perfil epidemiológico mixto con respecto al cáncer: las tasas de incidencia (todos los sitios combinados ambos sexos) están cerca de los valores promedio de los países con muy alto IDH, pero algunos cánceres como el cuello uterino en las mujeres y el estómago y el esófago en los hombres aún ocupan un lugar importante. Los cánceres de mama, próstata, pulmón y colorrecto abarcan aproximadamente la mitad de los casos incidentes.
Existen varios desafíos con respecto al control del cáncer en Uruguay: en las mujeres, las tasas de mortalidad por cáncer de mama se ubican en el primer quintil a nivel mundial según estimaciones de Globocan 2020, el cáncer de cuello uterino aún muestra altas tasas y la incidencia y la mortalidad por cáncer de pulmón aumentan en promedio más del 3% por año. En los hombres: aunque las tasas de incidencia y mortalidad por cáncer de pulmón hayan disminuido, sigue siendo la primera causa de muerte por cáncer, la mortalidad por cáncer de próstata es una de las más altas de la región y las tasas de incidencia y mortalidad por cáncer colorrectal se encuentran entre las más altas del mundo.
Agradecimientos:
Agradecemos la invaluable ayuda y apoyo de la Sra. Silvia Robaina.
REFERENCIAS
1. Bray F. The evolving scale and profile of cancer worldwide: much ado about everything. Cancer Epidemiol Biomarkers Prev. 2016; 25(1): 3-5. doi:10.1158/1055-9965.EPI-15-1109 [ Links ]
2. Ferlay J, Ervik M, Lam F, Colombet M, Mery L, Piñeros M, et al. Cancer today. Global Cancer Observatory: Cancer Today. Lyon, France: International Agency for Research on Cancer. 2020. Cited: 2021 May 15. Available from: http://gco.iarc.fr/today/home. [ Links ]
3. Sung H, Ferlay J, Siegel RL, Laversanne M, Soerjomataram I, Jemal A, et al. Global Cancer Statistics 2020: GLOBOCAN Estimates of Incidence and Mortality Worldwide for 36 Cancers in 185 Countries. CA Cancer J Clin. 2021;71(3):209-49. doi: 10.3322/caac.21660. [ Links ]
4. Rofman R, Amarante V, Apella I, editores. Cambio demográfico y desafíos económicos y sociales en el Uruguay del siglo XXI. CEPAL, Naciones Unidas; 2016. Cited: 2021 Jun 14. Available from: http://repositorio.cepal.org/handle/11362/39862. [ Links ]
5. Ministerio de Salud. Estadísticas Vitales. Cited: 2021 Jun 14. Available from: http://www.msp.gub.uy/EstVitales/#services. [ Links ]
6. Instituto Nacional de Estadística. Censos 2011. 2012 Cited: 2021 Jul 14. Available from: http://www.ine.gub.uy/censos-2011. [ Links ]
7. The World Bank. Life expectancy at birth, total (years) - Uruguay. Cited 2021 Jul 1. Available from: https://data.worldbank.org/indicator/SP.DYN.LE00.IN?locations=UY. [ Links ]
8. UNDP. Human Development Reports. El Índice de Desarrollo Humano (IDH). Cited: 2021 Dec 15. Available from: http://hdr.undp.org/en/content/human-development-index-hdi [ Links ]
9. Percy C, Fritz A, Jack A, Shanmugarathan S, Sobin L, Parkin DM, et al. International Classification of Diseases for Oncology. 3rd ed. Geneva: World Health Organization; 2000. [ Links ]
10. Ferlay J, Burkhard C, Whelan S, Parkin DM. Check and conversion programs. 2018. Cited 2020 Jun 29; Available from: http://www.iacr.com.fr/index.php?option=com_content&view=article&id=72:iarccrgtools&catid=68&Itemid=445. [ Links ]
11. Instituto Nacional de Estadística. Censos 1963-1996. 1997. Cited: 2021 Jun 14. Available from: http://www.ine.gub.uy/web/guest/censos-1963-1996. [ Links ]
12. Instituto Nacional de Estadística. Censo 2004 Fase I. 2005. Cited: 2020 Oct 14. Available from: http://www.ine.gub.uy/web/guest/censo-2004-fase-i. [ Links ]
13. Segi M. Cancer mortality for selected sites in 24 countries (1950-57). Department of Public Health, Tohoku University of Medicine, Sendai, Japan. 1960. [ Links ]
14. Kim HJ, Fay MP, Feuer EJ, Midthune DN. Permutation tests for joinpoint regression with applications to cancer rates. Stat Med. 2000; 19(3): 335-51. [ Links ]
15. National Cancer Institute. Statistical Methodology and Applications Branch, Survilliance Research Program. Joinpoint Regression Program, Ver 4.7.0.0. Bethesda, Maryland, Estados Unidos; 2019. [ Links ]
16. NIH; National Cancer Institute. Number of Joinpoints. Cited: 2021 Sep 28. Available from: https://surveillance.cancer.gov/help/joinpoint/setting-parameters/method-and-parameters-tab/number-of-joinpoints [ Links ]
17. Garau M, Musetti C, Alonso R, Barrios E. Trends in cancer incidence in Uruguay:2002 - 2015. Colomb Med (Cali). 2019; 50(4): 224-38. doi: 10.25100/cm.v50i4.4212 [ Links ]
18. Ministerio de Salud Pública. Guía de práctica clínica de detección temprana del cáncer de mama. Tamizaje y diagnótico precoz; 2015. Available from: https://www.gub.uy/ministerio-salud-publica/sites/ministerio-salud-publica/files/documentos/publicaciones/Iniciativas%20sanitarias%20%28guia%20deteccion%20cancer%20mama%29.pdf [ Links ]
19. Barrios E, Garau M. Cáncer: magnitud del problema en el mundo y en Uruguay, aspectos epidemiológicos. Anal Fac Med. 2017; 4(1): 9-46. doi: 10.25184/anfamed2017.4.1.2. [ Links ]
20. De Stefani E, Fierro L, Barrios E, Ronco A. Cancer mortality trends in Uruguay 1953-1991. Int J Cancer. 1994; 56(5): 634-9. doi: 10.1002/ijc.2910560505 [ Links ]
21. Lopez A, Collishaw N, Piha T. A descriptive model of the cigarette epidemic in developed countries. Tob Control. 1994; 3(3): 242-7. doi: 10.1136/tobaccocontrol-2011-050294 [ Links ]
22. Alonso R, Piñeros M, Laversanne M, Musetti C, Garau M, Barrios E, et al. Lung cancer incidence trends in Uruguay 1990-2014: An age-period-cohort analysis. Cancer Epidemiol. 2018; 55: 17-22. doi: 10.1016/j.canep.2018.04.012 [ Links ]
23. Gonzalez MF, Barbero PM. El control del tabaco en Uruguay en perspectiva histórica. Ministerio de Salud Pública. 2020. Available from: http://cardiosalud.org/wp-content/uploads/2020/02/El_control_del_tabaco_en_Uruguay_web_final.pdf. [ Links ]
24. Arnold M, Sierra MS, Laversanne M, Soerjomataram I, Jemal A, Bray F. Global patterns and trends in colorectal cancer incidence and mortality. Gut. 2017;66(4):683-91. doi:10.1136/gutjnl-2015-310912 [ Links ]
25. Musetti C, Garau M, Alonso R, Piñeros M, Soerjomataram I, Barrios E. Colorectal cancer in young and older adults in Uruguay: Changes in Recent Incidence and Mortality Trends. Int J Environ Res Public Health. 2021;18. doi:10.3390/ijerph18158232 [ Links ]
26. Siegel RL, Torre LA, Soerjomataram I, Hayes RB, Bray F, Weber TK, et al. Global patterns and trends in colorectal cancer incidence in young adults. Gut. 2019; 68(12):2179-85 [ Links ]
27. Vuik FE, Nieuwenburg SA, Bardou M, Lansdorp-Vogelaar I, Dinis-Ribeiro M, Bento MJ, et al. Increasing incidence of colorectal cancer in young adults in Europe over the last 25 years. Gut. 2019; 68(10):1820-6 [ Links ]
28. PPNET, Ministerio de Salud Pública. Second national survey un risk factors for non-communicable diseases - STEPS Methodology. STEPS Collection. 2013. Available from: https://extranet.who.int/ncdsmicrodata/index.php/catalog/628 [ Links ]
29. Fenocchi E, Martínez L, Tolve J, Montano D, Rondán M, Parra-Blanco A, et al. Screening for colorectal cancer in Uruguay with an immunochemical faecal occult blood test: European Journal of Cancer Prevention. 2006; 15(5):384-90. doi: 10.1097/00008469-200610000-00002 [ Links ]
30. Ministerio de Salud Pública. Guía de práctica clínica de tamizaje de cáncer colo rectal. 2018. Cited: 2021 Jul 23. Available from: https://www.gub.uy/ministerio-salud-publica/sites/ministerio-salud-publica/files/documentos/publicaciones/Gu%C3%ADa%20para%20el%20tamizaje%20del%20c%C3%A1ncer%20colo-rectal.pdf [ Links ]
31. Comisión Honoraria de Lucha contra el Cáncer (CHLCC). Resumenes estadisticos. Periodo 2014-2018. 2021. Cited: 2021 Jul 23. Available from: https://www.comisioncancer.org.uy/Ocultas/RESUMENES-ESTADISTICOS-Periodo-2013-2017-uc264 [ Links ]
32. Ministerio de Salud Pública. MSP aprobó reducción a dos dosis de vacuna HPV. Ministerio de Salud Pública; 2017. Cited 2021 Jul 23. Available from: https://www.gub.uy/ministerio-salud-publica/comunicacion/noticias/msp-aprobo-reduccion-dos-dosis-de-vacuna-hpv. [ Links ]
33. Nozar DMF, Briozzo L. Cáncer de cuello uterino en Uruguay. Controversias en la prevención. Rev Med Uruguay. 2017;33(1):64-70. [ Links ]
34. González V, Holcberg M, Díaz A, Duarte B, Deragón J, Duarte J, et al. Vacuna HPV: ¿la recomiendan los pediatras de diferentes prestadores de salud en Montevideo? Arch Pediatr Urug. 2021; 92(1):10. doi: 10.31134/ap.92.1.13. [ Links ]
35. Balakrishnan M, George R, Sharma A, Graham DY. Changing Trends in Stomach Cancer Throughout the World. Curr Gastroenterol Rep. 2017; 19(8): 36. doi: 10.1007/s11894-017-0575-8 [ Links ]
36. Rawla P, Barsouk A. Epidemiology of gastric cancer: global trends, risk factors and prevention. Prz Gastroenterol. 2019; 14(1):26-38. doi: 10.5114/pg.2018.80001. [ Links ]
37. Znaor A, Lortet-Tieulent J, Laversanne M, Jemal A, Bray F. International variations and trends in renal cell carcinoma incidence and mortality. Europ Urol. 2015; 67(3): 519-30. doi: 10.1016/j.eururo.2014.10.002 [ Links ]
38. Znaor A, Laversanne M, Bray F. Less overdiagnosis of kidney cancer? an age-period-cohort analysis of incidence trends in 16 populations worldwide. Int J Cancer. 2017; 141(5): 925-932. doi: 10.1002/ijc.30799. [ Links ]
39. Powers AE, Marcadis AR, Lee M, Morris LGT, Marti JL. Changes in Trends in Thyroid Cancer Incidence in the United States, 1992 to 2016. JAMA. 2019; 322(24): 2440. doi: 10.1001/jama.2019.18528 [ Links ]
40. Li M, Maso LD, Vaccarella S. Global trends in thyroid cancer incidence and the impact of overdiagnosis. Lancet Diab Endocrinol. 2020; 8(6): 468-70. doi: 10.1016/S2213-8587(20)30115-7 [ Links ]
41. Forman D, Bray F, Brewster DH, Gombe Mbalawa C, Kohler B, Piñeros M, et al. Cancer Incidence in Five Continents, Vol. X. Lyon, France: International Agency for research on Cancer; 2014. (IARC Scientific publication N°164). [ Links ]
42. Bray F, Colombet M, Mery L, Piñeros M, Znaor A, Zanetti R, et al., editors. Cancer Incidence in Five Continents, Vol. XI. Lyon: International Agency for Research on Cancer; 2017. [ Links ]
Recibido: 30 de Julio de 2021; Revisado: 14 de Septiembre de 2021; Aprobado: 23 de Noviembre de 2021











 texto em
texto em