Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Colombia Médica
On-line version ISSN 1657-9534
Colomb. Med. vol.53 no.1 Cali Jan./Mar. 2022 Epub Mar 30, 2022
https://doi.org/10.25100/cm.v53i1.5082
Articulo original
Tendencias en la supervivencia al cáncer a largo plazo en Cali, Colombia: 1998-2017
1 Registro Poblacional de Cáncer, Cali, Colombia
2 Universidad del Valle, Facultad de Salud, Escuela de Medicina, Departamento de Patología, Cali, Colombia
3 Hospital Universitario del Valle “Evaristo García”, Cali, Colombia
4 Secretaría de Salud Pública, Cali, Colombia.
5 Universidad del Valle, Facultad de Salud, Escuela de Medicina, Departamento de Otolaringología, Cali, Colombia.
6 International Agency for Research on Cancer, Cancer Surveillance Section, Lyon, Francia
Antecedentes:
La supervivencia del cáncer es un indicador de la eficacia de los servicios oncológicos que refleja la supervivencia de todos los pacientes con cáncer de la población, independientemente del nivel socioeconómico y las características de la enfermedad.
Objetivo:
Realizar una estimación actualizada de la supervivencia de los pacientes registrados en el Registro Poblacional de Cáncer de Cali durante 1998-2017. Como segundo objetivo, los resultados se compararán con los reportados por el estudio CONCORD para los cánceres priorizados por el actual Plan Decenal de Control del Cáncer de Colombia, 2012-2021.
Métodos:
Los casos de cáncer en adultos (15 a 99 años) para nueve tipos de cáncer diagnosticados entre 1998 y 2017, con seguimiento hasta 2018, se obtuvieron del RPCC. Las estimaciones de supervivencia neta (NS) estandarizada por edad a 5 años se estimaron utilizando el método de Pohar-Perme. Los resultados del periodo 1995-2014 se compararon con los obtenidas por el estudio CONCORD para las siguientes localizaciones: estómago (C16), mama (C50), cuello uterino (C53), próstata (C61) y pulmón (C33-34).
Resultados:
La SN-5a para los cánceres de mama y próstata mejoró diez puntos porcentuales hasta 2007 (SN=70.8 a 81.1 para mama y NS=79.9 a 90.2 para próstata) y se mantuvo estable durante 2008-2017. Para el cáncer de cuello uterino fue 53% y permaneció estable durante dos décadas. Para el cáncer de estómago y el cáncer de pulmón, la SN-5años fue inferior al 25%. Para cáncer colorrectal las estimaciones de supervivencia aumentaron de 37.9% en 1998-2002 a 54.8% en 2013-2017. En comparación con estimaciones anteriores de supervivencia a 5 años de casos diagnosticados en 2010-2014, las estimaciones de este estudio son significativamente más altas que las obtenidas por CONCORD-3. Para la década 1995-2009 no hubo diferencia.
Conclusión:
La actualización periódica del estado vital y la fecha de último contacto reduce el sesgo en las estimaciones de supervivencia en los registros de cáncer de base poblacional que hacen seguimiento pasivo.
Palabras clave: Cali; Cancer; Colombia; bias; net survival; epidemiology; cancer, led bias,
Background:
Population-based cancer survival is an indicator of the effectiveness of cancer services that reflects the survival of all cancer patients in the population, regardless of socioeconomic status and disease characteristics.
Aim:
Provision of an up-to-date survival estimate of patients recorded within Cali Population Cancer Registry (RPCC) in 1998-2017. As a second objective, results will be compared with those reported by the CONCORD study for cancers prioritized by the current Ten-Year Cancer Control Plan of Colombia, 2012-2021.
Methods:
Adult cancer cases (aged 15 to 99 years) for nine cancer types diagnosed between 1998 and 2017, with follow-up to 2018, were obtained from the RPCC. The 5-year age-standardized net survival estimates (NS) were estimated using the Pohar-Perme. The results for the period 1995- 2014 were compared with those reported by the CONCORD study for the following locations: stomach (C16), breast (C50), cervix (C53), prostate (C61), and lung (C33-34).
Results:
Five-year survival estimates for breast and prostate cancers improved ten percentage points through 2007 (70.8 to 81.1 for breast and 79.9 to 90.2 for prostate) and remained stable during 2008-2017. For cervical cancer, survival estimates has remained stable for the last two decades at 53%. For stomach cancer and lung cancer, five-year NS was lower than 25% over the study period. For colorectal cancer, survival estimates increased from 37.9% in 1998-2002 to 54.8% in 2013-2017. Compared to previous 5-year survival estimates of cases diagnosed in 2010-2014, the estimates in this study are significantly higher than those obtained by CONCORD. Survival estimates of patients diagnosed in 1995-2009 showed no difference to CONCORD study.
Conclusions:
Periodic update of vital status and date of last contact reduces bias in survival estimates in population-based cancer registries with passive follow-up.
Keywords: Cali; Cancer; Colombia; bias; net survival; epidemiology; cancer, led bias
Contribución del estudio
| 1) ¿Por qué se realizó este estudio? |
| Proporcionar la supervivencia neta estandarizada por edad más reciente para los 9 principales cánceres del Registro Poblacional de Cáncer de Cali (RPCC) diagnosticados entre 1998 y 2017 utilizando metodologías estándar. Comparar las estimaciones actualizadas de supervivencia con las divulgados previamente por el RPCC y el estudio CONCDORD para los cánceres priorizados por el actual Plan Decenal para el Control del Cáncer en Colombia, 2011-2020. |
| 2) ¿Cuáles fueron los resultados más relevantes del estudio? |
| Avance significativo en la supervivencia de pacientes con cáncer colorrectal y neoplasias hematolinfoides. Por otro lado, la supervivencia se ha mantenido estable para los cánceres con actividades de tamización (mama, próstata y cuello uterino). La supervivencia al cáncer de pulmón y estómago fue inferior al 25%. Las estimaciones de supervivencia del periodo 2010-2014 actualizadas por el RPCC-IARC en 2021 fueron significativamente más altas que las obtenidas por CONCORD-3. Para la década 1995-2009 no hubo diferencia. |
| 3¿Qué aportan estos resultados? |
| Indicadores de supervivencia que se pueden utilizar para monitorear y evaluar el programa nacional de control del cáncer, incluido el actual Plan Decenal para el Control del Cáncer de Colombia y otras iniciativas como la iniciativa City Cancer Challenge. Evidencia de subestimación de la supervivencia en los registros de cáncer de base poblacional que cuentan con notificación oportuna de mortalidad con seguimiento pasivo insuficiente. |
Introducción
La carga del cáncer en Colombia está aumentando. Las estimaciones más recientes muestran que en 2020 se reportan 110,000 nuevos casos de cáncer y 55,000 muertes por cáncer 1. Con el tiempo, hemos visto que la incidencia de los principales cánceres, como el de mama, próstata, colorrectal y tiroides, está aumentando, mientras que otros como el cáncer de pulmón, cavidad oral, estómago y cuello uterino están disminuyendo 2-4. Si bien la incidencia ha ido en aumento, la mortalidad por cáncer se ha mantenido estable o ha disminuido, lo que sugiere una mejora general en el cáncer de mama, próstata, colorrectal y pulmón. Sin embargo, para estimar verdaderamente la efectividad del diagnóstico temprano a través de la concientización sobre el cáncer, la detección temprana a través de exámenes de detección o el manejo del cáncer a través de un tratamiento de calidad, las estimaciones de supervivencia del cáncer basadas en la población son clave.
Un estudio previo mostró la comparación internacional de la supervivencia indicando que Colombia tiene una buena supervivencia en general en América del Sur. Por ejemplo, para el cáncer de mama, la supervivencia neta a 5 años en Cali fue de 71.1% en comparación con el 86.7% en Costa Rica y el 39% en Cuenca, Ecuador, que son las estimaciones de supervivencia más altas y bajas de la región. Otro cáncer común es el de Próstata, y Colombia ocupó el segundo lugar con una supervivencia estimada de 83.6% 5.
Colombia cuenta con un plan decenal para el control del cáncer y hay mejoras en cuanto al acceso a la detección y tratamiento tempranos 6. El programa de control del cáncer ha priorizado el control del cáncer de cuello uterino, mama, colorrectal, próstata, estómago e infantil, por lo tanto, puede mejorar la supervivencia de estos cánceres. Sin embargo, falta una evaluación sistemática de la supervivencia al cáncer en el país. El registro de cáncer de base poblacional de Cali funciona desde 1962 y recopila datos para el seguimiento de los pacientes desde 1962, por lo que puede proporcionar información valiosa sobre la efectividad del país para atender a los pacientes con cáncer a lo largo del tiempo.
Este trabajo colaborativo entre la International Agency for Research on Cancer (IARC) y el RPCC tiene dos objetivos. El primero es implementar un método estándar en el Registro Poblacional de Cáncer de Cali para actualizar las estimaciones de supervivencia del periodo 1998-2017. El segundo objetivo es comparar las estimaciones actualizadas con las divulgadas previamente por el RPCC y el estudio CONCORD para los cánceres priorizados por el actual Plan Decenal para el Control del Cáncer en Colombia, 2012-2021.
Materiales y Métodos
Población y área del registro
Cali es la tercera ciudad de Colombia, capital del Departamento del Valle del Cauca con una población de 2.2 millones de habitantes en 2018, 53.6% son mujeres 7. El área de cobertura del registro de cáncer es el municipio de Cali, con una densidad de 40.42 habitantes/hectárea 8. Hay 48 adultos mayores (de 65 años y más) por cada 100 niños y jóvenes (menores de 15 años) 7. La red para la atención oncológica cuenta con 165 servicios oncológicos habilitados, ubicados en el área urbana, donde reside el 95% de la población, la atención oncológica esta fragmentada y solo cinco hospitales ofrecen servicios oncológicos integrados, uno es público 9.
Extracción de los casos de cáncer
La información de los casos nuevos de cáncer se obtuvo de la base de datos del Registro de cáncer de Cali de base poblacional. Los casos nuevos de cáncer en residentes permanentes de la ciudad se obtienen de manera continua mediante búsqueda activa y notificación. La recolección es continua en los laboratorios diagnósticos (patología, citología, citometría de flujo), hospitales y clínicas; públicas y privadas; y en la secretaria de Salud Pública de Cali (certificados de defunción y sistemas de notificación de cáncer). Los procedimientos para actualizar la información e incluir los casos nuevos en la base de datos se han descrito previamente 8.
Definición de caso
Hombres y mujeres de cualquier edad, residentes en el área urbana de Cali, con diagnóstico de tumor maligno invasivo por primera vez (incidente), de cualquier localización anatómica, independiente que haya sido confirmado o tratado en forma parcial o total. La base para el diagnóstico puede ser tanto microscópica (citología de líquidos, sangre periférica y médula ósea, histología de tumores primarios y autopsia); como no microscópica (diagnóstico clínico, quirúrgico e imagenológico). Se incluyen tumores malignos primarios únicos o múltiples, todos los tumores del Sistema Nervioso Central (SNC) y cáncer in situ de mama y cérvix. Se excluyen tumores benignos y de comportamiento incierto, tumores malignos de sitio metastásico y carcinoma basocelular y epidermoide de piel (fueron incluidos hasta el año 1986). Los casos que han llegado a la ciudad para fines de tratamiento o diagnóstico no son considerados residentes de Cali 8.
Criterios de inclusión
Se incluyeron los datos individuales de mujeres y hombres adultos (15 a 99 años) residentes en Cali, Colombia, con diagnóstico de un primer tumor maligno invasivo.
Criterios de exclusión
Se excluyeron los tumores identificados como in situ, benignos o de comportamiento incierto, los casos con certificado de defunción como única evidencia del diagnóstico de cáncer (DCO); y los casos que contenían edad desconocida, sexo desconocido, fecha de diagnóstico igual a fecha de último contacto cuando es DCO, y con fecha de muerte menor a la fecha de incidencia.
Actualización de las estimaciones de supervivencia
Se actualizó y unificó el método para estimación de la supervivencia para el periodo 1998-2017 con seguimiento hasta 2018. Se incluyeron las siguientes 9 localizaciones: estómago (C16), colorrectal (C18-C20), pulmón (C34), mama en mujeres (C50), cuello uterino (C53), próstata (C61), tiroides (C73), y neoplasias mieloides y linfoides. Siguiendo las guías del programa CONCORD 5,11, los grupos de tumores sólidos fueron definidos por el sitio anatómico y las leucemias y linfomas por su morfología. La codificación de la topografía y morfología se hizo con la Clasificación Internacional de Enfermedad para Oncología, tercera edición (CIE-O-3) 12. Se incluyeron todas las enfermedades malignas hematopoyéticas según el rango de códigos morfológicos de la CIE-O-3 desde 9590 hasta 9989.
Comparación de los métodos de estimación de la supervivencia
Se incluyeron los cánceres priorizados en el PDCC diagnosticados entre 1995 y 2014 con seguimiento hasta 2015: estómago (C16), mama (C50), cuello uterino (C53), próstata (C61), y pulmón (C33-34). Se seleccionó el mismo conjunto de datos remitido por el RPCC al estudio CONCORD-3. La estandarización, limpieza y construcción de los indicadores de calidad se hizo con el método utilizado por IARC que será descrito en párrafos siguientes. En publicaciones previas el RPCC estimó la supervivencia relativa con el método de Ederer II ; y la supervivencia neta con el método de Pohar-Perme con y sin estandarización por edad 3.
En el año 2021 se actualizó la fecha de último contacto para el mismo conjunto de datos y constituye el patrón de referencia para hacer las comparaciones de las estimaciones de supervivencia realizadas por el estudio CONCORD y por el RPCC en publicaciones previas.
Definición de evento, fecha inicial y final
La muerte por cualquier causa se consideró una falla. El tiempo de supervivencia de cada caso se determinó por la diferencia de tiempo entre la fecha de diagnóstico y la fecha de la muerte, la fecha del último contacto, o la fecha de cierre del seguimiento (31 de diciembre de 2018 para el primer objetivo y 31 de diciembre de 2014 para el segundo objetivo) 10.
Seguimiento pasivo
El RPCC no contacta al paciente, sus familiares o su médico para conocer su estado vital y fecha de último contacto. La información se consigue de manera permanente en bases de datos locales, regionales y nacionales sin establecer contacto con el paciente o su médico.
Bases de datos locales y regionales
Cada caso de cáncer que ingresa al RPCC (incidente o prevalente) se coteja con las siguientes bases de datos: a) Mortalidad general que se obtiene periódicamente a partir de los certificados individuales de defunción notificados a la Secretaría de Salud Pública de Cali (560 mil registros); b) Egresos hospitalarios de instituciones de mediana y alta complejidad (un millón de registros); c) Informes de patología (700 mil registros), d) sistemas nacionales de notificación de cáncer (un millón de registros); y e) aseguradoras de salud (públicas y privadas); seis millones de registros). Del conjunto de fechas obtenidas se extrae la más reciente y luego se verifica el estado vital mediante un conjunto de reglas para determinar si cambia de vivo a fallecido o se mantiene.
Bases de datos nacionales
Cuando se hace una publicación o se remite el conjunto de datos al CONCORD se identifica los casos de cáncer que permaneces vivos con seguimiento incompleto (<5 años) y se hace búsqueda individual por documento de identificación personal en la base de datos única de afiliados al sistema general de seguridad social en salud (BDUA) que suministra la información para el reconocimiento de los pagos periódicos que se les hace a las aseguradoras de salud públicas y semiprivadas 13. Se obtiene la última fecha en que la persona ha compensado en el sistema de seguridad social y se asigna como fecha de último contacto y estado vital vivo; en caso de que el estado vital sea fallecido se asigna este valor y como fecha de último contacto, la fecha de finalización de afiliación en el sistema. Si la persona no es encontrada, se consulta en la Registraduría Nacional del Estado Civil de Colombia 14, si la persona está vigente en el censo electoral se considera viva y como fecha de último contacto se asigna la fecha de consulta a la base de datos. En caso de que la novedad sea cancelada por muerte, se asigna estado vital muerto y fecha de último contacto la fecha de la novedad.
Seguimiento completo
Se definió como las personas que mueren antes o la misma fecha de cierre del seguimiento; o las personas que mueren después de la fecha de cierre del seguimiento; o las personas que están vivas y la fecha de último contacto es mayor a la fecha de cierre del seguimiento.
Seguimiento incompleto
Se definió como aquellas personas que están vivas y la fecha de último contacto es menor a la fecha de cierre del seguimiento.
Estandarización, limpieza e indicadores de calidad
Se realizó estandarización para facilitar una exclusión inequívoca de casos del estudio y para dar un formato de codificación uniforme para las variables obligatorias.
Se evaluó la consistencia de las variables requeridas para el análisis de supervivencia mediante la herramienta DEPedits 15. Se identificaron y corrigieron los errores y las advertencias del conjunto de datos) y se generaron variables para: 1) Control de calidad (verificación morfológica (VM) y DCO), 2) Identificar los menores de 15 años; 3) Determinar los tiempos de seguimiento en años (< 1, 1 a 3, 3 a <5, y 5+); 4) Identificar los casos incluidos en el análisis (0 y 1); y 5) Identificar los casos con seguimiento completo (0 y 1).
Con la información obtenida se construyeron los siguientes indicadores: a) Número de casos; b) Número de menores de 15 años; c) Porcentaje de casos con VM y DCO; d) Número y porcentaje de casos excluidos de análisis de supervivencia (falta de seguimiento (DCO) y otros errores (casos con edad desconocida, sexo desconocido, o comportamiento diferente a maligno); e) Número y porcentaje de caso incluidos en el análisis; f) Número de muertos; g) Porcentaje de seguimiento completo; h) Supervivencia observada a 1, 3 y 5 años; y i) Mediana de seguimiento en meses.
Análisis de supervivencia
La variable respuesta fue el tiempo transcurrido entre el diagnóstico de cáncer y la muerte de cada individuo. El tiempo máximo de observación para cada sujeto para que ocurra la falla fue cinco años. Como mecanismos de censura se consideraron los pacientes perdidos durante el seguimiento y aquellos que permanecieron vivos a la finalización del estudio (31 de diciembre de 2018 y 31 diciembre de 2014 de acuerdo con los objetivos) 10.
La estimación del análisis de supervivencia durante 20 años se realizó mediante la combinación del análisis de cohorte para los quinquenios 1998-2002, 2003-2007, 2008-2012; y 1995-1999, 2000-2004, 2005-2009, y el análisis de periodo para los quinquenios 2013-2017 y 2010-2014, de acuerdo con el primer y segundo objetivo, respectivamente.
Las estimaciones de supervivencia neta a cinco años fueron calculadas utilizando el estimador Pohar-Perme 16. Para construir las tablas de vida para el estudio de supervivencia, se requieren denominadores confiables basados en censos y proyecciones de población. La estructura demográfica de la población y la mortalidad general por edades simples, sexo y año calendario fueron obtenidas de Departamento Nacional de Estadística de Colombia-DANE 7. Las tablas de vida de la población general de Cali en edades simples, por sexo y para cada año calendario fueron hechas por el estudio CONCORD-2 y 3 5,11. Para realizar la estandarización por edad, se utilizaron los ponderadores de la Norma Internacional de la Supervivencia del Cáncer, International Cancer Survival Standard (ICSS) 17.
Resultados
Análisis de supervivencia (1998-2017)
En la Figura 1 y Tabla 1S se presenta las estimaciones actualizadas de supervivencia neta a cinco años estandarizada por edad (SN-5 años); para hombres y mujeres durante el periodo 1998-2017 para los tumores seleccionados; y en la Figura 2 y Tabla 2S las mismas estimaciones para ambos sexos.
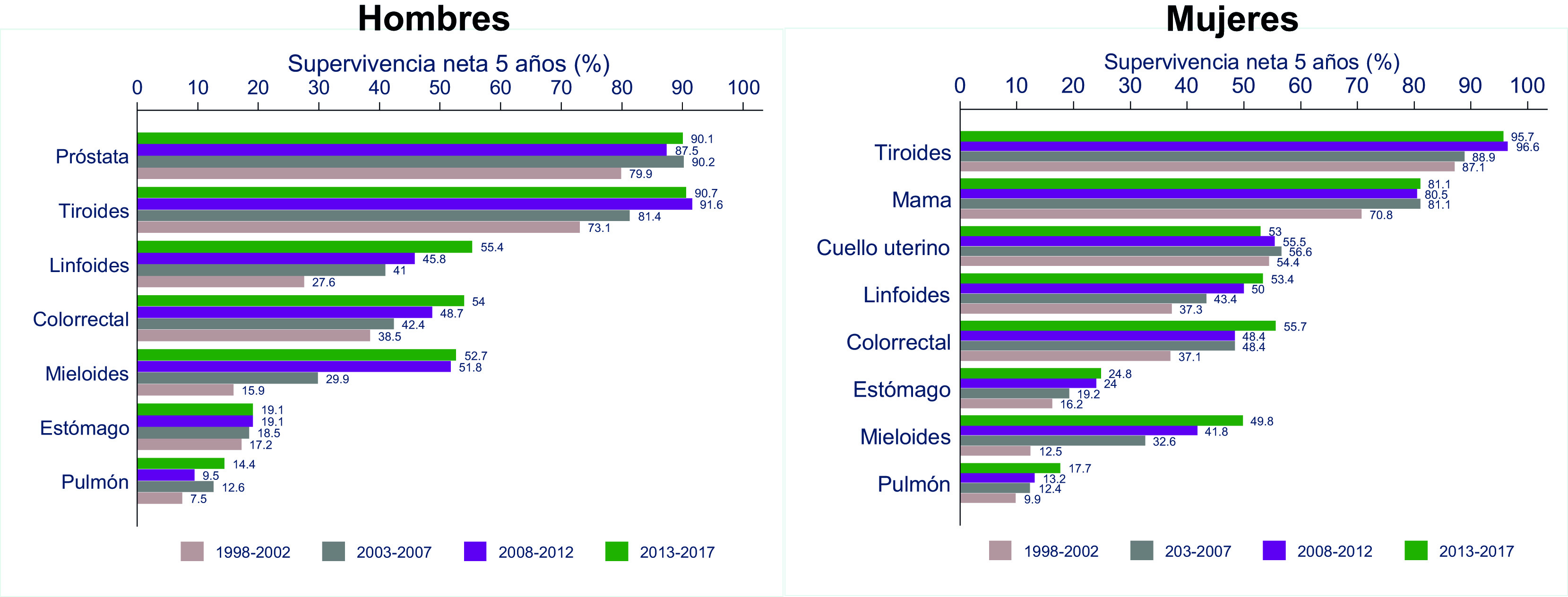
Figura 1 Cali, Colombia. Supervivencia neta a 5 años estandarizada por edad (SN%) en adultos (15-99 años) según sexo y periodo.
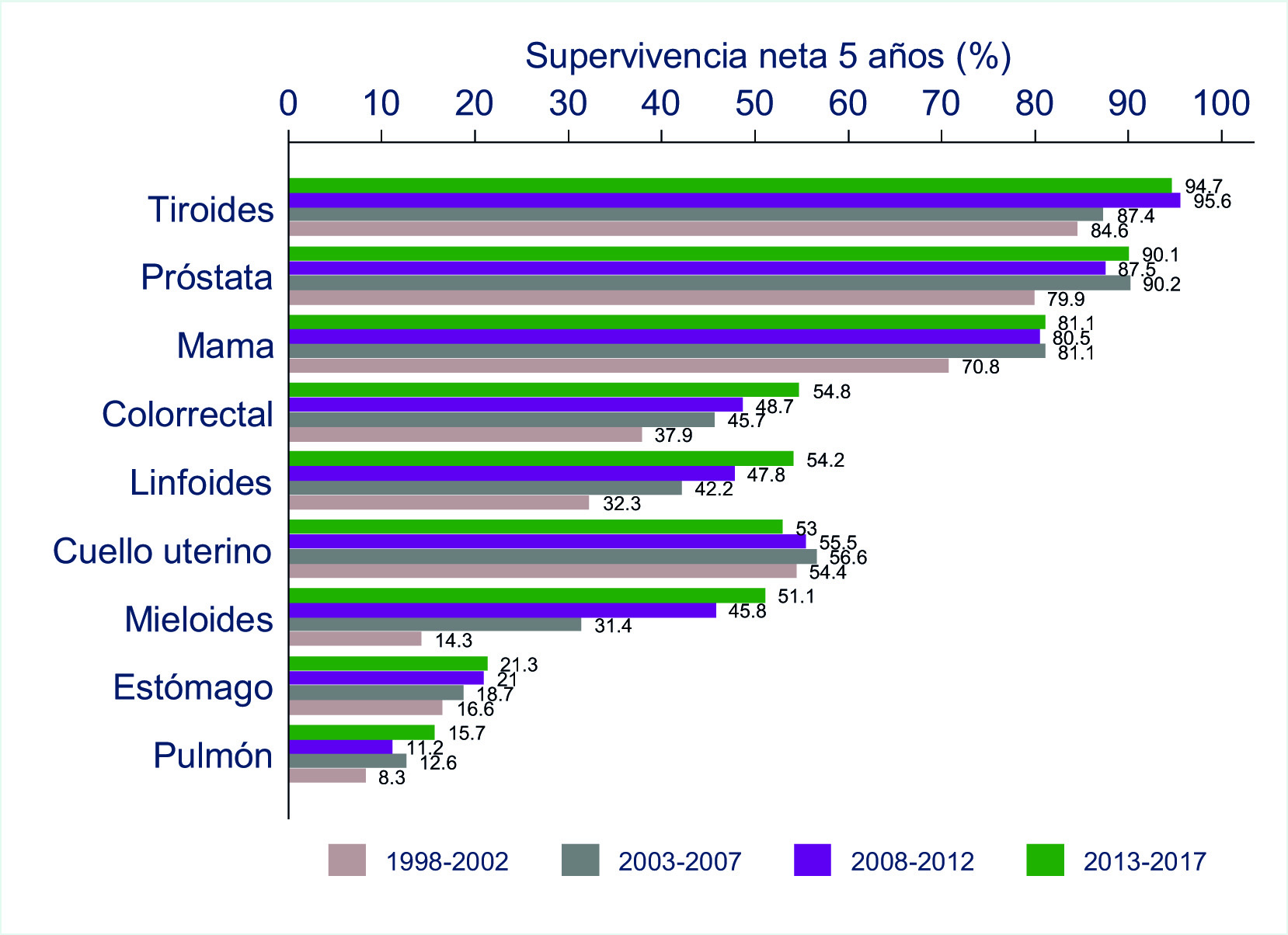
Figura 2 Cali, Colombia. Supervivencia neta a 5 años estandarizada por edad (SN%) en adultos (15-99 años) según periodo. Ambos sexos.
Cáncer de estómago
La SN-5 años permaneción estable en los hombres y en 2013-2017 fue 19.1%. Hasta el 2007 no hubo diferencia por sexo y desde entonces es más alta en las mujeres. En la última década aumentó siete puntos porcentuales, pasó de 16.2% en 1998-2007 a 24.8% en 2013-2017.
Cáncer de pulmón.
La SN-5 años fue independiente del sexo, excepto en el 2008-2012 cuando fue más alta en las mujeres (Tabla 1S ). Las estimaciones de SN-5 años del quinquenio 2013-2017 deben interpretarse con precaución porque la razón mortalidad:incidencia fue mayor a 1, sugiriendo sub-registro del cáncer de pulmón durante este periodo.
Cáncer de mama
La SN-5 años para mujeres con cáncer de mama fue 70.8% para el período 1998-2002; aumentó 10.3 puntos porcentuales en el siguiente quinquenio y se mantuvo estable durante los últimos 15 años. Para el periodo 2013-2017 fue 81.1% (IC 95%: 78.7;83.3).
Cáncer de cuello uterino
La SN-5 años se mantuvo estable durante las dos décadas, para el quinquenio 2013-2017 fue 53% (IC 95%: 49.8;56.2).
Cáncer de próstata
La SN-5 años permaneció estable durante los últimos quince años. Para el 2013-2017 fue 90.1% (IC 95%: 87.8;92.0), La SN-5 fue 10.2 puntos porcentuales mas alta que la estimada en el periodo (1998-2002).
Cáncer colorrectal
La SN-5 años fue independiente del sexo, excepto en el 2003-2007 cuando fue mas alta en las mujeres. La SN-5 años aumentó progresivamente en hombres y mujeres, para el periodo 2013-2017 fue 54.8% (IC 95%: 52.1;57.4), un aumento de 16.9 puntos porcentuales en comparación con el primer quinquenio (Tabla 1S ).
Cáncer de tiroides
La SN-5 años aumentó 10 puntos porcentuales en ambos sexos, pasando de 84.6% (periodo 1998-2002) a 94.7% (periodo 2013-2017) (Tabla 2S). En las mujeres la SN-5 años fue más alta que en los hombres pero la brecha disminuyó de 14 puntos porcentuales en el primer quinquenio, a 5 puntos porcentuales en 2013-2017 (Tabla 1S ).
Neoplasias mieloides
La SN-5 años fue independiente del sexo, excepto en el primer quinquenio donde fue más alta en las mujeres. La SN-5 aumentó progresivamente en hombres y mujeres durante las dos décadas, para el periodo 2013-2017 fue 51.1% (IC 95%: 45.4;56.5); un aumento de 21.9 puntos porcentuales en comparación con la observada en 1998-2002 (Tabla 2S ).
Neoplasias linfoides
El comportamiento fue similar que en las neoplasias mieloides, en 1998-2002, la SN-5 años fue más alta en las mujeres y luego fue independiente del sexo, para el periodo 2013-2017 fue 54.2% (IC 95%: 50.9;57.4), un aumento de 12 puntos porcentuales con respecto al primer quinquenio (Tabla 2S ).
Comparación de las estimaciones de supervivencia del periodo 1995-2014.
En publicaciones previas el RPCC estimó la supervivencia relativa con el método de Ederer II 18-20; y la supervivencia neta con el de Pohar-Perme (3). No hubo estandarización por edad en las publicaciones RPCC-2012 y RPCC-2014 18-20. El estudio CONCORD-2-3 determinó la supervivencia neta con el estimador de Pohar-Perme 5,11 y la estandarización por edad con los ponderadores de la norma ICSS 17. La tabla 1 muestra el resultado de las comparaciones de las estimaciones de supervivencia del periodo 1995-2014, con seguimiento hasta 2015 y con las respectivas fechas de actualización de la fecha de último contacto para cada publicación. Los tumores incluidos en el análisis corresponden a los canceres priorizados por el actual PDCC de Colombia para el periodo 2012-2021.
Las estimaciones de supervivencia con el método estandarizado IARC-RPCC son presentadas en la penúltima columna de la Tabla 1 con actualización de la fecha de último contacto en mayo de 2018. El patrón de referencia para hacer las comparaciones se muestra en la última columna sombreada y corresponde a las estimaciones de supervivencia neta a cinco años, obtenidas por el RPCC con el método de Pohar-Perme, estandarizadas por edad con los ponderadores internacionales ICSS 17. Las celdas sombreadas de la Tabla 1 muestra las estimaciones de supervivencia que son diferentes a las obtenidas con el patrón de referencia. El seguimiento se mantuvo hasta el 2015 y las fallas posteriores continuaron censurados. La actualización de la fecha de último contacto a agosto de 2021 tuvo como objetivo disminuir el número de personas con seguimiento incompleto durante el periodo 1995-2014.
Tabla 1 Cali, Colombia. Comparación de métodos para estimación de supervivencia relativa y neta a cinco años.
| Método de estimación | Supervivencia relativa 5 años (%) IC 95% | Supervivencia neta 5 años (%) IC 95% | ||||||||||||||
| Publicación | RPCC-201420 | RPCC-2012 18,19 | RPCC-2018 3 | CONCORD-2 11 | CONCORD-3 5 | RPCC-IARC | Referencia | |||||||||
| Final seguimiento | 2005 | 2005 | 2010 | 2011 | 2014 | 2015 | 2018 | |||||||||
| Fecha actualización último contacto | mar-14 | sep-13 | ago-15 | mar-13 | oct-16 | mar-18 | ago-21 | |||||||||
| Periodo | ||||||||||||||||
| Próstata | ||||||||||||||||
| 1995-1999 | 68 | 64-72 | 63 | 60-67 | 68.1 | 64.1-72.1 | 66.7 | 62.6-70.8 | 67.8 | 63.6-71.5 | 68.7 | 64.4-72.7 | ||||
| 2000-2004 | 79 | 76-82 | 74 | 70-76 | 81.1 | 78.3-84.0 | 80.3 | 77.4-83.3 | 84.3 | 81.3-87.3 | 83.9 | 80.5-86.7 | 84.1 | 80.9-86.8 | ||
| 2005-2009 | 83.2 | 80.7-85.8 | 78.7 | 75.,4-82.0 | 87.8 | 85.4-90.3 | 86.5 | 83.3-89.1 | 88.9 | 86.1-91.1 | ||||||
| 2010-2014 | 80.3 | 77.6-83.1 | 87.2 | 84.6-89.4 | ||||||||||||
| Mama | ||||||||||||||||
| 1995-1999 | 62 | 59-65 | 62 | 59-65 | 65.7 | 61.3-70.1 | 65.7 | 61.0-70.3 | 63.6 | 60.6-66.5 | 67.0 | 62.2-71.4 | ||||
| 2000-2004 | 68 | 66-71 | 69 | 66-71 | 69.7 | 66.4-73.1 | 69.2 | 65.7-72.7 | 71.6 | 68.2-75.1 | 70.9 | 68.6-73.2 | 72.4 | 68.8-75.6 | ||
| 2005-2009 | 74.4 | 71.1-77.6 | 73.1 | 69.2-77.1 | 79.8 | 76.7-83.0 | 76.8 | 73.1-80.0 | 81.8 | 78.6-84.6 | ||||||
| 2010-2014 | 71.1 | 67.9-74.3 | 78.5 | 75.4-81.1 | ||||||||||||
| Cuello uterino | ||||||||||||||||
| 1995-1999 | 50 | 47-54 | 50.5 | 46.5-54.5 | 50.5 | 46.3-54.6 | 52.8 | 49.1-56.4 | 51.5 | 47.3-55.6 | ||||||
| 2000-2004 | 60 | 56-63 | 56.9 | 53.2-60.7 | 57.1 | 53.3-61.0 | 56.1 | 52.3-59.9 | 60.1 | 56.6-63.5 | 55.1 | 51.4-58.7 | ||||
| 2005-2009 | 57.7 | 54.0-61.5 | 59.2 | 54.8-63.5 | 56.4 | 52.8-60.0 | 59.1 | 55.1-62.9 | 58.2 | 54.6-61.6 | ||||||
| 2010-2014 | 46.0 | 42.1-49.8 | 53.0 | 49.5-56.4 | ||||||||||||
| Pulmón | ||||||||||||||||
| 1995-1999 | 5 | 4-jul | 6.6 | 4.7-8.6 | 6.1 | 4.2-8.0 | 6.6 | 4.9-8.7 | 6.8 | 5.1-8.9 | ||||||
| 2000-2004 | 7 | 5-sep | 9.0 | 6.8-11.1 | 8.9 | 6.7-11.1 | 9.4 | 7.2-11.5 | 9.3 | 7.4-11.6 | 11.5 | 9.3-13.9 | ||||
| 2005-2009 | 9.6 | 7.6-11.7 | 9.0 | 6.6-11.4 | 10.5 | 8.5-12.5 | 10.2 | 8.4-12.2 | 12.0 | 10.1-14.2 | ||||||
| 2010-2014 | 8.7 | 6.7-10.6 | 14.4 | 11.9-17.1 | ||||||||||||
| Estómago | ||||||||||||||||
| 1995-1999 | 15 | 13-18 | 15.7 | 13.3-18.1 | 15.4 | 13.1-17.8 | 16.3 | 14.1-18.6 | 16.0 | 13.8-18.4 | ||||||
| 2000-2004 | 17 | 14-19 | 17.9 | 15.5-20.3 | 17.7 | 15.2-20.2 | 18.4 | 16.0-20.9 | 19.1 | 16.8-21.5 | 19.8 | 17.5-22.2 | ||||
| 2005-2009 | 17.4 | 15.2-19.6 | 16.6 | 13.9-19.2 | 18.1 | 15.9-20.2 | 19.0 | 16.9-21.1 | 19.3 | 17.3-21.5 | ||||||
| 2010-2014 | 17.1 | 14.7-19.4 | 24.0 | 21.5-26.5 | ||||||||||||
Las estimaciones de supervivencia para los cánceres de estómago, cuello uterino, mama, próstata, colorrectal y estómago obtenidas por el estudio CONCORD-3 son más altas que las obtenidas en CONCORD-2. Las estimaciones actualizadas de supervivencia neta realizadas por el RPCC con el método implementado en la IARC son significativamente más altas que las divulgadas por el CONCORD-3 para el periodo 2010-2014.
Las estimaciones de supervivencia del periodo 1995-2004 realizadas por el RPCC en 2018 (sin métodos de IARC) 3 y las del CONCORD-3 fueron similares a las obtenidas con el patrón de referencia para todos los cánceres, excepto para el cáncer de pulmón.
En la Tabla 1 se presenta la comparación de los métodos para estimación de supervivencia relativa y neta a cinco años para los principales tumores: 1) Supervivencia relativa a cinco años realizadas por el RPCC para los principales tumores; 2) Supervivencia neta a cinco años realizadas por el programa CONCORD 2 y 3 para los principales tumores; y 3) Supervivencia neta a cinco años estimadas con los procedimientos estandarizados por RPCC-IARC, explicado en la metodología.
Las prácticas de seguimiento realizadas por el RPCC para el sometimiento de datos al programa CONCORD 2 y 3 son diferentes, se observa diferentes métodos de seguimiento, mostrando un mejor seguimiento para el último grupo de datos actualizado a 2014.
No se incluyeron en los análisis de supervivencia aquellos casos con tiempo de sobrevida igual a cero, no son DCO porque ya fueron excluidos en la estandarización de la base para análisis, probablemente sean casos que no fueron seguidos y ser causa de falta de seguimiento.
En los indicadores de calidad se observa que para el año 2014 en todos los tumores hay un porcentaje muy alto de DCO en comparación con los años anteriores, probablemente falta hacer rastreo.
Discusión
Se presenta las estimaciones actualizadas de supervivencia neta para 59,911 pacientes con cáncer de 9 ubicaciones que colectivamente representan el 65.7% de todos los casos diagnosticados en Cali entre 1998 y 2017. La fecha de último contacto se actualizó a agosto de 2021 y la supervivencia neta se estimó con el método de Pohar-Perme con estandarización por edad usando los ponderadores de la norma internacional ICSS 17. Para el periodo 1998-2012 se hizo análisis de cohorte y para el 2013-2017, análisis de periodo. Las estimaciones de supervivencia neta actualizadas para la población de Cali se compararon con las divulgadas previamente por el estudio CONCORD.
Para varios cánceres frecuentes en Colombia, como el cáncer de mama, cuello uterino y colorrectal, la detección organizada basada en la población puede mejorar la detección temprana y, por lo tanto, la supervivencia. Sin embargo, Colombia no tiene programas organizados de cribado poblacional y la detección temprana del cáncer en adultos ha perdido su carácter vertical y centralizado y se basa en un conjunto de actividades de tamización de oportunidad a cargo de las aseguradoras y sus redes de servicios que tienen fragmentada la atención oncológica 21. Como tal, hemos visto un patrón de supervivencia diverso a lo largo del tiempo para estos tipos de cáncer susceptibles de detección. Por ejemplo, la supervivencia del cáncer de cuello uterino se ha mantenido estable, mientras que para el cáncer de mama y colorrectal se observó una ligera mejora, que también puede estar relacionada con un mejor acceso a un tratamiento de calidad. El actual PDCC prioriza el control de los cánceres de cuello uterino, mama, próstata, cáncer colorrectal y estómago.
Los beneficios de la tamización pueden estar sobrestimados por la autoselección, el tiempo de espera y el sesgo de duración de la enfermedad 21. En los programas de tamizaje organizados, la participación es mayor entre las personas con tendencia a buscar atención médica, con estilo de vida saludables, con mayor autocuidado y adherencia a los tratamientos que los no participantes; por lo que se ha informado que los primeros tienen una mayor esperanza de vida que los no participantes vinculados a estos factores, y no debido a la participación en las pruebas de tamización. El tiempo de espera (lead-time) es la adición artificial de una cantidad de tiempo de supervivencia por adelanto en el diagnóstico de los casos detectados por tamización.
El sesgo de duración de la enfermedad tiene relación con el comportamiento biológico y es importante. Los tumores indolentes de próstata y mama con crecimiento más lento suelen ser menos letales y tienen mayor probabilidad de ser detectados por los programas. Las personas con tumores letales de esófago, estómago y páncreas con rápido crecimiento pueden morir durante el periodo de intervalo y no son detectados por la tamización. La forma extrema de este sesgo es el sobrediagnóstico de tumores que no habrían sido tratados, si, no hubiesen sido detectados. Algunas lesiones precancerosas (carcinoma in situ de mama y cuello uterino) nunca se habrían vuelto invasivos o dado lugar a síntomas en ausencia de cribado 22.
La SN-5 años al cáncer de cuello uterino en las mujeres de Cali fue 53% (IC 95%: 49.8;56.2) y permaneció estable durante los últimos 20 años a pesar del aumento de las tasas de incidencia de las lesiones precancerosas y la disminución media anual del 3.1% en las tasas de incidencia, y 3.5% en las tasas de mortalidad por cáncer 4. Estos hallazgos sugieren que los actuales métodos de detección temprana (citología cervico-vaginal) son insuficientes para el control del cáncer y que hay pocos avances terapéuticos para las mujeres con cáncer de cuello uterino que son diagnosticadas con enfermedad avanzada. Es urgente fortalecer la prevención primaria mediante la vacunación contra los genotipos de alto riesgo del virus del VPH e implementar la detección de genotipos de VPH de alto riesgo como método de prevención secundaria 23.
Durante los últimos quince años permaneció estable en Cali la SN-5 años en las mujeres con cáncer de mama (81.1% (IC 95%: 78.7;83.3) y en los hombres con cáncer de próstata (90.1% (IC 95%: 87.8;92.0)). En contraste, las tasas de incidencia aumentaron en los noventa del siglo pasado coincidiendo con la implementación de las pruebas de tamización de oportunidad (mamografía, PSA y tacto rectal). Desde el 2005 hay estabilización con tendencia al descenso 3. Estos hallazgos sugieren que los pacientes con estos cánceres se detectan más temprano y que hay avances terapéuticos. Podría haber algún grado de sobrestimación de la supervivencia por adelanto en el diagnóstico relacionado con las actividades de detección temprana. La subtificación biológica del cáncer de mama permite racionalizar la administración de quimioterapia neoadyuvante y adyuvante con terapias endocrinas (hormonales), quimioterapia, terapia biología dirigida (anticuerpo) y quimioprevención (tamoxifeno). La eficacia de las terapias contra el cáncer de mama depende del cumplimiento del ciclo de tratamiento completo 24.
A diferencia del cáncer de mama, la interpretación de las tendencias del cáncer de próstata tiene más desafíos por las limitaciones en la comprensión de los factores de riesgo, la historia natural de la enfermedad y la incertidumbre sobre la eficacia de las intervenciones de detección y tratamiento. La implementación del cribado población con PSA en los ochenta del siglo pasado produjo un efecto de periodo en las tasas de incidencia de cáncer de próstata caracterizado por crecimiento exponencial inicial, seguido de desaceleración, estabilización y descenso desde principios del siglo XXI. Coincidiendo con la mayor detección de casos de cáncer aumentó la prostatectomía radical para en enfermedad localizada y se implementó la terapia de deprivación androgénica 25.
La SN-5 años al cáncer colorrectal fue similar para hombres y mujeres, y aumentó progresivamente durante las dos décadas evaluadas. Para el periodo 2013-2017 fue 54.8% (IC 95%: 52.1-57.4), un aumento de 16.9 puntos porcentuales en comparación con el primer quinquenio. En contraste, hubo aumento anual constante en las tasas de incidencia que fue mayor en los hombres (2.2%) que en las mujeres (1.6%); igual tendencia se observó en las tasas de mortalidad (1.7% vs 0.6%), tabla 1S. En Cali, las actividades de tamización con sangre oculta y colonoscopia son mínimas y el aumento en la supervivencia puede estar asociada con los avances en los enfoques quirúrgicos y de tratamiento. Actualmente, los pacientes con enfermedad avanzada tienen mayor uso de terapia adyuvante, poliquimioterapia para la enfermedad metastásica y agentes biológicos dirigidos. Separar los efectos de la prevención y el tratamiento es un reto para interpretar la supervivencia en los estudios de base poblacional. El sobrediagnóstico está bien establecido en el cribado del cáncer de mama y de próstata, pero aún se desconoce su prevalencia y efecto en el cáncer colorrectal. El tiempo de espera para CR se ha estimado en al menos de dos años 26.
Un desafío en la interpretación de las tendencias temporales de las neoplasias hematolinfoides es distinguir los cambios reales en la ocurrencia de la enfermedad de los artefactos causados por los cambios en el diagnóstico y la clasificación de estas neoplasias a lo largo del tiempo.
Las tasas de incidencia de los linfomas en Cali mostraron aumento anual constante de aproximadamente 1%. En contraste, las tasas de mortalidad disminuyeron aproximadamente 1.5% en las mujeres y 0.7% en los hombres. En las leucemias también hubo disminución de las tasas de mortalidad, 1.1% en las mujeres y 0.7% en los hombres. En contraste, las tasas de incidencia de las leucemias tuvieron cambios anuales constantes con tendencia divergente; en los hombres aumentaron aproximadamente 0.8% y en las mujeres disminuyeron 0.7% 4.
En los cánceres hematolinfoides la SN-5 años fue similar por sexo. Para el quinquenio 2013-2017, la SN-5 años en las neoplasias mieloides fue 51.1% (IC 95%: 45.4;56.5); representa un aumento de 21.9 puntos porcentuales en comparación con la observada en 1998-2002. En las neoplasias linfoides el comportamiento fue similar, la SN-5 años en el periodo 2013-2017 fue 54.2% (IC 95%: 50.9;57.4) un aumento de 12 puntos porcentuales con respecto al primer quinquenio.
Los avances en el control del cáncer en Cali no son suficientes porque persisten las diferencias en los resultados clínicos de los pacientes con cáncer en comparación con los países de altos ingresos. La Figura 3 muestra la supervivencia en Cali y Estados Unidos para las nueve principales localizaciones de cáncer durante el periodo 2008-2017. La supervivencia al cáncer en Cali muestra una brecha cuando se compara con Estados Unidos y alcanza varios puntos porcentuales en los cánceres priorizados por el plan Decenal para el Control del Cáncer en Colombia: Próstata (7.0), mama (9.2), cuello uterino (12.8) y colorrectal (9.7). Es prioritario aumentar la cobertura y mejorar la calidad en cuatro áreas principales: 1) servicios oncológicos básicos; 2) gestión de servicios oncológicos; 3) calidad de la atención del cáncer y 4) acceso a la comunidad y atención integrada 27,28.
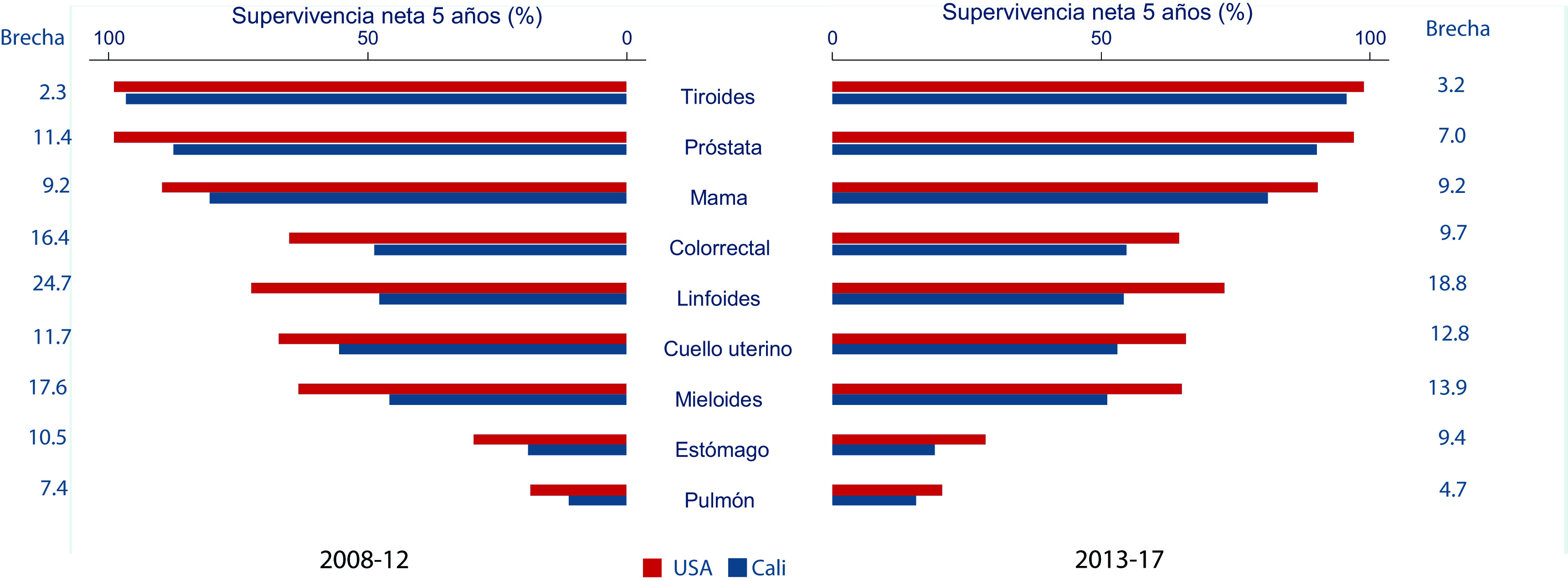
Figura 3 Comparación de la supervivencia al cáncer a 5 años entre Cali y Estados Unidos de América periodos 2008-2012 vs 2013-2017.
Impacto del seguimiento pasivo en la supervivencia
Las diferencias en las estimaciones de supervivencia pueden deberse a diferencias en los servicios de salud y en la práctica de registro del cáncer y a la calidad de los datos. La actualización periódica del estado vital y la fecha del último contacto reduce el sesgo en las estimaciones de supervivencia en los registros de cáncer basados en la población que realizan un seguimiento pasivo.
Las estimaciones de supervivencia neta del periodo 2000-2009 actualizadas por el RPCC en el 2021 fueron similares a las divulgadas por el estudio CONCORD-3 5, la fecha de cierre para observar la falla fue diciembre, 2009. Estos hallazgos sugieren que la actualización periódica de la fecha de último contacto tiene límites. En el caso de Cali, la actualización realizada en el 2021, una década después de finalizada la ventana de observación para detectar la falla (muerte) del periodo 2000-2009; no modificó las estimaciones previas de supervivencia para ese periodo.
En contraste, las estimaciones de supervivencia neta de un periodo más reciente, 2010-2014; actualizadas por el RPCC en el 2021, fueron significativamente más altas que las publicadas por CONCORD-3 5. Ambas estimaciones de supervivencia neta; las actualizadas por el RPCC y las obtenidas por CONCORD-3 5; fueron significativamente más altas que las publicadas por CONCORD-2 11 para el mismo grupo de pacientes con cáncer de Cali durante el mismo periodo (Tabla 1). La fecha de cierre para observar la falla fue diciembre, 2014. Estos hallazgos sugieren que los datos remitidos por el RPCC al estudio CONCORD en 2011 y 2014 tenían seguimiento pasivo insuficiente de la fecha de último contacto. A diferencia de otros registros de cáncer, en Cali hay actualización más oportuna y eficiente del estado vital.
Los tres estudios utilizaron las mismas tablas de vida de la población de Cali, el estimador de Pohar-Perme 16 y los ponderadores de la norma ICSS para estandarizar por edad 17. Por tanto, la subestimación de la supervivencia neta del periodo 2010-2014 en el CONCORD-3 5 no es atribuible al método de estimación. Lo que difiere entre los estudios son los datos actualizables como el estado vital, la fecha de incidencia y la fecha del último contacto que pueden mejorarse con el seguimiento pasivo periódico que hace el registro de cáncer de Cali. La actualización de la información con una fecha de incidencia más antigua y/o una fecha de último contacto más reciente aumenta el tiempo de supervivencia.
Para comprender el origen de este sesgo es necesario revisar el flujo de la información de mortalidad y el método de seguimiento pasivo que utiliza el RPCC para la actualización periódica del estado vital y la fecha de último contacto de los pacientes con cáncer.
Actualización periódica del estado vital
La Secretaría de Salud Pública Municipal de Cali y el RPCC tienen alianza estratégica desde hace 40 años para para garantizar la integridad y evaluar la validez de la información de incidencia y supervivencia; y para actualizar oportunamente el estado vital. La Figura 4 muestra el flujo de información de los certificados individuales de la mortalidad general con la descripción de las causas de muerte en texto y la causa básica codificada con CIE-10 29. En el RPCC se revisan todas las causas de muerte, se extraen los casos con mención de cáncer, se actualiza el estado vital a los casos prevalentes y se identifican los casos nuevos notificados mediante el certificado de defunción (DCN, por su sigla en inglés Death Certificate Notified).

Figura 4 Notificación continua de la información de los certificados individuales de la mortalidad general desde la Secretaría de Salud al RPCC. El seguimiento retrospectivo de los casos DCN se hace en los hospitales y laboratorios de patología y tiene como propósito actualizar la fecha de incidencia y la base más válida para el diagnóstico de cáncer; y excluir algunos casos que no son cáncer. Este proceso identifica los casos nuevos de cáncer iniciados mediante el certificado de defunción (DCI, por su sigla en inglés Death Certificate Initiated). El remanente se rotula como caso con única evidencia de cáncer en el certificado de defunción (DCO, por su sigla en inglés Death Certificate Only). El seguimiento prospectivo: de los casos nuevos de cáncer tiene como objetivo mejorar la información de la persona (fecha de nacimiento) y del tumor (localización y morfología); y actualizar el estado vital y la fecha de último contacto.
Actualización periódica de la fecha de último contacto
El RPCC hace seguimiento pasivo y la información se consigue a través de vínculos sin contacto con el paciente, su familia o su médico. Para estimar la supervivencia utiliza el método de “reportado o documentado vivo”, que usa la fecha reportada de muerte y la fecha del último contacto vivo si no hay fecha de muerte disponible. Este método censura a los pacientes en la fecha del último contacto vivo.
El rastreo periódico en los hospitales y en los laboratorios de patología mejora la fecha de incidencia para los casos nuevos de cáncer notificados por el certificado de defunción. También mejora la fecha de último contacto para todos los casos (prevalente e incidentes) y como resultado el tiempo de supervivencia. Este método subestima la supervivencia cuando hay conocimiento oportuno del estado vital y rastreo insuficiente de la fecha de último contacto.
Una de las limitaciones en los estudios de supervivencia es la dependencia del contacto con la persona para obtener la información actualizable, por lo tanto, puede haber personas “inmortales” que son los que no se han contactado y se consideran vivos; con este método de seguimiento pasivo de “presunta vida” se sobrestima la supervivencia 30.
Muchos registros de cáncer latinoamericanos tienen barreras para acceder a la información de los certificados de defunción de los pacientes con cáncer en su área de registro y tampoco tienen acceso a la oficina regional y/o nacional de estadísticas vitales. En Colombia estas barreras son menores porque la normatividad vigente permite el acceso a datos sensibles de los pacientes con cáncer (identidad y estado salud) para ser usados en la vigilancia de la salud pública 31-34.
La Tabla 2, muestra las estimaciones de supervivencia publicadas por el CONCORD-3 5 para los cánceres priorizados por los programas de control del cáncer en América Latina. La supervivencia al cáncer es mayor en América del Norte y la brecha con los países latinoamericanos muy variable. Llama la atención que en algunos países las cifras de censura están alrededor de cero con estimaciones altas de supervivencia para varios tipos de cáncer. Esta sobrestimación de la supervivencia sugiere que estos países hacen seguimiento pasivo con el método de “presunción de vida”. Los pacientes cuyo registro de cáncer no se pudo vincular a un registro de defunción se consideraron vivos.
Tabla 2 Indicadores de calidad para localizaciones de cáncer seleccionadas en algunos países de América
| Región / País | CR | Supervivencia neta a 5 años (%) | Censurado | Perdido | Censurado | |||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| C50 | C53 | C16 | C18 | C61 | C50 | C53 | C16 | C18 | C61 | ALL | ||||
| América (Central y Sur) | ||||||||||||||
| Argentina | 5 | 84.4 | 52.7 | 21.5 | 51.8 | 87.6 | 0.0 | 0.0 | 0.0 | 0.0 | 0.1 | 5.7 | 0.0 | 2.3 |
| Brasil | 6 | 75.2 | 60.3 | 20.6 | 48.3 | 91.6 | 0.9 | 0.1 | 0.0 | 0.0 | 0.2 | 10.6 | 22.9 | 0.3 |
| Chile | 4 | 75.5 | 56.7 | 16.7 | 43.9 | 82.0 | 26.2 | 19.3 | 4.9 | 15.9 | 21.6 | 12.0 | 0.0 | 13.6 |
| Colombia | 4 | 72.1 | 49.4 | 16.7 | 45.0 | 80.3 | 28.0 | 19.5 | 11.1 | 23.1 | 29.5 | 11.3 | 0.0 | 21.0 |
| Costa Rica | 1 | 86.7 | 78.0 | 17.1 | 60.1 | 93.2 | 0.0 | 0.0 | 0.0 | 0.0 | 0.0 | 13.0 | 0.0 | 0.0 |
| Cuba | 1 | 75.1 | 72.9 | 36.7 | 63.9 | 71.4 | 0.0 | 0.2 | 0.0 | 0.0 | 0.0 | 5.1 | 2.6 | 0.0 |
| Ecuador | 5 | 75.5 | 52.0 | 19.1 | 48.7 | 82.2 | 3.4 | 2.5 | 1.4 | 2.2 | 3.5 | 9.9 | 0.3 | 2.7 |
| Puerto Rico | 1 | 84.1 | 63.5 | 34.6 | 63.4 | 98.4 | 0.0 | 0.0 | 0.0 | 0.0 | 0.0 | 3.4 | 0.0 | 0.0 |
| Uruguay | 1 | 56.5 | 53.5 | 86.5 | 0.0 | 0.0 | 0.0 | 0.0 | 15.0 | 0.0 | 0.0 | |||
| América (Norte) | ||||||||||||||
| Canadá | 9 | 88.2 | 66.6 | 29.6 | 67.0 | 93.6 | 0.0 | 0.0 | 0.0 | 0.0 | 0.0 | 5.5 | 0.0 | 0.0 |
| Estados Unidos | 48 | 90.2 | 62.6 | 33.1 | 64.9 | 97.4 | 0.0 | 0.0 | 0.0 | 0.0 | 0.0 | 2.8 | 1.5 | 0.0 |
Fuente: CONCORD-3 5
Métodos para estimar la supervivencia
En los estudios de supervivencia es necesario definir con claridad el inicio y la finalización del seguimiento, el evento de interés y la unidad de tiempo a utilizar. La variable dependiente es el tiempo transcurrido entre la fecha de diagnóstico y el desarrollo del evento (falla). Estos datos pueden modificarse al recibir nueva información. El tiempo de supervivencia puede estar sesgado si el seguimiento pasivo es ineficaz para actualizar el estado vital, la fecha de último contacto, o ambos .
Al realizar el análisis de supervivencia se presentan datos censurados en donde solo se conoce el tiempo de falla para una proporción de individuos y en los demás solo se conoce valores parciales. Las principales causas para la censura de datos están relacionadas con la perdida en el seguimiento, el estudio finaliza antes de que se produzca la falla o se produce otro evento que impide la ocurrencia del evento; usualmente la muerte en los registros de cáncer de base poblacional 35.
La Supervivencia por causa específica de cáncer es muy difícil de obtener a nivel poblacional y solo es estimable en ensayos clínicos controlados y en los registros de cáncer hospitalarios. En estos escenarios también se puede analizar otros eventos como recaída, aparición de metástasis, abandono del tratamiento, retorno al estudio o al trabajo, reinicio de actividad sexual. La supervivencia por causa específica puede estar sesgada por mala clasificación de la causa de defunción, muertes relacionadas con el tratamiento oncológico y por censuras informativas 35.
Fortalezas
El Registro Poblacional de Cáncer de Cali opera de manera continua desde 1962 brindando información de la incidencia, mortalidad y supervivencia para Cali, Colombia. La información de supervivencia ha sido publicada en los estudios CONCORD-2 (11) y CONCORD-3 5. La información de incidencia de cáncer para Cali se ha publicado en todos los once volúmenes de Cancer Incidence in Five Continents 36-46.
El RPCC puede identificar los casos notificados por el certificado de defunción (DCN) y hace rastreo prospectivo y retrospectivo para actualizar la información de todos los casos de cáncer. El rastreo periódico en los hospitales y en los laboratorios de patología mejora la fecha de incidencia para los casos nuevos de cáncer notificados por el certificado de defunción. También mejora la fecha de último contacto para todos los casos (prevalente e incidentes) y como resultado el tiempo de supervivencia. Este método subestima la supervivencia cuando hay conocimiento oportuno del estado vital y rastreo insuficiente de la fecha de último contacto.
Limitaciones
Cali no realiza censo a los movimientos migratorios de la población. El RPCC actualiza de manera oportuna el estado vital, pero el seguimiento pasivo periódico exige mayor esfuerzo y puedo ocasionar subestimación de la supervivencia.
La razón mortalidad incidencia es mayor a uno en los cánceres de esófago, páncreas y pulmón sugiriendo que puede haber algún grado de subregistro de la información.
Las prácticas de seguimiento realizadas por el RPCC para el sometimiento de datos al programa CONCORD 2 y 3 fueron diferentes, se observa diferentes métodos de seguimiento, mostrando un mejor seguimiento de la fecha de último contacto para el último grupo de datos actualizado a 2014. Seguimiento pasivo, no hay información de estadiaje, insuficiente cruce con bases nacionales, no hay estudios para evaluar impacto especifico de los estudios de tamización.
Conclusiones
Hay diferencias significativas en la supervivencia al cáncer entre los países de ingresos altos y países de ingresos bajos y medianos. Esto puede deberse a diferencias en el acceso a la atención y retrasos en el diagnóstico y el tratamiento, pero también puede deberse a factores a nivel de la población.
Diferencias en métodos de estimación pueden darse por DCO, exclusiones y completitud del seguimiento. Las censuras se relacionan con pérdidas en el seguimiento, una limitación de estos estudios es la obtención del último contacto, puede haber personas no contactadas y considerarlas vivas. Adecuadas tablas de vida garantizan estimaciones fiables de SN.
REFERENCIAS
1. International Agency for Research on Cancer (IARC). Estimation and provision of global cancer indicators descriptive epidemiological cancer research. World Health Organization, IARC; 2020. Available from: https://gco.iarc.fr/today/home [ Links ]
2. Bravo LE, Collazos T, Collazos P, García LS, Correa P. Trends of cancer incidence and mortality in Cali, Colombia. 50 years experience. Colomb Med (Cali). 2012; 43(4): 246-55. Doi: 10.25100/cm.v43i4.1266 [ Links ]
3. Bravo LE, García LS, Collazos P, Carrascal E, Ramírez O, Collazos T, et al. Reliable information for cancer control in Cali, Colombia. Colomb Med (Cali). 2018;49(1):23-34. Doi: 10.25100/cm.v49i1.3689 [ Links ]
4. Bravo L, García L, P C, Carrascal E, Grillo-Ardila E, Millán E, et al. Cancer epidemiology in Cali, 60 years experience. Colomb Med (Cali). 2022; 53(1): e2035050. Doi: 10.25100/cm.v53i1.5050 [ Links ]
5. Allemani C, Matsuda T, Di Carlo V, Harewood R, Matz M, Niksic M, et al. Global surveillance of trends in cancer survival 2000-14 (CONCORD-3): analysis of individual records for 37 513 025 patients diagnosed with one of 18 cancers from 322 population-based registries in 71 countries. Lancet. 2018; 391(10125): 1023-75. doi: 10.1016/S0140-6736(17)33326-3. [ Links ]
6. Ministerio de Salud y Protección Social - Instituto Nacional de Cancerología. Plan decenal para el control del cáncer en Colombia, 2012-2021. Bogotá: Ministerio de Salud y Protección Social; 2012. 124 p. [ Links ]
7. Departamento Administrativo Nacional de Estadísticas (DANE). Proyecciones de población a nivel municipal; 2021. Cited: 2021 Oct 9. Available from: https://www.dane.gov.co/index.php/estadisticas-por-tema/demografia-y-poblacion/proyecciones-de-poblacion. [ Links ]
8. Alcaldia de Santiago de Cali. Cali En Cifras 2020; 2020. Available from: http://www.cali.gov.co/planeacion/publicaciones/137803/documentos-de-cali-en-cifras/. [ Links ]
9. Murcia E, Aguilera J, Wiesner C, Pardo C. Oncology services supply in Colombia. Colomb Med (Cali). 2018;49(1):89-96. DOI: 10.25100/cm.v49i1.3620 [ Links ]
10. García LS, Bravo LE, Collazos P, Ramírez O, Carrascal E, Nuñez M, et al. Cali cancer registry methods. Colomb Med (Cali). 2018;49(1):109-20. doi: 10.25100/cm.v49i1.3853. [ Links ]
11. Allemani C, Weir HK, Carreira H, Harewood R, Spika D, Wang XS, et al. Global surveillance of cancer survival 1995-2009: Analysis of individual data for 25 676 887 patients from 279 population-based registries in 67 countries (CONCORD-2). Lancet. 2015;385(9972):977-1010. Doi: 10.1016/S0140-6736(14)62038-9 [ Links ]
12. Fritz A, Percy C, Jack A, Kanagaratnam S, Sobin L, Parkin DM, et al. Clasificación Internacional de Enfermedades para Oncología CIE-O. 3a. Washington; 2003. 242 p. [ Links ]
13. Administradora de los Recursos del Sistema General de Seguridad Social en Salud -ADRES. Base de Datos Unica de Afiliados - BDUA; 2021. Cited: 2021 Oct 9. Available from: https://aplicaciones.adres.gov.co/bdua_internet/Pages/ConsultarAfiliadoWeb.aspx [ Links ]
14. Registraduría Nacional del Estado Civil. consulta lugar de votación; 2021. Cited 2021 Oct 9. Available from: https://wsp.registraduria.gov.co/censo/consultar/ [ Links ]
15. Ferlay J. DEPedits. Lyon, France: (IARC) Section of Cancer Surveillance International Agency ofr Research On Cancer; 2017. [ Links ]
16. Perme MP, Stare J, Estève J. On estimation in relative survival. Biometrics. 2012; 68(1): 113-20. [ Links ]
17. Corazziari I, Quinn M, Capocaccia R. Standard cancer patient population for age standardising survival ratios. Eur J Cancer. 2004; 40(15): 2307-16. [ Links ]
18. Bravo LE, García LS, Carrascal E, Rubiano J. Burden of breast cancer in Cali, Colombia: 1962-2012. Salud Publica Mex. 2014; 56(5): 448-56. [ Links ]
19. Restrepo JA, Bravo LE, García-Perdomo HA, García LS, Collazos P, Carbonell J. Incidencia, mortalidad y supervivencia al cáncer de próstata en Cali, Colombia, 1962-2011. Salud Publica Mex. 2014; 56(5): 440. [ Links ]
20. Bravo LE, García LS, Collazos PA. Cancer survival in Cali, Colombia: A population-based study, 1995-2004. Colomb Med (Cali). 2014;45(3):110-6. [ Links ]
21. Murillo R. Control del cáncer de cuello uterino en Colombia: triunfos y desafíos de la tamización basada en la citología cérvico-uterina. Biomedica. 2008; 28(4):1-7. [ Links ]
22. Zahl PH, Jørgensen KJ, Gotzsche PC. Overestimated lead times in cancer screening has led to substantial underestimation of overdiagnosis. Br J Cancer. 2013; 109(7): 2014-9. [ Links ]
23. Muñoz N, Bravo LE. Epidemiology of cervical cancer in Colombia. Salud Publica Mex. 2014;56(5):431-9. [ Links ]
24. Shien T, Iwata H. Adjuvant and neoadjuvant therapy for breast cancer. Jpn J Clin Oncol. 2020; 50(3): 225-9. [ Links ]
25. Potosky AL, Feuer EJ, Levin DL. Impact of screening on incidence and mortality of prostate cancer in the United States. Epidemiol Rev. 2001; 23(1): 181-6. [ Links ]
26. Atkin W, Wooldrage K, Parkin DM, Kralj-Hans I, MacRae E, Shah U, et al. Long term effects of once-only flexible sigmoidoscopy screening after 17 years of follow-up: the UK Flexible Sigmoidoscopy Screening randomised controlled trial. Lancet. 2017;389(10076):1299-311. Doi: 10.1016/S0140-6736(17)30396-3 [ Links ]
27. Frech S, Morton Doherty R, Lesmes Duque MC, Ramirez O, Pomata A, Samudio A, et al. C/Can City Engagement Process: An Implementation Framework for Strengthening Cancer Care in Cities in Low- and Middle-Income Countries. JCO Glob Oncol. 2021; (7): 901-16. [ Links ]
28. Bravo LE, Arboleda OL, Ramirez O, Durán A, Rendler-García M, Frech S, et al. Cali, Colombia, key learning city C/Can 2025: City cancer challenge. Colomb Med (Cali). 2017; 48(2): 39-40. doi: 10.25100/cm.v48i2.3203. [ Links ]
29. WHO. International statistical classification of diseases and related health problems, 10th revision (ICD-10). 2nd ed. Geneva, Switzerland: WHO; 2004. [ Links ]
30. Pinheiro PS, Morris CR, Liu L, Bungum TJ, Altekruse SF. The impact of follow-up type and missed deaths on population-based cancer survival studies for hispanics and Asians. J Natl Cancer Inst Monogr. 2014;2014(49):210-7. doi: 10.1093/jncimonographs/lgu016 [ Links ]
31. Ministerio de Salud y Protección Social. Resolución 4496 de 2012 Por la cual se organiza el Sistema Nacional de Información en Cáncer y se crea el Observatorio Nacional de Cáncer. Diario Oficial No. 48.660. Ministerio de Salud y Protección Social; 2012. [ Links ]
32. Ministerio de Salud y Protección Social. Decreto 780 Por medio del cual se expide el Decreto Único Reglamentario del Sector Salud y Protección Social. Colombia: Ministerio de Salud y Protección Social; 2016. [ Links ]
33. Congreso de Colombia. Ley 1581 de 2012. Por la cual se dictan disposiciones generales para la protección de datos personales. Colombia: Congreso de Colombia; 2012 [ Links ]
34. Presidencia de la República. Decreto 1377 de 2013 por el cual se reglamenta parcialmente la Ley 1581 de 201. Colombia: Presidencia de la República de Colombia; 2013. [ Links ]
35. Kalager M, Adami HO, Lagergren P, Steindorf K, Dickman PW. Cancer outcomes research-a European challenge: measures of the cancer burden. Mol Oncol. 2021; 15(12):3225-3241. doi: 10.1002/1878-0261.13012. [ Links ]
36. Doll R, Payne P, Waterhouse JAH. Cancer Incidence in Five Continents. Vol. I. Geneva: Union Internationale Contre le Cancer; 1966. Available from: https://ci5.iarc.fr/CI5I-X/Pages/references.aspx [ Links ]
37. Doll R, Muir CS, Waterhouse JAH. Cancer Incidence in Five Continents. Vol. II. Geneva: Union Internationale Contre le Cancer; 1970. Available from: https://ci5.iarc.fr/CI5I-X/Pages/references.aspx [ Links ]
38. Waterhouse J, Muir CS, Correa P, Powell J. Cancer Incidence in Five Continents. Vol. III. Scientific Publications, No. 15, Lyon, IARC.; 1976. Available from: https://ci5.iarc.fr/CI5I-X/Pages/references.aspx [ Links ]
39. Waterhouse J, Muir CS, Shanmugaratnam K, Powell J. Cancer Incidence in Five Continents. Vol. IV. Lyon: IARC Scientific Publications, No. 42, Lyon, IARC.; 1982. Available from: https://ci5.iarc.fr/CI5I-X/Pages/references.aspx [ Links ]
40. Muir CS,Waterhouse J, Mack T, Powell J, Whelan SL. Cancer Incidence in Five Continents. Vol. V. IARC Scientific Publications, No. 88, Lyon, IARC.; 1987. Available from: https://ci5.iarc.fr/CI5I-X/Pages/references.aspx [ Links ]
41. Parkin DM, Muir CS, Whelan, SL, Gao Y-T, Ferlay J, Powell J. Cancer Incidence in Five Continents. Vol. VI. IARC Scientific Publications, No. 120, Lyon, IARC.; 1992. Available from: https://ci5.iarc.fr/CI5I-X/Pages/references.aspx [ Links ]
42. Parkin DM, Whelan SL, Ferlay J, Raymond L, Young J. Cancer Incidence in Five Continents. Vol. VII. IARC Scientific Publications, No. 143, Lyon, IARC.; 1997. Available from: https://ci5.iarc.fr/CI5I-X/Pages/references.aspx [ Links ]
43. Parkin DM, Whelan SL, Ferlay J, Teppo L, Thomas DB. Cancer Incidence in Five Continents. Vol. VIII. IARC Scientific Publications, No. 155, Lyon, IARC.; 2002. Available from: https://ci5.iarc.fr/CI5I-X/Pages/references.aspx [ Links ]
44. Curado MP, Edwards B, Shin HR, Storm H, Ferlay JHM. Cancer Incidence in Five Continents. Vol. IX. IARC Scientific Publications, No. 160, Lyon, IARC.; 2007. Available from: https://ci5.iarc.fr/CI5I-X/Pages/references.aspx [ Links ]
45. Forman D, Bray F, Brewster DH, Gombe Mbalawa C, Kohler B, Piñeros M, Steliarova-Foucher ESR. Cancer Incidence in Five Continents. Vol. X. IARC Scientific Publication No. 164. Lyon: International Agency for Research on Cancer.; 2014. Available from: https://ci5.iarc.fr/CI5I-X/Pages/references.aspx [ Links ]
46. Bray F, Colombet M, Mery L, Piñeros M, Znaor A, Zanetti RFJ. Cancer Incidence in Five Continents. Volume XI. IARC Scientific Publication No. 166; 2021. Available from: https://publications.iarc.fr/Book-And-Report-Series/Iarc-Scientific-Publications/Cancer-Incidence-In-Five-Continents Volume-XI-2021 [ Links ]
Notas:
Financiación Esta investigación fue financiada y realizada por la Universidad del Valle. Contribuyeron de manera parcial las siguientes entidades: a) Univalle-Universidad de Vandervilt- NIH-USA Prime Award No. 2 P01 CA028842. Subaward No. VUMC3239; y b) Program UICC Technical Fellowship.
Tablas suplementarias
Tabla 1S Cali, Colombia. Supervivencia neta a 5 años estandarizada por edad (SN%) en adultos (15-99 años) según sexo y periodo.
| Periodo de diagnóstico | 1998-2002 | 2003-2007 | 2008-2012 | 2013-2017 | ||||||||||||
| Hombre | Mujer | Hombre | Mujer | Hombre | Mujer | Hombre | Mujer | |||||||||
| SN (%) | IC 95% | SN (%) | IC 95% | SN (%) | IC 95% | SN (%) | IC 95% | SN (%) | IC 95% | SN (%) | IC 95% | SN (%) | IC 95% | SN (%) | IC 95% | |
| Estómago | 17.2 | 14.3 - 20.4 | 16.2 | 13.1 -19.7 | 18.5 | 15.8 - 21.5 | 19.2 | 16.2 - 22.4 | 19.1 | 16.4 - 21.9 | 24.0 | 20.4 - 27.8 | 19.1 | 16.2 - 22.2 | 24.8 | 20.4 - 29.3 |
| Colorrectal | 38.5 | 32.5 - 44.4 | 37.1 | 32.1 - 41.9 | 42.4 | 37.5 - 47.1 | 48.4 | 44.1 - 52.6 | 48.7 | 44.3 - 53.0 | 48.4 | 44.6 - 52.0 | 54.0 | 49.7 - 57.9 | 55.7 | 52.2 - 59.0 |
| Pulmón | 7.5 | 5.4 - 10.2 | 9.9 | 6.9 - 13.6 | 12.6 | 9.9 - 15.7 | 12.4 | 9.4 - 15.8 | 9.5 | 7.0 - 12.4 | 13.2 | 10.3 - 16.5 | 14.4 | 11.2 - 17.9 | 17.7 | 14.1 - 21.7 |
| Cuello uterino | 54.4 | 50.6 - 58.1 | 56.6 | 53.0 - 60.0 | 55.5 | 51.9 - 59.0 | 53.0 | 49.8 - 56.2 | ||||||||
| Mama | 70.8 | 67.0 - 74.3 | 81.1 | 77.9 - 83.9 | 80.5 | 77.5 - 83.1 | 81.1 | 78.7 - 83.3 | ||||||||
| Próstata | 79.9 | 76.3 - 83.0 | 90.2 | 87.3 - 92.5 | 87.5 | 85.0 - 89.6 | 90.1 | 87.8 - 92.0 | ||||||||
| Tiroides | 73.1 | 57.3 - 83.8 | 87.1 | 79.9 - 91.8 | 81.4 | 65.2 - 90.5 | 88.9 | 82.3 - 93.1 | 91.6 | 77.7 - 97.0 | 96.6 | 90.8 - 98.8 | 90.7 | 78.0 - 96.3 | 95.7 | 91.6 - 97.8 |
| Mieloides | 15.9 | 9.3 - 24.1 | 12.5 | 7.4 - 19.0 | 29.9 | 21.4 - 38.8 | 32.6 | 25.1 - 40.4 | 51.8 | 42.8 - 60.1 | 41.8 | 35.0 - 48.4 | 52.7 | 44.3 - 60.3 | 49.8 | 41.9 - 57.2 |
| Linfoides | 27.6 | 22.3 - 33.1 | 37.3 | 32.2 - 42.3 | 41.0 | 35.2 - 46.7 | 43.4 | 38.4 - 48.3 | 45.8 | 40.6 - 50.8 | 50.0 | 45.6 - 54.2 | 55.4 | 49.9 - 60.6 | 53.4 | 49.1 - 57.4 |
SN: Supervivencia neta
Tabla 2S Cali, Colombia. Supervivencia neta a 5 años estandarizada por edad (SN%) en adultos (15-99 años) según periodo. Ambos sexos
| Periodo de diagnóstico | 1998-2002 | 2003-2007 | 2008-2012 | 2013-2017 | ||||
| SN (%) | IC 95% | SN (%) | IC 95% | SN (%) | IC 95% | SN (%) | IC 95% | |
| Estómago | 16.6 | 14.5 - 18.9 | 18.7 | 16.7 - 20.9 | 21.0 | 18.9 - 23.2 | 21.3 | 19.2 - 23.6 |
| Colorrectal | 37.9 | 34.1 - 41.7 | 45.7 | 42.4 - 48.8 | 48.7 | 45.8 - 51.4 | 54.8 | 52.1 - 57.4 |
| Pulmón | 8.3 | 6.5 - 10.4 | 12.6 | 10.5 - 14.9 | 11.2 | 9.3 - 13.3 | 15.7 | 13.3 - 18.3 |
| Cuello uterino | 54.4 | 50.6 - 58.1 | 56.6 | 53.0 - 60.0 | 55.5 | 51.9 - 59.0 | 53.0 | 49.8 - 56.2 |
| Mama | 70.8 | 67.0 - 74.3 | 81.1 | 77.9 - 83.9 | 80.5 | 77.5 - 83.1 | 81.1 | 78.7 - 83.3 |
| Próstata | 79.9 | 76.3 - 83.0 | 90.2 | 87.3 - 92.5 | 87.5 | 85.0 - 89.6 | 90.1 | 87.8 - 92.0 |
| Tiroides | 84.6 | 78.4 - 89.2 | 87.4 | 81.7 - 91.4 | 95.6 | 90.8 - 97.9 | 94.7 | 90.9 - 96.9 |
| Mieloides | 14.3 | 9.9 - 19.4 | 31.4 | 25.7 - 37.2 | 45.8 | 40.3 - 51.0 | 51.1 | 45.4 - 56.5 |
| Linfoides | 32.3 | 28.7 - 36.0 | 42.2 | 38.4 - 45.9 | 47.8 | 44.5 - 51.0 | 54.2 | 50.9 - 57.4 |
SN: Supervivencia neta
Recibido: 21 de Octubre de 2021; Revisado: 21 de Febrero de 2022; Aprobado: 05 de Marzo de 2022











 text in
text in 


