Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares em
SciELO
Similares em
SciELO -
 Similares em Google
Similares em Google
Compartilhar
Colombia Médica
versão On-line ISSN 1657-9534
Colomb. Med. vol.53 no.3 Cali jul./set. 2022 Epub 30-Jul-2022
https://doi.org/10.25100/cm.v53i3.5179
Articulo original
Pacientes con cirugía cardiaca: Relación entre Perme ICU Mobility Score y la duración de la estancia en UCI
1 Hospital Israelita Albert Einstein, São Paulo, SP, Brazil.
2 Universidade Federal de Santa Maria (UFSM), Human Communication Disorders Post-Graduate Program, Santa Maria, RS, Brazil
3 Universidade Federal de Santa Maria (UFSM), Department of Physiotherapy and Rehabilitation, Functional Rehabilitation Post-Graduate Program Santa Maria, RS, Brazil
4 Universidade Federal de Santa Maria (UFSM), Department of Sports Methods and Techniques, Physical Education Post-Graduate Program, Santa Maria, RS, Brazil
5 Campaign Region University Center (URCAMP), Bagé, RS - Brazil
6 Dom Alberto College, Santa Cruz do Sul, RS - Brazil
Objetivo:
Evaluar la influencia del Perme Score en la estancia hospitalaria en la unidad de cuidados intensivos (UCI) en pacientes postoperados de cirugía cardiaca. Como objetivo secundario fue investigar si las variables preoperatorias pueden predecir el estado de movilidad del paciente después de la cirugía.
Métodos:
Se realizó un estudio observacional prospectivo en la UCI de un hospital universitario. El estado de movilidad (Perme Score) se monitoreó desde el primer día postoperatorio, hasta el alta de la UCI. Se recolectó la evaluación preoperatoria de la fuerza de los músculos respiratorios, la función pulmonar y la fuerza de agarre.
Resultados:
Fueron incluidos en el estudio 44 pacientes, con edad media de 62.3 años y 28 hombres. Se obruvo una puntuación alta de Perme entre los pacientes que se sometieron a un injerto de derivación de la arteria coronaria a partir del segundo día posoperatorio y al tercer día posoperatorio en tres tipos de intervención (injerto de derivación de la arteria coronaria, reemplazo de válvula o ambos simultáneamente), se asoció con una estancia más corta en la UCI. La función pulmonar preoperatoria fue uno de los principales predictores independientes del estado de movilidad en los tres primeros días de estancia en la UCI, además de la fracción de eyección del ventrículo izquierdo y el tiempo de circulación extracorpórea al primer día, la edad y la fracción de eyección del ventrículo izquierdo al segundo día y presión espiratoria máxima al tercer día.
Conclusión:
Un aumento en el estado de movilidad (Perme Score), principalmente en el tercer día postoperatorio, redujo la estancia en la UCI, influenciado principalmente por la función pulmonar preoperatoria.
Palabras clave: Rehabilitación; rehabilitación cardiaca; rendimiento de la función fisica; fortaleza muscular
Objective:
Assess the influence of Perme Score on the intensive care unit (ICU) length of stay in patients after cardiac surgery. As a secondary objective, investigate if preoperative variables can predict the patient's mobility status after surgery.
Methods:
A prospective observational study was conducted in ICU in a university hospital. The mobility status (Perme Score) was collected from the first postoperative day until ICU discharge. The preoperative assessment of respiratory muscle strength, pulmonary function, and handgrip strength were collected.
Results:
A total of 44 patients, mean age of 62.3 years, 28 men were included in the study. A high Perme Score on the second postoperative day among patients who underwent Coronary artery bypass grafting and the third postoperative day on three types of intervention (Coronary artery bypass grafting, valve replacement, or both simultaneously) was associated with shorter ICU length of stay). The preoperative pulmonary function was one of the main independent predictors of mobility status on the first three days of ICU stay, in addition to left ventricular ejection fraction and cardiopulmonary bypass time on the first day, age, and left ventricular ejection fraction on the second day and maximum expiratory pressure on third day
Conclusion:
An increase in mobility status (Perme Score), mainly on the third postoperative day, reduced the ICU stay, mainly influenced by preoperative pulmonary function.
Keywords: Rehabilitation; cardiac rehabilitation; physical function performance; muscle strength
Contribución del estudio
| 1) ¿Por qué se realizó este estudio? |
| Este estudio se realizó con el fin de analizar mejor el estado de movilidad de los pacientes sometidos a cirugía cardiaca. |
| 2) ¿Cuáles fueron los resultados más relevantes del estudio? |
| El estado de movilidad de los pacientes ingresados en unidades de cuidados intensivos sometidos a cirugía cardiaca aumenta gradualmente en el postoperatorio. |
| 3¿Qué aportan estos resultados? |
| Los resultados de este estudio contribuyen a una mirada más cercana para que las actividades de movilidad y rehabilitación en el postoperatorio de la cirugía se realicen tan pronto como existan condiciones clínicas por parte de los pacientes en recuperación. |
Introducción
El injerto de derivación de arteria coronaria (CABG, por sus siglas en inglés) es la cirugía cardíaca más común en todo el mundo y se asocia con el reemplazo de válvulas; se destaca por su importante impacto económico y social 1,2 . Varios estudios han demostrado que la CABG indujo una reducción de la masa de tejido magro, pérdida de la fuerza de prensión manual y complicaciones pulmonares 3,4. Además, durante los primeros tres días, después de la cirugía CABG, ocurrió una reacción inflamatoria significativa y resistencia a la insulina, y durante la primera semana después de la CABG, la capacidad vital disminuyó en un 30-60% 5,6. Estudios previos han descrito una pérdida significativa de masa muscular tempranamente después de la CABG 7,8. Teniendo en cuenta estas consecuencias tempranas en los sistemas respiratorio, metabólico y musculoesquelético debido a los procedimientos quirúrgicos y la inmovilidad prolongada, se ha respaldado el creciente interés en las medidas de la función física para adultos en estado crítico.
En este contexto, la evaluación de la función física es relevante para evaluar la recuperación de la UCI y evaluar la efectividad de un protocolo estructurado de movilización temprana sobre el estado de movilidad de los pacientes ingresados en la UCI 9,10. Recientemente, se han desarrollado nuevas medidas para evaluar los resultados funcionales en el entorno de la UCI 11. Parry et al. 12, realizó una revisión sistemática, presentando 26 instrumentos de medición de deterioro funcional que tenían propiedades clinimétricas, diseñados para uso en pacientes críticos. La puntuación de movilidad de la unidad de cuidados intensivos de Perme (Perme Score) aparece como uno. El Perme Score fue desarrollado para medir el estado de movilidad de los pacientes, comenzando con la capacidad de seguir órdenes y culminando con la distancia recorrida en dos minutos 13. Indica el desempeño funcional, particularmente la capacidad de caminar de los pacientes, en la UCI en un momento específico 14. La mayoría de los estudios anteriores han utilizado Perme Score en un momento específico y en poblaciones específicas de pacientes 15-17. Sin embargo, aún no está claro si el Perme Score predice la duración de la estancia en la UCI cardiovascular y la posible influencia de la fuerza de los músculos respiratorios, la función pulmonar y la fuerza de prensión manual en el período preoperatorio sobre el estado de movilidad de los pacientes sometidos a CABG y reemplazo de válvula. Varios estudios han demostrado que la duración de la estancia en la UCI es un predictor significativo del estado físico, la discapacidad funcional, las infecciones nosocomiales y el aumento de los costos hospitalarios. De la misma manera que la duración de la estancia en la UCI es un predictor del estado físico después del alta de la UCI 18-21, planteamos la hipótesis de que la función física durante la hospitalización en la UCI podría influir en la duración de la estancia en la UCI. Además, aún no está claro si el estado de movilidad temprana, mediante Perme Score, está asociado con una corta estancia en UCI.
Por lo tanto, este estudio prospectivo tiene como objetivo evaluar la influencia del Perme Score en la estancia hospitalaria en la UCI en pacientes después de un injerto de derivación de arteria coronaria (CRC) y/o cirugía de reemplazo de válvula. Como objetivo secundario, nuestro objetivo fue investigar si la fuerza de los músculos respiratorios, la función pulmonar y la fuerza de prensión manual en el período preoperatorio pueden predecir el estado de movilidad del paciente después de la cirugía.
Materiales y Métodos
Diseño del estudio y participantes
Este estudio observacional prospectivo de un solo centro se llevó a cabo en una UCI de 8 camas en un hospital universitario en Santa María, estado de Rio Grande do Sul, Brasil. El comité de ética aprobó el estudio (proceso n.° 1.461.674). Además, todos los sujetos proporcionaron el consentimiento informado por escrito antes de la inscripción en el estudio. Este estudio es informado por la declaración de Fortalecimiento de los Informes de Estudios Observacionales en Epidemiología (STROBE) 22.
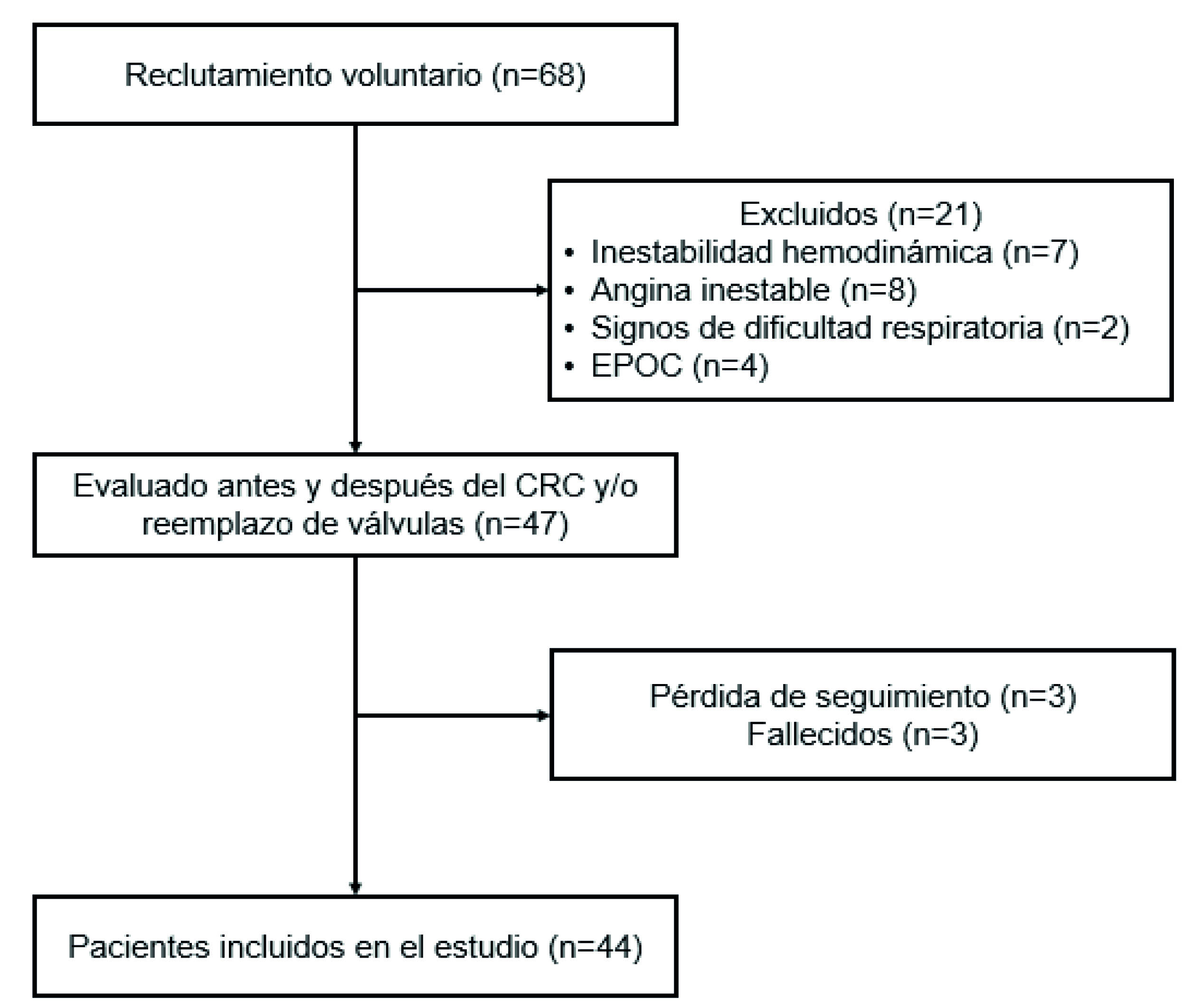
Los pacientes ingresados en el hospital para cirugías cardíacas electivas, con edad ≥18 años, derivados para evaluación de fisioterapia, fueron inicialmente considerados elegibles para el estudio. Se utilizaron los siguientes criterios de inclusión: 1) CRC con bomba y cirugía de reemplazo valvular, y 2) ingreso en la UCI cardiovascular después de la cirugía. Además, se excluyeron los pacientes con diagnóstico de enfermedad pulmonar obstructiva crónica (EPOC), angina inestable, inestabilidad hemodinámica, signos de dificultad respiratoria y muerte.
Recogida de datos y variables de estudio
Todos los datos del estudio fueron extraídos de la historia clínica. Las variables recopiladas incluyeron datos demográficos, comorbilidades, procedimientos quirúrgicos, medicamentos, UCI y estancia hospitalaria, fuerza de los músculos respiratorios, función pulmonar, fuerza de prensión manual y estado de movilidad. La fuerza de los músculos respiratorios, la función pulmonar y la fuerza de prensión manual se evaluaron un día antes de la cirugía.
Fuerza de los músculos respiratorios
La presión inspiratoria máxima y la presión espiratoria máxima (PEM) fueron evaluadas con un manómetro digital MVD-300 (MDI ®, Rio Grande do Sul, Brasil). Todas las mediciones fueron realizadas de acuerdo con las recomendaciones de la American Thoracic Society y la European Respiratory Society (2002) 24. El valor medido más alto se consideró para el análisis y se comparó con los valores predichos 23.
Función pulmonar
La evaluación de la función pulmonar se realizó de acuerdo con las guías de la American Thoracic Society y la European Respiratory Society 24 con un espirómetro digital portátil (KIT One Flow FVC, Clement Clarke International, Reino Unido). Se recogieron las siguientes medidas: 1) flujo espiratorio máximo, 2) capacidad vital forzada (FVC), 3) volumen espiratorio forzado en un segundo (FEV1), y 4) volumen espiratorio forzado en un segundo dividido por el índice de capacidad vital forzada (FEV1/FVC). Los resultados obtenidos fueron comparados con los valores predichos 25,26.
Fuerza de agarre
La fuerza de prensión manual se midió de acuerdo con las recomendaciones del protocolo 27 utilizando un dinamómetro portátil (TKK 5401 GRIP- D; Takei Scientific Instruments Co. Ltd., Tokio, Japón). La fuerza de prensión se definió como el valor más alto medido en la mano dominante en comparación con los valores predichos 28.
Evaluación del estado de movilidad
El estado de movilidad se evaluó mediante la puntuación de movilidad de la unidad de cuidados intensivos de Perme (Perme Score) 13, y fue recopilada por un solo evaluador previamente capacitado para evaluar al paciente utilizando la puntuación de movilidad de la UCI de Perme. El evaluador es fisioterapeuta, miembro de un equipo de investigación que no formó parte del equipo interdisciplinario de la UCI, y cuenta con más de cinco años de experiencia clínica. El puntaje de Perme se recolectó diariamente desde el momento del ingreso en la UCI, dentro de las 24 horas del ingreso en la UCI hasta el alta de la UCI, realizado en el mismo día de la UCI. Comenzando con la capacidad de seguir órdenes y culminando con la distancia recorrida en dos minutos, el puntaje mide objetivamente el estado de movilidad de los pacientes ingresados en la UCI. Consta de 15 ítems agrupados en siete categorías, así: 1) estado mental, 2) barreras de movilidad potencial, 3) fuerza funcional, 4) movilidad en la cama , 5) transferencias, 6) marcha y 7) resistencia. La puntuación total oscila entre 0 y 32 puntos, y las puntuaciones más altas indican una mejor movilidad.
Intervención de rehabilitación física
Los pacientes recibieron rehabilitación de sala general que comprendía fisioterapia torácica y cinco pasos progresivos de ejercicios de asistencia activa de las extremidades inferiores/superiores. Cada paso corresponde a un día de intervención postoperatoria como se describió anteriormente 29. Los fisioterapeutas de la UCI realizaron las intervenciones dos veces al día, durante aproximadamente 30 minutos, siete días a la semana. La rehabilitación comenzó el primer día postoperatorio hasta el alta.
Cálculo del tamaño de la muestra
El tamaño de la muestra se calculó utilizando el GPower (versión 3.0), basado en los datos de un estudio piloto realizado con los primeros diez pacientes incluidos en el presente estudio. Para encontrar un coeficiente de determinación (R2) de 0.185, con un tamaño del efecto de (i2) 0.22, poder del 80% y nivel de significancia p <0.05, teniendo como variable independiente el puntaje de Perme en el día tres y la variable dependiente fue el tiempo de estancia en la UCI, se requirieron un total de 38 pacientes.
Análisis estadístico
Las variables continuas se presentan como valores de media, desviación estándar (DE) o mediana, rango intercuartílico (RIC, percentil 25-75), y las variables categóricas se presentan en frecuencias absolutas y relativas. La prueba de Shapiro-Wilk evaluó la normalidad de las variables.
Para evaluar la influencia de Perme Score en la duración de la estancia en la UCI, realizamos una regresión lineal simple en la que la variable dependiente fue la duración de la estancia en la UCI. Las variables independientes que probamos individualmente, el Perme Score obtenido en los tres primeros días de estancia en UCI (D1, D2 y D3), fueron los días que toda la muestra (n= 44) permaneció hospitalizada en UCI. A partir del cuarto día de hospitalización, el número de pacientes se redujo paulatinamente debido a que los pacientes comenzaron a ser dados de alta de la UCI. La significación del modelo final se evaluó mediante la prueba ANOVA F y la calidad del ajuste mediante el coeficiente de determinación ajustado (R2 ajustado). Para eliminar un posible sesgo que el tipo de cirugía (CRC, reemplazo valvular o CRC y reemplazo valvular) pudiera causar sobre las variables analizadas, utilizamos el modelo de regresión. Los residuos fueron evaluados según los supuestos de normalidad, varianza constante e independencia. Para comparar el comportamiento de la puntuación de Perme en los tres primeros días de estancia en la UCI y los tipos de cirugía, se realizó un ANOVA de dos vías seguido de un post hoc Bonferroni. El tamaño del efecto para la regresión lineal simple se calculó utilizando R-cuadrado (ρ), con valores interpretados como "muy altos" (0.90 a 1.00); “alto” (0.70 a 0.90); “moderado” (0.50 a 0.70); “bajo” (0.30 a 0.50); “muy bajo” (0.10 a 0.30) 30.
También realizamos un análisis de regresión, donde inicialmente se realizó una preselección de las variables a través de un análisis de regresión lineal simple. Luego, se realizó un modelo de regresión lineal múltiple para evaluar el efecto de las variables independientes preoperatorias (función pulmonar, fuerza de los músculos respiratorios y fuerza de prensión), edad, fracción de eyección del ventrículo izquierdo (FEVI) y tiempo de circulación extracorpórea (CEC) sobre el estado de movilidad [Perme Puntuación en el día 1 (D1), día 2 (D2) y día 3 (D3) ]. Todos los análisis se realizaron en IBM SPSS Statistics para Windows (versión 26.0) y el nivel de significación se fijó en p <0.05.
Resultados
Participantes
Se examinaron un total de 68 pacientes y 47 pacientes cumplieron los criterios de inclusión. Tres pacientes fueron excluidos por muerte. De los 44 pacientes estudiados, la edad media (DE) fue de 623 (10.8) años, 28% se incluyeron en el estudio (Figura 1). En la Tabla 1 se muestran las características basales y los resultados clínicos de los pacientes encuestados. La mediana [RIC] del estado de movilidad al ingreso a la UCI y al alta de la UCI a 6 [3-7] puntos y 27 [23-30] puntos, respectivamente (p <0.001) (Figura 2).
Tabla 1 Características basales y resultados clínicos de los participantes incluidos.
| Variable | Participantes en general ( n= 44) |
|---|---|
| Edad (años) | 62.3 (59.0 a 65.6) |
| Sexo masculino, no. (%) | 28 (63.7) |
| Índice de masa corporal‡ , Kg/m2 | 26.7 (4.8) |
| Fracción de eyección del ventrículo izquierdo, % | 57.4 (7.3) |
| Comorbilidades | |
| Diabetes mellitus, n. (%) | 18 (40.9) |
| Dislipidemia, n. (%) | 15 (34.1) |
| Hipertensión, No. (%) | 36 (81.8) |
| Unidad de Cuidados Intensivos duración de la estancia, días | 4 [4-7] |
| Duración de la estancia hospitalaria, días | 8 [6-12] |
| fuerza de los músculos respiratorios | |
| Presión inspiratoria máxima , cmH2O | 67 [43.2-84.7] |
| Presión inspiratoria máxima MIP, % pred. | 70.9 [46.6-90.3] |
| Presión espiratoria máxima , cmH2O | 83.5 [57.2-98.7] |
| Presión espiratoria máxima , % pred. | 86.4 [57.2-103.4] |
| Función pulmonar | |
| VEF1, L | 2.1 [1.4-2.7] |
| FEV1, % pred. | 77.7 [55.3-99.1] |
| CVF L | 3.1 [2.1-3.9] |
| CVF, % pred. | 94.5 [60.2-103.6] |
| FEV1 /FVC | 73.0 [57.7-80.7] |
| FEV1 /FVC, % pred. | 98.1 [79.4-111.9] |
| Flujo espiratorio máximo , mL | 252.5 [165.0-388.7] |
| Flujo espiratorio máximo , % pred. | 70.1 [43.8-88.6] |
| Fuerza de agarre , kgF | 31.5 [23.2-10.0] |
| Fuerza de agarre , % pred. | 90.4 [80.4-101.3] |
| Procedimiento quirúrgico | |
| Cirugía de revascularización coronaria - no. ( %) | 28 (63.6) |
| Reemplazo de válvula - no. ( %) | 9 (20.5) |
| Derivación de arteria coronaria y reemplazo de válvula - no. ( %) | 7 (15.9) |
| Bypass cardiopulmonar , min | 94 [80-136] |
| Extensión de la enfermedad - no. ( %) | |
| 1 vasos | 5 (14.3) |
| 2 vasos | 11 (31.4) |
| 3 vasos | 15 (42.9) |
| 4 vasos | 4 (11.4) |
Datos presentados como media y desviación estándar (DE), mediana y rango intercuartil [cuartil 25% - cuartil 75%] o frecuencia absoluta y relativa (%). *Datos presentados como media ( intervalo de confianza del 95% ).
Definición de abreviaturas:
FEV1 = volumen espiratorio forzado en un segundo;
FEV1 /FVC = volumen espiratorio forzado en un segundo dividido por la relación de capacidad vital forzada;
CVF = capacidad vital forzada ;
‡ El índice de masa corporal se calcula dividiendo el peso en kilogramos por el cuadrado de la talla en metros (Kg/m2).
Las categorías son las mismas para hombres y mujeres de todos los tipos de cuerpo y edades, de la siguiente manera: menos de 18.5: bajo peso, 18.5-24.9: peso normal o saludable, 25.0-29.9: sobrepeso y 30·0 y más - obeso.
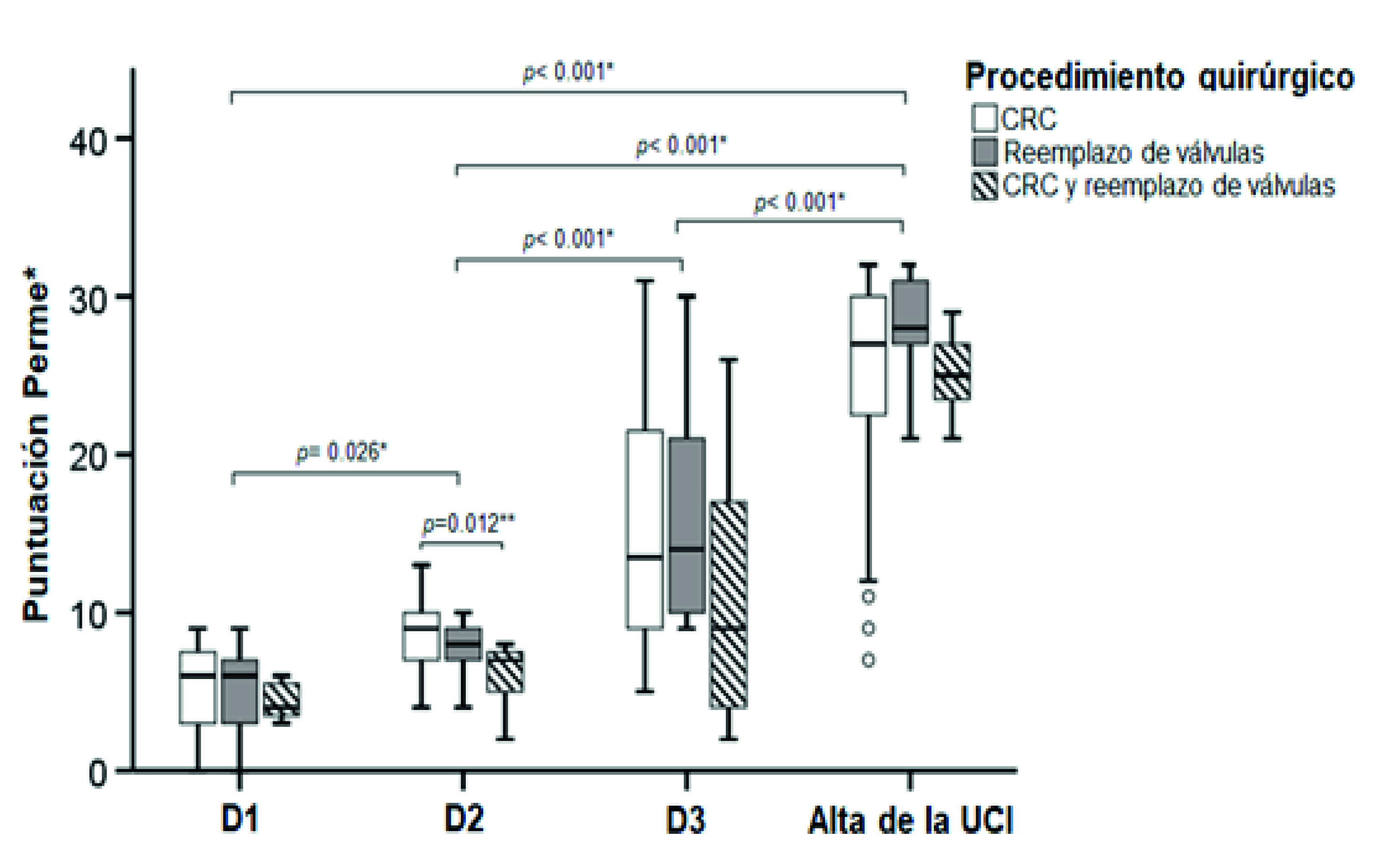
Figura 2 Los recuadros representan la mediana y el rango intercuartílico y los círculos abiertos representan valores atípicos. Definición de abreviaturas: D1: primer día postoperatorio; D2: segundo día postoperatorio; D3: tercer día postoperatorio; UCI: unidad de cuidados intensivos; Puntuación de Perme: puntuación de movilidad de la unidad de cuidados intensivos de Perme. *Comparación entre tiempos (días de estancia en UCI). **Comparación entre CABG y CABG + reemplazo de válvula.
Influencia de la puntuación de Perme en la duración de la estancia en la UCI
En la regresión lineal simple, no se observó una asociación significativa entre el Perme Score en D1 con la estancia en la UCI [β = -0.30; (IC del 95 %, -0.62 a 0.01); p= 0.064], aun cuando se evaluaron los diferentes procedimientos quirúrgicos (Figura 3-A ). Sin embargo, en estos diferentes procedimientos, el tamaño del efecto fue mayor en el reemplazo valvular, seguido por la combinación de CRC y reemplazo valvular y CRC solo (ρ= 0.660; ρ= 0.421; y ρ= 0.216, respectivamente). En cuanto a D2, el Perme Score se asoció con la estancia en la UCI [β= -0.76; (IC del 95%, -1.19 a -0.33); p= 0.001], explicando el 22% de la varianza, y al analizar los tres tipos de procedimiento quirúrgico, solo la CRC mostró una correlación significativa (Figura 3-B ). El tamaño del efecto mostró los siguientes coeficientes: CRC y recambio valvular, ρ= 0.865; CRC, ρ= 0.663; reemplazo de válvula, ρ= 0.463.
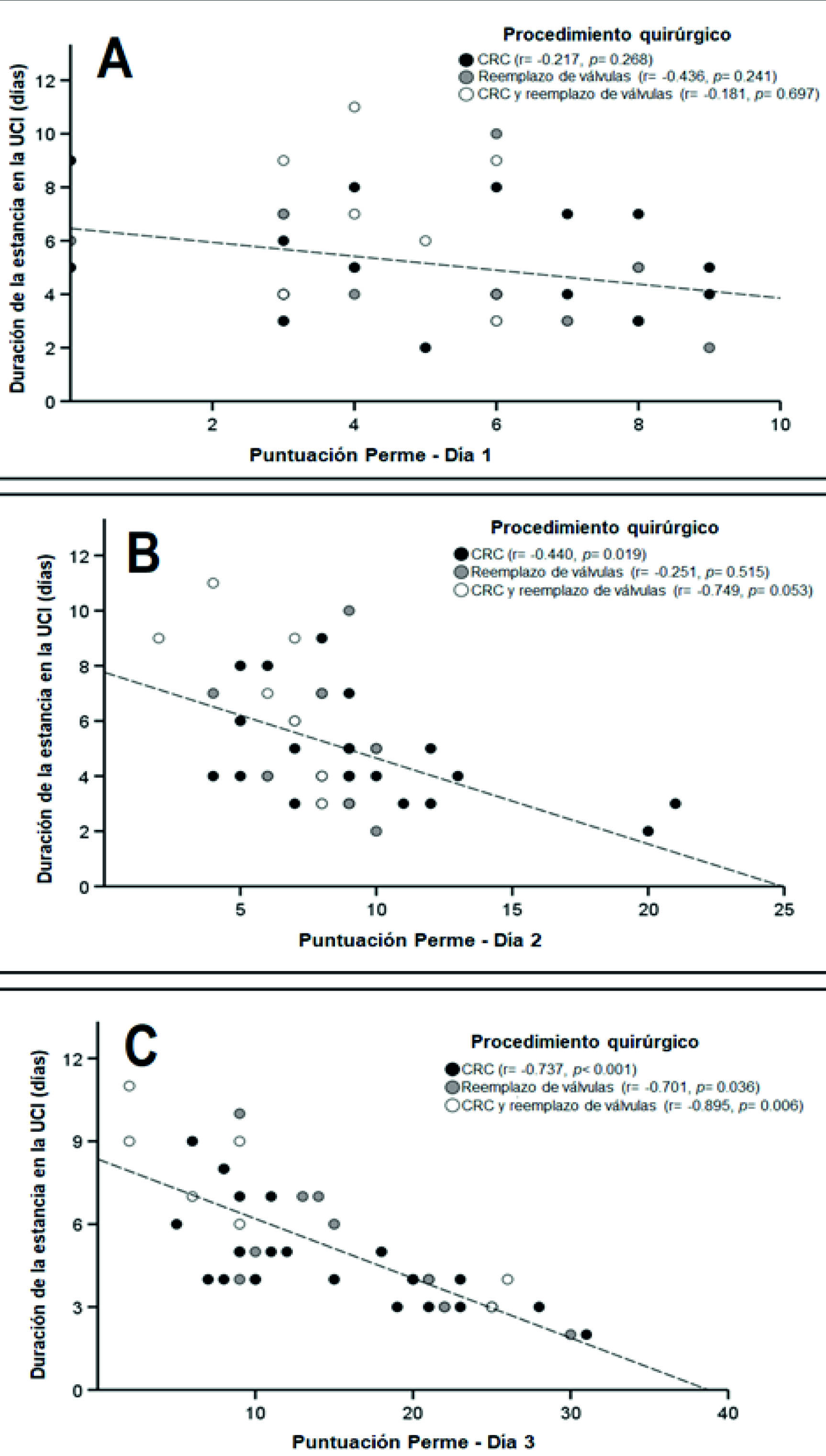
Figura 3 Asociación entre el Perme Score y los tres primeros días de estancia en UTI, según el procedimiento quirúrgico realizado. Definición de abreviaturas: Día 1 = primer día postoperatorio; Día 2 = segundo día postoperatorio; Día 3 = tercer día postoperatorio; UCI = unidad de cuidados intensivos. *Los puntajes de movilidad de la UCI de Perme varían de 0 a 32, y los puntajes más altos indican un mejor nivel de movilidad.
En D3, como en D2, el Perme Score se asoció con la estancia en la UCI [β= -2.67; (IC del 95%, -3.38 a -1.95); p <0.001], lo que explica el 57% de la varianza y un aumento de 4.6 puntos en la puntuación de Perme reduce la duración de la estancia en la UCI en un día, independientemente de los procedimientos quirúrgicos. El tamaño del efecto presentó los siguientes coeficientes: CRC y recambio valvular, ρ= 0.946; CRC, ρ= 0.858; reemplazo de válvula, ρ= 0.837 (Figura 3-C ).
Influencia de variables preoperatorias en el Perme Score
El análisis de regresión lineal múltiple identificó que los valores de FEVI, CEC, flujo espiratorio máximo previsto preoperatorio y FEV1 explicaban el 51% (p= 0.006) del estado de movilidad en D1. Por otro lado, las variables edad, FEVI y valores preoperatorios de FEV1 /FVC y presión espiratoria máxima explicaron el 71% (p= 0.002) del estado de movilidad en el D2. Asimismo, sólo los valores preoperatorios de FEV1/FVC y presión espiratoria máxima explicaron el 51% ( p <0.001) del estado de movilidad en D3 (Tabla 2).
Tabla 2 Análisis de regresión lineal múltiple para el Perme Score en los tres primeros días de ingreso en la UCI.
| Variable dependiente | Variables independientes | R2 | R2 ajustado | Coeficiente β-no-estandarizado | Coeficiente β-estandarizado | p-valor | IC 95% |
|---|---|---|---|---|---|---|---|
| Puntuación de Perme en D1 | FEVI, % | 0.65 | 0.51 | 0.143 | 0.693 | 0.017 | 0.032 a 0.255 |
| CRC, min | -0.046 | -0.825 | 0.004 | -0.074 a -0.019 | |||
| Preop. FEM, % pred | 0.150 | 1.469 | 0.008 | 0.049 a 0.251 | |||
| Preop. VEF1, % pred. | -0.120 | 1.162 | 0.022 | -0.218 a -0.021 | |||
| Puntuación de Perme en D2 | Edad, años | 0.79 | 0.71 | 0.283 | 0.431 | 0.035 | 0.023 a 0.542 |
| FEVI, % | -0.120 | -0.368 | 0.038 | -0.232 a -0.008 | |||
| Preop. VEF1/ CVF, % pred. | -0.132 | -0.621 | 0.005 | -0.214 a -0.050 | |||
| Preop. PEM, % pred. | 0.128 | 0.992 | <0.001 | 0.079 a 0.176 | |||
| Puntuación de Perme en D3 | Preop. VEF1/ CVF, % pred. | 0.58 | 0.51 | -0.210 | -0.502 | 0.025 | -0.388 a -0.031 |
| Preop. PEM, % pred. | 0.193 | 0.002 | 0.002 | 0.085 a 0.301 |
FEVI: fracción de eyección del ventrículo izquierdo; CRC: cirugía de revascularización coronaria; Preop.: preoperatorio; D1: primero día postoperatorio; D2: segundo día postoperatorio; D3: tercer día postoperatorio; VEF1: volumen espiratorio forzado en el primer segundo; FEV1/FVC: volumen espiratorio forzado en un segundo dividido por la relación de capacidad vital forzada; PEM: presión espiratoria máxima; FEM: flujo espiratorio máximo; % pred.: porcentaje de predicción.
Discusión
Este es el primer estudio que demuestra que el puntaje Perme Score está asociado con la duración de la estadía en la UCI en pacientes después de CRC con o sin reemplazo de válvula y un aumento en el estado de movilidad redujo la duración de la estadía en la UCI. Además, nuestros hallazgos mostraron que la función pulmonar preoperatoria (D1, D2 y D3); FEVI y CEC (D1); la edad, la FEV1 (D2) y la presión espiratoria máxima (D3) fueron predictores independientes del estado de movilidad. Se sabe que la función física puede disminuir inmediatamente después de la cirugía, especialmente en pacientes de edad avanzada, y el deterioro del estado funcional se asocia con la estancia prolongada en la UTI en pacientes después de la cirugía cardiovascular 31. Diferentes métodos e instrumentos han sido utilizados para evaluar el funcionamiento físico en el ambiente de cuidados críticos 12. Itagaki et al.32, utilizó la prueba de velocidad de la marcha e identificó la edad, la tasa de filtración glomerular estimada, la velocidad de la marcha preoperatoria y el día posoperatorio en que los pacientes recuperaron la marcha independiente como predictores de una disminución posoperatoria de la velocidad de la marcha. Por lo tanto, es esencial enfatizar que, para identificar las deficiencias de la función física, se recomienda el uso de herramientas de funcionamiento físico desarrolladas para el curso de la estancia en la UTI 12.
Utilizamos el Perme ICU Mobility Score para medir el estado de movilidad. Debido a que este es el único instrumento para considerar en la evaluación, las posibles barreras a la movilidad pueden afectar el desempeño de los pacientes en las actividades de movilidad 14,33. En el contexto de la cirugía cardiovascular, el dolor en el área de la esternotomía y en el sitio del tubo torácico fue uno de los principales obstáculos para implementar actividades de movilidad como parte de la práctica clínica habitual 34. El bajo estado de movilidad observado en el primer día posoperatorio puede estar asociado con barreras (es decir, dolor, catéteres, drenajes y tubos) después de la cirugía más que con una disminución funcional, considerando la función previa del paciente antes de la cirugía. Sin embargo, esto es diferente cuando consideramos el segundo día para los procedimientos de CRC y reemplazo de válvulas. Recientemente Wu et al.35, demostraron que una combinación de CRC y reemplazo de válvula se asoció con peores resultados hospitalarios, incluida una alta mortalidad hospitalaria y mayores costos.
El momento en que se inicia por primera vez la deambulación en pacientes postoperatorios afecta directamente los resultados, lo que puede mejorar la independencia funcional 34. Los hallazgos de nuestro estudio demostraron que los pacientes con mejor estado de movilidad en el segundo (solo CRC) y tercer día postoperatorio (tres tipos de intervención) presentaron una corta estancia en UCI. Este resultado concuerda con el análisis del tamaño del efecto, donde CRC solo en D2 y los tres tipos de procedimientos quirúrgicos en D3 mostraron un tamaño de efecto moderado y alto a muy alto, respectivamente. Refuerza la importancia de realizar intervenciones de movilidad y mejora el conocimiento de los pacientes sobre los beneficios de las actividades de movilidad para proporcionar mejoras clínicas en la función física después de la cirugía cardíaca, reduciendo las complicaciones y la estancia en la UCI 36,37.
Se estableció el cambio mínimo detectable (MDC) del Perme Score de 1.36 puntos, presentando evidencias de ser sensible para detectar cambios en los niveles de movilidad de los pacientes a lo largo del tiempo 38. Además, nuestro estudio mostró que un aumento de 4.6 puntos en el Perme Score en D3 reduce la estancia en la UCI en un día, independientemente del tipo de cirugía. Este hallazgo es clínicamente relevante ya que estudios previos informaron que una reducción en la duración de la UCI impacta significativamente en el ahorro de costos de todos los gastos hospitalarios 39-41. Además de eso, la incidencia de infecciones asociadas a la atención de la salud sigue siendo frecuente entre los pacientes de cirugía cardíaca con estancia prolongada en UCI y se asocian con una alta mortalidad 42.
Pocos estudios anteriores evalúan la función física de manera temprana y longitudinal como un predictor de LOS en la UCI. Kasotakis et al. 43, han descrito un modelo para predecir la duración de la estancia en la UCI quirúrgica y la mortalidad basándose en la puntuación óptima de movilidad de la unidad de cuidados intensivos quirúrgicos (SOMS). Los autores concluyen que, en pacientes de UCI quirúrgica, el SOMS es una herramienta fiable y válida para predecir la mortalidad hospitalaria y la duración de la estancia. La monitorización de la función física en la UCI es relevante para determinar el riesgo de los pacientes de malos resultados físicos, la eficacia de las intervenciones y las trayectorias de recuperación 44-46.
Un estudio realizado con pacientes sometidos a cirugías cardíacas determinó la incidencia y los factores de riesgo asociados a las alteraciones de la movilidad en el postoperatorio. Los autores identificaron esa edad como un predictor de deterioro de la movilidad postoperatoria 47. El mismo patrón se observó en nuestro estudio cuando evaluamos los predictores del estado de movilidad en los primeros tres días de ingreso en la UCI. Además de la edad, la función pulmonar preoperatoria, la FEV1, la CEC y la presión espiratoria máxima fueron predictores independientes del estado de movilidad. La disfunción pulmonar preoperatoria se ha asociado con una mayor mortalidad y morbilidad operatoria después de la cirugía cardíaca 48. Un estudio realizado en pacientes sometidos a cirugía cardíaca electiva identificó un número significativo que presentó debilidad muscular respiratoria preoperatoria 49. Sin embargo, no observamos debilidad de los músculos respiratorios en la muestra de nuestro estudio. Es probable que diferentes ecuaciones de predicción expliquen una posible razón de estos hallazgos divergentes 50. En un estudio de cohorte prospectivo reciente realizado en pacientes sometidos a cirugía cardíaca electiva, Risom et al. 51, encontraron que el FEV1 preoperatorio reducido era un predictor fuerte e independiente de complicaciones postoperatorias, incluido el riesgo de muerte. En este contexto, nuestros hallazgos resaltan la importancia de la evaluación pulmonar preoperatoria como un examen de rutina para proporcionar información pronóstica importante en pacientes sometidos a cirugía cardíaca electiva.
Además, las primeras consecuencias de las cirugías cardíacas en el sistema respiratorio son un deterioro del sistema musculoesquelético debido al estrés quirúrgico y una respuesta inflamatoria sistémica grave 52-54. Provoca la desregulación de la síntesis de proteínas y, en consecuencia, la pérdida de masa muscular, que es responsable del deterioro funcional 53,54.
Nuestros hallazgos mostraron que el CEC fue un predictor independiente del estado de movilidad. En un estudio que examinó el impacto de la CEC en los resultados posoperatorios, Madhavan et al. 55, demostraron que la CEC prolongada (>56 minutos) mostró un efecto indirecto sobre la mortalidad que podría manifestarse a través de mayores riesgos de complicaciones, estancias prolongadas en la UCI (>48 horas) y ventilación mecánica prolongada (>24 horas). En nuestro estudio, la mediana de CEC fue de 94 minutos. Similar a nuestros resultados, en un estudio observacional reciente que incluyó a 60 pacientes que se sometieron a cirugía cardíaca, Sumin et al. 56, demostraron que el CEC fue un predictor independiente del estado funcional en pacientes con postoperatorio complicado al alta hospitalaria.
La fuerza de prensión manual se considera una medida confiable para evaluar la fuerza muscular, un indicador de la fuerza y función muscular general, y recientemente se ha identificado como un predictor independiente de la supervivencia general y los eventos cardiovasculares en pacientes con enfermedad arterial coronaria 57,58. Sin embargo, un estudio realizado por Perry et al. 59, presentó que los valores preoperatorios de fuerza de prensión manual para pacientes de cirugía cardíaca electiva estaban por debajo del valor de referencia previstos. En nuestro estudio, no observamos valores anormales de las medidas preoperatorias de fuerza de prensión manual. Es posible que estos hallazgos contradictorios se deban a que en el presente estudio usamos una referencia para valores predichos consistente con el grupo de edad de los sujetos incluidos en nuestro estudio, que es diferente del estudio anterior que usó un valor de referencia para individuos sanos mayores de 20 años.
Fortalezas y limitaciones
Los resultados de nuestro estudio también destacan la importancia de la evaluación diaria del Perme Score en el período postoperatorio de cirugía cardíaca, lo que permite a los fisioterapeutas evaluar los cambios en el estado de movilidad de los pacientes de la UCI a lo largo del tiempo. Además, es esencial tener en cuenta que la evaluación preoperatoria puede proporcionar información adicional sobre la práctica clínica para que los fisioterapeutas identifiquen a los pacientes con alto riesgo de deterioro funcional.
Aunque, los resultados de este estudio deben interpretarse considerando algunas limitaciones. Primero, la variación brusca del puntaje en tan pocos días puede haber ocurrido debido a las pocas barreras multidimensionales para movilizar a los pacientes durante el período posoperatorio. En segundo lugar, no consideramos el deterioro preexistente de la movilidad funcional que podría afectar el estado de movilidad durante la estadía en la UCI. Es importante señalar que, para los pacientes con deterioro de la movilidad anterior, se debe reconsiderar la evaluación mediante el Perme Score, ya que el paciente no podría mostrar la progresión del estado de movilidad durante la estancia hospitalaria. Finalmente, el Perme Score tiene una limitación en la práctica clínica cuando se utiliza para evaluar pacientes con dependencia total preexistente para las actividades de la vida diaria, lo que no se observó en nuestro estudio.
Conclusión
Nuestros hallazgos indicaron que el puntaje de Perme influyó en la duración de la estadía en la UCI en pacientes después de CRC y reemplazo de válvula, y un aumento de 4.6 puntos en el puntaje de Perme redujo la duración de la estadía en la UCI en un día. Además, la función pulmonar preoperatoria (D1, D2, D3), la FEV1 (D1 y D2) y el tiempo de circulación extracorpórea (D1), la edad (D2) y la presión espiratoria máxima (D3) fueron predictores independientes del estado de movilidad. Se necesitan más estudios para proporcionar información adicional sobre el impacto de la evaluación diaria del estado de movilidad durante las estancias en la UCI y en el hospital y sus resultados a largo plazo.
References
1. Melly L, Torregrossa G, Lee T, Jansens JL, Puskas JD. Fifty years of coronary artery bypass grafting. J Thorac Dis. 2018; 10(3): 1960-7. Doi: 10.21037/jtd.2018.02.43 [ Links ]
2. Silva GS da, Colósimo FC, Sousa AG de, Piotto RF, Castilho V. Coronary artery bypass graft surgery cost coverage by the brazilian unified health system (SUS). Braz J Cardiovasc Surg. 2017; 32(4): 253-9. Doi: 10.21470/1678-9741-2016-0069 [ Links ]
3. Boujemaa H, Verboven K, Hendrikx M, Rummens JL, Frederix I, Eijnde BO, et al. Muscle wasting after coronary artery bypass graft surgery: impact on postoperative clinical status and effect of exercise-based rehabilitation. Acta Cardiol. 2020; 75(5): 406-10. Doi: 10.1080/00015385.2019.1598035 [ Links ]
4. Calles AC do N, Lira JLF, Granja KSB, Medeiro JD de, Farias AR, Cavalcanti RC. Pulmonary complications in patients undergoing coronary artery bypass grafting at a hospital in Maceio, Brazil. Fisioter Mov. 2016; 29(4): 661-7. Doi: 10.1590/1980-5918.029.004.AO01 [ Links ]
5. Roncada G, Dendale P, Linsen L, Hendrikx M, Hansen D. Reduction in pulmonary function after CABG surgery is related to postoperative inflammation and hypercortisolemia. Int J Clin Exp Med. 2015; 8(7): 10938-46. [ Links ]
6. Mgbemena N, Jones A, Saxena P, Ang N, Senthuran S, Leicht A. Acute changes in handgrip strength, lung function and health-related quality of life following cardiac surgery. PLoS One. 2022; 17(2): e0263683. Doi: 10.1371/journal.pone.0263683 [ Links ]
7. Hansen D, Linsen L, Verboven K, Hendrikx M, Rummens JL, van Erum M, et al. Magnitude of muscle wasting early after on-pump coronary artery bypass graft surgery and exploration of aetiology. Exp Physiol. 2015; 100(7): 818-28. Doi: 10.1113/EP085053 [ Links ]
8. Dimopoulos S, Raidou V, Elaiopoulos D, Chatzivasiloglou F, Markantonaki D, Lyberopoulou E, et al. Sonographic muscle mass assessment in patients after cardiac surgery. World J Cardiol. 2020; 12(7): 351-61. Doi: 10.4330/wjc.v12.i7.351 [ Links ]
9. Parry SM, Nydahl P, Needham DM. Implementing early physical rehabilitation and mobilisation in the ICU: institutional, clinician, and patient considerations. Intensive Care Med. 2018; 44(4): 470-3. Doi: 10.1007/s00134-017-4908-8 [ Links ]
10. Gatty A, Samuel SR, Alaparthi GK, Prabhu D, Upadya M, Krishnan S, et al. effectiveness of structured early mobilization protocol on mobility status of patients in medical intensive care unit. Physiother Theory Pract. 2020; 1-13. Doi: 10.1080/09593985.2020.1840683 [ Links ]
11. Parry SM, Denehy L, Beach LJ, Berney S, Williamson HC, Granger CL. Functional outcomes in ICU - what should we be using? - an observational study. Crit Care. 2015; 19(1): 127. Doi: 10.1186/s13054-015-0829-5 [ Links ]
12. Parry SM, Granger CL, Berney S, Jones J, Beach L, El-Ansary D, et al. Assessment of impairment and activity limitations in the critically ill: a systematic review of measurement instruments and their clinimetric properties. Intensive Care Med. 2015; 41(5):744-62. Doi: 10.1007/s00134-015-3672-x [ Links ]
13. Perme C, Nawa RK, Winkelman C, Masud F. A tool to assess mobility status in critically ill patients: the Perme Intensive Care Unit Mobility Score. Methodist Debakey Cardiovasc J. 2014;10(1):41-9. Doi: 10.14797/mdcj-10-1-41 [ Links ]
14. Nawa RK, Lettvin C, Winkelman C, Evora PRB, Perme C. Initial interrater reliability for a novel measure of patient mobility in a cardiovascular intensive care unit. J Crit Care. 2014;29(3):475.e1-5. Doi: 10.1016/j.jcrc.2014.01.019 [ Links ]
15. Pereira CS, Carvalho AT de, Bosco AD, Forgiarini Júnior LA. The Perme scale score as a predictor of functional status and complications after discharge from the intensive care unit in patients undergoing liver transplantation. Rev Bras Ter Intensiva. 2019;31(1):57-62. Doi: 10.5935/0103-507X.20190016 [ Links ]
16. Ceron C, Otto D, Signorini AV, Beck MC, Camilis M, Sganzerla D, et al. The Effect of Speaking Valves on ICU Mobility of Individuals With Tracheostomy. Respir Care. 2020;65(2):144-9. Doi: 10.4187/respcare.06768 [ Links ]
17. Timenetsky KT, Serpa Neto A, Lazarin AC, Pardini A, Moreira CRS, Corrêa TD, et al. The Perme Mobility Index: A new concept to assess mobility level in patients with coronavirus (COVID-19) infection. PLoS One. 2021;16(4):e0250180. Doi: 10.1371/journal.pone.0250180 [ Links ]
18. Milton A, Schandl A, Soliman I, Joelsson-Alm E, van den Boogaard M, Wallin E, et al. ICU discharge screening for prediction of new-onset physical disability-A multinational cohort study. Acta Anaesthesiol Scand. 2020;64(6):789-97. Doi: 10.1111/aas.13563 [ Links ]
19. Riegel B, Huang L, Mikkelsen ME, Kutney-Lee A, Hanlon AL, Murtaugh CM, et al. Early Post-Intensive Care Syndrome among Older Adult Sepsis Survivors Receiving Home Care. J Am Geriatr Soc. 2019;67(3):520-6. Doi: 10.1111/jgs.15691 [ Links ]
20. Wong WT, Lai VK, Chee YE, Lee A. Fast-track cardiac care for adult cardiac surgical patients. Cochrane Database Syst Rev. 2016;9:CD003587. Doi: 10.1002/14651858.CD003587.pub3 [ Links ]
21. Guest JF, Keating T, Gould D, Wigglesworth N. Modelling the annual NHS costs and outcomes attributable to healthcare-associated infections in England. BMJ Open. 2020;10(1):e033367. Doi: 10.1136/bmjopen-2019-033367 [ Links ]
22. von Elm E, Altman DG, Egger M, Pocock SJ, Gøtzsche PC, Vandenbroucke JP, et al. The Strengthening the Reporting of Observational Studies in Epidemiology (STROBE) statement: guidelines for reporting observational studies. PLoS Med. 2007;4(10):e296. Doi: 10.1371/journal.pmed.0040296 [ Links ]
23. American Thoracic Society/European Respiratory Society. ATS/ERS Statement on respiratory muscle testing. Am J Respir Crit Care Med. 2002;166(4):518-624. Doi: 10.1164/rccm.166.4.518 [ Links ]
24. Pessoa IMBS, Houri Neto M, Montemezzo D, Silva LAM, Andrade ADD, Parreira VF. Predictive equations for respiratory muscle strength according to international and Brazilian guidelines. Braz J Phys Ther. 2014;18(5):410-8. Doi: 10.1590/bjpt-rbf.2014.0044 [ Links ]
25. Miller MR, Hankinson J, Brusasco V, Burgos F, Casaburi R, Coates A, et al. Standardisation of spirometry. Eur Respir J. 2005;26(2):319-38. Doi: 10.1183/09031936.05.00034805 [ Links ]
26. Pereira CA de C, Sato T, Rodrigues SC. New reference values for forced spirometry in white adults in Brazil. J Bras Pneumol. 2007;33(4):397-406. Doi: 10.1590/s1806-37132007000400008 [ Links ]
27. Richards LG, Olson B, Palmiter-Thomas P. How forearm position affects grip strength. Am J Occup Ther. 1996;50(2):133-8. Doi: 10.5014/ajot.50.2.133 [ Links ]
28. Novaes RD, de Miranda AS, de Oliveira Silva J, Tavares BVF, Dourado VZ. Equações de referência para a predição da força de preensão manual em brasileiros de meia idade e idosos. Fisioterapia e Pesquisa. 2009; 16: 217-22. Doi: 10.1590/s1809-29502009000300005 [ Links ]
29. Winkelmann ER, Dallazen F, Bronzatti ABS, Lorenzoni JCW, Windmöller P. Analysis of steps adapted protocol in cardiac rehabilitation in the hospital phase. Rev Bras Cir Cardiovasc. 2015; 30(1):40-8. Doi: 10.5935/1678-9741.20140048 [ Links ]
30. Witz K, Hinkle DE, Wiersma W, Jurs SG. Applied statistics for the behavioral sciences. J Educ Stat. 1990;15(1):84. Doi: 10.2307/1164825 [ Links ]
31. Morimoto Y, Matsuo T, Yano Y, Fukushima T, Eishi K, Kozu R. Impact of sarcopenia on the progress of cardiac rehabilitation and discharge destination after cardiovascular surgery. J Phys Therapy Sci. 2021;33(3):213-21. Doi: 10.1589/jpts.33.213 [ Links ]
32. Itagaki A, Saitoh M, Okamura D, Kawamura T, Otsuka S, Tahara M, et al. Factors related to physical functioning decline after cardiac surgery in older patients: A multicenter retrospective study. J Cardiol. 2019;74(3):279-83. Doi: 10.1016/j.jjcc.2019.02.020 [ Links ]
33. Parry SM, Huang M, Needham DM. Evaluating physical functioning in critical care: considerations for clinical practice and research. Crit Care. 2017;21(1):249. Doi: 10.1186/s13054-017-1827-6 [ Links ]
34. Jacob P, Gupta P, Shiju S, Omar AS, Ansari S, Mathew G, et al. Multidisciplinary, early mobility approach to enhance functional independence in patients admitted to a cardiothoracic intensive care unit: a quality improvement programme. BMJ Open Qual. 2021;10(3). Doi: 10.1136/bmjoq-2020-001256 [ Links ]
35. Wu J, Cong X, Lou Z, Zhang M. Trend and Impact of Concomitant CABG and Multiple-Valve Procedure on In-hospital Outcomes of SAVR Patients. Front Cardiovasc Med. 2021;8:740084. Doi: 10.3389/fcvm.2021.740084 [ Links ]
36. Kanejima Y, Shimogai T, Kitamura M, Ishihara K, Izawa KP. Effect of Early Mobilization on Physical Function in Patients after Cardiac Surgery: A Systematic Review and Meta-Analysis. Int J Environ Res Public Health. 2020;17(19). Doi: 10.3390/ijerph17197091 [ Links ]
37. Zang K, Chen B, Wang M, Chen D, Hui L, Guo S, et al. The effect of early mobilization in critically ill patients: A meta-analysis. Nurs Crit Care. 2020;25(6):360-7. Doi: 10.1111/nicc.1245537 [ Links ]
38. Wilches Luna EC, de Oliveira AS, Perme C, Gastaldi AC. Spanish version of the Perme Intensive Care Unit Mobility Score: Minimal detectable change and responsiveness. Physiother Res Int. 2021;26(1):e1875. Doi: 10.1002/pri.1875. [ Links ]
39. Evans J, Kobewka D, Thavorn K, D’Egidio G, Rosenberg E, Kyeremanteng K. The impact of reducing intensive care unit length of stay on hospital costs: evidence from a tertiary care hospital in Canada. Can J Anaesth. 2018;65(6):627-35. Doi: 10.1007/s12630-018-1087-1. [ Links ]
40. Kahn JM, Rubenfeld GD, Rohrbach J, Fuchs BD. Cost savings attributable to reductions in intensive care unit length of stay for mechanically ventilated patients. Med Care. 2008;46(12):1226-33. Doi: 10.1097/MLR.0b013e31817d9342. [ Links ]
41. Ferreira GB, Donadello JCS, Mulinari LA. Healthcare-Associated Infections in a Cardiac Surgery Service in Brazil. Braz J Cardiovasc Surg. 2020;35(5):614-8. Doi: 10.21470/1678-9741-2019-0284. [ Links ]
42. Mazzeffi M, Gammie J, Taylor B, Cardillo S, Haldane-Lutterodt N, Amoroso A, et al. Healthcare-Associated Infections in Cardiac Surgery Patients With Prolonged Intensive Care Unit Stay. Ann Thorac Surg. 2017;103(4):1165-70. Doi: 10.1016/j.athoracsur.2016.12.041. [ Links ]
43. Kasotakis G, Schmidt U, Perry D, Grosse-Sundrup M, Benjamin J, Ryan C, et al. The surgical intensive care unit optimal mobility score predicts mortality and length of stay. Crit Care Med. 2012;40(4):1122-8. Doi: 10.1097/CCM.0b013e3182376e6d. [ Links ]
44. Herridge MS, Chu LM, Matte A, Tomlinson G, Chan L, Thomas C, et al. The RECOVER Program: Disability Risk Groups and 1-Year Outcome after 7 or More Days of Mechanical Ventilation. Am J Respir Crit Care Med. 2016;194(7):831-44. Doi: 10.1164/rccm.201512-2343OC. [ Links ]
45. Iwashyna TJ. Trajectories of recovery and dysfunction after acute illness, with implications for clinical trial design. Am J Respir Crit Care Med. 2012;186(4):302-4. Doi: 10.1164/rccm.201206-1138ED. [ Links ]
46. Iwashyna TJ, Hodgson CL, Pilcher D, Bailey M, van Lint A, Chavan S, et al. Timing of onset and burden of persistent critical illness in Australia and New Zealand: a retrospective, population-based, observational study. Lancet Respir Med. 2016;4(7):566-73. Doi: 10.1016/S2213-2600(16)30098-4. [ Links ]
47. Tse L, Bowering JB, Schwarz SKW, Moore RL, Sztramko R, Barr AM. Incidence and risk factors for impaired mobility in older cardiac surgery patients during the early postoperative period. Geriatr Gerontol Int. 2015;15(3):276-81. Doi: 10.1111/ggi.12269. [ Links ]
48. Kuwata T, Shibasaki I, Ogata K, Ogawa H, Takei Y, Seki M, et al. Lung-diffusing capacity for carbon monoxide predicts early complications after cardiac surgery. Surg Today. 2019;49(7):571-9. Doi: 10.1007/s00595-019-1770-z. [ Links ]
49. Winkelmann ER, Steffens É, Windmöller P, Fontela PC, da Cruz DT, Battisti IDE. Preoperative expiratory and inspiratory muscle weakness to predict postoperative outcomes in patients undergoing elective cardiac surgery. J Card Surg. 2020;35(1):128-34. Doi: 10.1111/jocs.14355. [ Links ]
50. Rodrigues A, Da Silva ML, Berton DC, Cipriano G Jr, Pitta F, O'Donnell DE, et al. Maximal Inspiratory Pressure: Does the Choice of Reference Values Actually Matter? Chest. 2017;152(1):32-9. Doi: 10.1016/j.chest.2016.11.045. [ Links ]
51. Risom EC, Buggeskov KB, Mogensen UB, Sundskard M, Mortensen J, Ravn HB. Preoperative pulmonary function in all comers for cardiac surgery predicts mortality. Interact Cardiovasc Thorac Surg. 2019; Doi: 10.1093/icvts/ivz049. [ Links ]
52. Şimşek T, Şimşek HU, Cantürk NZ. Response to trauma and metabolic changes: posttraumatic metabolism. Ulus Cerrahi Derg. 2014;30(3):153-9. Doi: 10.5152/UCD.2014.2653. [ Links ]
53. Santos KMS, Cerqueira NML, Carvalho VO, Santana FVJ, Silva J WM, Araújo FAA, et al. Evaluation of peripheral muscle strength of patients undergoing elective cardiac surgery: a longitudinal study. Rev Bras Cir Cardiovasc. 2014;29(3):355-9. Doi: 10.5935/1678-9741.20140043. [ Links ]
54. Iida Y, Yamazaki T, Arima H, Kawabe T, Yamada S. Predictors of surgery-induced muscle proteolysis in patients undergoing cardiac surgery. J Cardiol. 2016;68(6):536-41. Doi: 10.1016/j.jjcc.2015.11.011. [ Links ]
55. Madhavan S, Chan SP, Tan WC, Eng J, Li B, Luo HD, et al. Cardiopulmonary bypass time: every minute counts. J Cardiovasc Surg. 2018;59(2):274-81. Doi: 10.23736/S0021-9509.17.09864-0. [ Links ]
56. Sumin AN, Oleinik PA, Bezdenezhnykh AV, Bezdenezhnykh NA. Factors Determining the Functional State of Cardiac Surgery Patients with Complicated Postoperative Period. Int J Environ Res Public Health. 2022;19(7). Doi: 10.3390/ijerph19074329. [ Links ]
57. Kim GR, Sun J, Han M, Park S, Nam CM. Impact of handgrip strength on cardiovascular, cancer and all-cause mortality in the Korean longitudinal study of ageing. BMJ Open. 2019;9(5):e027019. Doi: 10.1136/bmjopen-2018-027019. [ Links ]
58. Larcher B, Zanolin-Purin D, Vonbank A, Heinzle CF, Mader A, Sternbauer S, et al. Usefulness of Handgrip Strength to Predict Mortality in Patients With Coronary Artery Disease. Am J Cardiol. 2020;129:5-9. Doi: 10.1016/j.amjcard.2020.05.006. [ Links ]
59. Perry IS, Pinto LC, da Silva TK, Vieira SRR, Souza GC. Handgrip Strength in Preoperative Elective Cardiac Surgery Patients and Association With Body Composition and Surgical Risk. Nutr Clin Pract. 2019;34(5):760-6. Doi: 10.1002/ncp.10267. [ Links ]
Recibido: 03 de Febrero de 2022; Revisado: 20 de Abril de 2022; Aprobado: 12 de Julio de 2022











 texto em
texto em