Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares em
SciELO
Similares em
SciELO -
 Similares em Google
Similares em Google
Compartilhar
Colombia Médica
versão On-line ISSN 1657-9534
Colomb. Med. vol.54 no.3 Cali jul./set. 2023 Epub 25-Set-2023
https://doi.org/10.25100/cm.v54i3.5580
Articulo original
Propiedades clinimétricas de la puntuación de movilidad de la unidad de cuidados intensivos Perme -estudio multicéntrico para el análisis de la diferencia mínima importante y la capacidad de respuesta
1 Hospital Israelita Albert Einstein, São Paulo, SP, Brazil
2 Hospital Moinhos de Vento, Porto Alegre, RS, Brazil
3 Hospital Municipal da Vila Santa Catarina Dr. Gilson de Cássia Marques de Carvalho;São Paulo, SP, Brazil
4 Universidade Vale dos Sinos, Porto Alegre, RS, Brazil
5 Universidade Federal do Rio Grande do Sul, Postgraduate Program in Health Sciences: Cardiology and Cardiovascular Sciences, Porto Alegre, RS, Brazil:
6 Universidade Católica de Pelotas - UCPel, Medicine Course, Postgraduate Program in Health and Behavior, Pelotas, RS, Brazil.
Antecedentes:
Se recomienda encarecidamente el uso de instrumentos en la práctica clínica con propiedades de medición probadas, con el fin de proporcionar una evaluación y medición adecuada de los resultados.
Objetivo:
Calcular la diferencia mínima clínicamente importante (MCID) y la capacidad de respuesta de la puntuación de movilidad de la unidad de cuidados intensivos de Perme (Perme Score).
Métodos:
Este estudio multicéntrico retrospectivo investigó las propiedades clinimétricas de MCID, estimadas mediante la construcción de la característica operativa del receptor (ROC). Maximizando la sensibilidad y especificidad mediante la prueba de Youden, la calibración de la curva ROC se realizó mediante la prueba de bondad de ajuste de Hosmer y Lemeshow. Además, establecimos la capacidad de respuesta, los efectos suelo y techo, la consistencia interna y la validez predictiva del Perme Score.
Resultados:
Se incluyeron un total de 1,200 registros de pacientes adultos de cuatro unidades de cuidados intensivos (UCI) generales mixtas. Para analizar qué diferencia refleja clínicamente una evolución relevante calculamos el área bajo la curva (AUC) de 0.96 (95% CI: 0.95-0.98); y se estableció el valor de corte óptimo de 7.0 puntos. No se observaron efectos suelo (8.8%) o techo (4.9%) sustanciales al alta de la UCI. Sin embargo, se observó un efecto suelo moderado al ingreso en la UCI (19.3%), en contraste con una incidencia muy baja del efecto techo (0.6%). El Perme Score al ingreso en UCI se asoció con la mortalidad hospitalaria, OR 0.86 (95% CI: 0.82-0.91), y la validez predictiva de estancia en UCI presentó una relación media de 0.97 (95% CI: 0.96-0.98).
Conclusiones:
Nuestros hallazgos respaldan el establecimiento de la diferencia mínima clínicamente importante y la capacidad de respuesta de el Perme Score como medida del estado de movilidad en la UCI.
Palabras clave: unidad de cuidados intensivos; medidas resultado; propiedades clinimétricas; rehabilitación; Curva ROC; Calibración; Evaluación de resultados; Asistencia sanitaria
Background:
The use of instruments in clinical practice with measurement properties tested is highly recommended, in order to provide adequate assessment and measurement of outcomes.
Objective:
To calculate the minimum clinically important difference (MCID) and responsiveness of the Perme Intensive Care Unit Mobility Score (Perme Score).
Methods:
This retrospective, multicentric study investigated the clinimetric properties of MCID, estimated by constructing the Receiver Operating Characteristic (ROC). Maximizing sensitivity and specificity by Youden's, the ROC curve calibration was performed by the Hosmer and Lemeshow goodness-of-fit test. Additionally, we established the responsiveness, floor and ceiling effects, internal consistency, and predictive validity of the Perme Score.
Results:
A total of 1.200 adult patients records from four mixed general intensive care units (ICUs) were included. To analyze which difference clinically reflects a relevant evolution we calculated the area under the curve (AUC) of 0.96 (95% CI: 0.95-0.98), and the optimal cut-off value of 7.0 points was established. No substantial floor (8.8%) or ceiling effects (4.9%) were observed at ICU discharge. However, a moderate floor effect was observed at ICU admission (19.3%), in contrast to a very low incidence of ceiling effect (0.6%). The Perme Score at ICU admission was associated with hospital mortality, OR 0.86 (95% CI: 0.82-0.91), and the predictive validity for ICU stay presented a mean ratio of 0.97 (95% CI: 0.96-0.98).
Conclusion:
Our findings support the establishment of the minimum clinically important difference and responsiveness of the Perme Score as a measure of mobility status in the ICU.
Keywords: Intensive care unit; outcome measures; clinimetric properties; rehabilitation; ROC Curve; Calibration; Outcome Assessment; Health Care
Contribución del estudio
| 1) ¿Por qué se realizó este estudio? |
| Para evaluar las propiedades clinimétricas de la Escala de Movilidad de la Unidad de Cuidados Intensivos Perme |
| 2) ¿Cuáles fueron los resultados más relevantes del estudio? |
| Este estudio estableció la diferencia mínima clínicamente importante (MCID), la capacidad de respuesta, los efectos suelo y techo, la consistencia interna y la validez predictiva de la Escala Perme.. |
| 3¿Qué aportan estos resultados? |
| Los resultados de este estudio permitirán comprender e interpretar mejor la Escala Perme como instrumento de evaluación en la práctica clínica para fines de investigación. |
Introducción
Una revisión sistemática de los resultados de la función física de pacientes en cuidados críticos encontró una variabilidad significativa en los instrumentos de medición utilizados con fines clínicos y de investigación 1. La evaluación de la función física es esencial para proporcionar un plan terapéutico eficaz y asertivo, capaz de detectar individuos con alto riesgo de desarrollar alteraciones funcionales tras episodios de cuidados críticos y hospitalización (2,3. La Escala de Movilidad de la Unidad de Cuidados Intensivos Perme (Perme Score) se diseñó para evaluar el estado de movilidad de los pacientes al ingresar a la unidad de cuidados intensivos (UCI) 1,4. La Escala Perme consiste en 7 dominios 4. Comienza con una evaluación del estado de alerta del paciente observado a la llegada y el contacto inicial con el evaluador y termina con la distancia total recorrida en 2 minutos; la puntuación total oscila entre 0 y 32 puntos, siendo las puntuaciones más altas las que indican un mayor estado de movilidad. (4. Desde la publicación inicial de la propuesta, han surgido varios estudios que utilizan la Escala Perme como herramienta de evaluación para medir objetivamente el nivel de movilidad de los pacientes de la UCI 5-11.
Sin embargo, los instrumentos de medición deben ser sensibles para detectar cambios clínicos y tener propiedades de medición sólidas cuya validez y fiabilidad hayan sido comprobadas (12 según las normas para el consenso de la selección de instrumentos de medición de la salud (COSMIN) 13. La iniciativa ha desarrollado una taxonomía y tres dominios de calidad (por ejemplo, fiabilidad, validez y capacidad de respuesta) 13. Cuanto mayor es el número de propiedades clinimétricas comprobadas, más robusto tiende a ser el instrumento de medición. La fiabilidad entre observadores de la puntuación de permeabilidad se ha comprobado anteriormente mostrando una excelente concordancia entre los observadores 5. La diferencia mínima clínicamente importante puede definirse como la diferencia más pequeña en la puntuación de un resultado de interés que llevaría al paciente o al médico a considerar un cambio (por ejemplo, mejor o peor) en la condición del paciente 14. Este estudio tiene como objetivo establecer la diferencia mínima clínicamente importante (MCID) y la capacidad de respuesta de la puntuación Perme en pacientes ingresados en la UCI. En segundo lugar, analizar las propiedades de medición: (1) efecto suelo y efecto techo de la puntuación Perme para el ingreso y el alta de la UCI; (2) consistencia interna; (3) validez predictiva para el ingreso hospitalario y la estancia tras el alta de la UCI.
Materiales y Métodos
Diseño del estudio y aprobación ética
Este estudio se redactó de acuerdo con la declaración STROBE (Strengthening the Reporting of Observational Studies in Epidemiology) 15, y la metodología COSMIN (Consensus-based Standards for selecting Health Measurement Instruments) 13. Se trata de un estudio retrospectivo multicéntrico que incluye una muestra de conveniencia de pacientes de cuatro UCIs privadas.
Todos los centros clasificaron sus UCIs como “UCIs generales mixtas”. El Comité de Revisión Institucional (CRI) local de cada hospital aprobó el estudio (Tabla 1S en el Material Suplementario para la aprobación del CRI local). El Comité de Ética en Investigación del Hospital Israelita Albert Einstein, el Comité de Ética en Investigación del Hospital Municipal Vila Santa Catarina, el Comité de Ética en Investigación del Hospital Moinhos de Vento y el Comité de Ética en Investigación del Hospital Nossa Senhora da Conceição aprobaron este estudio. En todos los centros se dispensó al consentimiento informado para este estudio retrospectivo.
Participantes
Los datos eran elegibles para su inclusión si habían ingresado en la UCI entre el 1 de enero de 2019 y el 30 de junio de 2019. Los pacientes incluidos en el estudio debían haber requerido soporte ventilatorio mecánico durante más de 24 horas. Los criterios de exclusión adoptados fueron: (1) pacientes menores de 18 años; (2) diagnóstico de enfermedades neurodegenerativas; (3) pacientes con deterioro cognitivo previo al ingreso hospitalario; (4) pacientes en medidas de confort (por ejemplo, cuidados paliativos); y (5) diagnóstico primario de procesos miopáticos o neurológicos asociados a debilidad muscular (por ejemplo, síndrome de Guillain-Barré). Todos los pacientes tuvieron seguimiento hasta el alta de la unidad de cuidados intensivos.
Recopilación de datos y variables del estudio
Todos los datos fueron recolectados por un asistente de investigación independiente no implicado en este estudio y fueron completamente anonimizados antes de ser puestos a disposición de los investigadores. Las variables recogidas poseían datos demográficos, comorbilidades, Puntuación Fisiológica Simplificada Aguda (SAPS III) al ingreso en la UCI, donde puntuaciones más altas indican una enfermedad más grave y un mayor riesgo de muerte 16, Escala de Evaluación de Fallo Multiorgánico (SOFA) al ingreso en la UCI, donde puntuaciones agregadas más altas indican una disfunción orgánica más grave 17, Clasificación de Comorbilidades de Charlson (CCI), donde un puntaje cero indica que no se encontraron morbilidades asociadas 18. Cuanto mayor es el puntaje, más probable es que el resultado previsto provoque mortalidad o un mayor uso de recursos (18, Índice de fragilidad modificado (IFM) - fragilidad categorizada mediante los valores del IMF en no frágil (IMF = 0), pre-frágil (IMF = 1-2) o frágil (IMF ≥3) 19, uso de recursos y soportes de órganos, duración de la VM, duración de la estancia en la UCI, mortalidad en la UCI y en el hospital.
Análisis estadístico
Las variables continuas se presentaron como mediana y rango intercuartílico (RIQ), ya que ninguna mostraba simetría o normalidad según la prueba de Shapiro-Wilk. Las variantes categóricas se presentaron como frecuencias absolutas y relativas. Los análisis se realizaron con el programa informático R, versión 4.0.3 (R Foundation) 20, y se definió 0.05 como indicador de significación estadística en el estudio.
Diferencia mínima clínicamente importante
La DMCI se estableció construyendo la curva ROC (Receiver Operating Characteristic) com la Escala Perme al ingreso en la UCI, y el cálculo posterior del área bajo la curva (AUC) determinó el mejor punto de corte para discriminar entre los grupos de pacientes clasificados como “ligeramente mejor” y “mucho mejor” 21. Los pacientes clasificados como “empeorando” se excluyeron del análisis. La DMCI es el valor que da como resultado el AUC más alto al tiempo que maximiza la sensibilidad y la especificidad. Se utilizó el criterio de Youden para definir este punto.
Capacidad de respuesta
La capacidad de respuesta se evaluó mediante tres indicadores de movilidad, a saber: (1) actividad de sentarse; (2) actividad de pararse y (3) caminar, utilizando los puntos de la Escala de Perme en el alta de la UCI que se consideraron esenciales para definir la mejoría clínica (por ejemplo, el punto "9" de posición supina a sentado; el punto "11" de sentado a pararse y el punto "14" marcha). Se evaluó el cambio a lo largo del tiempo 22 basado en la capacidad de la puntuación Perme para predecir estas cuestiones como resultado, calculando las diferencias entre los valores de "ingreso en la UCI" y "alta de la UCI". Se construyeron curvas ROC y se calculó la AUC, con un IC del 95%, probando la hipótesis nula de una AUC igual a 0.5. La calibración de las curvas ROC se evaluó mediante la prueba de bondad de ajuste de Hosmer y Lemeshow (prueba H-L), y los resultados se presentaron mediante estadísticas de prueba (Ji 2), grados de libertad (Df) y valor de p.
Efectos suelo y techo
Los efectos suelo y techo se calcularon evaluando la proporción de pacientes que obtuvieron los valores de la Escala Perme más bajo y más alto. Se consideraron aceptables los efectos suelo y techo inferiores al 15% (23,24.
Consistencia interna
La consistencia interna se evaluó mediante el coeficiente alfa de Cronbach (α-Cronbach) (25) con un IC del 95%, que se calculó entre ítems con respuestas similares (por ejemplo, los elementos de Perme Score "2 a 6", "7 y 8" y "9 a 15") (26. La consistencia interna se consideró adecuada si α se situara entre 0.70 y 0.95 27.
Validez predictiva
La validez predictiva de la puntuación Perme al ingreso en la UCI y la mortalidad hospitalaria se calcularon mediante un modelo de ecuación de estimación generalizada con distribución binomial, teniendo en cuenta la correlación esperada entre los datos del mismo centro 28. La adecuación de la puntuación en la predicción se determinó mediante la curva ROC y mediante el cálculo de la AUC y la calibración de la curva ROC, evaluada mediante la prueba H-L (29. Los resultados del modelo se presentaron mediante OR, IC 95% y valor de p. La relación entre la puntuación Perme al ingreso en la UCI y la estancia en la UCI o en el hospital tras el alta de la UCI se investigó mediante un modelo lineal mixto aplicado a la duración de la estancia transformada logarítmicamente y teniendo en cuenta la correlación esperada entre los datos del mismo centro. Los resultados se presentan mediante diferencias de medias o proporciones de medias, IC del 95% y valores p. Para la duración de la estancia hospitalaria tras el alta de la UCI, se añadió la constante 0.5 a todas las observaciones antes de la transformación logarítmica para tratar los casos iguales a cero.
Resultados
Durante el periodo de observación, se seleccionaron inicialmente 1,209 pacientes de UCI médicas y quirúrgicas para su inclusión en este estudio. De ellos, 1,200 (99.3%) cumplieron los criterios de inclusión y continuaron en los análisis posteriores (Figura 1).

Figura 1 Diagrama de flujo consolidado de los pacientes incluidos. Definición de abreviaturas: UCI = unidad de cuidados intensivos
Nueve pacientes (0.7%) fueron excluidos por falta de datos esenciales. Las características basales con detalles demográficos de los datos agrupados de los pacientes se muestran en la Tabla 1 (Tabla 2S en el Material Suplementario para información adicional sobre las características basales y los resultados clínicos de los pacientes incluidos). La mediana (RIC) para la edad de los pacientes era de 67 (55-79) años, el 57.1% era del sexo masculino y la puntuación media total de Perme al ingreso en la UCI fue de 9.37 (IC 95%: 8.84-9.90) y 17.20 (IC 95%: 17.25-18.31) al alta de la UCI de un total de n= 1,200 pacientes. Excluyendo las muertes y los traslados a otros hospitales, la media fue de 9.75 (IC 95%: 9.21-10.29) y 19.05 (IC 95%: 18.51-19.59) al alta de la UCI sobre un total de n= 1,089 pacientes (Tabla 3S en el Material Suplementario para información adicional sobre el soporte de órganos de los pacientes durante su estancia en la UCI).
Tabla 1 Características basales y resultados clínicos de los pacientes incluidos
| General | HIAE1 | HMVSC2 | HMV3 | HNSC4 | |
|---|---|---|---|---|---|
| No. (%) | 1,200 (100) | 455 (37.9) | 268 (22.3) | 305 (25.4) | 172 (14.3) |
| Edad, años, mediana (RIC) | 67 (55-79) | 75 (62-86) | 60 (48-68) | 70 (60-81) | 61 (49-70) |
| Género masculino - no (%) | 685 (57.1) | 259 (56.9) | 159 (59.3) | 171 (56.1) | 96 (55.8) |
| Escala Perme §, total de puntos, mediana RIC) | |||||
| Ingreso en la UCI | 8 (2-13) | 8 (4-11) | 9 (8-19) | 7 (2-18) | 0 (0-8) |
| Alta de la UCI | 21 (9-27) | 18 (8-26) | 22 (11.5-26) | 24 (20-28) | 8 (0-18) |
Los datos son la mediana y el rango intercuartílico (RIC) - cuartil 25% - cuartil 75% o n(%). Los porcentajes pueden no sumar 100 debido al redondeo.
Definición de abreviaturas: HIAE1 = Hospital Israelita Albert Einstein, São Paulo, Brasil; HMVSC2= Hospital Municipal Vila Santa Catarina, São Paulo, Brasil; HMV3= Hospital Moinhos de Vento, Porto Alegre, Brasil; HNSC4 = Hospital Nossa Senhora da Conceição, Porto Alegre, Brasil.
§ La puntuación Perme de movilidad en la UCI oscila entre 0 y 32, indicando las clasificaciones más altas un mejor nivel de movilidad.
||El índice de movilidad Perme (IMP) se calcula mediante la diferencia entre la puntuación Perme total al alta de la UCI y la puntuación Perme total al ingreso en la UCI, dividida por la duración de la estancia en la UCI (duración de la estancia en la UCI) PMI = Δ Puntuación Perme (alta UCI - ingreso UCI) / duración de la estancia en la UCI]. El resultado es un número adimensional y puede ser positivo o negativo. Los valores positivos se asocian a pacientes que mejoran su estado de movilidad durante su estancia en la UCI, mientras que los valores negativos se asocian a pacientes que disminuyen su estado de movilidad durante su estancia en la UCI.
Diferencia mínima clínicamente importante
La diferencia mínima clínicamente importante se determinó mediante la construcción de una curva ROC que mostró una AUC = 0.96; IC 95%: 0.95-0.98 y el valor de corte perfecto de 6.5, según los criterios de Youden, con una especificidad del 95.5% y una sensibilidad del 88.9%, OR = 1.78; IC 95%: 1.62-1.97 (p <0.001) y prueba H-L Ji 2 = 15.6; Df (7), p = 0.029; (Figura 1S en el Material Suplementario para información adicional). El resumen de la mejoría en la movilidad clínica y la aparición de indicadores de movilidad se presenta en las Tablas 2 y 3, respectivamente. Al analizar la mejora de la movilidad clínica, se incluyeron 723 pacientes, lo que corresponde al 60.2% de la muestra. La incidencia del índice de movilidad se midió en el alta de la UCI; todos los pacientes estaban incluidos en el análisis de este estudio.
Tabla 2 Mejoría en la movilidad clínica
| General | HIAE1 | HMVSC2 | |
|---|---|---|---|
| 1,200 (100) | 455 (37.9) | 268 (22.3) | |
| Mejoría clínica - no.(%) | |||
| Peor | 83 (6.9) | 55 (12.1) | 28 (10.5) |
| Estable | 269 (22.4) | 173 (38.0) | 96 (35.8) |
| Ligeramente mejor | 120 (10.0) | 67 (14.7) | 53 (19.8) |
| Mucho mejor | 249 (20.8) | 158 (34.7) | 91 (34.0) |
Los datos son n (%), los porcentajes pueden no sumar 100 debido al redondeo.
Definición de abreviaturas: HIAE1 = Hospital Israelita Albert Einstein, São Paulo, Brasil; HMVSC2= Hospital Municipal Vila Santa Catarina
Tabla 3 Tasa de incidencia de movilidad en el alta de la UCI
| General | HIAE1 | HMVSC2 | HMV3 | HNSC4 | |
|---|---|---|---|---|---|
| Sentarse, no(%) | 733 (68.4) | 296 (65.1) | 123 (45.9) | 280 (91.8) | 34 (19.8) |
| Levantarse,no(% | )661 (60.6) | 258 (56.7) | 104 (38.8) | 268 (87.9) | 31 (18) |
| Caminar, no(%) | 494 (41.2) | 146 (32.1) | 97 (36.2) | 237 (77.7) | 14 (8.1) |
Los datos son n (%), los porcentajes pueden no sumar 100 debido al redondeo.
Definición de abreviaturas: HIAE1 = Hospital Israelita Albert Einstein, São Paulo, Brasil; HMVSC2= Hospital Municipal Vila Santa Catarina, São Paulo, Brasil; HMV3= Hospital Moinhos de Vento, Porto Alegre, Brasil; HNSC4 = Hospital Nossa Senhora da Conceição, Porto Alegre, Brasil.
Capacidad de respuesta
La capacidad de respuesta global de la Escala Perme mostró una buena capacidad para detectar cambios a lo largo del tiempo, desde el ingreso hasta el alta de la UCI, como sigue: (1) posición sentada - la curva ROC mostró una AUC = 0.89 (IC 95%: 0.87-0.90) y el valor de corte ideal de 5.5, una especificidad del 89.7% y una sensibilidad del 74.9%, OR = 1.37 (IC 95%: 1.31-1.44; p <0.001) y prueba H-L Ji 2= 3.83 (Df 8), p= 0.872) (Figura 2-A ); (2) posición parado - la curva ROC, que mostró una AUC = 0.87 (IC 95%: 0.85-0.89) y el valor de corte ideal de 9.5, con una especificidad del 96,5% y una sensibilidad del 65.4% OR = 1,30 (IC 95%: 1.26-1.35; p <0.001) y prueba H-L Ji 2 = 8.77 (Df (8), p = 0.362) (Figura 2-B ); y (3) caminar - la curva ROC mostró una AUC = 0.79 (IC 95%: 0.77-0.82) y el valor de corte ideal de 13.5, una especificidad del 85.6% y una sensibilidad del 59.5%, OR= 1.15 (IC 95%: 1.13-1.17; p <0.001) y prueba H-L Ji 2= 33.56 (Df (8), p <0.001) (Figura 2-C ). En las Tablas 4S, 5S y 6S del Material Suplementario se muestra información adicional sobre el valor de corte ideal para resumir la capacidad de respuesta de la Escala Perme.
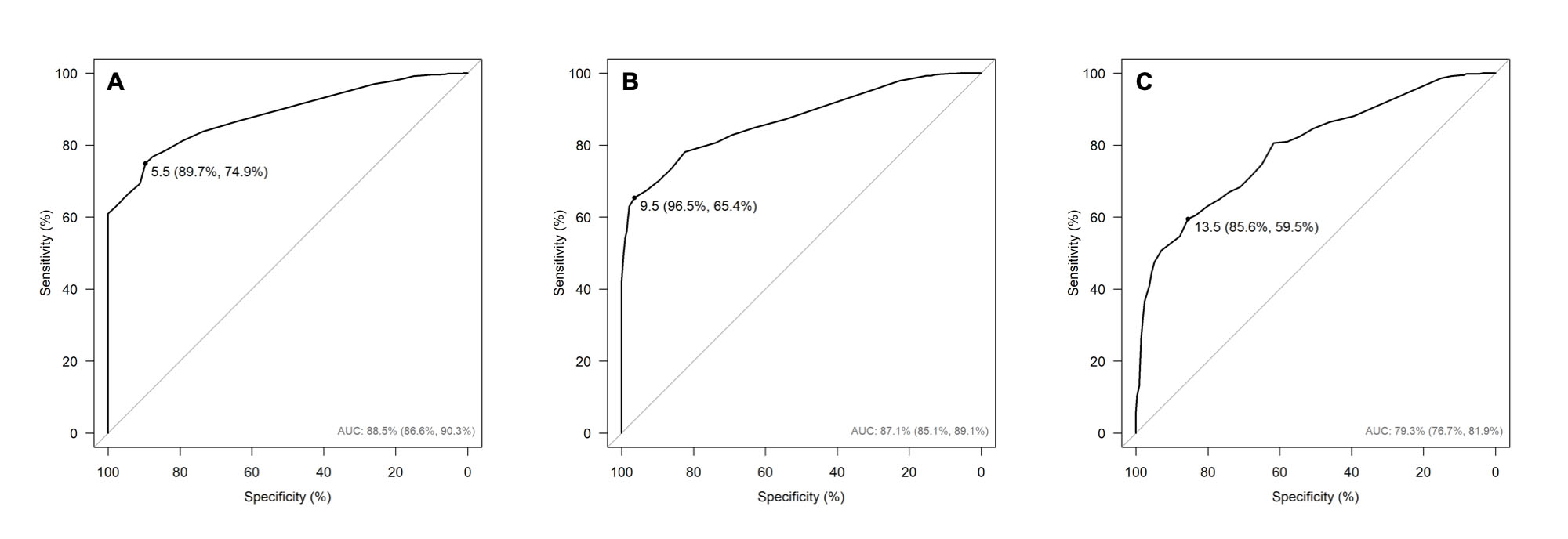
Figura 2 Capacidad de respuesta de la Escala Perme (A) Posición sentada - la curva ROC muestra AUC= 0.89; IC 95%: 0.87-0.90, y el valor de corte perfecto de 5.5 especificidad del 89.7%; IC 95%: 86.14-92.63, y sensibilidad del 74.9%; IC 95%: 71.76-78.04 y calibración mediante la prueba H-L Ji 2= 3.83 (Df (8), p= 0.872); (B) Posición de pie - la curva ROC muestra AUC= 0.87; (IC 95%: 0.85-0.89) y valor de corte ideal de 9.5 con especificidad del 96.5% (IC 95%: 94.64-98.14) y sensibilidad del 65.4% (IC 95%: 61.57-68.99) y calibración mediante la prueba H-L Ji 2= 8.77 (Df (8), p= 0.362); y (C) Caminar - la curva ROC muestra AUC= 0.79 (IC 95%: 0.77-0.82), y valor de corte ideal de 13.5, especificidad del 85.6% (IC 95%: 82.86-88.10) y sensibilidad del 59.5% (IC 95%: 55.26-63.77) y calibración por la prueba H-L Ji 2= 33.56 (Df (8), p <0.001). Definición de abreviaturas: AUC= área bajo la curva, test H-L= test de Hosmer & Lemeshow, ROC=Característica Operativa del Receptor.
Efectos suelo y techo
La Escala Perme mostró un efecto suelo significativo en el ingreso en la UCI del 19.3% (puntaje "0") y un efecto máximo del 0.6% (puntaje "32"). No obstante, la Escala Perme presentó efectos suelo y techo aceptables en el alta de la UCI del 8.8% (puntuación "0") y del 4.9% (puntuación "32"), respectivamente.
Consistencia interna
La consistencia interna se basó en el valor del coeficiente alfa de Cronbach (α de Cronbach). Para los indicadores de 2 a 6 de la Escala Perme, la consistencia interna fue moderada al ingreso y al alta de la UCI, como sigue: α de Cronbach = 0.70 (IC 95%: 0.67-0.73) y 0.65 (IC 95%: 0.61-0.69), respectivamente. Para los ítems 1, 7 y 8, la consistencia interna fue excelente al ingreso y al alta de la UCI, como sigue: α de Cronbach = 0.93 (IC 95%: 0.93-0.94) y 0.89 (IC 95%: 0.88-0.90), respectivamente. Para los indicadores de 9 a 15 de la Escala Perme, la consistencia interna observada también fue excelente al ingreso y al alta de la UCI, como sigue: α de Cronbach = 0.96 (IC 95%: 0.95-0.96) y 0.97 (IC 95%: 0.96-0.97), respectivamente.
Validez predictiva
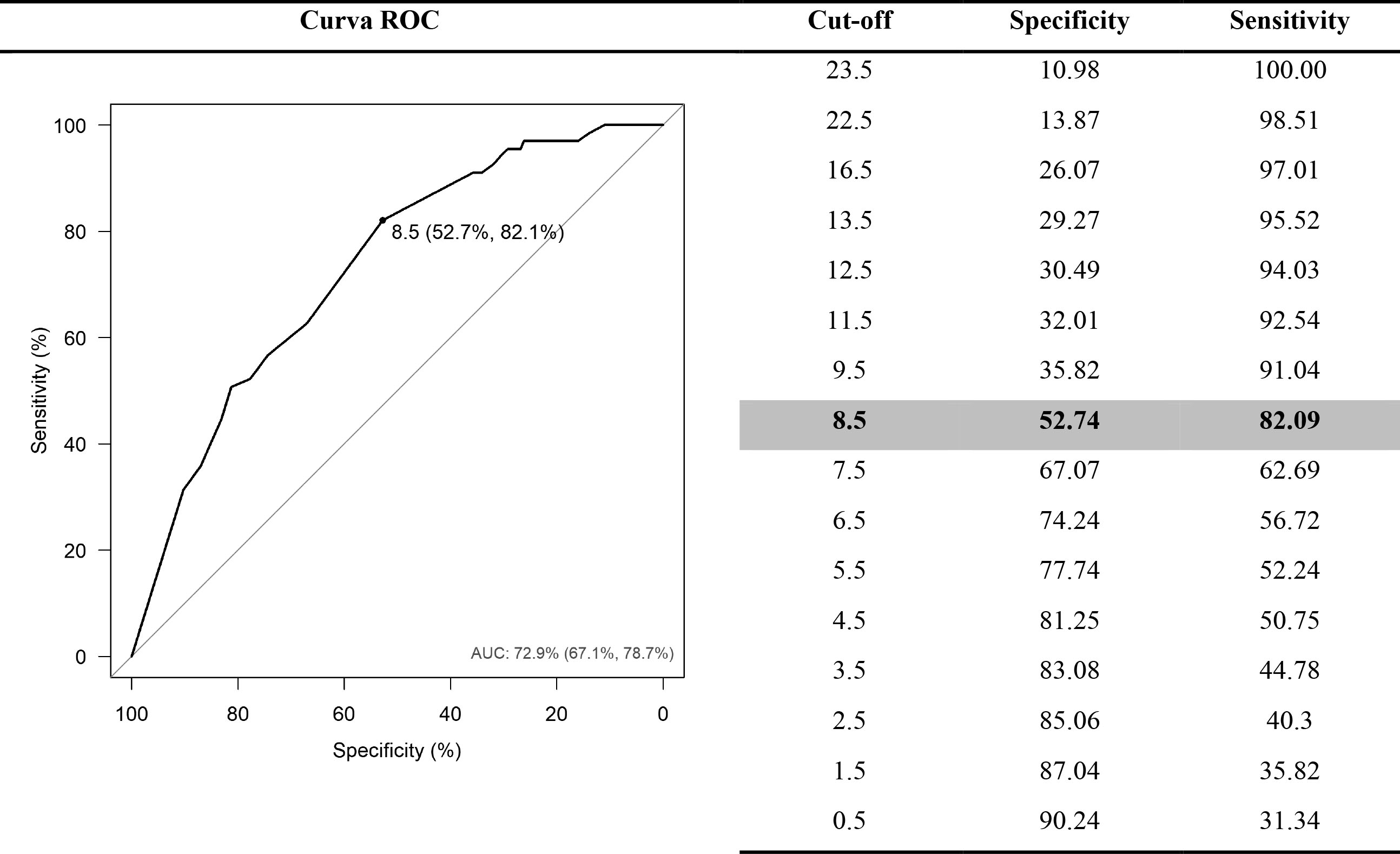
La validez predictiva de la Escala Perme total al ingreso en la UCI para la mortalidad hospitalaria mostró OR = 0.86 (IC 95%: 0.82-0.91). También se construyó una curva ROC, que mostró una AUC = 0.792 (IC 95%: 0.67-0.78) y un valor de corte ideal de 8.5, según los criterios de Youden, con una especificidad de 0.53 (en la Figura 2S del Material Suplementario se encuentra un resumen de la validez predictiva). La validez predictiva entre la Escala Perme al ingreso en la UCI y la duración de la estancia en la UCI mostró que la adición de una unidad al puntaje Perme debería acortar la duración media de la estancia en la UCI en un 3.1%, y un cociente medio del tiempo de la estancia en la UCI, RM= 0.969 (IC 95%: 0.96-0.97). Sin embargo, la validez predictiva entre la Escala Perme en el alta de la UCI y la estancia hospitalaria tras el alta de la UCI no evidenció una relación entre las variables y una razón media de la estancia hospitalaria tras el alta de la UCI, RM= 0.99 (IC 95%: 0.98-1.0) de estancia hospitalaria tras el alta de la UCI.
Discusión
Este estudio demostró el establecimiento de la Escala Perme de la DMCI y la validez predictiva de la mortalidad hospitalaria y la duración de la estancia en la UCI. La Escala Perme también fue sensible a los cambios; no se observaron efectos suelo ni techo en el alta de la UCI en una población general de UCIs. Este es el primer estudio que evalúa la validez predictiva de la Escala Perme sobre la mortalidad hospitalaria.
Al seleccionar un instrumento de medida, es importante asegurarse de que sólo se utilizará en la población para la que fue ideado o para lo cual ha sido validado y en el momento adecuado 22,23,27,30. El test de propiedades clinimétricas es necesario para utilizar medidas de resultados con evidencias sólidas 30. Este estudio, que calcula la DMCI de la Escala Perme, permitirá una comprensión e interpretación más exactas de los resultados presentados en estudios anteriores ya publicados que utilizan la Escala Perme como medida de resultado 6-10,31-34. Esto deberá ayudar a clínicos e investigadores a proporcionar una mayor precisión en las intervenciones de fisioterapia y rehabilitación. No obstante, éste no es el primer estudio que calcula la DMCI de la Escala Perme. Un estudio anterior, realizado con pacientes de la UCI, estableció una DMCI de 1.36 puntos atribuido a la mejoría de la movilidad funcional (11. Este valor puede considerarse cuestionable porque parece muy restringido, dado que el total de los puntos de la escala Perme oscila entre "0" y "32". Además, la DMCI encontrada en este estudio puede ser apropiada para la muestra de conveniencia incluida en el estudio, sin tener en cuenta un número mayor de pacientes de estudios multicéntricos, que podrían representar mejor a la población de una cohorte general de UCI. El punto fuerte de nuestro estudio ha sido el hecho de ser multicéntrico, con un gran número de pacientes y una amplia gama de diagnósticos de ingreso, lo que permitió generalizar los resultados. La bibliografía apoya el uso de diferentes metodologías para calcular la DMCI (por ejemplo, basadas en anclaje y distribución) 21,35-37. El estudio publicado por Wilches-Luna et al. (2020) 11, calculó la DMCI utilizando un enfoque basado en la distribución (37,38, con base en el cálculo del índice de error estándar de medición (EP). El índice EP se calcula con la raíz cuadrada de dos veces el valor de corte de 1.96, que representa una curva normal estándar asociada a un IC del 95% 11. Nuestro estudio adoptó la metodología que dio como resultado la AUC más alta, maximizando la sensibilidad y la especificidad, según el criterio de Youden, que tiende a ser más consistente en comparación con el enfoque basado en la distribución. Para establecer el valor de la DMCI más adecuado, elegimos el punto de datos más cercano a la esquina superior izquierda de la curva, con el mejor equilibrio de sensibilidad y especificidad 35.
Los resultados de este estudio demostraron, también, una buena capacidad de respuesta de la Escala Perme al aplicarse a una población general de la UCI. La escala detectó cambios en el estado de movilidad de los pacientes a lo largo de su estancia en la UCI. La capacidad de respuesta de un instrumento de medida es un elemento psicométrico relevante de un sistema de puntaje clínico. Determina si la medida puede detectar las alteraciones para la que fue diseñada en el entorno y en la cohorte a la que está destinada. (22 Se han proyectado otras medidas de la función física para su uso en la UCI, y se han publicado estudios que prueban las propiedades clinimétricas de estos instrumentos 1. Se encontró un efecto suelo moderado en el ingreso en la UCI; sin embargo, es probable que esté relacionado con la sedación profunda de los participantes incluidos en el estudio, aunque cercano a valores inferiores al 15% considerados aceptables por la bibliografía 23,24. Este resultado es inferior al 31% hallado en un estudio anterior 11. Al igual que en el estudio de Wilches-Luna et al. 11, en el estudio Perme, el efecto máximo fue superficial al ingresar en la UCI y puede considerarse inexistente. En ninguno de los estudios anteriores se comprobó la validez predictiva de la Escala Perme, aunque sí se demostró en este estudio. Los resultados de nuestro estudio presentaron datos consistentes sobre la validez predictiva de la Escala Perme para la mortalidad hospitalaria y la duración de la estancia en la UCI.
Dado que la Escala Perme está disponible en diferentes idiomas (4,6,7,39, creemos que los resultados de este estudio permitirán extrapolar los hallazgos hacia interpretaciones de condiciones clínicas y fines de investigación, mejorando así su utilidad. Cabe destacar que ningún sistema de puntuación para evaluar la función física podrá seguir siendo responsivo al progreso clínico de los pacientes durante las estancias hospitalarias de forma lineal.
Nuestro estudio tiene limitaciones. Aunque se trate de un estudio multicéntrico realizado en cuatro centros diferentes, el carácter retrospectivo del estudio debe considerarse una limitación. En primer lugar, debido al importante número de pacientes inscriptos, creemos realmente que nuestros hallazgos pueden contribuir a la práctica clínica y a una mejor comprensión de la evaluación del estado de movilidad de los pacientes hospitalizados. En segundo lugar, el periodo de tiempo establecido se limitó únicamente a la estancia en la UCI; no realizamos un seguimiento de la movilidad de los pacientes hasta el alta hospitalaria debido a la falta de un proceso de validación para el uso de la Escala Perme fuera del entorno de la UCI. Otro posible factor limitante sería el hecho de que algunas de las variables analizadas, especialmente en relación con la caracterización de la muestra, no fueron presentadas por todos los centros incluidos. Por otro lado, creemos que esto no compromete el resultado primario de este estudio, que fue presentado por todos los centros, lo que garantiza un análisis adecuado, así como también, los resultados obtenidos. Como el test puede tener un efecto de compensación y es modificable por intervenciones terapéuticas, se necesitan estudios con diseño prospectivo para evaluar estos efectos.
Conclusión
El establecimiento de la diferencia mínima clínicamente importante de la Escala Perme mejorará su uso clínico y la interpretación de la puntuación total. Se observó un efecto general de techo limitado y un efecto de suelo moderado sobre el ingreso en la UCI. La Escala Perme demostró fuertes evidencias de su capacidad para detectar cambios en el estado de movilidad de los pacientes a lo largo del tiempo, lo que demuestra su capacidad de respuesta en una población de UCI general.
Agradecimientos
Los autores agradecen a Raquel Afonso Caserta Eid y al Dr. Thiago Domingos Corrêa su apoyo administrativo. También queremos dar las gracias a Elivane da Silva Victor por su apoyo en el análisis estadístico y a Helena Spalic por la revisión del manuscrito.
REFERENCIAS
1. Parry SM, Grander CL, Berney S, Jones J, Beach L, El-Ansary D, et al. Assessment of impairment and activity limitations in the critically ill: a systematic review of measurement instruments and their clinimetric properties. Intensive Care Med. 2015; 41: 744-762. doi: 10.1007/s00134-015-3672-x [ Links ]
2. Parry SM, Knight LD, Baldwin CE, Sani D, Kayambu G, Da Silva VM, et al. Evaluating physical functioning in survivors of critical illness: development of a new continuum measure for acute care. Crit. Care Med. 2020; 48: 1427-1435. doi: 10.1097/CCM.0000000000004499. [ Links ]
3. Rathore S, George P. Physical function in critical care tool bridges the waters of icu and post acute care physical functioning assessments. Critical Care Medicine. 2020; 48: 1532-1533. doi: 10.1097/CCM.0000000000004537. [ Links ]
4. Perme C, Nawa RK, Winkelman C, Masud F. A tool to assess mobility status in critically ill patients: the Perme Intensive Care Unit Mobility Score. Method Debakey Cardiovasc J. 2014; 10: 41-49. doi: 10.14797/mdcj-10-1-41. [ Links ]
5. Nawa RK, Lettvin C, Winkelman C, Evora PRB, Perme C. Initial interrater reliability for a novel measure of patient mobility in a cardiovascular intensive care unit. J Crit Care. 2014; 29: 475.e1-5. doi: 10.1016/j.jcrc.2014.01.019 [ Links ]
6. Wilches LEC, Hernández NL, Oliveira AS, Nawa RK. Perme C, Gastaldi AC, Perme ICU Mobility Score (Perme Score) and the ICU Mobility Scale (IMS): translation and cultural adaptation for the Spanish language. Colomb Med (Cali). 2018; 49: 265-272. doi: 10.25100/cm.v49i3.4042. [ Links ]
7. Kawaguchi YMF, Nawa RK, Figueiredo TB, Martins L, Pires-Neto RC. Perme Intensive Care Unit Mobility Score and ICU Mobility Scale: translation into Portuguese and cross-cultural adaptation for use in Brazil. J Bras Pneumol. 2016; 42: 429-434. doi: 10.1590/S1806-37562015000000301 [ Links ]
8. Pereira CS, Carvalho AT, de Bosco AD, Forgiarini JLA. The Perme scale score as a predictor of functional status and complications after discharge from the intensive care unit in patients undergoing liver transplantation. Rev Bras Ter Intensiva. 2019; 31: 57-62. doi: 10.5935/0103-507X.20190016 [ Links ]
9. Timenetsky KT, Serpa NA, Lazarin AC, Pardini A, Moreira CRS, Corrêa TD, et al. The Perme Mobility Index: A new concept to assess mobility level in patients with coronavirus (COVID-19) infection. PLoS One. 2021; 16: e0250180. doi: 10.1371/journal.pone.0250180 [ Links ]
10. Luna ECW, Perme C, Gastaldi AC. Relationship between potential barriers to early mobilization in adult patients during intensive care stay using the Perme ICU Mobility score. Can J Respir Ther. 2021; 57: 148-153. doi: 10.29390/cjrt-2021-018 [ Links ]
11. Luna ECW, de Oliveira AS, Perme C, Gastaldi AC. Spanish version of the Perme Intensive Care Unit Mobility Score: Minimal detectable change and responsiveness. Physioth Res Internat. 2021; 26(1): e1875. doi: 10.1002/pri.1875 [ Links ]
12. Mokkink LB, Terwee CB, Knol DL, Stratford PW, Alonso J, Patrick DL, et al. The COSMIN checklist for evaluating the methodological quality of studies on measurement properties: a clarification of its content. BMC. 2010; 10: 22. doi: 10.1186/1471-2288-10-22 [ Links ]
13. Mokkink LB, Prinsen CAC, Bouter LM, de Vet HCW, Terwee CB. The Consensus-based Standards for the selection of health Measurement INstruments (COSMIN) and how to select an outcome measurement instrument. Braz J Phys Ther. 2016; 20: 105-113. doi: 10.1590/bjpt-rbf.2014.0143 [ Links ]
14. Schünemann HJ, Guyatt GH. Commentary-goodbye M(C)ID! Hello MID, where do you come from? Health Serv Res. 2005; 40: 593-597. doi: 10.1111/j.1475-6773.2005.00374.x [ Links ]
15. von Elm E, Altman DG, Egger M, Pocok SJ, Gøtzsche PC, et al. The Strengthening the Reporting of Observational Studies in Epidemiology (STROBE) statement: guidelines for reporting observational studies. Lancet. 2007; 370: 1453-1457. doi: 10.1016/S0140-6736(07)61602-X [ Links ]
16. Moreno RP, Metnitz PGH, Almeida E, Jordan B, Bauer P, Campos R A, et al. SAPS 3-From evaluation of the patient to evaluation of the intensive care unit. Part 2: Development of a prognostic model for hospital mortality at ICU admission. Intensive Care Med. 2005; 31: 1345-1355. doi: 10.1007/s00134-005-2763-5 [ Links ]
17. Vincent JL, Moreno J, Takala J, Willatts S, de Mendonça A, Bruning H, et al. The SOFA (Sepsis-related Organ Failure Assessment) score to describe organ dysfunction/failure. On behalf of the Working Group on Sepsis-Related Problems of the European Society of Intensive Care Medicine. Intensive Care Med. 1996; 22: 707-710. doi: 10.1007/BF01709751 [ Links ]
18. Charlson ME, Pompei P, Ales KL, MacKenzie CR. A new method of classifying prognostic comorbidity in longitudinal studies: development and validation. J Chronic Dis. 1987; 40: 373-383. doi: 10.1016/0021-9681(87)90171-8 [ Links ]
19. Zampieri FG. Iwashyna TJ, Viglianti EM, Taniguchi LU, Viana WN, Costa R, et al. Association of frailty with short-term outcomes, organ support and resource use in critically ill patients. Intensive Care Med. 2018; 44: 1512-1520. doi: 10.1007/s00134-018-5342-2. [ Links ]
20. R Core Team. RA Language and Environment for Statistical Computing. R Foundation for Statistical Computing, Vienna, Austria. References-Scientific Research Publishing; 2019. [ Links ]
21. Wyrwich KW, Tierney WM, Wolinsky FD. Further evidence supporting an SEM-based criterion for identifying meaningful intra-individual changes in health-related quality of life. J Clin Epidemiol. 1999; 52: 861-873. doi: 10.1016/s0895-4356(99)00071-2 [ Links ]
22. Deyo RA, Centor RM. Assessing the responsiveness of functional scales to clinical change: an analogy to diagnostic test performance. J Chronic Dis. 1986; 39: 897-906. doi: 10.1016/0021-9681(86)90038-x [ Links ]
23. Terwee CB, Bot SDM, de Boer MR, van der Windt DAWM, Knol DL, Dekker J, et al. Quality criteria were proposed for measurement properties of health status questionnaires. J Clin Epidemiol. 2007; 60: 34-42. doi: 10.1016/j.jclinepi.2006.03.012 [ Links ]
24. McHorney CA, Tarlov AR. Individual-patient monitoring in clinical practice: are available health status surveys adequate? Qual Life Res. 1995; 4: 293-307. doi: 10.1007/BF01593882 [ Links ]
25. DeVellis RF. Scale development: theory and applications. SAGE Publications ; 2016. [ Links ]
26. Knapp TR. Focus on psychometrics. coefficient alpha: conceptualizations and anomalies. Res Nurs Health. 1991; 14: 457-460. doi: 10.1002/nur.4770140610 [ Links ]
27. Terwee CB, Mokkink LB, Knol DL, Ostelo RWJG, Bouter LM, de Vet HCW. Rating the methodological quality in systematic reviews of studies on measurement properties: a scoring system for the COSMIN checklist. Qual Life Res. 2012; 21: 651-657. doi: 10.1007/s11136-011-9960-1 [ Links ]
28. Liang K-Y, Zeger SL. Longitudinal data analysis using generalized linear models. Biometrika. 1986; 73: 13-22. Doi: 10.1093/biomet/73.1.13 [ Links ]
29. Hosmer DW Jr, Lemeshow S, Sturdivant RX. Chapter 8 Logistic regression models for multinomial and ordinal outcomes. Applied Logistic Regression. Wiley Series in Probability and Statistics. 3rd. Wiley; 2013. doi: 10.1002/9781118548387.ch8 [ Links ]
30. Tipping CJ, Young PJ, Romero L, Saxena MK, Dulhunty J, Hodgson CL. A systematic review of measurements of physical function in critically ill adults. Crit Care Resusc. 2012; 14: 302-311. [ Links ]
31. Nawa RK, Serpa NA, Lazarin AC, da Silva AK, Nascimento C, Midega TD, et al. Analysis of mobility level of COVID-19 patients undergoing mechanical ventilation support: A single center, retrospective cohort study. PLoS One. 2022; 17: e0272373. doi: 10.1371/journal.pone.0272373. eCollection 2022 [ Links ]
32. Yen H-C, Han Y-Y, Hsiao W-L, Hsu P-M, Pan G-S, Li M-H, et al. Functional mobility effects of progressive early mobilization protocol on people with moderate-to-severe traumatic brain injury: A pre-post intervention study. NeuroRehabilitation. 2022; 51(2):303-313. doi: 10.3233/NRE-220023.. [ Links ]
33. Gatty A, Samuel SR, Alaparthi GK, Prabhu D, Upadya M, Krishnan S, et al. Effectiveness of structured early mobilization protocol on mobility status of patients in medical intensive care unit. Physiother Theory Pract. 2022; 38(10): 1345-13571-13 doi:10.1080/09593985.2020.1840683. [ Links ]
34. Ceron C, Otto D, Signorini AV, Beck MC, Camillis M, Sganzerla D, et al. The effect of speaking valves on ICU mobility of individuals with tracheostomy. Respir Care. 2020; 65: 144-149. doi: 10.4187/respcare.06768 [ Links ]
35. Deyo RA, Diehr P, Patrick DL. Reproducibility and responsiveness of health status measures. Statistics and strategies for evaluation. Control Clin Trials. 1991; 12: 142S-158S. doi: 10.1016/s0197-2456(05)80019-4 [ Links ]
36. Guyatt G, Walter S, Norman G. Measuring change over time: assessing the usefulness of evaluative instruments. J Chronic Dis. 1987; 40: 171-178. doi: 10.1016/0021-9681(87)90069-5 [ Links ]
37. King MT. A point of minimal important difference (MID): a critique of terminology and methods. Expert Rev Pharmacoecon Outcomes Res. 2011; 11: 171-184. doi: 10.1586/erp.11.9 [ Links ]
38. Beaton DE, Boers M, Wells GA. Many faces of the minimal clinically important difference (MCID): a literature review and directions for future research. Curr Opin Rheumatol. 2002; 14: 109-114. doi: 10.1097/00002281-200203000-00006 [ Links ]
39. Nydahl P, Wilkens S, Glase S, Mohr LM, Richter P, Klarmann S, et al. The German translation of the Perme Intensive Care Unit Mobility Score and inter-rater reliability between physiotherapists and nurses. Europ J Physioth. 2018; 20: 109-115. doi: 10.1080/21679169.2017.1401660 [ Links ]
Notas:
Material suplementario
Tabla 1S Aprovación del Comité de Ética Institucional
| Local | CE | CEI local numero |
|---|---|---|
| HIAE1 | 30797520.6.0000.0071 | 4.333.*** |
| HMVSC2 | 38589220.6.2003.0071 | 4.483.*** |
| HMV3 | 38589220.6.2001.5330 | 4.876.*** |
| HNSC4 | 38589220.6.2002.5530 | 4.498.*** |
Definición de abreviaturas: CE = certificado de ética, CEI = comité ética institucional. 1HIAE = Hospital Israelita Albert Einstein, 2HMVSC = Hospital Municipal da Vila Santa Catarina Dr. Gilson de Cássia Marques de Carvalho; 3HMV = Hospital Moinhos de Vento; 4HNSC = Hospital Nossa Senhora da Conceição.
Tabla 2S Características basales y resultados clínicos de los pacientes incluidos (cont.)
| Total | HIAE1 | HMVSC2 | HMV3 | HNSC4 | |
|---|---|---|---|---|---|
| Diagnóstico en admisión UCI- no. (%) | |||||
| Cardiaco | 113 (15.6) | 66 (14.5) | 47 (17.5) | - | - |
| Endocrino | 3 (0.4) | 2 (0.4) | 1 (0.4) | - | - |
| Gástrico | 69 (9.5) | 9 (2) | 60 (22.4) | - | - |
| Infecioso | 98 (13.6) | 75 (16.5) | 23 (8.6) | - | - |
| Neurológico | 68 (9.4) | 62 (13.6) | 6 (2.2) | - | - |
| Oncológico | 10 (1.4) | 1 (0.2) | 9 (3.4) | - | - |
| Ortopédico | 38 (5.3) | 38 (8.4) | 0 (0) | - | - |
| Renal | 24 (3.3) | 12 (2.6) | 12 (4.5) | - | - |
| Respiratorio | 120 (16.6) | 84 (18.5) | 36 (13.4) | - | - |
| Otro | 180 (24.9) | 106 (23.3) | 74 (27.6) | - | - |
| Indice de masa corporal (IMC)*, kg/m2, mediana (RIC) | 25.4 (22.5-29.2) | 26.3 (23.6-30) | - | - | 24.0 (21-27) |
| Puntuación modificada de fragilidad - no. (%) | |||||
| 0 | 374 (84.4) | 374 (84.4) | - | - | - |
| 1 | 69 (15.6) | 69 (15.6) | - | - | - |
| Comorbilidades - no. (%) | |||||
| Asma | 12 (2.7) | 12 (2.7) | - | - | - |
| EPOC | 35 (7.9) | 35 (7.9) | - | - | - |
| Demencia | 43 (9.7) | 43 (9.7) | - | - | - |
| Accidente cerebrovascular | 16 (3.6) | 16 (3.6) | - | - | - |
| Hipertensión arterial sistémica | 198 (44.7) | 198 (44.7) | - | - | - |
| Severidad de la enfermedad, mediana (RIC) | |||||
| SAPS III score† | 51 (41-60) | 50 (39-59) | - | - | 52 (43-64) |
| SOFA score‡ | 4 (2-7) | 4 (2-7) | - | - | - |
| ICC, mediana (RIC) | 2 (1-3) | 2 (1-3) | - | - | - |
| PFM, mediana (RIC) | 2 (1-3) | 2 (1-3) | - | - | - |
| Duración de la ventilación, dias, mediana (RIC) | 0 (0-1) | 0 (0-0) | - | - | 2 (0-7) |
| Duración de la estancia en UCI, dias, mediana (RIC) | 3 (2-7) | 3 (2-5) | - | 4 (3-6) | 5.5 (3-13) |
| Duración de la estancia hospitalaria, dias, mediana (RIC) | 14 (8-26) | 14 (8-26) | - | - | - |
| Readmisión, media (DS) | 1 (0.2) | 1 (0.2) | - | - | - |
| Lugar de descarga en UCI - no. (%) | |||||
| Pabellon | 282 (39.1) | 49 (10.8) | 233 (86.9) | - | - |
| Unidad reductora | 195 (27) | 195 (43) | 0 (0) | - | - |
| Otro hospital | 20 (2.8) | 13 (2.9) | 7 (2.6) | - | - |
| Muerte | 67 (9.3) | 39 (8.6) | 28 (10.5) | - | - |
| Otro | 158 (21.9) | 158 (34.8) | 0 (0) | - | - |
| Lugar de descarga - no. (%) | |||||
| Casa | 354 (75) | 354 (79.7) | 0 (0) | - | - |
| Cuidado en casa | 7 (1.5) | 7 (1.6) | 0 (0) | - | - |
| Otro hospital | 12 (2.5) | 12 (2.7) | 0 (0) | - | - |
| Muerte | 99 (21) | 71 (16) | 28 (100) | - | - |
| IMP, puntos, mediana (RIC) | 1.6 (0-4.9) | 1.5 (0-5) | - | 2.6 (0.5-5.7) | 0.4 (0-2.5) |
Data are median and interquartile range (RIC) (quartile 25% - quartile 75%) or n (%). Percentages may not total 100 because of rounding.
Definición de abreviaturas: ICC = índice de comorbilidad de Charlson; EPOC = enfermedad pulmonar obstructiva crónica; UCI = unidad de cuidados intensivos; PFM = puntuación de fragilidad modificada; IMP = índice de movilidad perme; SAPS = puntuación simplificada de fisiología aguda; SOFA = evaluación secuencial del fallo orgánico.
1 HIAE = Hospital Israelita Albert Einstein, São Paulo, Brazil; 2 HMVSC = Hospital Municipal Vila Santa Catarina, São Paulo, Brazil; 3 HMV = Hospital Moinhos de Vento, Porto Alegre, Brazil; 4 HNSC = Hospital Nossa Senhora da Conceição, Porto Alegre, Brazil.
* El índice de masa corporal (IMC) se calcula dividiendo el peso en kilogramos por el cuadrado de la altura en metros (Kg/m2). Las categorías son las mismas para hombres y mujeres de todos los tipos corporales y edades, de la siguiente manera: por debajo de 18.5: bajo peso, 18.5-24.9: peso normal o saludable, 25.0-29.9: sobrepeso, y 30 y más: obesidad..
† La puntuación SAPS III oscila entre 0 y 217. Las puntuaciones más altas indican una enfermedad más grave y un mayor riesgo de muerte.
‡ Las puntuaciones SOFA oscilan entre 0 y 4 para cada sistema orgánico, siendo las puntuaciones agregadas más altas las que indican una disfunción orgánica más grave..
Tabla 3S Soporte de órganos durante la estancia en la UCI
| En total | HIAE1 | HMVSC2 | HMV3 | HNSC4 | |
|---|---|---|---|---|---|
| no. (%) | 1,200 (100) | 455 (37.92) | 268 (22.33) | 305 (25.42) | 172 (14.33) |
| Durante la estancia en la UCI - no. (%) | |||||
| Ventilación no invasiva | 61 (5.08) | 61 (13.41) | - | - | - |
| Ventilación mecánica invasiva | 183 (15.25) | 62 (13.63) | - | - | 121 (70.35) |
| Traqueotomía | 12 (1) | 12 (2.64) | - | - | - |
| Cánula nasal de flujo alto | 8 (0.67) | 8 (1.76) | - | - | - |
| Terapia renal sustitutiva | 31 (2.58) | 31 (6.81) | - | - | - |
| Catéter arterial | 109 (9.08) | 109 (23.96) | - | - | - |
| Sonda vesical | 223 (18.58) | 223 (49.01) | - | - | - |
| Catéter venoso central | 135 (11.25) | 135 (29.67) | - | - | - |
| Marcapasos transvenoso | 4 (0.33) | 4 (0.88) | - | - | - |
| OME | 1 (0.08) | 1 (0.22) | - | - | - |
| Utilización de vasopresores | 133 (11.08) | 133 (29.23) | - | - | - |
Los porcentajes de los datos pueden no sumar 100 debido al redondeo. Definición de abreviaturas: OME = oxigenación por membrana extracorpórea; UCI = unidad de cuidados intensivos. 1HIAE = ***; 2HMVSC = ***; 3HMV = ***; 4HNSC = ***.
Tabla 4S Capacidad de respuesta de la puntuación Perme para el hito de Movilidad en posición sentada
| Corte | Especificidad | Sensibilidad |
|---|---|---|
| -16.5 | 1.18 | 100.00 |
| -9.5 | 5.61 | 99.86 |
| -8.5 | 6.20 | 99.73 |
| -6.5 | 10.32 | 99.59 |
| -5.5 | 12.98 | 99.32 |
| -4.5 | 15.04 | 99.18 |
| -3.5 | 16.22 | 98.91 |
| -2.5 | 17.70 | 98.50 |
| -1.5 | 20.94 | 97.82 |
| -0.5 | 25.96 | 97.00 |
| 0.5 | 64.01 | 86.63 |
| 1.5 | 73.75 | 83.77 |
| 2.5 | 79.35 | 81.17 |
| 3.5 | 83.78 | 78.72 |
| 4.5 | 87.61 | 76.81 |
| 5.5 | 89.68 | 74.90 |
| 6.5 | 91.15 | 69.30 |
| 7.5 | 94.69 | 66.30 |
| 8.5 | 97.64 | 63.17 |
| 9.5 | 100.00 | 60.98 |
Tabla 5S Capacidad de respuesta de la puntuación Perme para el hito de movilidad en pie
| Corte | Especificidad | Sensibilidad |
|---|---|---|
| -8.5 | 5.83 | 100.00 |
| -6.5 | 9.09 | 99.85 |
| -5.5 | 11.42 | 99.70 |
| -4.5 | 13.05 | 99.55 |
| -2.5 | 15.38 | 99.24 |
| -1.5 | 18.41 | 98.64 |
| -0.5 | 22.61 | 97.88 |
| 0.5 | 54.55 | 87.14 |
| 1.5 | 63.40 | 84.72 |
| 2.5 | 69.46 | 82.75 |
| 3.5 | 73.89 | 80.64 |
| 4.5 | 78.55 | 79.27 |
| 5.5 | 82.52 | 78.06 |
| 6.5 | 86.25 | 73.37 |
| 7.5 | 89.74 | 70.05 |
| 8.5 | 93.24 | 67.32 |
| 9.5 | 96.50 | 65.43 |
| 10.5 | 97.90 | 62.93 |
| 11.5 | 98.37 | 58.70 |
| 12.5 | 98.60 | 56.28 |
| 13.5 | 99.07 | 54.31 |
| 14.5 | 99.53 | 49.55 |
| 15.5 | 100.00 | 42.51 |
Tabla 6S Capacidad de respuesta de la puntuación Perme para el hito de movilidad al caminar
| Corte | Especificidad | Sensibilidad |
|---|---|---|
| -8.5 | 3.54 | 100.00 |
| -4.5 | 8.22 | 99.80 |
| -2.5 | 10.06 | 99.39 |
| -1.5 | 12.32 | 99.19 |
| -0.5 | 15.16 | 98.58 |
| 0.5 | 39.38 | 88.06 |
| 1.5 | 46.18 | 86.44 |
| 2.5 | 50.71 | 84.62 |
| 3.5 | 54.53 | 82.39 |
| 4.5 | 57.93 | 80.97 |
| 5.5 | 61.76 | 80.57 |
| 6.5 | 65.01 | 74.70 |
| 7.5 | 68.13 | 71.26 |
| 8.5 | 70.96 | 68.42 |
| 9.5 | 74.08 | 67.00 |
| 10.5 | 76.77 | 64.98 |
| 11.5 | 80.31 | 62.96 |
| 12.5 | 83.43 | 60.32 |
| 13.5 | 85.55 | 59.51 |
| 14.5 | 87.82 | 54.66 |
| 15.5 | 92.92 | 50.81 |
| 16.5 | 94.90 | 47.57 |
| 17.5 | 95.61 | 44.74 |
| 18.5 | 96.32 | 40.89 |
| 19.5 | 97.59 | 36.64 |
| 20.5 | 98.16 | 31.58 |
| 21.5 | 98.58 | 26.32 |
| 22.5 | 98.87 | 19.03 |
| 23.5 | 99.15 | 13.16 |
| 24.5 | 99.72 | 10.32 |
| 25.5 | 100.00 | 6.07 |
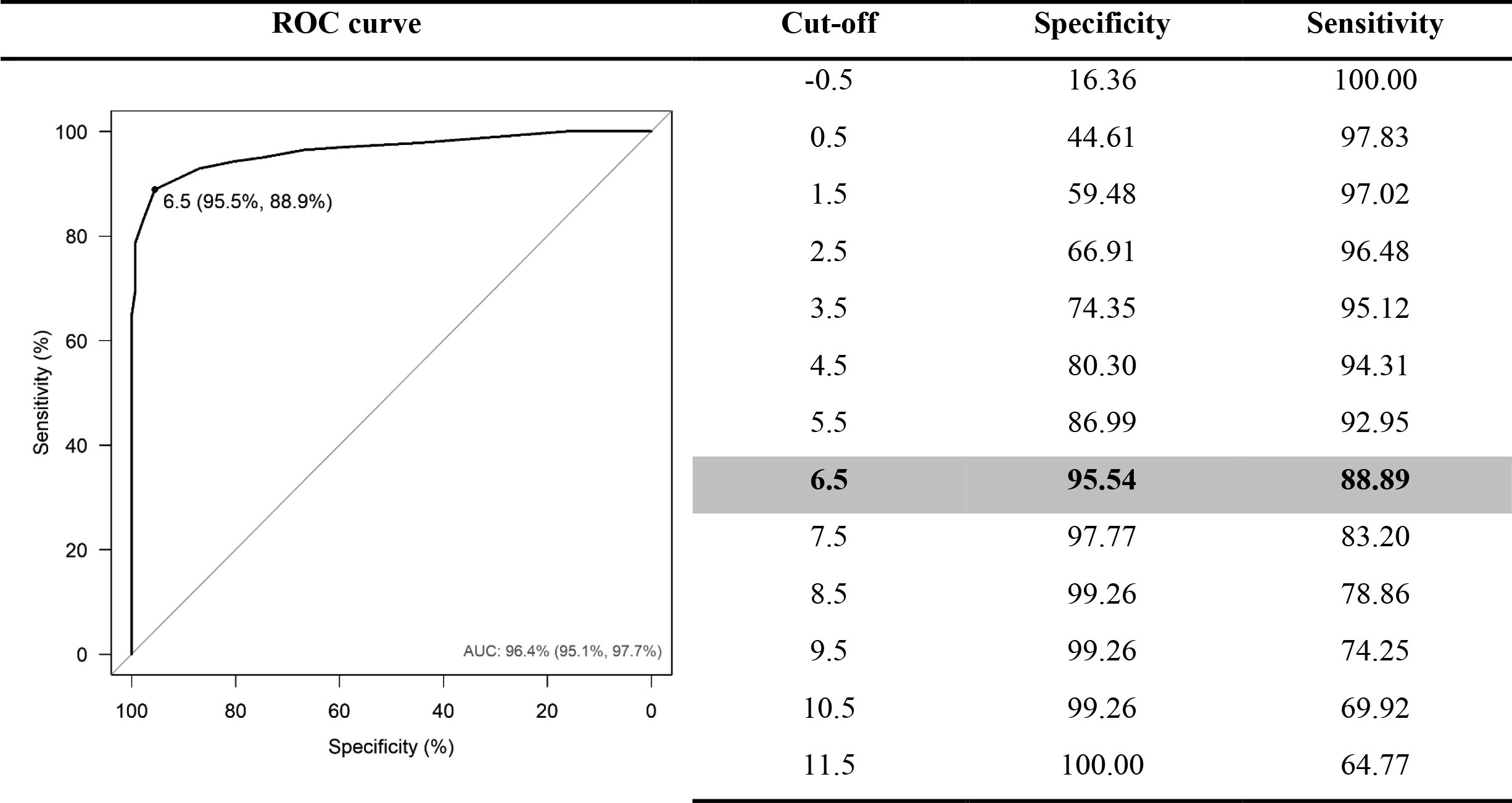
Figura 1S Curva ROC para el establecimiento de la diferencia mínima clínicamente importante. Definición de abreviaturas: AUC = área bajo la curva.
Recibido: 04 de Abril de 2023; Revisado: 09 de Junio de 2023; Aprobado: 21 de Septiembre de 2023











 texto em
texto em