Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Revista Ciencias de la Salud
Print version ISSN 1692-7273On-line version ISSN 2145-4507
Rev. Cienc. Salud vol.1 no.1 Bogotá Jan./June 2003
Factores de riesgo asociados a complicaciones infecciosas en pacientes sometidas a histerectomía: estudio de casos y controles
Risk factors associated with infectious complications in patients undergoing hysterectomy: case study and controls
Claudia Colmenares*, Nelly Santana*, Gustavo Márquez**, Lucio Guerra,**
* Departamento de Ginecología y Unidad de Sépticas, Clínica San Pedro Claver.
* Médico residente de gineco obstetricia.
** Médico Gineco Obstetra.
Recibido: octubre de 2002 Aceptado: febrero de 2003
Resumen
Objetivo: establecer los factores de riesgo asociados a complicaciones infecciosas en la cúpula vaginal, posterior a una histerectomía programada vaginal o abdominal. Diseño: estudio de casos y controles. Lugar: Departamento de Ginecología y Unidad de Sépticas de la Clínica San Pedro Claver. Muestra: se analizaron 565 pacientes (115 casos y 450 controles), a las cuales se les realizó histerectomía programada para alguna causa benigna o premaligna. Los casos se definieron como pacientes que ingresaron al Servicio de Sépticas con diagnóstico de hematoma de cúpula vaginal sobreinfectado, absceso o dermatopaniculosis deformante de la cúpula vaginal o cualquier otro estado séptico. Resultados: entre los factores de riesgo analizados que tuvieron significancia estadística se encontraron el antecedente de diabetes sacarina (OR 6,01 IC: 2,03-18,15), paridad mayor de tres (OR 1,73 IC: 1,10-2,73), uso de DIU (OR 3,94 IC: 2,42-6,43), antecedente de flujo vaginal (OR 5,13 IC: 3,16-8,33) o hallazgos de inflamación en citología cervicovaginal (OR 3,76 IC: 2,37-5,97) y uso de anticoagulación profiláctica (OR 3,37 IC: 2,15-5,28). Conclusión: la presencia de flujo vaginal y el hallazgo de inflamación en la citología vaginal son factores de riesgo importan- tes en la morbilidad infecciosa poshisterectomía, los cuales pueden ser modificados y prevenidos preoperatoriamente.
Palabras clave: infección, histerectomía, complicaciones.
Abstract
Objectives: To establish the risk factors associated with infectious complications after vaginal or abdominal planned hysterectomy. Methodology: Study of cases and controls Place: Gynaecology Department and Septic Unit, Clinica San Pedro Claver, Bogotá, Colombia. SAMPLE: 565 patients (115 cases and 450 controls) who had planned hysterectomy for any benign or pre-malign cause. The cases were defined as patients who enter the septic service with diagnosis of any septic condition. Results: Among the analysed risk factors that were statistically meaningful are the diagnosis of diabetes mellitus (OR 6.01 CI: 2.03-18.15), more than 3 deliveries (OR1.73 CI: 1.10-2.73), IUT use(OR3.94 CI: 2.42-6.43), vaginal discharge (OR 5.13 CI: 3.16-8.33) or presence of swelling previous to the surgery (OR 3.76 IC: 2.37-5.97), and use of prophylactic anticoagulation (OR 3.37 CI: 2.15-5.28) Conclusion: The presence of vaginal discharge and swelling in vaginal cytology are the important predictors of infectious morbidity that can be corrected prior to the surgery.
Key Words: hysterectomy, infection, complications.
INTRODUCCIÓN
La histerectomía es uno de los procedimientos quirúrgicos que con más frecuencia se realiza en el campo ginecológico; en la mayoría de los casos la indicación es una patología benigna, principalmente leiomiomas, sangrado anormal, dolor pélvico y prolapso genital.
Este tipo de procedimiento involucra la apertura de la vagina, un órgano colonizado por bacterias, no estéril que, de acuerdo con autores como Nissen y Goldstein (1) y Soper, Bump y Hurt (2), representa la mayor fuente de organismos responsables de complicaciones febriles postoperatorias. Entre las complicaciones más frecuentes se ha encontrado la morbilidad infecciosa hasta en 15,3% para la histerectomía vaginal y 32% para la abdominal, infección de las vías urinarias 3,4% y 2,8%, respectivamente, infección de la cúpula vaginal 2,1% y 3%, infección pélvica 1,2% y 1,3% e infección del aparato respiratorio alto 0,9% y 0,4% (3),(4),(5).
Meltoma, Makinen, Taalikka y Helenius (6) identificaron cinco factores de riesgo claramente relacionados con la morbilidad infecciosa, entre éstos, el no uso de antibiótico profiláctico, la cantidad de sangrado durante el procedimiento, el cateterismo vesical prolongado posterior a la cirugía, la presencia de anemia en el periodo prequirúrgico y el uso de drogas anticolinérgicas para tratamiento de incontinencia urinaria. Factores en la técnica quirúrgica como el cierre o no de la cúpula vaginal no han mostrado beneficio o riesgo alguno, en cuanto al porcentaje de complicaciones (7),(8).
Korn, Grullon, Hessol y Siopak (9) concluyen que existe una asociación importante entre el uso de técnica abierta en la cúpula vaginal y el aumento en el porcentaje de infección en la herida quirúrgica. En cuanto a la histerectomía vaginal, en un estudio de cohorte se reportó una asociación de morbilidad febril con edad mayor de 55 años, duración del procedimiento mayor de 130 minutos, pérdida sanguínea mayor de 400 ml, antecedente de paridad mayor de tres y antecedente quirúrgico (10). En la Clínica San Pedro Claver se realizan anualmente 1.286 histerectomías en el Servicio de Ginecología por patología benigna, incluidas las cirugías realizadas por el Servicio de Oncología Ginecológica, con un porcentaje de complicaciones en general del 17,4% y en la cúpula vaginal del 5,3%. Llama la atención que la infección en esta última sea casi dos veces los reportes de la literatura médica (3),(5), por lo cual es importante establecer los factores de riesgo para infección poshisterectomía en nuestra población, y así poder realizar medidas preventivas que permitan modificar estos factores y a su vez disminuir los costos que implica el manejo de estas complicaciones.
El objetivo del presente estudio fue establecer los factores de riesgo asociados a complicaciones en la cúpula vaginal, posterior a histerectomía vaginal o abdominal.
MATERIALES Y MÉTODOS
Se revisaron historias clínicas del archivo del Departamento de Ginecología de la Clínica San Pedro Claver del periodo marzo de 1998- junio del 2001, de pacientes que fueron llevadas a histerectomía programada abdominal o vaginal por alguna indicación benigna o premaligna. Se habla de premaligno con respecto a las lesiones precursoras del cáncer de cuello uterino (NIC I, NIC II, NIC III).
Se realizó un diseño de casos y controles, donde se tomaron como casos las mujeres que ingresaron al Servicio de Sépticas y se les diagnosticó alguna de las siguientes complicaciones poshisterectomía: hematoma de cúpula vaginal sobreinfectado, absceso de cúpula vaginal, dermatopaniculosis deformante de cúpula vaginal o estados sépticos III y IV. El diagnóstico lo realizaba uno de los médicos especialistas del Servicio de Sépticas, basado en el examen físico de la paciente y de acuerdo con los hallazgos de la cúpula vaginal mediante tacto vaginal o vaginorrectal. Una ecografía pélvica normal no excluía a la paciente del grupo. Los controles fueron las mujeres sometidas a histerectomía programada abdominal o vaginal durante este mismo periodo y que en el postoperatorio no presentaron alguna clase de complicación de tipo infeccioso en la cúpula vaginal o un estado séptico III o IV. Se excluyeron, en los dos grupos, las pacientes con diagnóstico prequirúrgico maligno o en que la indicación prequirúrgica fuera benigna con un resultado patológico maligno, pacientes que fueron llevadas a histerectomía de urgencia o por indicación obstétrica, aquéllas en que se evidenciara un proceso séptico intraoperatorio o aquellas historias clínicas con datos incompletos.
Para el cálculo del tamaño de la muestra se tomaron en cuenta los cuatro factores de riesgo que en nuestro concepto son los más frecuentes: antecedente de diabetes sacarina, uso de dispositivo intrauterino, antecedente de flujo vaginal y aparición de inflamación en el reporte de citología cervicovaginal.
El tamaño de la muestra se determinó mediante el programa Statcalc en Epi-info, y se tuvieron como parámetros una confiabilidad del 95%, un poder del 80% y una re lación caso-control de 1:4. Se obtuvo un tamaño de muestra de 444 controles para 111 casos. Los investigadores recolectaron directamente la información, previa estandarización y unificación de criterios; se diseñó un formato, donde se incluían datos demográficos de la paciente, varios antecedentes (patológicos, quirúrgicos, ginecoobstétricos), reporte de citología, presencia de flujo vaginal y si recibió tratamiento, indicación quirúrgica de histerectomía, hemoglobina prequirúrgica, tamaño uterino dado en volumen, uso de anticoagulación profiláctica, información del procedimiento tomada de la descripción quirúrgica (pérdida de sangre calculada, tiempo quirúrgico en minutos, tipo de incisión, cierre o no del peritoneo, cierre o no de la cúpula vaginal), necesidad de transfusiones postoperatorias y estancia hospitalaria.
En el grupo de casos, además, se tomaron datos del ingreso al Servicio de Sépticas –signos de respuesta inflamatoria sistémica, resultado de cuadro hemático al inicio de la hospitalización, tamaño de la colección en la cúpula vaginal en los casos en que se realizó ecografía, el esquema antibiótico que se colocó y si requirió algún otro tipo de intervención– (véase Apéndice 1). A todas las pacientes se les dio salida del hospital y los casos reingresaron al Servicio de Sépticas.
Todas las pacientes recibieron profilaxis antibiótica antes del procedimiento quirúrgico (Cefoxitin 2 g IV 10 a 30 min antes de realizar la incisión) y se les realizó la misma técnica de asepsia y antisepsia del campo operatorio y permanecieron 24 horas con sonda vesical después de la intervención. En cuanto al aspecto ético, por tratarse de información que se obtuvo de la historia clínica, que no involucra directamente el manejo de los pacientes, no se solicitó autorización al Comité de Ética. Se obtuvo autorización por el jefe del Servicio de Sépticas para obtener la información de los casos y del jefe del Archivo para poder acceder a las historias clínicas completas.
ANÁLISIS ESTADÍSTICO
En el análisis estadístico se utilizaron medidas de tendencia central para las características demográficas, proporciones para las complicaciones tanto infecciosas como no infecciosas, y para establecer la fuerza de asociación se utilizó la razón de disparidad (OR) con sus respectivos intervalos de confianza de 95% (IC 95%). Otros test estadísticos utilizados fueron el chi cuadrado y el de Fisher.
RESULTADOS
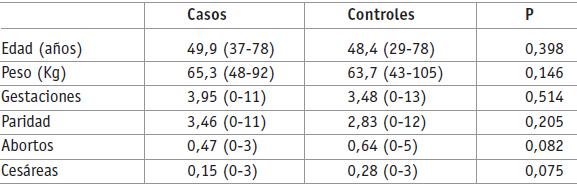
Se revisaron 565 historias divididas en 450 controles y 115 casos, las características demográficas fueron similares y no hubo diferencias significativas en cuanto a edad, peso, gestaciones, paridad y abortos. En síntesis, los dos grupos fueron homogéneos (Tabla 1).
Tabla 1. Distribución demográfica de pacientes sometidas a histerectomía en la Clínica San Pedro Claver
Las indicaciones de cirugía se muestran en la Figura 1. La principal indicación quirúrgica fue la miomatosis uterina para el grupo de controles 231 pacientes (51,5%) y el grupo de casos 58 (50%).
Figura 1. Indicaciones de histerectomía (n = 565)
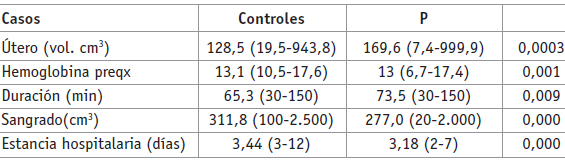
En las tablas 2 y 3 se muestran los factores de riesgo estudiados para complicaciones de tipo infeccioso en pacientes que son llevadas a histerectomía, donde se destacan en orden de importancia la diabetes, el uso de DIU, la presencia de flujo vaginal previo a la cirugía, el reporte de inflamación en citología cervicovaginal y el uso de anticoagulación profiláctica, mientras que el tiempo quirúrgico mayor a 120 minutos aparece como factor protector. La Tabla 4 muestra otras características encontradas entre los dos grupos.
Tabla 2. Factores de riesgo estudiados con OR significativo en el grupo de casos (n = 115) y controles (n = 450)
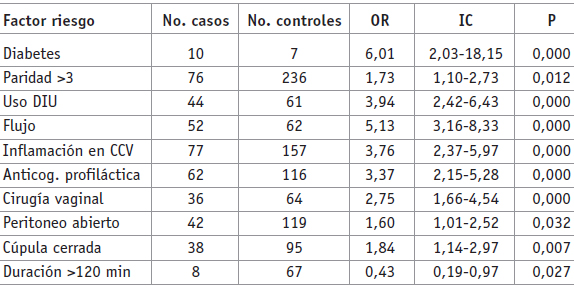
Tabla 3. Factores de riesgo estudiados con OR no significativo
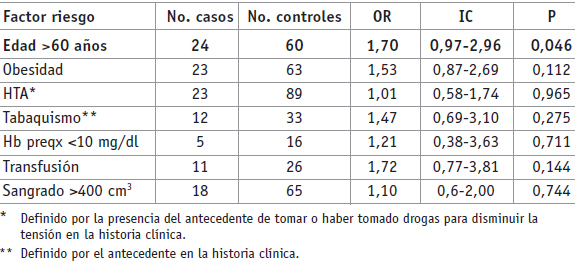
Tabla 4. Distribución de otras características en grupos casos y controles
Las complicaciones intraoperatorias en la población estudiada (n = 565) fueron hema- turia en un caso, lesión vesical en dos casos que requirieron rafia vesical, pinzamiento ureteral en dos casos y sangrado de difícil control en cinco pacientes. Las complicaciones postoperatorias inmediatas fueron gastritis aguda en un caso, infección de vías urinarias en otro, síndrome anémico en 37 (6,6%) pacientes que requirieron transfusión y tromboembolismo pulmonar en un caso.
Las características de las pacientes que ingresaron al Servicio de Sépticas con diagnóstico de hematoma de cúpula vaginal sobreinfectada, absceso de cúpula vaginal, dermatopaniculosis deformante de cúpula vaginal o cualquier otro estado séptico se describen en la Tabla 5.
Tabla 5. Características del grupo de casos (n = 115)
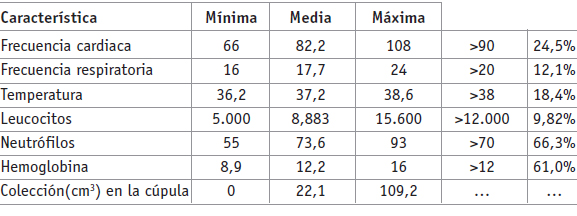
Los diagnósticos realizados en el grupo de casos fueron: 71 (61,7%) pacientes con hematoma de cúpula sobreinfectado, 21 (18,3%) con absceso de cúpula, 11 (8,6%) con dermatopaniculosis deformante de cúpula, 8 (7%) con diagnósticos combinados hematoma y dermatopaniculosis deformante de cúpula, 2 (1,7%) con absceso y dermatopaniculosis deformante de cúpula y 2 (1,7%) con septicemia grave. Se describieron tres casos de abscesos de pared abdominal.
Las pacientes recibieron tratamiento médico según los esquemas establecidos por el Servicio de Sépticas de la Clínica San Pedro Claver, los antibióticos más usados fueron el cloranfenicol (1 g IV c/6 h) y la gentamicina (240 mg IV/día) en 70 pacientes (61%) –primer esquema–; clindamicina (1,2 g IV c/12 h), amikacina (1 g IV c/12 h) y oxacilina (1 g IV c/6 h) –segundo esquema– en 24 pacientes (21,1%), y metronidazol (500 mg IV c/8 h) más ceftazidime (1 g IV c/12 h) en un paciente (0,9%) –tercer esquema–. Otros esquemas en 13 pacientes (11,3%), en 5 casos se requirió cambio del primer al segundo es- quema (4,4%) y en dos casos del segundo al tercer esquema (1,8%). A las pacientes con diagnóstico de hematoma, absceso o dermatopaniculosis deformante de la cúpula se les realizó drenaje y lavado de la cúpula en el consultorio. Nueve pacientes (7,8%) requirieron drenaje bajo anestesia y cuatro necesitaron laparotomía exploratoria. Tres, además, presentaron infección de vías urinarias y un caso de neumonía hospitalaria.
En el grupo de controles no se presentaron casos de mortalidad, en el grupo de casos se presentó una muerte por choque septicémico secundario a peritonitis generalizada.
DISCUSIÓN
Existen diferentes estudios en pacientes con histerectomía abdominal total electiva con diferentes índices de morbilidad infecciosa. Colombo (11) realizó un estudio aleatorizado donde comparaba la técnica quirúrgica abierta o cerrada con la infección poshisterectomía con 273 pacientes, en el que encontró un 6,6% de infección en los dos grupos. Harris (12), en un estudio descriptivo en 539 pacientes, reporta 7,6% de complicaciones infecciosas poshisterectomía. En 1993 Mitterdorf et al. (13) publicaron un metaanálisis con 25 ensayos aleatorizados que analizaba la incidencia de complicaciones con el uso o no de antibióticos profilácticos y que mostraba la incidencia general de complicaciones infecciosas del 9%. El único estudio que habla de complicaciones infecciosas específicamente en la cúpula vaginal (3) reporta un porcentaje del 2% al 3%.
En estadísticas de la Clínica San Pedro Claver, el porcentaje de infección poshisterectomía en esa zona es del 5,3%, casi el doble de lo reportado por la literatura médica (3), lo que se podría explicar teniendo en cuenta que tal institución es un centro de referencia universitario, donde se encuentra personal médico y paramédico en entrenamiento y donde la población que se maneja es de estratos socioeconómicos medio y bajo.
La patogenia de la infección empieza con la invasión de microorganismos de la vagina al retroperitoneo, junto con la acumulación de material necrótico, que constituye un medio ideal para el crecimiento bacteriano (14),(2). Esto sustenta los hallazgos encontrados en este trabajo, en los cuales la presencia de flujo previo a la cirugía en los casos es 5,1 veces el observado en los controles, el reporte de inflamación en la citología cervicovaginal es 3,7 veces y la prevalencia del uso del dispositivo intrauterino es 3,9 veces el observado en los controles, por lo que estos elementos son de riesgo para morbilidad infecciosa. En cuanto al tratamiento de flujo previo a la cirugía, no se encontró alguna diferencia estadísticamente significativa (OR 1,55 IC: 0,68-3,55; p = 0,257), sin embargo, se trata de una observación subjetiva y faltaría evaluar el cumplimiento correcto del tratamiento con un adecuado seguimiento.
Es claro, por los reportes en la literatura médica (7),(8),(9) (11),(12),(13),(15),(16), que una buena técnica quirúrgica es el pilar más importante para disminuir las complicaciones en general; en cuanto a la histerectomía, es especialmente importante la prevención de hematomas con una adecuada hemostasia. Un factor, como el cierre de la cúpula, podría eliminar la contaminación peritoneal por flora de la vagina, por un lado; pero incrementaría la probabilidad de hematomas en la cúpula, por otro. Sin embargo, no se han logrado establecer diferencias con el cierre o no de la cúpula vaginal (9),(11).
Colombo (11), en un estudio aleatorizado con 273 pacientes, encontró una morbilidad infecciosa en pacientes con técnica abierta del 6,1% y cerrada del 7,1%. Nuestros hallazgos muestran un riesgo 14% mayor de morbilidad infecciosa al cerrar la cúpula vaginal y 1% mayor al dejar el peritoneo abierto, lo que es comparable con los estudios analizados.
Korn (9), en un estudio retrospectivo con 172 pacientes, encontró como factor de riesgo para morbilidad infecciosa utilizar la técnica abierta, sin diferencia significativa en cuanto a duración del procedimiento, sangrado calculado y peso de las pacientes. Hay que tener en cuenta que en esta muestra los resultados con respecto al cierre o no de la cúpula y el peritoneo pueden estar influidos por la escuela del cirujano y por el mismo cirujano.
Al comparar la histerectomía abdominal y vaginal, se reporta un 34% de complicacio nes para la segunda y 54% para la primera, según un estudio descriptivo (16), y 15,3% y 32%, respectivamente, en otro estudio descriptivo con 568 pacientes con histerectomía vaginal y 1.283 con histerectomía abdominal (3). Nuestros hallazgos son opuestos, pues éstos encontraron que la histerectomía vaginal tiene un riesgo 66% mayor de infección. No encontramos relación o significancia alguna en cuanto a la hemoglobina prequirúrgica, la duración y la cantidad de sangrado durante el procedimiento.
Se encontró también que la prevalencia de diabetes sacarina en los casos fue seis veces lo observado en los controles y, además, que la paridad mayor de tres sí se relaciona con morbilidad infecciosa, lo que concuerda con el estudio realizado por Schackelford (10). Otro factor de riesgo importante según nuestro estudio es el uso de anticoagulación profiláctica, de lo cual hay pocas referencias en los estudios existentes. Existen pocos estudios que hablan del tamaño uterino como factor de riesgo asociado y se ha encontrado mayor porcentaje de infección en úteros mayores a 500 gramos para la histerectomía abdominal –en el presente estudio no se estableció como un factor de riesgo mayor (15)–.
Es importante anotar que todos los datos fueron obtenidos de la historia clínica, donde se pueden encontrar algunos sesgos de información, ya que datos como obesidad fueron obtenidos de la historia sin tener en cuenta el índice de masa corporal, que no se encontraba en la mayoría de las historias. Datos como el sangrado intraoperatorio fueron evaluados subjetivamente por el cirujano. Sin embargo, el hecho de requerir transfusión en el postoperatorio nos da un índice de quiénes fueron las pacientes con mayor sangrado intraoperatoriamente. De este modo, para estudiar este factor de riesgo se necesitaría un estudio donde se realice una medición objetiva del sangrado intraoperatorio.
CONCLUSIONES
Se han encontrado diferentes factores de riesgo para morbilidad infecciosa poshisterectomía, entre ellos, la presencia de flujo vaginal previo a la cirugía, el hallazgo de inflamación en citología cervicovaginal y el uso de DIU, lo que concuerda con la patogenia descrita en la literatura médica, y los cuales pueden ser modificados y prevenidos preoperatoriamente. Otros factores continúan en controversia, como el cierre o no de la cúpula vaginal y del peritoneo, al igual que el tiempo quirúrgico y la cantidad de sangrado.
Apéndice 1. Factores de riesgo asociados a complicaciones de la cúpula vaginal posterior a histerectomía

Trabajo de grado presentado a la Facultad de Medicina como requisito para optar al grado de Especialista en Ginecología y Obstetricia, Colegio Mayor de Nuestra Señora del Rosario, julio, 2001.
Agradecimientos a los doctores Claudia Borrero y Jairo Amaya por su gran colaboración en el desarrollo de este trabajo de grado.
REFERENCIAS
1. Nissen ED, Goldstein AI. A prospective investigation of the febrile morbidity following abdominal hysterectomy Am J Obstet Gynecol 1982;113:111-4. [ Links ]
2. Soper DE, Bump RC, Hurt WG. Bacterial vaginosis and trichomoniasis vaginitis are risk factors for cuff cellulitis after abdominal hysterectomy. Am J Obstet Gynecol 1990; 163:1016-23. [ Links ]
3. Dicker R, Greenspan J, Strauss L, Cowaart M, Scally M et al. Complications of abdominal and vaginal hysterectomy among women of reproductive age in the United States. Am J Obstet Gynecol 1982 Dec; 144(1):841-47. [ Links ]
4. Eason E, Sampalis J, Hemmings R et al. Povidone-iodine gel vaginal antisepsis for abdominal hysterectomy. Am J Obstet Gynecol 1997 May;176(5). [ Links ]
5. Myers E, Steege J. Risk adjustment for complications of hysterectomy: limitations of routinely collected administrative data. Am J Obstet Gynecol 1999 Sep; 181(3):567-75. [ Links ]
6. Meltomaa SS, Makinen JI, Taalikka MO, Helenius HY. Incidence, risk factors and outcome of infection in a 1-year hysterectomy cohort: a prospective follow-up study. J Hosp Infect 2000 Jul; 45(3):213-7. [ Links ]
7. Neuman M, Beller U, Ben Chetrit A, Lavie O, Diamant Y. Prophylactic effect of the open vaginal vault method in reducing febrile morbidity in abdominal hysterectomy. Surg Gynecol Obstet 1993 Jun;176 (6):591-3. [ Links ]
8. Stovall TG, Summitt RL, Lipscomb GH, Ling FW. Vaginal cuff closure at abdominal hysterectomy: comparing sutures with absorbable staples. Obstet Gynecol 1991 Sep;78(3):415-8. [ Links ]
9. Korn AP, Grullon K, Hessol N, Siopak J. Does vaginal cuff closure decrease the infectious morbidity associated with abdominal hysterectomy?. J Am Coll Surg 1997 Oct;185(4):404-7. [ Links ]
10. Shackelford DP, Hoffman MK, Davies MF, Kaminski PF. Predictive value for infection of febrile morbidity after vaginal surgery. Obstet Gynecol 1999 Jun;93(6):928-31. [ Links ]
11. Colombo M, Maggioni A, Rangoni G, Scalambrino S. A randomized trial of open versus closed vaginal vault in the prevention of postoperative morbidity after abdominal hysterectomy. Am J Obstet Gynecol 1995 Dec;173(6):1807-16. [ Links ]
12. Harris WJ. Early complications of abdominal and vaginal hysterectomy. Obstet Gynecol Survg 1995;50:795-805. [ Links ]
13. Mittendorf R, Aronson MP, Berry RE et al. Avoiding serious infections associated with abdominal hysterectomy: a metaanalysis of antibiotic prophylaxis. Am J Obstet Gynecol 1993 Dec;169 (5):119-24. [ Links ]
14. Lin L, Song J, Kimber N et al. Tehe role of bacterial vaginosis in infection after major gynecologic surgery. Infect Dis Obstet Gynecol 1999;7(3):169-74. [ Links ]
15. Hillis SD, Marchbanks PA, Peterson HB. Uterine size and risk of complications among women undergoing abdominal hysterectomy for leiomyomas. Obstet Gynecol 1996 Apr;87(4):539-43. [ Links ]
16. Shapiro M, Munoz A, Tager IB, Schoenbaum SC, Plok BF. Risk factors for infection at the operative site after abdominal or vaginal hysterectomy. N England J Med 1982; 307:1661-6. [ Links ]














