Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Revista Ciencias de la Salud
Print version ISSN 1692-7273On-line version ISSN 2145-4507
Rev. Cienc. Salud vol.5 no.1 Bogotá Jan./Apr. 2007
Enucleación y evisceración en la población pediátrica
Enucleation and evisceration in pediatric population
Mario Vittorino Mejía,1 2 Federico Serrano Guerra3
1. Correspondencia: Mario Vittorino Mejía. Dirección: Carrera 24 63C-69. Teléfono: 571 3474570 Email: mariovittorino@hotmail.com. Descargos de responsabilidad: No existen compromisos ni obligaciones financieras con organismos estatales ni privados que puedan afectar el contenido, resultados o conclusiones de la presente publicación.
2. MD. Médico Oftalmólogo. Colsubsidio, Bogotá, Colombia. Profesor Asistente – Unidad de Morfología. Universidad del Rosario, Bogotá, Colombia. Correspondencia: Carrera 24 No. 63C-69, Bogotá. Tel. 57 1 347 45 70 Ext. 380. Unidad de Morfología. Facultad de Ciencias Básicas.
3. MD. Médico Oftalmólogo. Jefe de Departamento de Cirugía Oculoplástica. Clínica Barraquer; Bogotá Colombia.
Recibido: octubre de 2006 Aprobado: febrero de 2007
Resumen
Objetivo: Analizar los resultados de 111 pacientes pediátricos sometidos a enucleación o evisceración en la Clínica Barraquer durante 11 años (1990-2000), determinando tipo de corrección realizada y complicaciones asociadas al procedimiento quirúrgico.
Métodos: Estudio retrospectivo de las historias clínicas de todos los pacientes menores de 18 años que fueron sometidos a los procedimientos mencionados, obteniendo datos demográficos, diagnóstico, cirugías oftalmológicas asociadas, características de implantes o injertos, seguimiento y complicaciones postoperatorias en todos los pacientes.
Resultados: Se realizaron 55 enucleaciones y 56 evisceraciones. Sólo en un caso no se colocó algún implante o injerto. Durante los primeros 4 años del análisis los injertos lipodérmicos correspondían a un 25,45% y los implantes de Nylon a un 72,72% de las correcciones realizadas, mientras que en los últimos 7 años el implante de hidroxiapatita constituyó el 78,57% de los casos intervenidos. En 17 (15,32%) pacientes se observaron complicaciones que requirieron algún tipo de corrección quirúrgica, sin diferencias estadísticamente significativas entre las distintas correcciones utilizadas.
Conclusiones: Para la población pediátrica los implantes de hidroxiapatita, además de brindar una excelente reconstrucción de la órbita anoftálmica, mejoran los resultados estéticos y de motilidad. Sin embargo otro tipo de correcciones como los injertos lipodérmicos siguen constituyendo una excelente alternativa en nuestro medio, teniendo en cuenta que sus costos son mucho menores. Aunque se observaron algunas complicaciones con los diferentes tipos de corrección, muy pocas requirieron una nueva intervención quirúrgica. La tasa de complicaciones se incrementa en pacientes de menos edad.
Palabras clave: enucleación, evisceración, implantes, hidroxiapatita, nylon, injerto lipodérmico.
Summary
Objective: To analyze the results from 111 pediatric patients who underwent enucleation or evisceration at Barraquer Clinic, during 11 years (1990- 2000), determining the kind of correction used and complications associated with the procedure.
Methods: Retrospective study of medical records from all patients under 18 years who underwent mentioned surgery. Demographic data, diagnosis, associated ophthalmic surgeries, implants or grafts characteristics, follow up period and postoperative complications were determined in all patients.
Results: A total of 55 enucleations and 56 eviscerations were done. In only one case neither implant nor graft was placed. During the first 4 years of the study, lipodermal grafts corresponded to 25,45% and nylon implants to 72,72% of the totality, while in the last 7 years hydroxyapatite implants corresponded to 78,57% of the cases. 17 patients (15,32%) had complications that required surgical correction, with no significant statistical difference between the types of corrections placed.
Conclusions: Hydroxyapatite implants give an excellent anophthalmic orbit reconstruction for pediatric population, and improve esthetic and motility results. Other correction types like lipodermal grafts still constitute an excellent alternative in our environment, considering their lower costs. Although we observed some complications with the different correction methods, only a few cases required surgical intervention. The rate of complications increased in younger patients.
Key words: enucleation, evisceration, implants, hydroxyapatite, nylon, lipodermal graft
INTRODUCCIÓN
La enucleación de un globo como tratamiento de una enfermedad ocular fue descrita por primera vez por Bartish en 1583 (1). La técnica moderna de esta cirugía fue descrita por Farrell y Bonnet en 1885. En el mismo año Mules reportó el uso del primer implante orbitario posterior a una evisceración (2). Desde hace más de 100 años existe controversia respecto a la escogencia entre enucleación o evisceración, sin embargo ésta última se ha vuelto muy popular en los últimos tiempos (3).
Se han utilizado a través de los años, diferentes tipos de materiales para implantes dentro de los cuales cabe nombrar las esferas de acrílico y silicona, y algunos implantes a los cuales se pueden fijar los músculos extraoculares, como los implantes de Allen y Iowa (4). El injerto lipodérmico, como alternativa, es un autoinjerto, el cual puede reabsorberse en un 40% de su volumen inicial (5,6). Actualmente los implantes esféricos porosos (polietileno poroso e hidroxiapatita) son los más ampliamente usados en el mundo (7). La hidroxiapatita es un material derivado de los corales del género Porites, que se introdujo como implante intraorbitario en 1985 por Perry (8). Estos implantes porosos son elaborados con materiales biocompatibles, no tóxicos e hipoalergénicos, que permiten su integración por medio de un crecimiento fibrovascular (9), lo cual le confiere ventajas, relacionadas con un menor porcentaje de extrusión o migración y menos incidencia de infecciones secundarias (3,7,10). Además este material permite la perforación de un túnel dentro del mismo y la colocación de un vástago, que va a aumentar considerablemente la movilidad de la prótesis (11).
Estudios específicos acerca de estos procedimientos en la población pediátrica son realmente pocos (12-15), especialmente en América Latina, a pesar de la gran importancia de estas correcciones en los pacientes para su desarrollo órbito-facial y desde el punto de vista estético, más aun al tener en cuenta la expectativa de vida de los mismos.
Las complicaciones derivadas de estas técnicas han sido reportadas en varios estudios, pero la mayoría de ellos estaban enfocados hacia la población adulta (7,9,16-22) con pocas excepciones (23,24). Incluso a muchos niños en el pasado no se les colocaba implante al momento de la enucleación (particularmente en órbitas con riesgo de recurrencias tumorales) (12,25). Pero no colocar el implante puede derivar en un crecimiento orbitario retardado (26,27).
En el artículo se presentan los pacientes pediátricos que fueron sometidos a enucleación o evisceración en la Clínica Barraquer de Bogotá, desde el año 1990 hasta el año 2000, por uno de los cirujanos del Departamento de Oculoplástica (FS), así como también los tipos de implantes utilizados y las complicaciones asociadas.
MATERIALES Y MÉTODOS
Se realizó una revisión retrospectiva de historias clínicas en 111 pacientes que de manera consecutiva fueron sometidos a evisceración o enucleación en la Clínica Barraquer desde Enero 1º de 1990 hasta el Diciembre 31 de 2000. El análisis estadístico se realizó con Excel (Microsoft Corp, Seattle, WA).
Durante los 11 años fueron realizadas 55 enucleaciones y 56 evisceraciones. La edad promedio al momento de la cirugía fue de 7,7 años (rango: 3 meses-17 años), siendo 47 (42,34%) de estos niños menores de 6 años. Del grupo total de pacientes 62 (55,86%) eran de sexo masculino y 49 (44,14%) femenino. El seguimiento promedio fue de 14,3 meses (rango 5 días-12,9 años).
Las indicaciones más frecuentes para llevar a cabo el procedimiento fueron trauma, neoplasias y microftalmos (ver tabla 1). En 39 ojos (35,14%) se encontró ptisis o preptisis debidas a diversas causas, especialmente secundarias al trauma (56,41%). Dentro de los 72 pacientes restantes (sin tener aún diagnóstico de ptisis) las indicaciones más frecuentes fueron secuelas de trauma en 29 (40,28%) de los casos y tumores en 18 (25%), todos ellos correspondientes a retinoblastoma. Glaucoma absoluto y buftalmos fueron la causa en tan solo 5 casos (6,94%).
Los tipos de correcciones utilizadas incluyeron: injerto lipodérmico en 14 casos (12,61%), implantes de nylon (Oertli) en 52 casos (46,85%), hidroxiapatita en 44 casos (39,64%) y ningún tipo de implante en sólo 1 caso (0,90%) por extensión orbitaria de un retinoblastoma. Durante los primeros 4 años del periodo estudiado (1990-1993) se realizaron 55 procedimientos, de los cuales en el 25,45% se colocaron injertos lipodérmicos, en 72,72% injertos de Oertli y en un solo caso (1,82%) no se colocó implante. Con el advenimiento de la hidroxiapatita en los últimos 7 años del estudio este tipo de implante constituyó la corrección en el 78,57% de los 56 procedimientos realizados, entre tanto el implante de Oertli representó el 21,43% restante.
En 16 (88,89%) de las enucleaciones con implantes de hidroxiapatita se usó recubrimiento escleral del mismo, mientras que en las enucleaciones con implante de Oertli se utilizó recubrimiento escleral en solo 3 casos (9,38%). En general la moda del tamaño del implante fue 16 mms. (rango: 14-20 mms.). Finalmente la colocación de vástago se realizó en sólo 4 pacientes con implante de hidroxiapatita.
TÉCNICA QUIRÚRGICA
La enucleación se realizó haciendo una peritomía de la conjuntiva y de la Tenon en 360º con tijeras de Wescott y hemostasia con diatermia bipolar. Se hace reparo de músculos rectos con gancho de estrabismo, disección de la Tenon adyacente y reparo con sutura doble armada de poliglactina 6-0, sección de las inserciones al globo ocular, sección de los músculos oblicuos. Posteriormente se realiza una sección del nervio óptico utilizando tijeras de enucleación, procurando alcanzar la mayor profundidad posible dentro de la órbita. El globo es removido de la órbita y enviado a patología para su estudio correspondiente. Si el implante es poroso se cubre con esclera de banco y ésta se cierra con puntos separados en U (Poliester 5-0) con los nudos intraesclerales. Luego se practican cuatro ventanas a la esclera para imbricar los músculos rectos dentro de las mismas y facilitar así la neovascularización del implante. La cápsula de Tenon y la conjuntiva se cierran cada una con puntos separados en U (con Poliglactina 6-0). Cuando se utilizó implante de Oertli en la mayoría de los casos no fue necesario el recubrimiento con esclera, lo cual depende del volumen deseado por el cirujano para la reconstrucción (mayor volumen si se recubre).
Para determinar el tamaño del implante a introducir en la órbita se utilizan probadores metálicos de diferentes dimensiones con el fin de elegir el más adecuado para cada paciente, mientras que en los casos de injerto lipodérmico el tamaño se determina según la experiencia del cirujano. En las evisceraciones, una vez realizada una peritomía de 360º en conjuntiva, la esclera se penetra con un cuchillete a nivel del limbo quirúrgico posterior entrando a cámara anterior. Se realiza una queratectomía completa con tijeras corneo esclerales. Posteriormente se realiza la remoción de todo el tejido uveal con espátula, cucharilla y torundas de gasa. Después se introduce el implante o el injerto lipodérmico dentro del casquete escleral. En este último se le pueden realizar a la esclera cortes de relajación con el fin de ampliar el continente.
El injerto lipodérmico se tomó siempre de la región de glútea superior derecha con un trépano diseñado para tal efecto. Al terminar el procedimiento se coloca un conformador plástico en la cavidad conjuntival y un vendaje compresivo.
El postoperatorio tiene usualmente una duración de 15 días con controles cada tercer día. Al cabo de este periodo, al tener una adecuada cicatrización, los pacientes fueron remitidos al ocularista para adaptación de la prótesis ocular. La movilidad y apariencia estética fueron determinadas subjetivamente por el examinador mediante la simetría respecto al ojo contralateral y el contorno de los párpados. Las complicaciones y sus diferentes manejos fueron consignados en la historia clínica.
RESULTADOS
Los controles postoperatorios se registraron durante un promedio de 47,55 meses (rango 5 días-12,92 años). Se observaron algunas complicaciones que requirieron de un manejo quirúrgico para su corrección en 17 (15,32%) pacientes, 8 en el grupo de pacientes intervenidos de enucleación y 9 en los eviscerados (ver tabla 2). El grupo total estaba conformado por 6 (35,29%) mujeres y 11 (64,71%) hombres. Estas complicaciones se presentaron desde la segunda semana hasta casi 11 años después de la cirugía (promedio: 177 semanas); el rango de edad de estos pacientes estaba entre 10 meses y 17 años (media 5,62 años). Del total de pacientes con complicaciones el 70,59% fueron menores de 6 años. El porcentaje de complicaciones quirúrgicas para los diversos tipos de implantes utilizados fueron similares, no encontrándose diferencia estadísticamente significativa (p >0,05 utilizando test multinomial) (ver tabla 3).
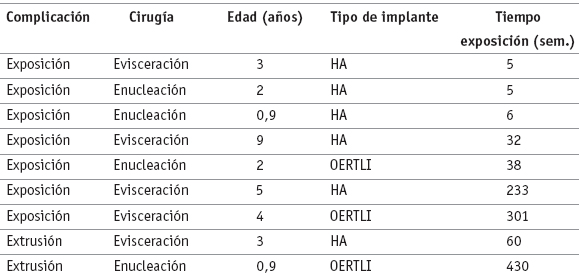
En total se encontraron 7 (6,31%) pacientes con exposición del implante o injerto, 6 eran menores de 6 años, lo que mostró una diferencia estadísticamente significativa para la ocurrencia de este hecho respecto a la edad (p < 0,05 con test de proporción de 2 muestras). Todos los pacientes con esta complicación fueron sometidos a corrección quirúrgica con resultado exitoso. La extrusión del implante se presentó en 2 casos (1,80%). El tiempo promedio para la aparición de exposición fue de 1,71 años y para la extrusión de 4,71 años (ver tabla 4).
Ptosis secundaria con indicación quirúrgica en dos casos se observó (1,80%). Se realizó cirugía correctiva en ambos (Fasanella en un caso y reinserción de la aponeurosis en el otro).
Ninguno de los pacientes en los cuales se colocó un vástago, sufrió complicaciones posteriores que requirieran algún tipo de corrección quirúrgica y la mayoría de las quejas posteriores a este procedimiento fueron tratadas con éxito mediante la correcta adaptación de la prótesis por el ocularista.
Los pacientes se enviaron para la adaptación de una prótesis entre la segunda y la cuarta semanas posteriores a la cirugía. En todos los pacientes se observó una adecuada movilidad y una buena adaptación cosmética.
DISCUSIÓN
Un implante orbitario ideal debe brindar una adecuada movilidad, buen resultado estético y pocas complicaciones. Muchos autores han sugerido que un implante que esté completamente involucrado en la órbita, minimizará la posibilidad de migración y de extrusión (3,7,10,28). El llevar los músculos extraoculares al implante a través de las ventanas esclerales mejora tanto la movilidad como la integración del mismo dentro de la órbita (3). El implante microporoso de hidroxiapatita cumple con estos criterios de escogencia y por lo tanto se ha convertido en el más usado (7). Con la aparición de dicho implante, y su disponibilidad en el mercado, en la década de los noventas se presentó un viraje importante en la escogencia del tipo de corrección utilizada para la reconstrucción de las órbitas anoftálmicas posterior a la realización de enucleación o evisceración. Esto se demuestra en la segunda mitad de la serie de pacientes del presente estudio. Otros implantes como el de Oertli o el injerto lipodérmico fueron usados también en la corrección de la órbita anoftálmica, especialmente en los primeros años de la década del 90. Sin embargo, es importante resaltar que el injerto lipodérmico sigue constituyendo una excelente alternativa como implante intraorbitario, sobre todo en nuestro medio latinoamericano donde las condiciones económicas del paciente constituyen un factor determinante al momento de decidir que tipo de implante o injerto se va a colocar en un procedimiento como estos.
Aun cuando se presentan complicaciones importantes en estas cirugías, se pueden manejar adecuadamente y en su mayoría de manera exitosa como demuestra el presente estudio. No se encontraron diferencias significativas de la tasa de complicaciones entre los diferentes tipos de implantes utilizados. Las complicaciones en nuestra serie comparadas con las reportadas en la literatura mundial fueron menores (24,29,30), requiriéndose cirugía para corregirlas en pocos casos. Varios estudios han revisado puntualmente el uso de implantes porosos y sus diferentes complicaciones (9,16,17,31-36), dentro de las cuales se observaron las reportadas en nuestro análisis. Sin embargo los diferentes rangos de exposición reportados en la literatura con implantes de hidroxiapatita muestran una gran variabilidad, con valores que van desde 0 a 22% (17-20,24,30,31,37). En esta serie, la tasa de exposición es menor al 7%, lo que indica que se encuentra acorde con las anteriormente reportadas.
A 4 implantes de hidroxiapatita les fue colocado un vástago, número que al ser tan pequeño no permite realizar un análisis estadístico relacionado con este tipo de accesorio. En nuestra serie específicamente no se evidenciaron complicaciones con el mismo, que sin embargo si se han reportado en la literatura (19). La tendencia es, a nuestro juicio, descontinuar su uso por los daños que causa en el implante con los movimientos oculares extremos.
Algunos autores han demostrado que la edad de los pacientes influye en la frecuencia de complicaciones encontradas (36), lo cual no contradice este estudio, porque se observó una clara tendencia en nuestra serie a presentar exposición o extrusión del injerto cuando los pacientes son menores (p < 0,05 con test de proporción para dos muestras). Esto podría relacionarse con el frote u otro factor de riesgo que sea más difícil de manejar que en un paciente mayor. Este hecho es fundamental, porque implica una mayor atención a este grupo etáreo en nuestra práctica, además de impulsar nuevas investigaciones en busca de los factores de riesgo asociados.
La enucleación y la evisceración con la subsecuente aplicación de métodos correctivos de la órbita anoftálmica en pacientes pediátricos han sido procedimientos usados hace mucho tiempo. Siempre se han presentado complicaciones importantes con estas cirugías, que pueden ser manejadas adecuadamente y en su mayoría de manera exitosa. Los beneficios y desventajas de los diversos tipos de corrección de la órbita anoftálmica en la población pediátrica requieren que continuemos evaluando a largo plazo estas técnicas hasta lograr encontrar el equilibrio entre el mejor resultado estético y funcional del complejo implante-prótesis, y el menor número de complicaciones.
AGRADECIMIENTOS
Damos nuestro especial agradecimiento a Diana Garnica, Microbióloga y profesora de Laboratorio de Fitopatología en la Universidad de los Andes, por su colaboración y guía en el análisis de los datos estadísticos.
Tabla 1. Indicaciones para el procedimiento
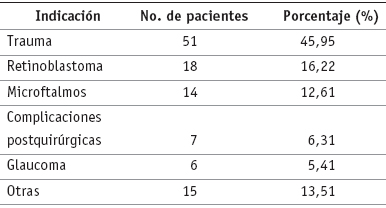
Tabla 2. Tipos de complicaciones con corrección quirúrgica presentadas según tipo de cirugía
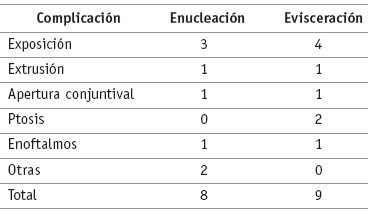
Tabla 3. Implantes y complicaciones

Tabla 4. Datos de los pacientes con exposición o extrusión del implante
REFERENCIAS
1. Luce CM. A short history of enucleation. Int Ophthalmol Clin 1970; 10: 681-7. [ Links ]
2. Gougelmann HP. The evolution of the ocular motility implant. Int Ophthalmol Clin 1970; 10:689-711. [ Links ]
3. Migliori ME. Enucleation versus evisceration. Curr Opin Ophthalmol 2002; 13: 298-302. [ Links ]
4. Moshfeghi DM, Moshfeghi AA, Finger PT. Enucleation. Surv Ophthalmol 2000; 44: 277-301. [ Links ]
5. Lisman RD, Smith BC. Dermis-fat grafting. In Smith BC, ed: Ophthalmic Plastic and Reconstructive Surgery. St Louis:CV Mosby CV; 1987: 1308-20. [ Links ]
6. Shore JW, McCord CD Jr, Bergin DJ, Dittmar SJ, Maiorca JP, Burks WR. Management of complications following dermis-fat grafting for anophthalmic socket reconstruction. Ophthalmology 1985; 92: 1342-50. [ Links ]
7. Christmas NJ, Gordon CD, Murray TG, Tse D, Johnson T, Garonzik S, et al. Intraorbital implants after enucleation and their complications: a 10-year review. Arch Ophthalmol 1998; 116: 1199-203. [ Links ]
8. Perry AC. Integrated orbital implants. Adv Ophthalmic Plast Reconstruct Surg 1990; 8: 75-81. [ Links ]
9. Remulla HD, Rubin PA, Shore JW, Sutula FC, Townsend DJ, Woog JJ, et al. Complications of porous spherical orbital implants. Ophthalmology 1995; 102: 586-93. [ Links ]
10. Custer PL. Enucleation: past, present, and future. Ophthal Plast Reconstr Surg 2000; 16: 316-21. [ Links ]
11. Jordan DR, Chan S, Mawn L, Gilberg S, Dean T, Brownstein S, et al. Complications associated with pegging hydroxyapatite orbital implants. Ophthalmology 1999; 106:505-12 [ Links ]
12. Christmas NJ, Van Quill K, Murray TG, Gordon CD, Garonzik S, Tse D et al. Evaluation of efficacy and complications: primary pediatric orbital implants after enucleation. Arch Ophthalmol 2000; 118: 503-6. [ Links ]
13. Iordanidou V, De Potter P. Porous polyethylene orbital implant in the pediatric population. Am J Ophthalmol 2004;138: 425-9. [ Links ]
14. Mitchell KT, Hollsten DA, White WL, O'Hara MA. The autogenous dermis-fat orbital implant in children. J AAPOS 2001; 5: 367-9. [ Links ]
15. Finger PT, Packer S. Use of the hydroxyapatite ocular implant in the pediatric population. Arch Ophthalmol 1995; 113: 16-7. [ Links ]
16. Shields CL, Shields JA, De Potter P, Singh AD. Problems with the hydroxypatite orbital implant: experience with 250 consecutive cases. Br J Ophthalmol 1994; 78: 702-6. [ Links ]
17. Oestreicher JH, Liu E, Berkowitz M. Complications of hydroxyapatite orbital implants. A review of 100 consecutive cases and a comparison of Dexon mesh (polyglycolic acid) with scleral wrapping. Ophthalmology 1997; 104: 324-9. [ Links ]
18. Shields CL, Shields JA, De Potter P. Hydroxyapatite orbital implant after enucleation. Experience with initial 100 consecutive cases. Arch Ophthalmol 1992; 110: 333-8. [ Links ]
19. Dutton JJ. Coralline hydroxyapatite as an ocular implant. Ophthalmology 1991; 98: 370-7. [ Links ]
20. Buettner H, Bartley GB. Tissue breakdown and exposure associated with orbital hydroxyapatite implants. Am J Ophthalmol 1992; 113: 669-73. [ Links ]
21. Wachler BS, Holds JB. Difficulties with hydroxyapatite orbital implants in two patients with dysfunctional levator/superior rectus muscle complex. Ophthal Plast Reconstr Surg 1997; 13: 252-5. [ Links ]
22. Wilson MW, Wobig JL, Dailey RA. Infection of porous polyethilene orbital implant with Capnocytophaga. Ophthal Plast Reconstr Surg 1998; 14: 398-402. [ Links ]
23. Nolan LM, O'keefe M, Lanigan B. Hydroxyapatite orbital implant exposure in children. J AAPOS 2003; 7:345-8. [ Links ]
24. Lumbroso L, Levy C, Plancher C, Validire P, Asselain B, Doz F, et al. Complications des implants orbitaires en hydroxyapatite chez l'enfant: À propos de 105 cas. J Fr Ophtalmol 2000; 23: 249-54. [ Links ]
25. Shields JA, Shields CL, De Potter P. Enucleation technique for children with retinoblastoma. J Pediatr Ophthalmol Strabismus 1992; 29: 213-5. [ Links ]
26. Kennedy RE. Growth retardation and volume determinations of the anophthalmic orbit. Am J Ophthalmol 1973; 76: 294-302. [ Links ]
27. Osborne D, Hadden OB, Deeming LW. Orbital growth after childhood enucleation. Am J Ophthalmol 1974; 77: 756-9. [ Links ]
28. Beard C. Remarks on historical and newer approaches to orbital implants. Ophthal Plast Reconstruct Surg 1995; 11: 89-90. [ Links ]
29. Hornblass A, Biesman BS, Eviatar JA. Current techniques of enucleation: a survey of 5,439 intraorbital implants and a review of the literature. Ophthal Plast Reconstr Surg 1995; 11: 77-86; discussion 87-8. [ Links ]
30. Kaltreider SA, Newman SA. Prevention and management of complications associated with the hydroxyapatite implant. Ophthal Plast Reconstruct Surg 1996; 12: 18-31. [ Links ]
31. Ashworth JL, Rhatigan M, Sampath R, Brammar R, Sunderland S, Leatherbarrow B. The hydroxyapatite orbital implant: a prospective study. Eye 1996; 10; 29-37. [ Links ]
32. Nunery WR, Heinz GW, Bonnin JM, Martin RT, Cepela MA. Exposure rate of hydroxyapatite spheres in the anophthalmic socket: histopathologic correlation and comparison with silicone sphere implants. Ophthal Plast Reconstr Surg 1993; 9: 96-104. [ Links ]
33. Ainbinder DJ, Haik BG, Tellado M. Hydroxyapatite orbital implant abscess: histopathologic correlation of an infected implant following evisceration. Ophthal Plast Reconstr Surg 1994; 10: 267-70. [ Links ]
34. Karcioglu ZA, al-Mesfer SA, Mullaney PB. Porous polyethylene orbital implant in patients with retinoblastoma. Ophthalmology 1998; 105: 1311-6. [ Links ]
35. Lee V, Subak-Sharpe I, Hungerford JL, Davies NP, Logani S. Exposure of primary orbital implants in postenucleation retinoblastoma patients. Ophthalmology 2000; 107: 940-5; discussion 946. [ Links ]
36. Li T, Shen J, Duffy MT. Exposure rates of wrapped and unwrapped orbital implants following enucleation. Ophthal Plast Reconstr Surg 2001; 17: 431-5. [ Links ]
37. De Potter P, Shields CL, Shields JA, Singh AD. Use of the hydroxyapatite ocular implant in the pediatric population. Arch Ophthalmol 1994; 112: 208-12. [ Links ]














