Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Revista Ciencias de la Salud
Print version ISSN 1692-7273On-line version ISSN 2145-4507
Rev. Cienc. Salud vol.5 no.2 Bogotá May/Aug. 2007
Mortalidad materna en Colombia: reflexiones en torno a la situación y la política pública durante la última década
Maternal Mortality in Colombia: Some Thoughs on the Situation and Public Policy During Last Decade
Abelardo Carrillo U.1
1. Magíster en Ciencias Sociales, Facultad Latinoamericana de Ciencias Sociales FLACSO, Sede Académica México. Profesor del Programa de Sociología, Escuela de Ciencias Humanas, Universidad Colegio Mayor Nuestra Señora del Rosario. Correo electrónico: abelardo.carrillo77@urosario.edu.co
Recibido: noviembre 5 de 2006 Aprobado: abril 30 de 2007
Resumen
En este artículo se realiza un diagnóstico crítico respecto a la situación de la mortalidad materna en Colombia, teniendo en cuenta algunos de los indicadores más actualizados del fenómeno y las medidas de política pública implementadas en la última década para reducir su prevalencia. La tesis que aquí se presenta es que los altos índices de mortalidad materna en Colombia están relacionados con la no garantía por parte del Estado del derecho a la salud de las colombianas. En este sentido, la política de salud sexual y reproductiva no ha reflejado en su estructura y asignación de recursos las necesidades de la población, especialmente adolescente, quedando marginada del sistema de seguridad social en salud.
Palabras claves: mortalidad materna, contexto nacional, derecho a la salud, política pública.
Summary
In this article we make a critical analysis about the situation of maternal mortality in Colombia, considering some of the most current rates of this problem and the public policy rules adopted in the last years to decrease its prevalence. We think that the rate of maternal mortality in Colombia is too hight because the State does not guarantee the right health care to Colombian women. In this way, the structure and resources distribution established by the policies on sexual and reproductive health have not reflected the population necessities, specially in the case of young mothers left aside by the social security system.
Key words: Maternal Mortality, National Context, Health Right, Public Policy.
INTRODUCCIÓN
Para aproximarse a la situación de la mortalidad materna, en este artículo se analiza en primer lugar el comportamiento de factores vinculados a la transformación demográfica colombiana, como la fecundad total y adolescente y el uso de métodos anticonceptivos. Así mismo, se realiza un diagnóstico de los indicadores de mortalidad materna, teniendo en cuenta los problemas en la información que reportan las instituciones encargadas, las características en el acceso de las mujeres a los servicios de salud, las diferencias en la prevalencia de acuerdo con las condiciones socioeconómicas de las mujeres, el nivel educativo, la región o departamento, la edad y la pertenencia a grupos étnicos. Adicionalmente, se realiza un diagnóstico crítico de las causas directas e indirectas de la mortalidad materna y, por último, un análisis del marco jurídico y de la política pública implementadas en la última década.
TRANSFORMACIÓN DEMOGRÁFICAFECUNDIDAD EN COLOMBIA
Respecto a la población colombiana es necesario mencionar que en los últimos cincuenta años Colombia dejó de ser un país de niños y jóvenes para ser uno de adultos. Desde esta perspectiva, la distribución por edad de la población colombiana cambió significativamente durante el siglo XX como resultado del proceso de transición demográfica. A medida que la fecundidad baja, la población se envejece y la estructura por edad se transforma en un perfil más constrictivo, con una reducción en el número de jóvenes y un incremento progresivo de la población adulta (1).
En este sentido, la fecundidad en Colombia comenzó a mostrar un marcado descenso después de 1965, cuando registró los niveles más altos de la historia. De una tasa total o global de fecundidad de siete hijos por mujer en 1965 (2), Colombia pasó a una de 2,6 en 20001 (3) y de 2,4 en 2005 (4). La reducción ocurrió primero con mayor velocidad en las áreas urbanas entre los grupos de mayor educación.2 Hasta 1990 el descenso se dio en todos los grupos de edad, aunque con diferente grado de intensidad.3
No obstante, a partir de esa fecha se observa un incremento en la fecundidad del grupo de adolescentes. De esta manera, según los resultados de las encuestas nacionales de demografía y salud, las mujeres menores de 20 años vienen aumentando su tasa de fecundidad: en 1990 se estimó alrededor de setenta por mil, mientras que en 1995 subió a ochenta y nueve, y en 2005 se calculó en noventa por mil, siendo muy notorio en las jóvenes de residencia rural4 (5). Entre estas el incremento fue del 47% en los demás grupos de edad se mantiene la tendencia descendente5 (6).
Tal aumento está directamente relacionado con la tendencia del mayor número de jóvenes que se inicia sexualmente en la adolescencia,6 probablemente sin ninguna protección anticonceptiva o con uso incorrecto de métodos, o quizás utilizando métodos con baja eficacia anticonceptiva.7
Desde ese punto de vista, es pertinente señalar que el comportamiento de la fecundidad está directamente relacionado con el comportamiento de la mortalidad materna. Precisamente, uno de los principales hallazgos del estudio del Dane sobre el tema durante el período 1992-1996 es que los municipios con tasas de fecundidad menores de 2,5 hijos presentaron una mortalidad materna promedio de 64,7 por cien mil, en tanto que en aquellos con niveles de fecundidad mayores de 4,0 hijos se registró una mortalidad materna aproximada al doble (119,5) (7).
LA MORTALIDAD MATERNA EN COLOMBIA
Pese a estos hallazgos, es importante reconocer que existe un gran desacuerdo en cuanto a los niveles actuales de mortalidad materna en el país. La diferencia radica en el número de nacidos vivos que para el Ministerio de la Protección Social se ubica en cerca de un millón, mientras que en las estadísticas vitales estaría alrededor de 860 000 al año. Debido a esta controversia se ha dejado de utilizar el indicador tradicional (defunciones maternas por cada cien mil nacidos vivos) lo cual complica significativamente la definición de metas en el área de salud materna. Si se acepta la cifra de nacidos vivos del Ministerio, la tasa sería de 67,7 defunciones maternas por 100 000 nacidos vivos, pero si se toma la que proviene de los nacimientos registrados en estadísticas vitales, la mortalidad materna estaría en cerca de 100 por cien mil mujeres en edad fértil (8).
Ahora bien, la cifra oficial que actualmente se maneja proviene de los datos del Ministerio de la Protección Social, del Instituto Nacional de Salud y de la OPS (2003) consignados en el documento Situación de Salud en Colombia: indicadores básicos 2003 (9) de acuerdo con el cual la razón de mortalidad materna en Colombia es de 104,9 por cien mil nacidos vivos. Con base en estas estimaciones se calcula que en Colombia ocurren entre 859 y 895 muertes maternas por año.
Estas cifras generales presentan diferencias importantes de acuerdo con el ciclo reproductivo de las mujeres, los departamentos de origen, el sector urbano-rural, el estrato socioeconómico, el régimen de afiliación y la pertenencia a determinados grupos étnicos y raciales. Así mismo, es importante mencionar que en los estudios más recientes8 hay consenso en identificar que casi la totalidad de las causas de la mortalidad materna en el país podrían evitarse con adecuados programas de control prenatal, servicios oportunos y calificados en el proceso del parto, de un buen seguimiento posparto y servicios de planificación familiar; es decir, que todas las patologías que originan estos eventos están asociadas a la falta de servicios de salud reproductiva de buena calidad y a las precarias condiciones de vida de las mujeres (tabla 1).
Tabla 1. Colombia: tasas de mortalidad materna según variables seleccionadas, 1992-1996
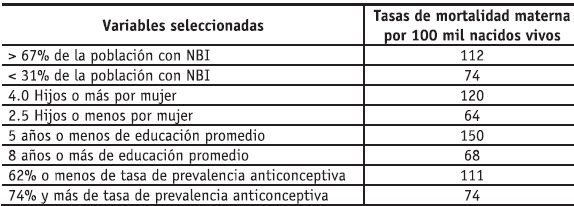
En este sentido, al observar el comportamiento de la mortalidad materna de acuerdo con el ciclo reproductivo y según la distribución porcentual de las muertes en cada grupo de edad, se advierte que en las jóvenes entre 15 y 19 años la tasa es más alta que en las mujeres de veinte a veinticuatro años, a su vez, la de este último grupo es más baja que la del grupo de veinticinco a 29 años. Así mismo, se advierte el mayor riesgo de muerte relacionado con los nacimientos después de los 34 años.9
En relación con el comportamiento de la mortalidad materna por departamento, zona, estrato socioeconómico y régimen de afiliación es importante mencionar que las diferencias existentes están directamente vinculadas, entre otras, con las condiciones de pobreza, las facilidades de acceso a los servicios, la infraestructura básica disponible, el adecuado y oportuno diligenciamiento de los certificados de defunción y la calidad de la información.
De esta manera, de acuerdo con el estudio del DANE-FNUAP,10 las regiones que presentaron la tasa más alta de mortalidad materna fueron la Orinoquia y la Amazonia (141 por cien mil nacidos vivos), que comprenden las vastas planicies y zonas selváticas del suroriente, seguidas por las regiones Oriental y Pacífica con tasas de 111 y 106 por cien mil nacidos vivos. Con valores por debajo del promedio nacional se encontraron las tres regiones restantes: Central, Atlántica y Bogotá. Según la división político administrativa por departamentos, un poco más de la tercera parte de ellos presentó niveles de mortalidad materna extremadamente altos frente al promedio del país.11
En cuanto al régimen de afiliación, durante el período 1995-2000, de la totalidad de las muertes maternas el 27,3% correspondió a mujeres afiliadas al régimen subsidiado, el 17,5% a mujeres sin afiliación y el 20% a mujeres afiliadas al régimen contributivo. En el 25% de los casos se desconoce a qué régimen de afiliación pertenecía (10).
En este sentido, no obstante la cobertura de atención prenatal por médico o enfermera –93,5%– y la de parto institucional –90.7%– (11) se ha comprobado que estos indicadores no se correlacionan con las altas tasas de muertes maternas, factor que, entre otros, podría explicar que las mujeres en edad fértil no estén afiliadas a ningún sistema de seguridad social y por tanto no tengan acceso a los servicios de salud, o que pese a estar afiliadas a los regímenes subsidiado o vinculadas reciben servicios de salud en instituciones que con una difícil crisis financiera con infraestructura y personal insuficiente12 (12). De acuerdo con Felipe Barrera y Lucas Higuera es posible que el hecho de que las jóvenes embarazadas no concurran a chequeos médicos indispensables y se den partos en condiciones subóptimas, se deba a los reducidos niveles de afiliación al sistema de seguridad social, entre otras razones (13).
Así, a partir de la Encuesta de Fedesarrollo, el 57,4% de las adolescentes con hijo no tiene ningún tipo de afiliación a servicios de salud, frente al 33,72% de las adolescentes embarazadas que tampoco lo tienen (gráfica 1). Tal como lo mencionan los autores, el aseguramiento en salud tiene un peso importante en las condiciones de vida de una adolescente embarazada o con hijos, en especial para la primera, pues amortigua los gastos asociados al período de gestación y alumbramiento.13
En contraste, pese a carecer de información y estudios específicos sobre la mortalidad materna en las minorías étnicas, los datos suministrados por Raquel Salazar y Mauricio Cárdenas confirman las profundas desventajas socioeconómicas de estos grupos poblacionales en Colombia con respecto al resto de la población. La tasa de desempleo de los y las afro-colombianas es, en casi todas las regiones, más alta que la del resto de la población.
Mientras el 31% de la población que no pertenece a las minorías en Colombia no tuvo acceso a servicios de salud, esta proporción fue igual a 48% en el caso de las minorías étnicas y raciales (población afro-colombiana e indígena). De la población cubierta, la mayoría de las minorías fueron cubiertas por el régimen subsidiado (19,36% del total de las minorías) mientras que el 32,85% del total de la población que no hace parte de las minorías estaban afiliadas al régimen contributivo.14
Gráfica 1. Aseguramiento en salud adolescentes embarazadas y con hijo
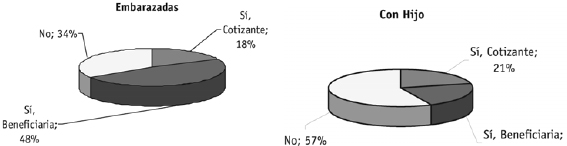
Fuente: Encuesta Social de Fedesarrollo, 2003.
Es claro que la seguridad en salud de la población afro-colombiana es más crítica que la de los grupos indígenas. Aproximadamente el 53,8% de los afro-colombianos no tuvo seguro médico en 2003, mientras que esta proporción fue igual a 37,9% en el caso de los grupos Santamaría, op. cit., p. 9. indígenas. La mayoría de la población indígena asegurada estaba afiliada al régimen subsidiado, comparado con solo el 10,64% de los afro-colombianos (gráficas 2 y 3). En general, es menos probable que las minorías estén aseguradas.
Gráfica 2. Acceso a Seguridad Social en Salud, Colombia 2003
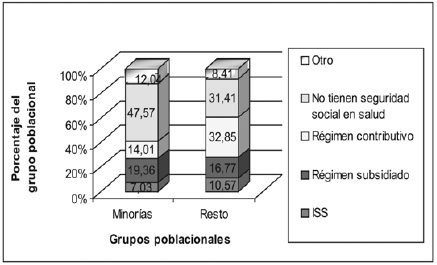
Fuente: Dane, Encuesta Nacional de Calidad de Vida, 2003.
Gráfica 3. Acceso a servicios de salud por grupos étnicos, Colombia 2003
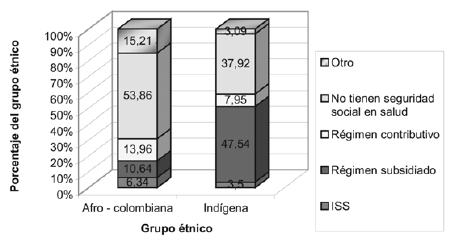
Fuente: DANE. Encuesta Nacional de Calidad de Vida del 2003
Estas condiciones de las minorías étnicas y raciales del país permiten plantear –aunque sería necesario un estudio específico– que los indicadores de mortalidad materna en esta población, así como los de la población desplazada,15 podrían ser más altos que los del resto del país y exigirían medidas urgentes de política social para comenzar a mitigar su difícil situación.
Ahora bien, las condiciones socioeconómicas también influyen de forma significativa en el comportamiento de la mortalidad materna. En este sentido, de acuerdo con el DANEFNUAP, a mayores niveles de pobreza y de fecundidad mayor es la mortalidad materna; inversamente, a mayor nivel educativo y mayor uso de métodos anticonceptivos menor es la mortalidad materna. Los resultados muestran que las tasas de mortalidad materna en los municipios son menores de cien por cien mil, para niveles de pobreza menores de 50% y mayores de cien para el resto.16
En este sentido, las transformaciones en el mercado laboral, así como el deterioro del ingreso (salario real) durante los últimos años han golpeado simultánea e indistintamente a la población de los sectores bajos, medios y altos, generando un incremento desbordado de la población en condición de pobreza. Esta condición está asociada, como causa o como efecto, con mayores niveles de fecundidad e índices más elevados de morbi-mortalidad materna e infantil (14).
CAUSAS DIRECTAS E INDIRECTAS
Las causas de las muertes maternas pueden ser obstétricas directas e indirectas. Las directas son aquellas que resultan de complicaciones obstétricas del estado del embarazo, el parto o el puerperio, de intervenciones, de omisiones, de tratamiento incorrecto o de una cadena de acontecimientos originados en cualquiera de las causas mencionadas.
Las indirectas se relacionan con muchas enfermedades que aunque no son causadas por el embarazo directamente, son padecimientos previos agravados por los efectos fisiológicos de esta condición y que hacen a las mujeres embarazadas más susceptibles a morir. Estas incluyen enfermedades cardíacas, hipertensión, diabetes mellitus, malaria, hepatitis viral, anemia y el incremento del virus de inmunodeficiencia adquirida y las enfermedades de transmisión sexual.
Para el caso colombiano, las causas directas de la mortalidad materna se han mantenido estáticas en la última década. De las causas directas (tabla 2) el 35% correspondieron a eclampsia, el 25% a complicaciones durante el trabajo de parto y el parto, el 16% a embarazo terminado en aborto, el 9% a otras complicaciones del embarazo, el 8% a complicaciones del puerperio y el 7% a hemorragias.17 Estas complicaciones no necesariamente son predecibles, pero casi todas se pueden evitar.18
Tabla 2. Colombia: distribución porcentual de las muertes maternas según causas principales, 1992-1996
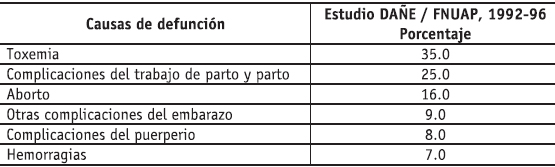
Fuente: DANE, FNUAP (1999) La Mortalidad Materna en Colombia. Estimaciones Departamentales y Municipales, op. cit., p. 43.
En cuanto al aborto inducido es necesario señalar que su carácter ilegal ha originado, entre otros aspectos, que su realización se efectúe de manera insegura y en malas condiciones, lo cual desencadena complicaciones que pueden ocasionar enfermedades mayores, secuelas en la salud e incluso la muerte. Se estima que el 60% de los casos de aborto que llegan a las instituciones prestadoras de servicios de salud son inducidos19 (15).
Otra de las posibles formas de explicar los altos índices de mortalidad materna, analizadas por el doctor Francisco José Yepes, director ejecutivo de la Asociación Colombiana de la Salud, es a partir del modelo que ha sido desarrollado por la Universidad de Columbia en Estados Unidos, denominado el modelo de las tres demoras, el cual muestra la importancia de la atención oportuna y de calidad en las instituciones de salud. Desde esta perspectiva, existe una primera demora que se origina en el hogar, porque las mujeres o no son conscientes de tener un problema o se demoran en tomar la decisión por razones culturales, por oposición del marido, por dificultades a nivel de la familia, etcétera.
La segunda demora está relacionada con el hecho de que una vez las mujeres toman la decisión de acercarse a la institución de salud, la dificultad está en conseguir un medio de transporte. En este sentido, no siempre hay un vehículo disponible en zonas aisladas o existen problemas en las carreteras que dificultan la movilización.
Finalmente, la tercera demora tiene que ver con la no atención oportuna en las instituciones de salud. De esta manera, de acuerdo con Yepes, las mujeres colombianas pueden estar muriendo por llegar muy tarde a la institución de salud o por no llegar, además, cuando llegan no les están dando la atención con la calidad que deberían recibir.20
MARCO JURÍDICO Y POLÍTICA PÚBLICA
Es importante mencionar las acciones de salud reproductiva contempladas en el Plan Obligatorio de Salud (POS): control prenatal y vacunación con toxoide tetánico, atención al parto y al puerperio con enfoque de riesgo, complementación nutricional, exámenes de laboratorio y ecografía, citología cérvico uterina y examen de mamas, y oferta anticonceptiva completa, prevención, atención y control de ETS-VIH/SIDA. Así mismo, el Acuerdo 117 de 1998 y la Resolución 412 de 2000 determinaron las acciones de protección específica, detección temprana y atención de enfermedades de interés en salud pública. Esta reglamentación estableció las normas técnicas o protocolos para la protección específica y la detección temprana de riesgos y enfermedades (tabla 3).
Tales normas determinaron los procedimientos, las condiciones técnicas de realización y su frecuencia, el recurso humano a cargo y la población objeto de los mismos, así como los contenidos establecidos que son de obligatorio cumplimiento para las EPS y ARS. Las mismas normas incluyeron los indicadores básicos para medir resultados y grado de avance en la aplicación de la normatividad.
Tabla 3. Normas técnicas y guías de atención
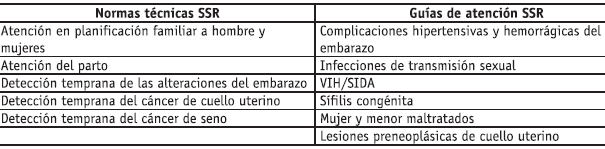
Fuente: Ministerio de Salud, Resolución 412 de 2000.
Pese a estos avances, es necesario señalar que la implementación del Sistema General de Seguridad Social en Salud a través de la Ley 100 de 1993 ha generado retrocesos en el reconocimiento y en la capacidad de garantizarle el derecho a la salud de los y las colombianas. Entre los aspectos en los que la legislación no ha tenido avances positivos y que en últimas influyen directamente en las posibilidades de reducir los altos índices de mortalidad materna se pueden incluir los que se menciona a continuación.
El retroceso en la realización de acciones de carácter intersectorial orientadas al mejoramiento de los niveles de salud de la población en general.
La debida coordinación entre las instituciones de salud y las instituciones públicas encargadas de los programas de seguridad alimentaria, saneamiento básico y control de vectores ambientales se ha descuidado totalmente, pues ninguno de estos sectores considera este tipo de acciones en sus prioridades, y el sector salud tampoco ha liderado la iniciativa; su preocupación central ha sido el desarrollo de las empresas promotoras de salud (EPS) y las instituciones prestadoras de servicios (IPS) y su sostenibilidad organizativa y financiera (16).
En este sentido, las pocas acciones de promoción y prevención que estas entidades han venido realizando se han limitado, en la mayoría de las veces, a campañas publicitarias y educativas sin mayor impacto social.21
En términos de política pública es pertinente mencionar que el Plan de Desarrollo del presente Gobierno Hacia un Estado comunitario (2002-2006) considera la salud sexual y reproductiva (SSR) como una prioridad en las intervenciones en salud pública. Entre las metas contempla la cobertura universal en el aseguramiento, consecución de coberturas útiles en vacunación y mayores logros en la atención materno infantil (17).
Por su parte, el Ministerio de la Protección Social ha establecido aspectos de intervención concretos en SSR con metas y acciones que se materializan en un documento de Política para SSR (18), que define los problemas prioritarios en SSR para el país y establece las principales líneas de acción a realizar por los diferentes actores del Sistema General de Seguridad Social en Salud, así como otros sectores implicados en el desarrollo de las acciones. Debe anotarse que estas estrategias del Gobierno no contemplan los aspectos financieros de su implementación y mucho menos los recursos adicionales que se requerirían para el cumplimiento de las metas señaladas (19).
Adicionalmente, a finales de agosto de 2004 se hizo el lanzamiento del Plan de choque para la reducción de la mortalidad materna en Colombia. El plan, cuyo cumplimiento se llevaría a cabo en nueve meses, contemplaba las siguiente áreas de intervención: incidir en la indiferencia social frente a la mortalidad materna, eliminación de las barreras administrativas al control prenatal y atención adecuada del parto, discriminación positiva de la gestante en la vida cotidiana, concientización de la mujer sobre la opción o no a un embarazo, reactivación de las estrategias para detectar signos y síntomas de alarma durante el embarazo, vigilancia de los estándares mínimos para la atención prenatal y obstétrica en la red de instituciones prestadoras de servicios, vigilancia en el cumplimiento de las normas técnicas, guías de atención e indicadores de gestión en relación con el embarazo y el parto, vigilancia de la mortalidad materna, y evaluación de las experiencias para desarrollar estrategias que reduzcan la mortalidad materna.
El documento describe las intervenciones propuestas para cada una de las estrategias enunciadas, las cuales deberían intensificarse en los siguientes nueve meses por parte de los diferentes actores que participaban en la oferta de servicios de salud a la población. De la misma manera, el documento en mención describía los tres objetivos propuestos del plan de choque, así: 1. Posicionar el tema de la mortalidad materna en la agenda pública.
2. Hacer visibles y supervisar las responsabilidades que tienen los diferentes actores sociales e institucionales en la reducción de la mortalidad materna.
3. Reducción de la mortalidad materna en Colombia.22
De acuerdo con la Academia Colombiana de Salud Pública y Seguridad Social, desafortunadamente un plan de choque para realizar en tan corto tiempo, sin contar con recursos financieros suficientes que lo hagan eficiente y eficaz, y sin una cabeza que monitoree su progreso, no deja de ser un documento más de los muchos que se guardan en las vitrinas de los organismos de salud para coleccionar polvo con el paso de los años (20).
CONCLUSIONES
Como puede deducirse del artículo, persisten problemas de equidad en la afiliación y en el acceso a los servicios de salud de los grupos de población más pobre, desempleada, en las minorías étnicas y raciales y en la población desplazada; aspectos que explican, entre otros, el hecho de que las mujeres en edad fértil no estén afiliadas a ningún sistema de seguridad social y no tengan acceso a los servicios de salud o que, pese a estar afiliadas, reciban servicios de salud en instituciones que atraviesan por una difícil crisis financiera con infraestructura y personal insuficiente.
El incremento desbordado de la población en condición de pobreza está relacionado con mayores niveles de fecundidad e índices más elevados de morbi-mortalidad materna e infantil. Así mismo, dado que en la población adolescente es donde se encuentran algunos de los índices de fecundidad más elevados, así como los niveles más bajos de afiliación a la seguridad social, es la población con mayor riesgo de mortalidad materna, dados los riesgos propios de la madre adolescente y a la carencia en el acceso a la salud.
Finalmente, como las causas directas de la mortalidad materna se han mantenido estáticas en la última década y estas complicaciones no necesariamente son predecibles, pero sí evitables, se demuestran las consecuencias de la no garantía por parte del Estado del derecho a la salud de las colombianas. En este sentido, es pertinente mencionar que la política económica y social adoptada por los Gobiernos recientes no ha permitido asegurar avances necesarios en reducir la brecha de inequidad, el incremento de los índices de pobreza, las altas cifras de desempleo y subempleo, etcétera, los cuales tienen un impacto sobre los derechos a la salud y a la seguridad social.
De esta manera, la cobertura del sistema de salud sigue siendo muy baja 23 (21). Casi el 40% de la población total no está afiliada y durante los últimos años se empeoró la situación hospitalaria, en particular por la precariedad de recursos y servicios, aspectos que no permiten generar un clima de optimismo respecto a la mejora de la situación de la maternidad en nuestro país.
NOTAS AL PIE
1. Estas cifras de fecundidad significan una reducción en dos terceras partes en un lapso de 36 años y representa un descenso acelerado para una población del tamaño de Colombia.
2. Uno de los principales hallazgos de las Encuestas Nacionales de Demografía y Salud es identificar que la fecundidad disminuye con el nivel educativo de las mujeres y es inversamente proporcional a su estrato socioeconómico.
3. De acuerdo con Carmen Elisa Flórez los descensos en fecundidad han ocurrido fundamentalmente entre las mujeres de 25 años y más, llevando a un rejuvenecimiento en la estructura de las tasas de fecundidad por edad, a un cambio en la forma del patrón y a un descenso en su edad media. Hacia finales de siglo, en la etapa avanzada de la transición, el patrón muestra un pico temprano a los 20-24 años, con una media de 27 años. Esto implica que la contribución de las mujeres menores de 25 años a la fecundidad total ha aumentado. Carmen Elisa Flórez, op. cit., p. 36.
4. De acuerdo con Elena Prada, otra de las mediciones que confirman el incremento de la natalidad en las adolescentes es la proporción de jóvenes que ya son madres o que están embarazadas en el momento de las Encuestas de Demografía y Salud. Para 1990, el 13% de mujeres menores de 20 años estaba en estas condiciones, el 19% en el 2000 y el 20,5% en el 2005, lo que implica una proporción 46% más alta que la encontrada diez años atrás; es decir, actualmente una de cada cinco jóvenes menores de 20 años ha tenido ya un hijo o está esperando el primero.
5. De acuerdo con una de las únicas fuentes de información existentes para observar el comportamiento de la fecundidad en las minorías étnicas y raciales, el promedio de tamaño del hogar de las minorías fue de 4,38 comparado con 3,85 para el resto de la población. En particular, los hogares de afro-colombianos e indígenas tuvieron 1,39 niños mientras que el promedio para el resto de la población fue de 1,04 niños por hogar.
6. El 11% del total de mujeres de 25 a 49 años tuvieron su primera relación sexual antes de cumplir los 15 años, en comparación con apenas el 8% en el 2000. Profamilia, op. cit., 2005, p. 146.
7. Entre las mujeres de 15 a 19 años de edad que están casadas o unidas, el uso de métodos anticonceptivos fue de 57%, cifra igual a la del año 2000, y entre las mujeres del mismo grupo de edad, que no están casadas o unidas, pero que tienen vida sexual activa, el uso de métodos disminuyó del 81% en el 2000 a 79% en el 2005. Profamilia, op. cit., 2005, p. 114.
8. Prada Salas, Elena, op. cit., p. 19.
9. Elena Prada Salas, op. cit., p. 18.
10. Dane-Fnuap, op. cit., p. 20.
11. La gran mayoría de las capitales tiene tasas de mortalidad materna superiores a la de su departamento. De vientres capitales incluidas en el estudio, diez ciudades presentaron tasas inferiores al promedio nacional y doce registraron tasas superiores a 90 por cien mil nacidos vivos. Esta situación se debe particularmente a tres razones: en primer lugar, las capitales de departamento disponen de mejores y más especializados recursos de salud como son hospitales de tercer nivel, a donde se remiten los casos más graves y complicados. Por consiguiente, hay una mayor probabilidad de muerte materna. En segundo lugar, la muerte materna se registra por el lugar donde ocurrió el evento y no por el lugar de residencia habitual de la mujer, y en tercer lugar, hay un mejor y más oportuno registro de la muerte materna en las ciudades capitales que en el resto de los municipios del departamento. Elena Prada Salas, op. cit., p. 17.
12. De acuerdo con el estudio de la mortalidad materna en Cali, entre los factores que pudieron incidir en la muerte materna evitable se encontró que el 17,1% fue por fallas en la atención médica, el 17,1% por la calidad del recurso humano, independiente de la institución que prestó la atención. Otras de las fallas fueron falta de sangre, suministros, medicamentos, uso de los servicios y la no referencia o tardía, aunque en menor proporción.
13. Barrera, O. Felipe y Higuera, J. Lucas, op. cit., p. 16.
14. Raquel Bernal Salazar y Mauricio Cárdenas
15. Por razones de vulnerabilidad, promiscuidad y hacinamiento esta población tiene un mayor riesgo de embarazo indeseado, así como un limitado acceso a los servicios de salud.
16. Dane-Fnuap, op. cit., p. 7.
17. Elena Prada Salas, op. cit., p. 19.
18. Se calcula que entre el 90% y el 95% de estas muertes son evitables con los conocimientos y tecnologías disponibles actualmente. Salazar A, A y Vásquez T. op. cit., p. 117.}
19. Por esto, una parte importante de las solicitudes de asistencia pos-aborto en los hospitales provienen de mujeres con complicaciones de un aborto practicado sin garantías de seguridad. Por lo general, el tratamiento del aborto incompleto implica la extracción de los tejidos retenidos en el útero para cortar la hemorragia persistente y evitar la infección. También puede ser necesario tratar otras complicaciones. Esta asistencia de emergencia puede prestarse en establecimientos de distintos tipos (desde hospitales de tercer nivel o de primer nivel, hasta clínicas de planificación familiar) así como un servicio ambulatorio u hospitalario. El tratamiento de las complicaciones del aborto y la planificación familiar pos-aborto deben integrarse en todo el sistema de salud, definiendo para cada nivel la prestación terapéutica adecuada a las competencias y recursos disponibles.
20. Entrevista con Francisco José Y, Bogotá, noviembre de 2005.
21. Natalia Paredes, H., op. cit., p. 55.
22. Colombia, Ministerio de la Protección Social, op. cit., p. 12. 23 El Comité también destaca la reducción de los subsidios a los servicios de salud, dificultando aún más el acceso de las mujeres, los niños, los afrocolombianos, los indígenas y los desplazados. Esta situación se agrava en las áreas rurales donde el cubrimiento en salud es menor que en las zonas urbanas.
REFERENCIAS
1. Flórez Carmen Elisa. Las Transformaciones sociodemográficas en Colombia durante el siglo XX. Bogotá: Banco de la República-Tercer Mundo Editores; 2000, p. 6. [ Links ]
2. Colombia, Departamento Nacional de Planeación (DNP), División de Indicadores y Orientación del Gasto Social. Tendencias recientes y situación socio-demográficas actual de la población colombiana. Bogotá: DNP, 1996. [ Links ]
3. Colombia, Profamilia. Encuesta Nacional de Demografía y Salud. Bogotá: UNFPA; 2000. [ Links ]
4. Colombia, Profamilia. Encuesta Nacional de Demografía y Salud. Bogotá: UNFPA; 2005, p. 96. [ Links ]
5. Prada Salas, Elena. Mortalidad materna en Colombia, evaluación y estado actual. Family Care Internacional (FCI), Fondo de Población de las Naciones Unidas (FNUAP). Medellín; 2001, p. 7. [ Links ]
6. Bernal, Salazar Raquel y Cárdenas Santamaría Mauricio. Race and Ethnic Inequality in Health Care in Colombia . Working Papers Series, Documentos de Trabajo: Fedesarrollo, 2005; (29):7. [ Links ]
7. Colombia, Departamento Nacional de Estadística-Fondo de Población de las Naciones Unidas. La Mortalidad Materna en Colombia. Estimaciones Departamentales y Municipales, 1992-1996. Estudios Censales, núm. 15. Bogotá: DANE; 1999, p. 7. [ Links ]
8. Ruiz Salguero, Magda. La mortalidad materna en Colombia 1998-2001, ¿cuánto ha mejorado su estimación? Versión preliminar, 2004. [ Links ]
9. Colombia, Ministerio de la Protección Social-Instituto Nacional de Salud-Organización Panamericana de la Salud. Situación de salud en Colombia: indicadores básicos. Bogotá, INS, 2003, p. 1. [ Links ]
10. Instituto Nacional de Salud, Rodríguez, D. y Acosta, J. Panorama de la mortalidad materna en Colombia. 2002, citado en: Ministerio de la Protección Social. Plan de choque para la reducción de la mortalidad materna. Bogotá, Imprenta Nacional, 2004, p. 4. 11. Colombia, Profamilia, Encuestas Nacionales de Demografía y Salud, 1990, 1995, 2000 y 2005. [ Links ]
12. Salazar A, Ana y Vásquez T, Martha Lucía. Mortalidad Materna en Cali ¿una década sin cambios?, Revista Colombia Médica, 1996; 27(3:4):121. [ Links ]
13. Barrera O. Felipe y Higuera, J. Lucas. Embarazo y fecundidad adolescente. Working Papers Series. Documentos de Trabajo – Fedesarrollo, 2004; (24):16. [ Links ]
14. Rico de Alonso A; Alonso, JC; Delgado, A; Carrillo U, Abelardo et ál. Familias, bienestar y políticas sociales en Bogotá D.C. 1990-2000. Bogotá: Alcaldía Mayor de Bogotá-Universidad Javeriana. DABS; 2003, p. 84. [ Links ]
15. Palacio Magda. El Estancamiento de la mortalidad materna en Colombia, citado en: Ministerio de la Protección Social. Plan de choque para la reducción de la mortalidad materna. Bogotá: Imprenta Nacional; 2004, p. 3. [ Links ]
16. Paredes H. Natalia. El Derecho a la Salud, su situación en Colombia. GTZ-Centro de Investigación y Educación Popular CINEP. Bogotá: Ediciones Anthropos; 2003, p. 36. [ Links ]
17. Colombia, Departamento Nacional de Planeación. Documento CONPES sobre Salud Sexual y Reproductiva. Borrador. 2003. [ Links ]
18. Colombia, Ministerio de la Protección Social. Política Nacional de Salud Sexual y Reproductiva. Bogotá: Imprenta Nacional, 2003. [ Links ]
19. López Montaño, Cecilia, et ál. Costos de implementar el Plan de Acción de Salud Sexual y Reproductiva (PASSR) en Colombia: International Planned Parenthood Federation, Western Hemisphere Region (IPPF/WHR) – Fundación Agenda Colombia; 2004, p. 33. [ Links ]
20. Academia Colombiana de Salud Pública y Seguridad Social. Plan de choque del Gobierno colombiano para reducir la morbi-motalidad materna. (Material Online):2005 (citado 12 de octubre de 2006). Disponible en: URL: http://www.aspydess.org. [ Links ]
21. Naciones Unidas, Comisión de Derechos Humanos. Informe de la Alta Comisionada de las Naciones Unidas para los Derechos Humanos sobre la situación de los derechos humanos en Colombia. E/CN.4/ 2002/17: p. 28. [ Links ]














