Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares em
SciELO
Similares em
SciELO -
 Similares em Google
Similares em Google
Compartilhar
Revista Ciencias de la Salud
versão impressa ISSN 1692-7273versão On-line ISSN 2145-4507
Rev. Cienc. Salud v.5 n.3 Bogotá set./dez. 2007
La ventilación no invasiva con presión positiva en la insuficiencia respiratoria aguda hipercápnica: diez años de experiencia clínica de una unidad de terapia semiintensiva respiratoria
Non-Invasive Positive Pressure Ventilation in Acute Hypercapnic Respiratory Failure: Ten-Year's Clinical Experience of a Respiratory Semi-Intensive Care Unit
Raffaele Scala, M.D., esp.1
Mario Naldi, M.D., esp.2
1. Correo electrónico: raffaele_scala@hotmail.com
2. Traducción: Mario Vittorino (13 de agosto de 2007) Correspondencia: Raffaele Scala. Unità Operativa di Pneumologia e UTSIR, ASL8, Ospedale S. Donato, Via Nenni, 20. 5200 Arezzo. Italia
Recibido: 10 de mayo de 2007 Aceptado: 10 de septiembre de 2007
Resumen
Premisa: Si bien numerosos estudios prospectivos, controlados y aleatorizados han demostrado el éxito de la ventilación no invasiva con presión positiva (VNI) en casos seleccionados de insuficiencia respiratoria aguda (IRA) hipercápnica, en contexto con intensidad de cuidado diferente, los datos de práctica clínica relativos al uso de la VNI en escenarios reales son limitados.
Objetivo: Reportar los resultados de nuestra experiencia clínica sobre la VNI en la IRA aplicada en la Unidad de Terapia Semiintensiva Respiratoria (UTSIR), de la Unidad Operativa de Neumología de Arezzo, entre 1996-2006, en términos de tolerabilidad, efectos sobre los gases arteriales, tasa de éxito y factores predictivos del fracaso.
Métodos: Trescientos cincuenta de los 1.484 pacientes (23,6%) ingresados consecutivamente por IRA en nuestra Unidad Operativa de Neumología, durante el periodo de estudio, recibieronla VNI asociada a la terapia estándar, posterior al cumplimiento de criterios predefinidos, empleados de rutina.
Resultados: Ocho pacientes (2,3%) no toleraron la VNI por incomodidad producida por la máscara, mientras los 342 restantes (M: 240; F: 102; edad: mediana [intercuartiles] 74,0 años [68,0-79,3]; enfermedad pulmonar obstructiva crónica (EPOC) [69,3%]) fueron ventilados por más de una hora. Los parámetros de ventilación (y su efecto sobre el pH) y de oxigenación mejoraron significativamente después de dos horas de VNI (media [desviación estándar] pH: 7,33 [0,07] contra 7,28 [7,25-7,31 ], p < 0,0001; PaCO2: 71,4 mmHg [15,3] contra 80,8 mmHg [16,6], p < 0,0001; PaO2/FiO2: 205 [61] contra 183 [150-222 ], p < 0,0001). La VNI evitó la intubación en 285/342 pacientes (83,3%), con una mortalidad hospitalaria del 14,0%. El fracaso de la VNI resultó ser predicho de modo independiente por el puntaje acute physiology and chronic health evaluation III (Apache III), por el índice de masa corporal y por el fracaso tardío de la VNI (mayor a 48 horas de ventilación), después de una respuesta positiva inicial.
Conclusiones: Según nuestra experiencia clínica de diez años en una UTSIR, la VNI confirma ser bien tolerada, eficaz en el mejoramiento de los gases arteriales y útil en evitar la intubación en muchos episodios de IRA que no responden a la terapia estándar.
Palabras clave: ventilación no invasiva, unidad de terapia respiratoria, intubación endotraqueal, mortalidad hospitalaria, enfermedad pulmonar obstructiva crónica (EPOC).
Abstract
Background
Although several prospective controlled randomized trials demonstrated the success of non-invasive positive pressure ventilation (NIPPV) in selected cases of acute hypercapnic respiratory failure (ARF) in setting with different care levels, clinical practice data about the use of VNI in the real world are limited.
Aim
To report the results of our clinical experience in NIPPV applied for ARF in the Respiratory Semi-Intensive Care Unit (UTSIR) allocated within the Respiratory Division of Arezzo between the years 1996- 2006 in terms of: patient tolerance, effects upon arterial blood gases, success rate and predictors of failure.
Methods: Three hundred and filthy out of the 1484 patients (23.6%) consecutively admitted for ARF to our Respiratory Division during the study period received NIPPV in addition to standard therapy, according to the predetermined routinely used criteria.
Results: Eight patients (2.3%) did not tolerate NIPPV because of mask discomfort, while the remaining 342 (M: 240, F: 102); median (interquartiles) age: 74.0 (68.0-79.3) yrs; COPD: 69.3%) were ventilated for >1 hour. Arterial blood gases significantly improved after two hours of NIPPV (mean (standard deviation) pH: 7.33 (0.07) versus 7.28 (7.25-7.31), p<0.0001; PaCO2: 71.4 (15.3) mmHg versus 80.8 (16.6) mmHg, p<0.0001; PaO2/FiO2: 205 (61) versus 183 (150-222), p<0.0001). NIPPV avoided intubation in 285/342 (83.3%) with a hospital mortality of 14.0%. NIPPV failure was independently predicted by the Apache III (Acute Physiology and Chronic Health Evaluation III) score, the body mass index and by the late failure of NIPPV (> 48 hrs of ventilation) after an initial positive response.
Conclusions: As results of ten years of clinical experience at our UTSIR, NIPPV was shown to be well tolerated, effective in improving arterial blood gases and useful in avoiding intubation in most ARF episodes non-responsive to standard therapy.
Keywords: Non-invasive ventilation, respiratory care unit, endotracheal intubation, hospital mortality, chronic obstructive pulmonary disease (COPD).
INTRODUCCIÓN
Múltiples estudios prospectivos controlados y randomizados han demostrado que la aplicación de la ventilación no invasiva con presión positiva (VNI), en conjunto con la terapia médica estándar, reduce la necesidad de recurrir a la intubación endotraqueal (IET); también, las complicaciones especialmente infecciosas, la mortalidad y la estancia hospitalaria, en poblaciones seleccionadas de pacientes afectados por insuficiencia respiratoria aguda (IRA) hipercápnica, especialmente si es secundaria a exacerbaciones de EPOC. Dichos resultados fueron obtenidos en contextos con diversos niveles de intensidad de cuidados en la unidad de terapia intensiva general (UTIG), en el servicio ordinario de neumología (1-8). Los datos de larga data relativos al empleo rutinario de la VNI en escenarios reales son limitados y reportan que dicha técnica ventilatoria es aplicada en el 17%-50% de los episodios de IRA, en unidades de atención con niveles de asistencia heterogéneos (9-16).
El objetivo de este estudio es evaluar los resultados de nuestra experiencia clínica durante diez años con la VNI aplicada para el tratamiento de la IRA, en una unidad de terapia semiintensiva respiratoria (UTSIR) (17-19).
MÉTODOS
Este estudio observacional descriptivo fue realizado desde enero de 1996 hasta el mismo mes del 2006, en la Unidad Operativa de Neumología del Hospital S. Donato de Arezzo, dotada de 25 camas, de las cuales tres poseen mayores niveles de cuidados concentrados en una UTSIR (19). Se obtuvo el consentimiento informado de los pacientes o de uno de sus familiares relativo a la aplicación del monitoreo y, si fuera necesario, de la VNI en la UTSIR.
Selección de los pacientes
Se consideraron elegibles todos los pacientes que, durante el periodo de estudio, se recuperaron de manera consecutiva en nuestra Unidad Operativa de Neumología por un episodio de IRA (PaCO2 > 45 mmHg y PaO2/FiO2< 250). Se incluyeron en el estudio aquellos pacientes que, no obstante el suministro de terapia controlada de O2 (máscara Venturi a la mínima FiO2, suficiente para obtener una saturación oxihemoglobínica transcutánea [SpO2] = 90%) y de una terapia médica agresiva (por ejemplo, salbutamol y bromuro de ipratropio por vía inhalatoria cada cuatro horas; aminofilina, corticosteroides y antibióticos por vía endovenosa, fármacos cardiovasculares y por coexistente comorbilidad si fuese necesario), presentaran todoslos criterios siguientes: a. pH < 7,33 o PaCO2>55 mmHg; b. PaO2/FiO2< 250; c. disnea en reposo con frecuencia respiratoria (FR) > 25 respiración/min.; d. utilización de músculos accesorios de la respiración o respiración abdominal paradójica.
Los criterios de exclusión para la VNI fueron los siguientes: a. deformidad facial que interfiriera con una adecuada adhesión de la máscara; b. encefalopatía severa no correlacionada con la hipoxia y/o hipercapnia; c. hemorragia gastrointestinal; d. cardiopatía isquémica aguda; e. necesidad de IET inmediata por falla cardiaca o respiratoria, pausa respiratoria prolongada y/o agitación psicomotora, hasta el punto de requerir sedación (3).
Ventilación no invasiva
Todos los pacientes reclutados fueron sometidos a VNI en la UTSIR por parte de enfermeros y médicos adecuadamente entrenados en dicha técnica ventilatoria. Los enfermeros siguieron un curso de diez horas sobre VNI y sobre el monitoreo de pacientes respiratorios agudos en los dos meses precedentes al inicio del periodo de implementación de la VNI; su formación fue mantenida y actualizada con cuatro horas de curso por año. La relación enfermero-paciente en la Unidad Operativa de Neumología era de 1:9; una unidad de enfermería por turno era prevalentemente localizada en la UTSIR, donde pasaba la mayor parte del tiempo asistencial, según el número y la gravedad de los pacientes críticos respiratorios admitidos (20). En las fases iniciales de la VNI, un neumólogo estaba presente al lado de la cama del paciente en la UTSIR; sucesivamente, el paciente era asistido por un enfermero con rápida disponibilidad del neumólogo, tanto diurno como nocturno. Todos los pacientes fueron monitorizados mediante ECG, SpO2 y presión arterial no invasiva. En caso de fracaso de la VNI, la IET y el traslado a la UTIG estaban siempre rápidamente disponibles (19).
La VNI fue aplicada mediante el ventilador Bi-PAP Vision (Respironics Inc., Pittsburgh, PA, USA), en modalidad S/T (spontaneous/timed), o mediante el ventilador Viasys (Loma Linda, CA), en modalidad NIPPV/AC, usando como interfaz una máscara nasal o facial (Mirage, ResMed, North Ride, Australia), según el grado de fugas aéreas orales y del grado de cooperación. En los casos ventilados con la Bi-PAP Vision, la válvula espiratoria de meseta fue insertada en la parte distal del circuito, antes de la interfaz, para minimizar la reinhalación del CO2 espirado (21). La presión de soporte (PS) fue inicialmente aplicada en un nivel de 10 cmH2O y podía ser luego incrementada gradualmente hasta un máximo de 25 cmH2O en relación a la respuesta clínica de gases arteriales y a la tolerancia del paciente.
La presión positiva de final de espiración (PEEP, por sus siglas en inglés positive end-expiratory pressure) fue siempre colocada a 5cmH2O y la FR de respaldo, a 16 respiraciones/min. La FiO2 fue colocada a la mínima porcentual, con el fin de obtener una SpO2 = 90%. Los pacientes fueron impulsados a usar la VNI durante el mayor tiempo posible y, de cualquier manera, al menos por un total de 6-8 horas al día, subdividas en tres sesiones. La VNI se suspendía si los siguientes criterios persistían por más de 24 horas durante la respiración espontánea con sólo oxígeno: pH > 7,35; PaO2/FiO2> 250; FR < 25 respiraciones/min.
Criterios para la intubación endotraqueal
El fracaso de la VNI fue definido por el cumplimiento de, al menos, uno de los siguientes criterios por la IET (3): a. falla cardiaca o inestabilidad hemodinámica severa (presión arterial sistólica < 80 mmHg), con alteración del estado de conciencia. b. Falla respiratoria o pausa respiratoria prolongada. c. Agitación psicomotora que requiera sedación. d. Pobre movilización de las secreciones bronquiales. e. Empeoramiento de los gases arteriales (al menos dos de los siguientes: pH < 7,30 y < 0,02 respecto al basal; PaO2/FiO2 < 150 y < 20 respecto al basal; PaCO2 > 20% respecto al basal) y/o del nivel de conciencia (puntaje Kelly > 1 respecto al basal) (Tabla 1) (22) durante la VNI, aplicada por, al menos, seis horas con el mejor estado clínico. f. Intolerancia a la máscara.
En caso de rechazo de la ventilación invasiva por parte del paciente o de sus familiares, el fracaso de la VNI era definido por el cumplimiento de los criterios indicados para la intubación.
Tabla 1. Escala de valoración del nivel de conciencia Matthay-Kelly (22)

Medidas
Los siguientes parámetros fueron registrados al final del presente estudio:
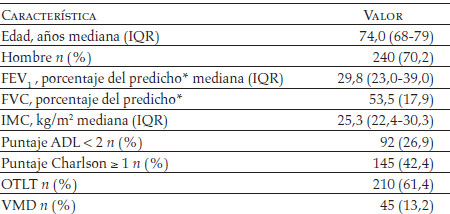
Datos demográficos, clínicos y funcionalesen fase de estabilidad: a. edad y sexo. b. Patología de base: EPOC, deformidad de la caja torácica, descompensación cardiaca crónica, desórdenes neuromusculares, síndrome obesidad-hipoventilación. c. Datos espirométricos en los seis meses precedentes al ingreso: volumen espiratorio forzado en un segundo (FEV1, por sus siglas en inglés forced expiratory volume in one second) y capacidad vital forzada (FVC, por sus siglas en inglés forced vital capacity). d. Índice de masa corporal (IMC) (kg/m2). e. Puntaje de actividades de vida diaria (ADL, por sus siglas en inglés activities of daily living) (23). f. Uso de oxígeno-terapia a un largo término (OTLT) y/o de ventilación mecánica domiciliaria (VMD). g. Número de enfermedades coexistentes (24).
Datos clínicos y funcionales al ingreso: a. procedencia de los pacientes: departamento de urgencias, unidad de terapia intensiva general (UTIG), servicios ambulatorios de medicina y neumología, hogar geriátrico, entre otros. b. Causas de IRA: infecciones de las vías aéreas altas, neumonía adquirida en comunidad, embolia pulmonar, edema pulmonar agudo (25). c. Gravedad de la enfermedad aguda definida por el puntaje Apache III (acute physiology and chronic health evaluation) (26). d. Nivel de conciencia evaluado con la escala de Kelly-Mattahy (22). e. Intensidad de atención asistencial y de carga del trabajo de enfermería, expresados respectivamente con el therapeutic interventional scoring system (TISS) (26) y el time oriented score system (TOSS) (27).
Datos sobre la VNI: a. gases arteriales al momento de admisión en la unidad operativade neumología, antes de iniciar la VNI (pre-VNI) y después de dos horas de VNI (2h-VNI), en la UTSIR. b. Nivel de presión de aire inspiratoria positiva (IPAP). c. Interfaz. d. Tolerancia de la ventilación no invasiva evaluada con un puntaje semicuantitativo (1 = baja,2 = moderada,3 = buena) (24). e. Complicaciones relacionadas con la VNI.
Análisis estadísticos
Las variables continuas fueron expresadas como media (desviación estándar [DS]) o mediana (intercuartiles [IQR ]) si, respectivamente, su distribución resultó normal o menor. Las variables nominales fueron expresadas como porcentaje (%).
La comparación entre los valores de gases arteriales medidos en diversos tiempos del estudio fue efectuado con la prueba t de Student de dos colas para datos apareados (datos paramétricos) y con la prueba de Wilcoxon (datos no paramétricos). El valor de p < 0,05 se consideró estadísticamente significativo.
Con el fin de identificar las variables correlacionadas con el resultado de la VNI se realizó, en un primer tiempo, un análisis univariado entre los pacientes en los cuales la VNI tuvo éxito y aquéllos en los cuales falló. Las variables continuas fueron confrontadas con la prueba t de Student de dos colas para los datos no apareados (datos paramétricos) o con la prueba de Mann-Whitney (datos no paramétricos). Las variables nominales fueron confrontadas usando el test del chi-cuadrado o, cuando era apropiada, la prueba de Fisher. Las variables con un valor de p < 0,01 posterior al análisis univariado fueron seleccionadas para ser examinadas con el análisis multivariado, mediante un modelo de regresión logística stepwise. Fueron consideradas estadísticamente significativas las variables que satisfacían dicho modelo con un valor de p < 0,05 y con valor predictivo reportado como odds ratio, con intervalo de confianza del 95%.
Los análisis fueron efectuados mediante la versión 10.0 de SPSS (SPSS, Inc., Chicago Illinois).
RESULTADOS
Durante el periodo de estudio fueron tratados en nuestra unidad operativa 1.484 pacientes consecutivos con IRA (pH: 7,37 [0,04]; PaCO2: 51,3 [11,9] mmHg; PaO2/FiO2: 241 [35 ]) de diversa etiología. El 70,9% de los pacientes (1.052/1.484) obtuvo una rápida mejoría con la sola terapia médica estándar, mientras 82 de ellos (5,5%) fueron intubados de urgencia dentro de la primera hora desde la admisión. Por tanto, 350 de 1.484 pacientes (23,6%) fueron incluidos en el estudio. El número/año de episodios de IRA tratados con VNI fue de 34 (4,2) (rango: 19-40).
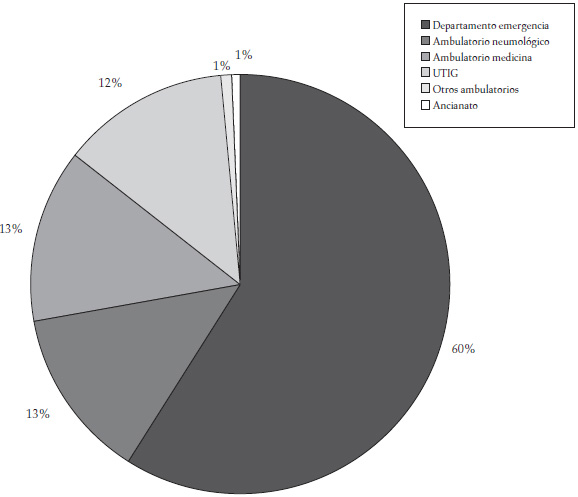
Los pacientes en estudio fueron asignados a VNI después de 4,0 (1-45,1) horas del ingreso en el servicio si, no obstante la terapia médica estándar, la acidosis respiratoria había empeorado significativamente (pH: 7,28 [7,25-7,31] contra 7,32 [0,06 ], p < 0,0001; PaCO2: 79,1 mmHg [71,6-87,5] contra 69,7 mmHg [14,3], p < 0,0001), con una significativa pérdida en el estado de oxigenación (PaO2/FiO2: 183 [150-222] contra 195 [161-225], p = 0,027). Ocho de los 350 pacientes reclutados (2,3%) no toleraron la VNI, mientras los 342 pacientes restantes fueron ventilados por más de una hora (Figura 1). La EPOC fue la enfermedad de base más frecuente (69,3%) (Figura 2). La mayor parte de los pacientes ingresados provenían del departamento de urgencias (58,8%) (Figura 3). Las tablas 2 y 3 muestran, respectivamente, los datos demográficos, funcionales y fisiológicos de la población estudiada.
El 47,4% de los sujetos (162/342) tenía más de 75 años, mientras el 42,4% de ellos (145/342) eran portadores de, al menos, una comorbilidad (puntaje Charlson > 1), la mayoría de origen cardiovascular. Se registró una alteración del sensorio (Kelly puntaje > 1) en el 46,5% de los casos (159/342), con un estado de coma hipercápnico (Kelly puntaje > 3) en el 18,7% de los casos (64/342). Los datos de gases arteriales mejoraron de modo significativo después de dos horas de VNI. La carga de intensidad asistencial, expresado por el TISS como mediana (18; IQR: 15-21), resultó estar en la fase del monitoreo intensivo, mientras las actividades de enfermería, expresadas por el TOSS como mediana (335; IQR 317-365), encajaron en la búsqueda de una unidad de terapia intensiva intermedia respiratoria de más baja intensidad de atención (17,18).
La VNI fue aplicada por un total de 54,0 horas (28,0-85,3) (primer día: 11,0 horas [7,0-17,0]) por siete días (4-10). La tolerancia fue buena, con un puntaje de conformidad >1 en el 77,8% de los pacientes. La PS fue aplicada a un nivel de 20 cmH2O (16-22). La máscara oronasal fue empleada en el 62,6% de los casos (n = 214); la nasal, en el 33,9% de los casos (n = 116); la facial total, en el 3,5% de los casos (n = 12). Las complicaciones correlacionadas con la VNI, por otra parte todas reversibles, fueron observadas en el 50,6% de los pacientes (173/342): lesiones nasales por decúbito (n = 60; 17,5%), distensión abdominal (n = 39; 11,4%), conjuntivitis (n = 23; 6,7%).
Figura 1. Distribución de los pacientes según el tipo de tratamiento y la respuesta a la VNI
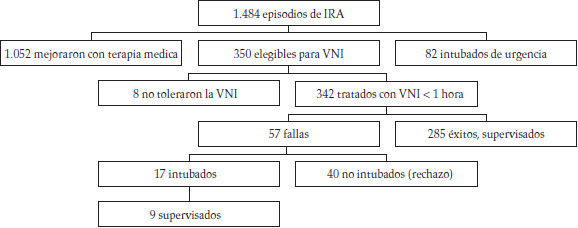
Figura 2. Tipo de patologías encontradas en la población estudiada (n = 342 pacientes) y éxito relativo de la VNI, expresado en porcentaje de los casos tratados
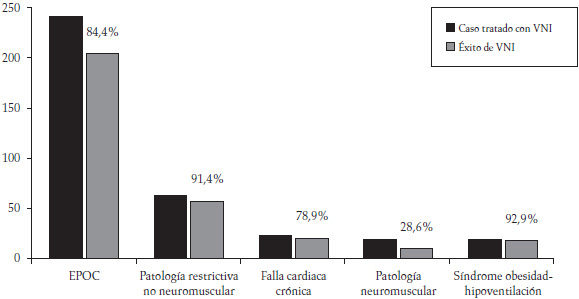
Distribución porcentual de los casos tratados por patología: EPOC = 69,3%; patología restrictiva no neuromuscular = 17,0%; falla cardiaca crónica = 5,6%; patología neuromuscular = 4,1%; síndrome obesidad-hipoventilación = 4,1%.
Figura 3. Procedencia de la población estudiada (n = 342 pacientes) UTIG: unidad de terapia intensiva general
La VNI tuvo éxito en evitar la IET en 285 de 342 pacientes (83,3%). La tasa de éxito fue significativamente más baja en los sujetos con NM, respecto a aquéllos afectados por otros desórdenes (Figura 2). La Figura 4 muestra las causas y sincronización del fracaso. La VNI falló luego de 3,0 días (1,0-5,0); el 47,4% de los casos necesitaron la IET en las primeras 48 horas. Después de una mejoría inicial, se verificó una falla tardía en el 12,5% (22/176) de los casos ventilados por más de 48 horas. El empeoramiento de los gases arteriales y/o del puntaje Kelly fue la causa más común de falla de la VNI en todos los tipos de patología, mientras que en las NM el requerimiento de la IET fue necesario por la acumulación de las secreciones en el 60% de los casos (6/10).
La intolerancia a mantener la máscara produjo la falla en 7 de cada 57 casos (12,3%). Sólo 17 sujetos fueron intubados, mientras en los otros casos la IET fue rechazada. Nueve pacientes intubados murieron en UTIG después de 26 días (4,3-33,3), por shock séptico (dos casos), síndrome de falla multiorgánica (cuatro casos), falla cardiaca (un caso), embolia pulmonar masiva (un caso), retiro del ventilador por voluntad del paciente y de los familiares (dos casos de esclerosis lateral amiotrófica).
Tabla 2. Datos demográficos, clínicos y funcionales en condición de estabilidad, previo a la admisión de los 342 pacientes ventilados por más de una hora en unidad de terapia semiintensiva respiratoria
Los datos se expresan como media (desviación estándar) si no se especifica de otra manera.
IQR: intercuartiles; FEV1: forced expiratory volume in one second; FVC: forced vital capacity; IMC: índice de masa corporal; ADL: activities of daily living; OTLT: terapia de oxígeno domiciliaria a largo término; VMD: ventilación mecánica domiciliaria.
* Disponibles en 156 pacientes.
Tabla 3. Datos clínicos y fisiológicos durante la estancia de los 342 pacientes ventilados por más de una hora en unidad de terapia semiintensiva respiratoria
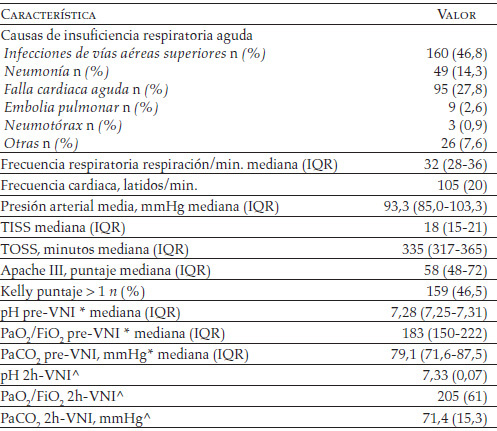
Los datos se expresan como media (desviación estándar) si no se especifican de otra manera. IQR: intercuartiles; Apache III: acute physiology and chronic health evaluation. TISS: therapeutic interventional scoring system; TOSS: time oriented score system; pre-VNI: antes del inicio de la VNI; 2h-VNI: después de dos horas de VNI.
* En respiración espontánea con O2 a la concentración necesaria ^ p < 0,0001 contra pre-VNI.
Figura 4. Sincronización y causa de falla de la VNI en la población estudiada (n = 342 pacientes)
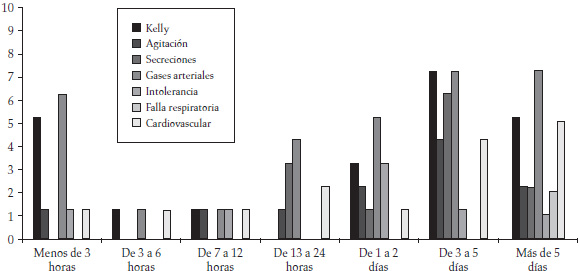
Más de una condición fue causa de falla en el 50,8% de los casos: Kelly (empeoramiento del sensorio) = 22; agitación = 11; secreciones = 12; gases arteriales (empeoramiento del intercambio gaseoso) = 31; intolerancia = 7; falla respiratoria = 2; cardiovasculares (falla cardiaca e inestabilidad hemodinámica) = 15.
Entre los ocho pacientes intubados que fueron supervisados, cuatro (un EPOC, una distrofia muscular de Duchenne, una miopatía mitocondrial y una esclerosis lateral amiotrófica) se colocaron en ventilación domiciliaria por traqueostomía. Dos pacientes afectados por EPOC pasaron a respiración espontánea después de haber practicado una traqueotomía por destete dificultoso. Un paciente afectado por EPOC fue destetado con éxito de la ventilación invasiva mediante la VNI. La mortalidad hospitalaria de la población estudiada fue del 14% (48/342). A la salida, OTLT y VMD fueron prescritas, respectivamente, en 53 y 48 pacientes. La estancia en nuestra unidad operativa de la población total fue de 14 días (10-19).
Entre las 18 variables asociadas significativamente al fracaso de la VNI con base en el análisis univariado, 14 (p < 0,01) fueron consideradas elegibles para entrar al análisis multivariado. A causa de la significativa correlación encontrada entre neumonía y TISS (r = 0,210; p < 0,001), entre puntaje Kelly y TOSS (r = 0,295; p < 0,001), entre puntaje Apache III y frecuencia cardiaca (r = 0,314; p < 0,001), entre IMC y enfermedades neuromusculares (r = -0,124; p = 0,022), entre uso de la máscara nasal y horas de VNI (primer día) (r = 0,328; p < 0,001) y entre falla tardía y complicaciones de la VNI (r = 0,206; p < 0,001), ocho variables fueron seleccionadas para entrar al modelo de regresión logística stepwise con base en el análisis multivariado; la falla de la VNI fue predicha de manera independiente por el puntaje Apache III, por el IMC y por la aparición de falla tardía de la ventilación (Tabla 4).
DISCUSIÓN
Los resultados de diez años de actividad clínica de nuestra UTSIR, localizada en un servicio de neumología, confirman que la VNI es eficaz en prevenir la intubación en un número significativo de episodios de IRA, de la cual la etiología predominante es la EPOC. En nuestra experiencia, sólo el 2,3% de los pacientes a quienes les fue aplicada la VNI no toleraron la máscara. En los pacientes que la toleraron, la VNI mejoró significativamente los gases arteriales después de dos horas y se obtuvo éxito en evitar la IET y el traslado a una UTIG en el 83,3% de los casos. El mal estado nutricional preadmisión (evidenciado por el IMC), la mayor gravedad de la enfermedad aguda (medida con el puntaje Apache III) y la falla tardía (mayor a 48 horas) de la ventilación, después de una respuesta inicial positiva clínica y de gases arteriales, fueron predictores de manera independiente de la falla de la VNI.
Tabla 4. Variables predictivas de falla de la VNI (n = 342 pacientes)
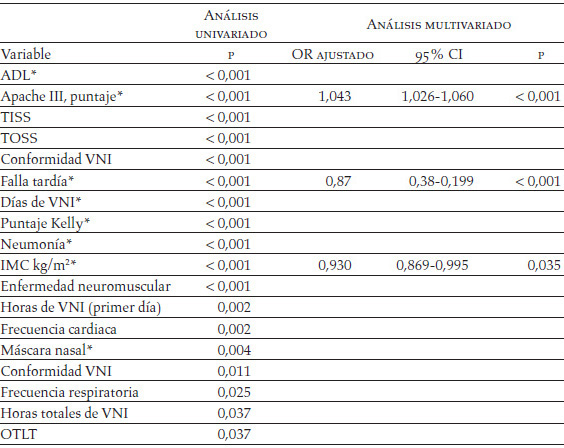
OR: odds ratio; 95% CI: intervalo de confianza del 95%; IQR: intercuartiles; ADL: activities of daily living; Apache III: acute physiology and chronic health evaluation; TISS: therapeutic interventional scoring system; TOSS: time oriented score system; IMC: índice de masa corporal; OTLT: terapia de oxígeno domiciliaria a largo término.
La importancia de nuestro trabajo basado en la práctica clínica, fuera de protocolos de investigación, nace del hecho de que el resultado de los estudios controlados y aleatorizados sobre la VNI no puede ser siempre trasladado directamente a la actividad de rutina por diversos motivos (6,7). En primer lugar, los ensayos controlados no siempre aclaran el papel de la VNI en escenarios reales, en cuanto muchos pacientes son excluidos del reclutamiento (2,5). Por ejemplo, en el estudio de Brochard y colaboradores (3), sólo el 31% de los pacientes afectados por EPOC en fase de reagudización considerados elegibles para el estudio fueron luego reclutados para la VNI. En segundo lugar, por los criterios de selección adoptados, a menudo restrictivos; los ensayos randomizados no reclutan subgrupos de pacientes que, potencialmente, pueden obtener ventaja de la VNI (edad avanzada,nivel reducido de conciencia, enfermedadpulmonar en fase terminal, rechazo a la intubación) (7,8,28,29). En tercer lugar, al no existir ensayos doble ciego, la atención de los investigadores puede concentrarse mayormenteen asegurar el éxito de la VNI. Finalmente, debe notarseque el nivel de competencia de la asistencia de enfermería, el tipo de interfaz, la complejidad de los ventiladores y la experiencia del personal son factores cruciales en condicionar el éxito de la VNI (17,20), por lo cual, los resultados de los estudios randomizados obtenidos por grupos de investigación entrenados por años en la utilización de la VNI no son aplicables automáticamente a todas las estructuras empeñadas en el tratamiento ventilatorio no invasivo de la IRA. Para confirmarlo, la British Thoracic Society ha subrayado recientemente que las indicaciones de la VNI, derivadas de la evidencia científica actual, deben ser siempre consideradas con la debida cautela cuando se llevan a la práctica clínica (7).
Un primer punto para destacar respecto al presente estudio es que contribuiría a definir mejor el impacto clínico en el mundo real de la VNI, aplicada al paciente respiratorio agudo fuera de setting, con mayor intensidad de atención.Si bien un amplio estudio randomizado y controlado ha demostrado que la VNI es aplicable con éxito en un servicio ordinario neumológico en las exacerbaciones de la EPOC con acidosis leve, los datos disponibles relativos al empleo de la VNI en episodios no seleccionados de IRA, en la práctica clínica en una unidad de atención con menores niveles asistenciales, no son consistentes (13-16).
En el Reino Unido, donde hay carencia de camas en UTIG y de terapia intermedia respiratoria (RHDU), la VNI es realizada exclusivamente en servicios neumológicos o de medicina general en el 40% de los casos (16). Datos recientes norteamericanos, relativos al empleo en la práctica clínica de la VNI en agudo, reportaron que ésta fue aplicada comúnmente (> 70% de los casos) en setting diferentes de la UTIG (30). Una reciente encuesta europea (18) demostró que el 20% de las RHDU están representadas por UTSIR, en la cual la actividad predominante es la VNI.
Un segundo punto que emerge de nuestro estudio es que en una serie de 342 pacientes no seleccionados, ventilados no invasivamente, poco menos de la mitad tenían más de 75 años; más del 40% tenía, al menos, una comorbilidad significativa (puntaje de Charlson = 1) y el 46,5% presentaba señales de encefalopatía hipercápnica. Es de subrayar que los límites para el uso de la VNI en agudo no están siempre bien definidos y sus campos de aplicación se encuentran en continua expansión, tanto que, en algunos estudios recientes, la VNI fue aplicada satisfactoriamente como alternativa a la IET (31,32).
Está claro que la IET y la ventilación mecánica convencional permanecen como el patrón de oro (gold standard) para la IRA en pacientes con falla multiorgánica, coma con incapacidad de protección de las vías aéreas, agitación y confusión. Al contrario, en ausencia de datos controlados, la IRA con múltiple comorbilidad en compensaciónfuncional o encefalopatía hipercápnica grave no pueden ser consideradas contraindicaciones absolutas para la VNI (6,8). En consecuencia, bajo estas circunstancias, la escogencia de la VNI debería estar guiada por la evaluación clínica de cada caso, y un ensayo de VNI puede ser justificado si la IET no se considera apropiada o es rechazada (do-not-intubate) (7,8).
En esta categoría de pacientes, el uso de la VNI se sugiere en presencia de un proceso agudo potencialmente reversible, previa información adecuada al paciente y a los familiares sobre los límites de la técnica ventilatoria y el posible malestar causado por la máscara (8). De acuerdo con el desenlace de nuestra experiencia, resultados alentadores se reportaron con técnicas de ventilación no invasiva en estudios no controlados y randomizados en pacientes seleccionados, muy ancianos, que rechazaron la IET o que tenían señales de narcosis carbónica grave (29,33,34,35). Habíamos demostrado, recientemente, cómo la eficacia de la VNI en las reagudizaciones de EPOC sería comparable en los pacientes con alteraciones leves y moderadas de conciencia (Kelly < 4), con aquellos que tenían un sensorio íntegro (34).
Respecto a la necesidad de VNI en la práctica clínica, en nuestra experiencia, el 23,6% de los pacientes admitidos en la UTSIR por un episodio de IRA fueron sometidos a VNI por el deterioro de las condiciones respiratorias, a pesar de una terapia estándar máxima. La VNI fue aplicada en una media de 34 casos de IRA por año y la mayor parte de los pacientes tratados estaban afectados por EPOC, patología en la cual los ensayos controlados han demostrado los mayores beneficios en agudo de la VNI (6-8). En nuestro hospital, que atiende una población cercana a 90.000 habitantes, nuestra UTSIR es la única estructura especializada donde se lleva a cabo la VNI; por esto, se puede explicar cómo nuestros pacientes ventilatorios provenían de la UTIG, de medicina general y de neumología ambulatoria, más que del departamento de urgencias.
En un estudio de prevalencia de un año de duración llevado a cabo en un típico hospital inglés, con un área de influencia de aproximadamente 250.000 habitantes, Plant y colaboradores (36) demostraron que el 35% de los pacientes admitidos en el departamento de urgencias por una exacerbación hipercápnica de EPOC satisfacían los criterios para la VNI, una vez ingresados al servicio de neumología. Los autores estimaron que 72 reagudizaciones de EPOC por año necesitaban la VNI en el servicio neumológico, a causa de una acidosis respiratoria persistente (pH < 7,35), a pesar de la terapia de oxígeno controlada practicada en el departamento de urgencias. Estos resultados son difíciles de comparar con los datos de nuestra experiencia, por las diferencias en términos de tiempo de observación, tipo de atención en el departamento de urgencias, disponibilidad de camas en UTIG, edad y enfermedad de base de la población, causas y procedencia de los episodios de IRA.
En cuanto a la conformidad, en nuestro estudio la VNI fue bien tolerada, y empleada por más de una hora en el 97,7% de los pacientes, un porcentaje un poco más elevado de aquel reportado por otros autores (87%, 93%) (1,5).
De acuerdo con lo reportado en la literatura (1-3,5,15), también en nuestra experiencia la VNI mejoró rápidamente los gases arteriales, en relación con sus anotados efectos fisiológicos sobre músculos respiratorios y ventilación alveolar (37).
El éxito de la VNI en evitar recurrir a la IET, en poco más del 80% de nuestros casos tratados, no fue diferente al reportado en la literatura (50%-93%) (6-8). En particular, el éxito de la VNI y la mortalidad hospitalaria son similares a aquéllos reportados por Plant y colaboradores (5) en el uso de la VNI (83,3% contra 85,0%; 14,0% contra 15,0%, respectivamente), en el estudio controlado realizado en los servicios ordinarios, aunque en pacientes con menor gravedad del grado de acidosis (mediana [IQR] 7,32 (7,25-7,35) contra 7,28 [7,25-7,31]).
Este dato es sólo en apariencia sorprendente, pues en tal estudio la VNI no aportaba ninguna ventaja comparada con la sola terapia estándar en el subgrupo de pacientes con pH < 7,30 (5). De todos modos, debe tenerse presente que en el estudio multicéntrico anglosajón, en la mayor parte de los servicios neumológicos involucrados, no se tenía experiencia previa con la VNI, y los enfermeros involucrados aplicaban un protocolosimple estándar con un ventilador domiciliario no sofisticado. En nuestra experiencia, el manejo concentrado de los pacientes con IRA en una UTSIR, el adiestramiento del personal de enfermería en los meses precedentes a la implementación de la VNI, la presencia de un neumólogo en las primeras fases más delicadas de la adaptación del paciente a la VNI y de evaluación de su eficacia, el uso de ventiladores más sofisticados en términos tecnológicos, fuera de rígidos protocolos, pueden, al menos en parte, justificar el similar porcentaje de éxito reportado en sujetos con peor grado de acidosis (19).
La tasa de falla fue más elevada en los 14 pacientes con alteraciones neuromusculares (71,4%), diez de los cuales sufrían de esclerosis lateral amiotrófica. En esta patología es notable que el pronóstico se torna rápidamente infausto y la VNI es menos eficaz, y puede fallar, sobre todo por la dificultad en la remoción de las secreciones (38), así como se evidenció en nuestro estudio.
Entre los numerosos parámetros asociados de modo significativo a la falla de la VNI en nuestro estudio, tres de ellos resultaron factores independientes pronósticos, a la luz del análisis multivariado (puntaje Apache III, IMC, falla tardía de la VNI). Los datos de la literatura confirman el valor pronóstico del estado funcional precedente al episodio agudo (25), la gravedad de la enfermedad aguda (39,40), el estado nutricional (40) y la falla tardía de la ventilación después de una respuesta inicial positiva clínica y de gases arteriales (3,25). En tal sentido, se ha reportado que la VNI puede fallar tardíamente (> 48 horas) en el 15%-28% de los pacientes que tuvieron una respuesta inicial positiva, y, en estos casos, la mortalidad hospitalaria se elevó (22%-68%) (3,25). De acuerdo con dichos datos, la falla tardía de la VNI se verificó en el 12,5% de nuestros pacientes, con una mortalidad del 55%.
En cuanto concierne al uso del ventilador, éste no fue más prolongado en nuestros pacientes con EPOC respecto a lo reportado por Plant y colaboradores, tanto en horas en el primer día de ventilación (mediana de diez horas), así como en empleo total en días de tratamiento (mediana de seis contra tres días) (5), con una estancia hospitalaria más larga (mediana de catorce contra cinco días), verosímil por la mayor gravedad de la condición aguda en nuestros pacientes.
De acuerdo con los datos obtenidos por la sociedad científica neumológica italiana y europea, las cargas asistenciales y laborales de enfermería registradas en nuestra UTSIR se ubicaron como mediana en el rango típico de las unidades de terapia intensiva intermedia respiratoria con menor nivel de intensidad de atención (17,18).
Algunas limitaciones de nuestro estudio deben ser tenidas en cuenta. En primer lugar, el largo periodo de observación (diez años). Si bien el ventilador, las interfaces y la atención de enfermería permanecieron inmutables en los años examinados, no se puede excluir la presencia de un efecto de aprendizaje. Incluso, como demostraron otros autores (41), la tasa de éxito de la VNI registrada en los últimos cuatro años fue similar a aquélla obtenida en los primeros cuatro años de nuestra experiencia, pese a una tendencia hacia un mayor grado de severidad clínica en los pacientes ventilados en el último cuatrienio (en términos de ADL, puntaje Kelly, pH y PaCO2). En segundo lugar, si bien en nuestra UTSIR se aplicaron criterios objetivos para el uso de la VNI, los resultados obtenidos se basaron en la presunción de que todos los pacientes tratados realmente necesitaban el soporte ventilatorio.
En conclusión, con base en los resultados de nuestra experiencia, la VNI resulta una técnica ventilatoria eficaz y bien tolerada, aplicable al interior de una UTSIR con personal bien entrenado, en cuanto puede prevenir la intubación en la mayor parte de los pacientes con IRA que no respondieron a la terapia médica inicial. Finalmente, se confirma que el tratamiento de los casos más graves de IRA, en los cuales es más probable la falla de la VNI, debe ser reservada a una unidad de atención respiratoria con niveles de asistencia más elevados.
AGRADECIMIENTOS
Un sentido agradecimiento para todo el personal de enfermeros, fisioterapistas y operadores sociosanitarios de nuestra UTSIR, por el valioso soporte en la aplicación de la VNI en nuestros pacientes respiratorios agudos en todos estos años de trabajo, a pesar de las dificultades, y por su intensa dedicación humana y científica.
REFERENCIAS
1. Bott J, Carroll MP, Conway JH, Klilty SEJ, Ward EM, Brown AM, et al. Randomised controlled trial of nasalventilation in acute ventilatory failure due to chronic obstructive airways disease. Lancet 1993;341:1555-7. [ Links ]
2. Kramer N, Meyer J, Meharg J, Cece RD, Hill NS . Randomised, prospective trial of noninvasive positive pressure ventilation in acute respiratory failure. Am J Respir Crit Care Med 1995;151:1799-806. [ Links ]
3. Brochard L, Mancebo J, Wysocki M, Lofaso F, Conti G, Rauss A, et al. Noninvasive ventilation for acute exacerbations of chronic obstructive pulmonary disease. N Engl J Med 1995;333:817-22. [ Links ]
4. Celikel T, Sungur M, Ceyhan B, Karakurt S. Comparison of noninvasive positive pressure ventilation with standard medical therapy in hypercapnic acute respiratory failure. Chest 1998;114:1636-42. [ Links ]
5. Plant PK, Owen JL, Elliott MW. Early use of non-invasive ventilation for acute exacerbations of chronic obstructive pulmonary disease on general respiratory wards. A multicenter randomised controlled trial. Lancet 2000;355:1931-5. [ Links ]
6. International Consensus Conference in Intensive Care Medicine. Non invasive positive pressure ventilation in acute respiratory failure. Am J Respir Crit Care Med 2001;163:283-91. [ Links ]
7. Baudouin S, Blumenthal S, Cooper B, Davidson C, Davidson A, Elliott MW, et al. British Thoracic Society Guideline. Non-invasive ventilation in acute respiratory failure. Thorax 2002;57:192-211. [ Links ]
8. Liesching T, Kwok H, Hill NS . Acute applications of noninvasive positive pressure ventilation. Chest 2003;124:699-713. [ Links ]
9. Carlucci A, Richard JC, Wysocki M, Lepage E, Brochard L. Noninvasive versus conventional mechanical ventilation. An epidemiological survey. Am J Respir Crit Care Med 2001;163:874-80. [ Links ]
10. Esteban A, Anzueto A, Frutos F, Alia I, Brochard L, Stewart TE, et al. Characteristics and outcomes in adult receiving mechanical ventilation. JAMA 2002;287:345-55. [ Links ]
11. Girault C, Briel A, Hellot MF, Tamion F, Woinet D, Leroy J, et al. Noninvasive mechanical ventilation in clinical practice: a 2-year experience in a medical intensive care unit. Crit Care Med 2003;31:552-9. [ Links ]
12. Gorini M, Ginanni R, Villella G, Tozzi D, Augustynen A, Corrado A. Non-invasive negative and positive pressure ventilation in the treatment of acute on chronic respiratory failure. Intensive Care Med 2004;30:875-81. [ Links ]
13. Conway JH, Hitchcock RA, Godfrey RC, Carroll MP. Nasal intermittent positive positive pressure ventilation in acute exacerbations of chronic obstructive pulmonary disease. A preliminary study. Respir Med 1993;87:387-94. [ Links ]
14. Confalonieri M, Aiolfi S, Gandola L, Scartabellati A, Della Porta, Parigi P. Severe exacerbations of chronic obstructive pulmonary disease treated with BiPAP by nasal mask. Respiration 1994;61:310-6. [ Links ]
15. Corbetta L, Ballerin L, Putinati S, Potena A. Efficacy of noninvasive positive pressure ventilation by facial and nasal mask in hypercapnic acute respiratory failure: experience in a respiratory ward under usual care. Monaldi Arch Chest Dis 1997;52:421-8. [ Links ]
16. Brown J, Jones D, Mikelsons C, Paul EA, Wedzicha JA. Using nasal intermittent positive pressure ventilation on a general respiratory ward. J R Coll Physicians Lond 1998;32:219-24. [ Links ]
17. Corrado A, Ambrosino N, Cavalli A, Gorini M, Navalesi P, Confalonieri M, et al. Unidad di terapia intensiva respiratoria: un update. Rassegna di Patologia dell'Apparato Respiratorio 2004;19:18-34. [ Links ]
18. European Respiratory Society Task Force on Epidemiology of Respiratory Intermediate Care in Europe . Respiratory intermediate care units: a European survey. Eur Respir J 2002;20:1343-50. [ Links ]
19. Scala R. La ventilación meccanica non-invasiva a pressione positiva: esperienza arIETna. Atti del Convegno L'Area di terapia respiratoria intermedia en la gestione ospedaliera dell'insufficienza respiratoria acuta'. Arezzo; 2003. [ Links ]
20. Scala R, Meacci S, Naldi M. L'Area di terapia intermedia respiratoria: il punto di vista dell'infermiere. Eur Respir News 2003;11:13-22. [ Links ]
21. Ferguson GT, Gilmartin M. CO 2 rebreathing during BiPAP ventilatory assistance. Am J Respir Crit Care Med 1995;151:1126-35. [ Links ]
22. Kelly BJ, Matthay HD. Prevalence and severity of neurological dysfunction in critically ill patients. Influence on need for continued mechanical ventilation. Chest 1993;104:1818-24. [ Links ]
23. Seneff MG, Wagner DP, Wagner RP, Zimmerman JE, Knaus WA . Hospital and 1-year survival of patients admitted to intensive care units with acute exacerbation of chronic obstructive pulmonary disease. JAMA 1995;274:1852-7. [ Links ]
24. Scala R, Bartolucci S, Naldi M, Rossi M, Elliott MW. Co-morbidity and acute decompensations of COPD requiring non-invasive positive-pressure ventilation. Intensive Care Med 2004;30:1747-54. [ Links ]
25. Moretti M, Cilione C, Tampieri A, Fracchia C, Marchioni A, Nava S. Incidence and causes of non-invasive mechanical ventilation failure after initial success. Thorax 2000;55:819-25. [ Links ]
26. Cullen DJ, Civetta JM, Briggs BA, Ferrara LC. Therapeutic interventional scoring system (TISS): a method for quantitative comparison of patient care. Crit Care Med 1974;2:57-60. [ Links ]
27. Italian Multicenter Group of ICU Research GIRTI. Time oriented score system: a method for direct and quantitative assessment of nursing workload for ICU patients. Intens Care Med 1991;17:340-5. [ Links ]
28. Knaus WA, Wagner DP, Draper EA, Zimmerman JE, Bergner M, Bastos PG, et al. The Apache III prognostic system: risk prediction of hospital mortality for critically ill hospitalised adults. Chest 1991;100(6):1619-36. [ Links ]
29. Benahmou D, Girault C, Faure C, Portier F, Muir JF. Nasal mask ventilation in acute respiratory failure. Experience in elderly patients. Chest 1992;102:912-7. [ Links ]
30. Meduri GU, Fox RC, Abou-Shala N, Leeper KV, Wunderink RG. Noninvasive mechanical ventilation vía face mask in patients with acute respiratory failure who refused endotracheal intubation. Crit Care Med 1994;22:1584-90. [ Links ]
31. Paus-Jenssen ES, Reid JK, Cockcroft DW, Laframboise K, Ward HA. The use of noninvasive ventilation in acute respiratory failure at a tertiary care center. Chest 2004;126:165-72. [ Links ]
32. Conti G, Antonelli M, Navalesi P, Rocco M, Bufi M, De Blasi RA, et al. Noninvasive vs conventional mechanical ventilation in patients with chronic obstructive pulmonary disease after failure of medical treatment in the ward: a randomized trial. Intensive Care Med 2002;28:1701-7. [ Links ]
33. Squadrone E, Frigerio P, Fogliati C, Gregoretti C, Conti G, Antonelli M, et al. Noninvasive vs invasive ventilation in COPD patients with severe acute respiratory failure deemed to require ventilatory assistance. Intensive Care Med 2004;30:1303-10. [ Links ]
34. Scala R, Naldi M, Archinucci I, Coniglio G, Nava S. Noninvasive positive pressure ventilation in patients with acute exacerbations of COPD and varying levels of consciousness. Chest 2005;128:1657-66. [ Links ]
35. Corrado A, De Paola E, Gorini M, Messori A, Bruscoli G, Nutini S, et al. Intermittent negative pressure ventilation in the treatment of hypoxic hypercapnic coma in chronic respiratory insufficiency. Thorax 1996;51:1077-82. [ Links ]
36. Plant PK, Owen JL, Elliott MW. One year period prevalence study of respiratory acidosis in acute exacerbation of chronic obstructive pulmonary disease: implications for the provision of non-invasive ventilation and oxygen administration. Thorax 2000;55:550-4. [ Links ]
37. Appendini L, Patessio A, Zanaboni S, Carone M, Gukow B, Donner CF, et al. Physiologic effects of positive end-expiratory pressure and mask pressure pressure support during exacerbations of chronic obstructive pulmonary disease. Am J Respir Crit Care Med 1994;149:1069-76. [ Links ]
38. Simonds AK. Nasal ventilation in progressive neuromuscular disease: experience in adults and adolescents. Monaldi Arch Chest Dis 2000;55:237-41. [ Links ]
39. Soo Hoo GW, Santiago S, Williams AJ. Nasal mechanical ventilation for hypercapnic respiratory failure in chronic obstructive pulmonary disease: determinants of success and failure. Crit Care Med 1994;22:1253-61. [ Links ]
40. Ambrosino N, Foglio K, Rubini F, Clini E, Nava S, Vitacca M. Non-invasive mechanical ventilation in acute respiratory failure due to chronic obstructive pulmonary disease: correlates for success. Thorax 1995;50:750-7. [ Links ]
41. Carlucci A, Delmastro M, Rubini F, Fracchia C, Nava S. Changes in the practice of non-invasive ventilation in treating COPD patients over 8 years. Intensive Care Med 2003;29:419-25. [ Links ]














