Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares em
SciELO
Similares em
SciELO -
 Similares em Google
Similares em Google
Compartilhar
Revista Ciencias de la Salud
versão impressa ISSN 1692-7273versão On-line ISSN 2145-4507
Rev. Cienc. Salud v.5 n.3 Bogotá set./dez. 2007
Experiencia en el manejo quirúrgico del síndrome de compartimento abdominal en el Hospital Occidente de Kennedy
Experience in the Surgical Management of Abdominal Compartment Syndrome in the Hospital Occidente de Kennedy
Alejandro Moscoso1
Andrés Isaza2
María Isabel Rizo3
Darío Pinilla4
Sandra Sánchez5
Luz Marina Cubillo6
1. Facultad de Medicina de la Universidad del Rosario. Cirujano general del Hospital Occidente de Kennedy.
2. Facultad de Medicina de la Universidad del Rosario. Cirujano general del Hospital Occidente de Kennedy.
3. Residente de cirugía general, 3er año. Universidad del Rosario. Hospital Occidente de Kennedy.
4. Anestesiólogo intensivista. Hospital Occidente de Kennedy.
5. Anestesióloga intensivista. Hospital Occidente de Kennedy.
6. Estudiante de pregrado de medicina. Universidad del Rosario. Correspondencia: Alejandro Moscoso. Carrera 24 No. 63C-69, Bogotá, Colombia. Correo electrónico: alejandro.moscoso86@urosario.edu.co
Recibido: 28 de agosto de 2007 Aceptado: 20 de septiembre 20 de 2007
Resumen
Introducción
El síndrome de compartimento abdominal (SCA) es resultado de una serie de alteraciones fisiológicas locales y sistémicas, producidas por un aumento anormal de la presión intraabdominal, que, en algunos casos, requiere la descompresión quirúrgica de la cavidad abdominal.
Métodos: Es un estudio descriptivo, retrospectivo, de una serie de 28 pacientes con SCA que requirieron tratamiento quirúrgico en el Hospital Occidente de Kennedy, entre 1999 y 2003. Evaluamos retrospectivamente el rendimiento de la ecuación de McNelis para predicción de su desarrollo. Resultados: La patología desencadenante más frecuente fue la infección intraabdominal (n=6 21,4%). El tiempo transcurrido entre el diagnóstico y la descompresión quirúrgica fue menor de cuatro horas en el 75% (n=21) de los casos. Las variables que mejoraron significativamente tras la descompresión quirúrgica fueron la presión venosa central (PVC) (T:4,0; p:0,0001), la presión inspiratoria máxima (PIM) (T:2,7; p:0,004), la presión intraabdominal (PIA) (T1,8; p:0,034) y el gasto urinario (T:-2,4; p:0,02). Los niveles de BUN, la creatinina y la inestabilidad hemodinámica no presentaron mejoría. La estancia promedio en la unidad de cuidados intensivos (UCI) fue de once días (SD:9) y la estancia hospitalaria, de dieciocho (SD13). La mortalidad global fue del 67,9% (n=19) y la mortalidad directamente atribuible al síndrome fue del 30% (n=8). El comportamiento de la ecuación de McNelis fue errático.
Conclusiones: Las características demográficas y las patologías causantes del síndrome corresponden a las descritas en la literatura. La correlación de las variables fisiológicas asociadas al diagnóstico del síndrome es heterogénea entre diferentes pacientes. La mortalidad del síndrome en nuestra institución está dentro de lo esperado según la literatura mundial. El rendimiento de la ecuación de McNelis parece depender excesivamente del balance hídrico.
Palabras clave: síndrome de compartimento abdominal, presión intraabdominal, descompresión quirúrgica, laparotomía.
Abstract
The abdominal compartment syndrome (ACS) is the result of various physiological alterations produced by an abnormal increase of the intra-abdominal pressure. Some of these patients will undergo a surgical procedure for its management.
Methods: This is a retrospective case series of 28 patients with ACS who required surgical treatment at the Hospital Occidente de Kennedy between 1999 and 2003. We assessed retrospectively the behavior of McNelis's equation for prediction of the development of the ACS. Results: The leading cause of ACS in our study was intraabadominal infection (n=6 21,4%). Time elapsed between diagnosis and surgical decompression was less than 4 hours in 75% (n=21) of the cases. The variables that improved significantly after the surgical decompression were CVP (T: 4,0 p: 0,0001), PIM (T: 2,7; p: 0,004), PIA (T1,8; p:0,034) and Urine Output (T:-2,4; p:0,02). The values of BUN, Creatinine and the cardiovascular instability did not show improvement. The ICU and hospital length of stay were 11 days (SD: 9) and 18 days (SD13) respectively. Global mortality was 67,9% (n=19) and mortality directly attributable to the syndrome was 30% (n=8). The behavior of the McNelis's equation was erratic.
Conclusions: The demographic characteristics as well as disease processes associated with ACS are consistent with the literature. The association between physiological variables and ACS is heterogeneous between patients. Mortality rates attributable to ACS in our institution are within the range described world-wide. The behavior of the McNelis's equation seems to depend greatly upon fluid balance.
Keywords: abdominal compartment syndrome, intra-abdominal pressure, surgical decompression, laparotomy.
INTRODUCCIÓN
El síndrome de compartimento abdominal (SCA) es la expresión clínica de una serie de alteraciones fisiológicas locales y sistémicas, debidas al aumento anormal de la presión intraabdominal (PIA) (1-11). En 1996, Burch propuso que el paciente en postoperatorio de laparotomía por trauma o por sangrado intraabdominal de otra etiología, especialmente si se había realizado un empaquetamiento abdominal o un procedimiento de control de daños, era el candidato característico para desarrollar un SCA (2); hoy se reconocen muchas otras causas. Aunque algunos factores de riesgo para el desarrollo de SCA, como el volumen de reanimación y el balance hídrico, son bien conocidos, las condiciones que determinan su aparición en diferentes pacientes y hasta los criterios para la medición de la presión intraabdominal son todavía objeto de controversia (12). El tratamiento en los estadios avanzados del SCA implica una descompresión quirúrgica de la cavidad abdominal, procedimiento agresivo, no exento de complicaciones.
El presente estudio analiza los resultados del tratamiento quirúrgico de los pacientes con SCA en el Hospital Occidente de Kennedy (HOK), de Bogotá (Colombia), en un periodo de cinco años.
SÍNDROME DE COMPARTIMENTO ABDOMINAL
El SCA es resultado de incrementos superiores a 12 mmHg en la presión intraabdominal (PIA) (13). La incidencia exacta del SCA es difícil de establecer, pero, según diferentes series, se presenta entre el 5% y 35% de todos los pacientes que ingresan a las unidades de cuidados intensivos (UCI) (14). Actualmente, se reconoce como complicación de múltiples condiciones, que incluyen patologías no quirúrgicas, ascitis, traumatismos abdominales y pélvicos, trauma craneoencefálico, peritonitis, cirugías mayores o procedimientos laparoscópicos (1-4, 7-10, 15-28). En la serie publicada por Malbrain, de 97 pacientes con SCA, 46,8% cursaban con patologías médicas, el 27,9% estaban en postoperatorios de cirugía electiva, el 16,6%, en postoperatorios de cirugía de urgencia, y el 8,7% eran pacientes de trauma (14).
El factor de riesgo clásicamente aceptado en la literatura para el desarrollo de un SCA es el alto volumen de líquidos endovenosos utilizados en la reanimación de los pacientes (5, 29). Otros factores asociados son la disminución de la distensibilidad de la pared abdominal, el aumento del contenido intraluminal o el aumento del contenido libre en la cavidad abdominal. Ninguna de las escalas de gravedad o severidad comúnmente utilizadas en las UCI ha demostrado un valor predictivo para su presentación (5, 13, 29, 30). El estado de hipertensión intraabdominal (HIA) que precipita el SCA es, en últimas, el resultado de la acumulación excesiva de líquidos intersticiales, gas o líquido libre dentro de una cavidad con capacidad continente limitada.
La HIA desencadena una serie de repercusiones fisiológicas y las manifestaciones clínicas correspondientes:
El gasto cardiaco disminuye como resultado del aumento de la resistencia vascular sistémica, la disminución del retorno venoso y el aumento de la presión intratorácica (4). Como consecuencia, la presión venosa central (PVC) y la presión capilar pulmonar aumentan en forma proporcional con el aumento de la presión intraabdominal, sin que esto implique que exista un deterioro ventricular o hipervolemia. Estos efectos se pueden observar a partir de valores superiores a los 15 mmHg en la PIA. En este estado de hipervolemia relativa es muy importante mantener un volumen intravascular adecuado para prevenir daño secundario a hipovolemia, que podría agravar los daños inherentes a la HIA (1, 2, 4, 20).
Se reduce la perfusión tisular visceral; la evaluación de la perfusión gástrica con tonometría intragástrica ha demostrado isquemia severa y existe disminución de la perfusión al hígado, riñón, duodeno, intestino, páncreas y bazo (4, 12, 20, 24, 31-33). La viabilidad y la cicatrización de cualquier anastomosis intraabdominal se pueden ver seriamente afectadas (4).
El aumento de la presión abdominal por encima de 15- 20 mm Hg produce oliguria; valores superiores a 30 mm Hg resultan en anuria. Las causas de disminución del flujo sobre la arteria renal, de la tasa de filtración glomerular y del volumen urinario minuto en el HIA son multifactoriales (1, 2, 4, 34).
El diafragma es desplazado hacia el tórax, lo que disminuye tanto el volumen torácico como la distensibilidad. La presión inspiratoria máxima (PIM) se eleva, lo que implica requerimientos de mayores presiones para lograr un volumen corriente adecuado. Se eleva la resistencia vascular pulmonar y se producen alteraciones de la relación ventilación/perfusión. La determinación de gases en sangre evidencia hipoxemia, hipercarbia y acidosis (4).
Esta secuencia de fenómenos aparece en forma gradual, pero se debe tener presente que no existe una relación estricta entre los aumentos de la presión y las manifestaciones clínicas.
El reconocimiento temprano del SCA es difícil y se fundamenta en la presencia de los factores de riesgo descritos: la enfermedad de base, una reanimación hídrica vigorosa o un balance hídrico altamente positivo, un abdomen tenso y distendido, oliguria progresiva a pesar de un volumen minuto cardiaco adecuado e hipoxemia con aumento progresivo de la presión en la vía aérea (4, 6, 9, 10, 35). Estas condiciones justifican la medición de la presión intraabdominal, valor que habitualmente se obtiene en forma indirecta mediante la determinación de las presiones intravesical o intragástrica (5, 6, 12, 13, 31, 32, 36-38). En el 2002, McNelis propuso una ecuación diagnóstica para predecir el desarrollo del síndrome, la cual tiene en cuenta el balance hídrico en la reanimación y la PIM, aunque no encontramos otras publicaciones que avalen su empleo (29, 35).
En la Conferencia Internacional de Expertos en Hipertensión Intraabdominal y SCA del 2006 se definieron cuatro estadios del SCA, según los valores de la PIA (Tabla 1) (5, 13). En los estadios iniciales, el manejo se limita a mantener el gasto cardiaco, drenar el tracto gastrointestinal con sondas, soportar la función ventilatoria, teniendo en cuenta que el uso de presión positiva al final de la expiración (PEEP) puede empeorar las condiciones; recientemente se han comenzado a utilizar sondas para descompresión de la cavidad abdominal en pacientes seleccionados (13, 28, 30, 39-41).
El tratamiento en los estadios avanzados consiste en la descompresión quirúrgica de la cavidad abdominal por medio de una laparotomía; los estudios publicados evidencian que la mayoría de los parámetros fisiológicos mejoran tras esta descompresión (13, 39).

MATERIALES Y MÉTODOS
Realizamos un estudio retrospectivo de la serie de pacientes con SCA a los cuales se les realizó laparotomía para descompresión en el Hospital Occidente de Kennedy, entre enero de 1999 y diciembre del 2003. En la base de datos de procedimientos quirúrgicos identificamos el número de historia clínica de los pacientes que fueron sometidos a laparotomías para descompresión de la cavidad abdominal. En estas historias clínicas recolectamos los datos demográficos, la patología subyacente, el volumen de líquidos intravenosos administrado y el balance hídrico de las 24 horas previas al diagnóstico del SCA; el tiempo transcurrido entre el momento del diagnóstico y el procedimiento quirúrgico, y los valores que registraban el estado hemodinámico, la PIA, el BUN, la creatinina y el gasto urinario, tanto en el momento del diagnóstico como en el postoperatorio.
Realizamos estadísticas descriptivas y una estadística analítica con la prueba t de Student para comparar los promedios de las variables en estudio con el software SPSS 13.0 para Windows. No hubo ninguna intervención directa sobre los pacientes y la investigación se realizó a partir del registro en las historias clínicas; la única consideración ética fue la reserva de la identidad de los pacientes. Esta investigación no contó con ningún tipo de financiación externa, ni existen conflictos de interés para declarar.
RESULTADOS
En el periodo de cinco años considerado para la presente revisión se realizaron 43 laparotomíaspara descompresión quirúrgica por SCA en el HOK. De los 43 casos, sólo pudimos incluir en el estudio los datos de 28 pacientes, pues no fue posible recuperar las historias clínicas restantes. El 57,1% (n=16) de los pacientes eran de sexo masculino. El promedio de edad fue de 47 años (DS 18,9). No identificamos una patología específica predominante dentro de las que precipitaron la aparición del síndrome (como se observa en la Tabla 2), pero la condición clínica subyacente más frecuente en nuestra serie fue la infección intraabdominal (21,4%; n=6).
El volumen de líquidos de reanimación administrados en las 24 horas previas al desarrollo del síndrome fue superior a 10.000 cc en el 57% (n=16) de los pacientes; de 5.000 cc a 10.000 cc en el 32,1% (n=9), y menor a 5.000 cc en el 10% (n=3). El 75% de los pacientes (n=21) presentaban un balance hídrico acumulado mayor a 5.000 cc en las 24 horas previas.
Tabla 2. Patologías asociadas al SCA
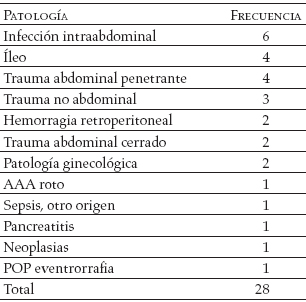
La descompresión quirúrgica fue realizada entre las primeras cuatro horas después del diagnóstico en el 75% (n=21).
En el momento del diagnóstico definitivo del síndrome, el 75% (n=21) de los pacientes tenían una PVC mayor a 15 cmH2O; el 64% (n=18) cursaba con PIM mayores a 35 mmHg; el 85% (n=24) presentaba valores de PIA superiores a 25 mmHg, y el 42% (n=12) cursaba con inestabilidad hemodinámica. En cuanto a la función renal, el 32% (n=9) de los pacientes tenían un BUN mayor a 25 mg/dl; un 42,9% (n=12), una creatinina mayor a 1,5 mg/dl, y un 75% (n=21) cursaba con anuria.
Luego de la descompresión quirúrgica, estas variables se modificaron de la siguiente forma: la PVC fue menor de 15 cmH2O en el 67,9% (n=19) de los pacientes; la PIM fue menor de 35 mm Hg (n=10) en el 35,7%; la PIA fue menor de 25 mm Hg en el 14,3% (n=49) y se logró la estabilidad hemodinámica en el 57,1% (n=16) de los pacientes. No hubo cambio en los valores del BUN y la creatinina. La Tabla 3 presenta los valores promedio de las variables fisiológicas antes y después de la descompresión y la significancia de su variación.
Tabla 3. Impacto de la descompresión quirúrgica sobre las variables fisiológicas
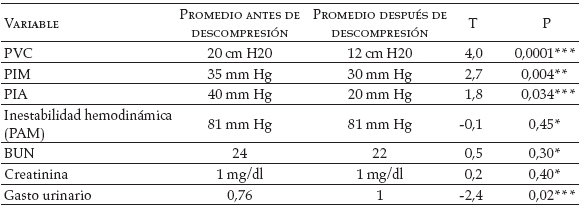
*** P significativa < 0,001
** P significativa < 0,05
* P no significativa > 0,05
PVC: presión venosa central
PIM: presión inspiratoria máxima
PAM: presión arterial media
La estancia hospitalaria promedio de los pacientes fue de dieciocho días (SD:13) y la estancia promedio en la UCI fue de once días (SD:9).
La mortalidad global en nuestra serie fue del 67,9% (n=19) y la mortalidad directamente atribuible al síndrome fue del 28,6% (n=8) de los pacientes. Encontramos que los valores de PVC mayores de 15 cmH20 (test exacto de Fisher, p=0,03) después de la descompresión y la no mejoría de los niveles de creatinina (test exacto de Fisher, p=0,02) se correlacionaron significativamente con la muerte como desenlace final.
DISCUSIÓN
El diseño y la disponibilidad de datos en nuestra investigación no nos permite aportar informaciónrespecto a la prevalencia del SCA, pues no contamos con mediciones rutinarias de la PIA en todos los pacientes en riesgo, información que esperamos recolectar en una investigación prospectiva actualmente en curso. Sin embargo, si tenemos en cuenta que, según Malbrain (14), aproximadamente el 50% de los pacientes que ingresan a las UCI desarrollarán algún grado de HIA, el número de casos debe ser mucho mayor que el considerado en esta serie.
Tanto las características demográficas como las circunstancias desencadenantes del SCA de nuestros pacientes coinciden con las de otras series publicadas. Respecto a las enfermedades de base alrededor de las cuales se desarrolló el SCA, resulta interesante confirmar que aun en nuestro hospital, con un volumen alto de pacientes intervenidos por trauma abdominal, ésta no fue la causa desencadenante más frecuente del SCA, como se observaba en las series iniciales (1-3); la mayoría de nuestros pacientes cursaban con infecciones abdominales (21,4%, n=6).
La edad promedio de los pacientes en este estudio fue de 47 años, con un rango bastante amplio (20-84 años; SD=18,9); en la serie de Eddy el promedio de edad fue de 30,3 años (16-58 años) (3), y en la de Meldrum fue de 39,9 años (17 a 59 años) (30). La distribución según el género muestra un predominio del sexo masculino (57,1%, n=16) en nuestra serie, mientras que en las otras series publicadas este porcentaje se acerca al 70%. No podemos sugerir interpretaciones a esta predominancia del género masculino dada la alta dispersión de las patologías subyacentes.
El desarrollo del SCA estuvo claramente relacionado con el volumen de líquidos empleados en la reanimación de los pacientes, tal como lo muestran otros informes de investigación publicados. En concordancia con lo publicado en la literatura, el balance hídrico de nuestros pacientes, en las 24 horas previas al diagnóstico, fue superior a 5.000 cc en el 75% de los casos (3, 4, 6-11, 14, 23-25, 29, 30, 33, 35, 37, 42, 43); sin embargo, el promedio de líquidos utilizados en la reanimación de nuestros pacientes sólo fue mayor a 15.000 cc en el 32% de los casos, en contraste con la literatura, que habitualmente reporta volúmenes de reanimación mayores a 15.000 cc (29, 30, 35, 42).
El análisis individual de las variables fisiológicas en el momento del diagnóstico nos permite observar que no siempre los pacientes presentan la totalidad de los criterios establecidos en la literatura para el diagnóstico del SCA; esto sería de esperar, cuando la literatura sugiere que las alteraciones fisiológicas son graduales y en relación directa con el aumento de la PIA (1-4, 7, 9, 11, 14, 20, 24, 33, 37).
El estudio nos permite evidenciar que la descompresión quirúrgica de la cavidad abdominal tiene un efecto de mejoría significativa sobre todas las variables fisiológicas, con excepción de la recuperación de la estabilidad hemodinámica(definida en este caso como una PAM = 70 mmHg) y de los niveles del BUN y la creatinina, que requieren un lapso mayor para demostrar cambios.
Al someter a prueba retrospectiva los resultados de la ecuación de McNelis para predecir el desarrollo del síndrome, encontramos que no fue predictiva para 16 de nuestros 28 casos (57%) con diagnóstico ya establecido. Consideramos que este bajo rendimiento podría estar determinado por los balances hídricos de nuestros pacientes, que, como ya mencionamos, pueden ser inferiores a los reportados por otras series; esto nos induce a considerar que el peso del balance hídrico en la ecuación podría estar sobrevalorado (29, 35).
La mortalidad global en nuestra serie (67,9%, n=19) está dentro del rango informado en la literatura 10,6%-68% (1, 3, 30). Encontramos una mortalidad directamente atribuible al síndrome del 30%, aunque esta asignación es parcialmente subjetiva por la dificultad de establecer, en algunos casos, una relación de causalidad directa entre el SCA o la enfermedad de base y la muerte del paciente.
Al correlacionar las variables fisiológicas tras la descompresión quirúrgica con la mortalidad, encontramos una relación entre persistir con valores de PVC = 15 cmH2O, con este desenlace final.
Es lamentable que por defectos en los procesos de sistematización y archivación de la información sólo hayamos podido recuperar 28 historias clínicas de los 43 pacientes que registramos con SCA quirúrgico, dentro del periodo definido para el análisis.
Consideramos que si bien la investigación nos permitió cumplir los objetivos, los resultados de nuestra serie adolecen de ciertos análisis indispensables al investigar el SCA. El análisis de los pacientes que requirieron manejo quirúrgico nos permitió conocer la respuesta fisiológica a la descompresión abdominal y comparar nuestros resultados con la literatura.
Futuros estudios deben considerar la inclusión de pacientes en los estadios I y II para poder analizar a profundidad su progresión hasta los estadios III y IV. El desarrollo de un protocolo de manejo y de seguimiento para los pacientes con factores de riesgo para el desarrollo del SCA en nuestra institución nos permitirá contar con datos más completos, para una caracterización más exacta de esta condición clínica y una mejor evaluación del impacto de las intervenciones terapéuticas
AGRADECIMIENTOS
Departamento de Estadística del Hospital Occidente de Kennedy.
REFERENCIAS
1. Bailey J, Shapiro M. Abdominal compartment syndrome. Crit Care 2000;4(1):23-9. [ Links ]
2. Burch JM, Moore EE, Moore FA, Franciose R. The abdominal compartment syndrome. Surg Clin North Am 1996;76(4):833-42. [ Links ]
3. Eddy V, Nunn C, Morris JA Jr. Abdominal compartment syndrome. The Nashville experience. Surg Clin North Am 1997;77(4):801-12. [ Links ]
4. Lovesio C. Sindrome compartimental abdominal. Rev Med Rosario 2002;68:97-100. [ Links ]
5. Malbrain ML, Cheatham ML, Kirkpatrick A, Sugrue M, Parr M, De Waele J, et al. Results from the International Conference of Experts on Intra-abdominal Hypertension and Abdominal Compartment Syndrome. I. Definitions. Intensive Care Med 2006;32(11):1722-32. [ Links ]
6. Moore A, Martin R, Delicata J. Intra-abdominal hypertension and the abdominal compartment syndrome. Br J Surg 2004;91(9):1102-10. [ Links ]
7. Morken J, West MA . Abdominal compartment syndrome in the intensive care unit. Curr Opin Crit Care 2001;7(4):268-74. [ Links ]
8. Nathens AB, Brenneman F, Boulanger BR. The abdominal compartment syndrome. Can J Surg 1997;40(4):254-8. [ Links ]
9. Orlando R 3rd, Eddy VA, Jacobs LM Jr, Stadelmann WK. The abdominal compartment syndrome. Arch Surg 2004;139(4):415-22. [ Links ]
10. Peralta R, Hojman H. Abdominal compartment syndrome. Int Anesthesiol Clin 2001;39(1):75-94. [ Links ]
11. Sugrue M. Abdominal compartment syndrome. Curr Opin Crit Care 2005;11(4):333-8. [ Links ]
12. Malbrain ML. Different techniques to measure intra-abdominal pressure (IAP): time for a critical re-appraisal. Intensive Care Med 2004;30(3):357-71. [ Links ]
13. Cheatham ML, Malbrain ML, Kirkpatrick A, Sugrue M, Parr M, De Waele J, et al. Results from the International Conference of Experts on Intra-abdominal Hypertension and Abdominal Compartment Syndrome. II. Recommendations. Intensive Care Med 2007;33(6):951-62. [ Links ]
14. Malbrain ML, Chiumello D, Pelosi P, Wilmer A, Brienza N, Malcangi V, et al. Prevalence of intra-abdominal hypertension in critically ill patients: a multicentre epidemiological study. Intensive Care Med 2004;30(5):822-9. [ Links ]
15. Balogh Z, McKinley BA, Cocanour CS, Kozar RA, Holcomb JB, Ware DN, et al. Secondary abdominal compartment syndrome is an elusive early complication of traumatic shock resuscitation. Am J Surg 2002;184(6):538-43. [ Links ]
16. Balogh Z, McKinley BA, Cocanour CS, Kozar RA, Valdivia A, Sailors RM, et al. Supranormal trauma resuscitation causes more cases of abdominal compartment syndrome. Arch Surg 2003;138(6):637-42. [ Links ]
17. Balogh Z, McKinley BA, Cox Jr. CS, Allen SJ, Cocanour CS, Kozar RA, et al. Abdominal compartment syndrome: the cause or effect of postinjury multiple organ failure. Shock 2003;20(6):483-92. [ Links ]
18. Broche F, Tellado JM. Defense mechanisms of the peritoneal cavity. Curr Opin Crit Care 2001;7(2):105-16. [ Links ]
19. Gracias VH, Braslow B, Johnson J, Pryor J, Gupta R, Reilly P, et al. Abdominal compartment syndrome in the open abdomen. Arch Surg 2002;138(5):565. [ Links ]
20. Hunter JD, Damani Z. Intra-abdominal hypertension and the abdominal compartment syndrome. Anaesthesia 2004;59(9):899-907. [ Links ]
21. Ivatury R. Supranormal trauma resuscitation and abdominal compartment syndrome. Arch Surg 2004;139(2):226-6. [ Links ]
22. Loftus IM, Thompson MM. The abdominal compartment syndrome following aortic surgery. Eur J Vasc Endovasc Surg 2003;25(2):97-109. [ Links ]
23. Lozen Y. Intra-abdominal hypertension and abdominal compartment syndrome in trauma: pathophysiology and interventions. AACN 1999;10(1):104-12. [ Links ]
24. Malbrain ML, Deeren D, De Potter TJ. Intra-abdominal hypertension in the critically ill: it is time to pay attention. Curr Opin Crit Care 2005;11(2):156-71. [ Links ]
25. Mayberry JC, Welker KJ, Goldman RK, Mullins RJ. Mechanism of acute ascites formation after trauma resuscitation. Arch Surg 2003;138(7):773-6. [ Links ]
26. Moulton R. Abdominal compartment syndrome in the head-injured patient. Critical Care 2001;29(7):1487-8. [ Links ]
27. Tschopp S, Keel M, Schmutz J, Maggiorini M. Abdominal compartment syndrome after scuba diving. Intensive Care Med 2005;31(11):1595. [ Links ]
28. Walker J, Criddle LM. Pathophysiology and management of abdominal compartment syndrome. Am J Crit Care 2003;12(4):367-71. [ Links ]
29. McNelis J, Marini CP, Jurkiewicz A, Fields S, Caplin D, Stein D, et al. Predictive factors associated with the development of abdominal compartment syndrome in the surgical intensive care unit. Arch Surg 2002;137(2):133-6. [ Links ]
30. Meldrum D, Moore FA, Moore EE, Franciose R, Sauaia A, Burch JM. Prospective characterization and selective management of the abdominal compartment syndrome. Am J Surg 1997;174(6):667-72. [ Links ]
31. Balogh Z, Jones F, D'Amours S, Parr M, Sugrue M. Continuous intra-abdominal pressure measurement technique. Am J Surg 2004;188(6):679-84. [ Links ]
32. Chen RJ, Fang JF, Chen MF. Intra-abdominal pressure monitoring as a guideline in the nonoperative management of blunt hepatic trauma. J Trauma 2001;51(1):44-50. [ Links ]
33. Malbrain ML. Abdominal pressure in the critically ill. Curr Opin Crit Care 2000;6(1):17-29. [ Links ]
34. Gudmundsson FF, Viste A, Myking OL, Bostad L, Grong K, Svanes K. Role of angiotensin II under prolonged increased intra-abdominal pressure (IAP) in pigs. Surg Endosc 2003;17(7):1092-7. [ Links ]
35. McNelis J, Marini CP, Simms HH. Abdominal compartment syndrome: clinical manifestations and predictive factors. Curr Opin Crit Care 2003;9(2):133-6. [ Links ]
36. Lee SL, Anderson JT, Kraut EJ, Wisner DH, Wolfe BM. A simplified approach to the diagnosis of elevated intra-abdominal pressure. J Trauma 2002;52(6):1169-72. [ Links ]
37. Malbrain ML. Is it wise not to think about intra-abdominal hypertension in the ICU? Curr Opin Crit Care 2004;10(2):132-45. [ Links ]
38. Sánchez NC, Tenofsky PL, Dort JM, Shen LY, Helmer SD, Smith RS. What is normal intra-abdominal pressure? Am Surg 2001;67(3):243-8. [ Links ]
39. De Waele JJ, Hoste EE, Malbrain ML. Decompressive laparotomy for abdominal compartment syndrome-a critical analysis. Crit Care 2006;10(2):R51. [ Links ]
40. Mayberry JC. Prevention of the abdominal compartment syndrome. Lancet 1999;20(9192):1749-50. [ Links ]
41. Suwanvanichkij V, Curtis JR. The use of high positive end-expiratory pressure for respiratory failure in abdominal compartment syndrome. Respir Care 2004;49(3):286-90. [ Links ]
42. Manu LN, Michael LC, Andrew K, Michael S, Michael P, Jan de W, et al. Results from the International Conference of Experts on Intra-abdominal Hypertension and Abdominal Compartment Syndrome. I. Definitions. Intensive Care Medicine. 2006;V32(11):1722-32. [ Links ]
43. Offner PJ, de Souza AL, Moore EE, Biffl WL, Franciose RJ, Johnson JL, et al. Avoidance of abdominal compartment syndrome in damage-control laparotomy after trauma. Arch Surg 2001;136(6):676-81. [ Links ]














