Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Revista EIA
Print version ISSN 1794-1237
Rev.EIA.Esc.Ing.Antioq no.5 Envigado Jan./June 2006
INGENIERÍA DE TEJIDO ÓSEO: CONSIDERACIONES BÁSICAS
Catalina Estrada1; Ana Cristina Paz2; Luis Ernesto López3
1 Ingeniera Biomédica, CES-EIA, Investigadora, Laboratorio de Cultivo Tisular. Grupo de Investigación en Ingeniería Biomédica EIA-CES (Gibec). catalinaestradav@yahoo.com.
2 Ingeniera Biomédica, CES-EIA. Investigadora, Laboratorio de Cultivo Tisular. Grupo de Investigación en Ingeniería Biomédica EIA-CES (Gibec). cristinapaz82@hotmail.com.
3 Biólogo y MSc, Universidad de Antioquia. Director, Laboratorio de Cultivo Tisular. Grupo de Investigación en Ingeniería Biomédica EIA-CES (Gibec). lelopez@ces.edu.co.
Artículo recibido 20-IX-2005. Aprobado 16-VI-2006
Discusión abierta hasta noviembre 2006
RESUMEN
Tradicionalmente las lesiones en el tejido óseo causadas por trauma, osteonecrosis y tumores han sido tratadas con el implante de injertos autólogos, alogénicos o xenogénicos; en otros casos, implantando materiales sustitutivos. En vista de problemas como la escasez de donantes, la transmisión de enfermedades, la morbilidad del sitio de extracción y la incapacidad de los materiales para remodelarse y reaccionar ante condiciones fisiológicas, se hace necesaria la búsqueda de soluciones donde la ingeniería de tejidos aparece como una opción para restaurar, mantener o mejorar la función mediante la creación de sustitutos biológicos que incluyan células cultivadas en matrices tridimensionales, en un medio de cultivo suplementado con factores de crecimiento. En este artículo se realiza una revisión bibliográfica de los conceptos básicos que abarca la ingeniería de tejido óseo.
PALABRAS CLAVE: Ingeniería de tejidos; matrices tridimensionales; factores de crecimiento; fuentes celulares.
ABSTRACT
Usually bone tissue loss caused by trauma, osteonecrosis, and tumors has been treated using autograft, allograft, xenograft, and implantation of substitute materials. Each of these treatments has significant limitations, like availability of sufficient donor tissue, disease transmission, donor site morbidity, and inability of materials to remodel and react against physiological conditions. For all these reasons there is a need for alternative bone replacement procedures. Tissue Engineering aims to satisfy this need by the development of bone substitutes using different cell types, three-dimensional matrixes (scaffolds), in a medium supplemented with growth factors. The present review is focused in Bone Tissue Engineering and its most important aspects.
KEY WORDS: Tissue engineering; scaffolds; growth factors; cells.
INTRODUCCIÓN
El daño total o parcial de tejido y la pérdida de la función de un órgano se encuentran entre los problemas más graves y costosos de la salud humana. Inicialmente, esos problemas se han abordado mediante el trasplante de órganos y tejidos alogénicos, sin embargo, esta opción se ve limitada por la baja disponibilidad de donantes [1]. Como consecuencia, cada año muere un gran número de pacientes en listas de espera y, más grave aun, muchos otros no llegan siquiera a integrarlas [2, 3].
La creciente necesidad de órganos ha llevado a los investigadores a plantear la posibilidad de utilizar células y materiales de diversa naturaleza para la reconstrucción de órganos y tejidos, para dar así nacimiento a una disciplina conocida hoy como Ingeniería de Tejidos (IT) [4], la cual se define como el uso de los principios y métodos de la ingeniería, la biología y la bioquímica orientados a la comprensión de la estructura y la función de los tejidos normales y patológicos de los mamíferos, y el consecuente desarrollo de sustitutos biológicos para restaurar, mantener o mejorar su función [5].
En vista de los resultados prometedores reportados en la literatura y de la necesidad inminente de terapias que ayuden a la recuperación de lesiones en el tejido óseo causadas por trauma, osteonecrosis, tumores y enfermedades congénitas y degenerativas [6], se considera de gran importancia realizar una revisión de los conceptos básicos de esta rama de la IT.
1. TERAPIAS CONVENCIONALES
Tradicionalmente los defectos óseos se han tratado implantando tejidos autólogos, alogénicos o xenogénicos o implantando materiales sustitutos [6] en otros casos.
1.1 Autoinjertos. La estrategia más usada durante años para solucionar problemas óseos ha sido la implantación de injertos autólogos, que involucran la toma de un fragmento de hueso del paciente y su posterior trasplante a otra parte de él [7, 8]. Las principales características que lo convierten en el tratamiento ideal son sus propiedades osteoconductivas, osteoinductivas y osteogénicas. Osteoconductivas, porque proveen una matriz en la cual las células óseas pueden proliferar. Osteoinductivas, ya que inducen la proliferación de células indiferenciadas y su diferenciación a osteoblastos (es decir, el cambio de fenotipo de un estado primitivo a otro tipo de células que cumplan funciones especializadas); además, proveen factores osteoconductivos esenciales para la regeneración ósea. Osteogénicas, dado que son un depósito de células que tienen la capacidad de formar nuevo hueso [9]. Aunque los autoinjertos presentan buenos porcentajes de éxito y evitan problemas inmunológicos [8], en muchos casos no es posible su uso, debido ante todo a la cantidad limitada de tejido que puede ser tomada y a la morbilidad en el sitio de extracción [10-12].
1.2 Aloinjertos. Los aloinjertos implican la toma y procesamiento del hueso de un cadáver y luego su transplante al paciente. Este tipo de injerto es acelular y presenta resultados menos positivos que los autoinjertos, ya que su tasa de incorporación es menor, debido a la ausencia de células osteoprogenitoras; además, puede causar una reacción inmune y transmitir patógenos del donante al hospedero [8, 11, 13].
1.3 Xenoinjertos. Los xenoinjertos representan una pequeña proporción de las terapias para reemplazo óseo y consisten en la utilización de fragmentos de hueso obtenidos de animales de diferente especie. En la actualidad se trabaja en la obtención de animales genéticamente modificados, sin embargo, esta opción aún se encuentra en su etapa experimental [8].
1.4 Materiales. Existen implantes de materiales que no tienen su origen en seres vivos, como metales, plásticos y cerámicos. Éstos presentan varias desventajas, ya que están sujetos a la fatiga, fractura, toxicidad y desgaste; por lo demás, no se remodelan con el tiempo. Por ejemplo, un implante metálico no crece con el paciente y no puede cambiar su forma en respuesta a las cargas a las que es sometido. También es común que se presenten problemas de integración del implante con los tejidos adyacentes, puesto que no pueden adherirse a éste de forma correcta y de esta manera se crean deficiencias de tipo mecánico [10].
2. PILARES DE LA INGENIERÍA DE TEJIDO ÓSEO (ITO)
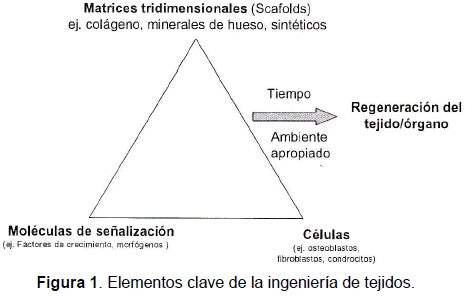
A causa de obstáculos como la escasez de donantes, la transmisión de enfermedades, la morbilidad del sitio de extracción y la incapacidad de los materiales para remodelarse y reaccionar ante condiciones fisiológicas, ninguno de los tratamientos convencionales ha podido suplir todas las necesidades a la hora de tratar problemas relacionados con la pérdida o deterioro del tejido óseo; por lo tanto, se hace necesaria la búsqueda de soluciones alternas [9, 13, 14]. Para enfrentar estas dificultades nace la IT como una opción para restaurar, mantener o mejorar la función de un órgano o tejido, a partir de la manipulación de las matrices tridimensionales (scaffolds), las células y los factores de crecimiento y diferenciación [1, 4, 15, 16] (véase figura1).
En un experimento de IT confluyen tres elementos fundamentales: las matrices tridimensionales, las moléculas de señalización y los diferentes tipos de células, en un ambiente físico-químico apropiado que permita la regeneración del tejido u órgano.
2.1 Matrices tridimensionales. Son dispositivos que proporcionan a las células el apoyo necesario para su proliferación y el mantenimiento de sus funciones diferenciadas y las señales biológicas requeridas para la conservación de la expresión génica específica y, además, definen la arquitectura del tejido [17]. Las células interactúan con estos dispositivos de manera activa en el proceso de regeneración del tejido, lo cual induce la liberación de factores de diferenciación y crecimiento, mientras que sintetizan su propia matriz extracelular (MEC), que proporciona un ambiente y arquitectura específicos del tejido, y sirve como reservorio de agua, nutrientes, citocinas y factores de crecimiento, entre otros [1, 18, 19, 20].
Las matrices tridimensionales para la ITO deben satisfacer ciertos criterios:
- Biocompatibilidad. Esto es, que permitan la integración adecuada al tejido hospedero sin presentar efectos tóxicos (genotóxicos o citotóxicos) o causar respuesta inmune;
- Porosidad. Deben tener poros abiertos e interconectados, necesarios para la difusión de nutrientes y gases y para la remoción de desechos metabólicos como resultado de la actividad celular, lo cual es fundamental en el hueso, debido a sus características metabólicas, ya que se esperan altas tasas de transferencia de masa, incluso cuando se realizan procesos in vitro [10];
- Tamaño del poro. El tamaño ideal del poro para la ITO varía entre 200 y 900 μ m [24];
- Propiedades de la superficie. Tanto las químicas como topográficas pueden controlar y afectar la adhesión y proliferación celular [27]; las propiedades químicas están relacionadas con la habilidad de las células para adherirse al material. Las propiedades topográficas son fundamentales para la osteoconducción, que es el proceso mediante el cual las células osteogénicas migran a la superficie de la matriz tridimensional a través de un coágulo de fibrina, que se establece después de implantado el material [29];
- Osteoinductividad. Es el proceso mediante el cual las células madre y osteoprogenitoras son reclutadas en el sitio de regeneración ósea y estimuladas para diferenciarse hacia la línea osteogénica [10];
- Propiedades mecánicas. Depende del lugar de implantación y de las fuerzas mecánicas a las que se verá expuesto el implante;
- Biodegradabilidad. Para la fabricación de las matrices se deben utilizar materiales que tengan tasas de resorción que igualen a las de formación ósea, de tal manera que, para cuando la lesión esté totalmente regenerada, la matriz tridimensional se haya degradado totalmente [2, 9, 10];
- Material radiolúcido, Es preferible a la hora de diferenciar radiográficamente el nuevo hueso del material implantado [9].
En la ultima década, se ha reportado la fabricación de matrices porosas mediante diferentes técnicas, entre las que se destacan: gas foaming [21], solvent casting/particulate leaching [22], rapid prototyping [3] y H2O2 foaming [23], que permiten el procesamiento de materiales metálicos, cerámicos (hidroxiapatita, fosfato tricálcico) y poliméricos, de origen natural (colágeno, ácido hilurónico, fibrinógeno, quitosan) o sintético (policarbonatos, polímeros de ácido poliláctico (PLA), ácido poliglicólico (PGA) [10, 26].
De acuerdo con lo anterior, el reto de la ingeniería del tejido óseo es diseñar matrices tridimensionales capaces de imitar las propiedades naturales del hueso, que proporcionan una ayuda temporal para la regeneración del tejido, y balancear la degradación y la pérdida de las propiedades mecánicas con el crecimiento y la formación del hueso. Si se optimizan estos aspectos, podríamos esperar que las alternativas sintéticas simulen de manera precisa las propiedades del hueso natural [25].
El uso de matrices con las cuales se puedan controlar las funciones de las células osteoblásticas se encuentra todavía en sus primeras etapas; se espera que la expansión de este campo permita desarrollar nuevas terapias y tecnologías para la reparación y regeneración del tejido óseo.
2.2 Células. Las células ideales para la IT deben ser fáciles de obtener y de expandir, conservar el fenotipo, mantener su función y ser multipotenciales para diferenciarse o transdiferenciarse a una variedad de células especializadas, específicas de tejidos u órganos y no deben generar respuestas inmunes [26]. Lo anterior ha despertado un gran interés por las células madre, que se pueden replicar como células indiferenciadas que tienen la capacidad de diferenciarse en diferentes linajes de tejidos; en este sentido, las células madre mesenquimales (mesenchymal stem cells, MSC), que muestran un fenotipo estable y permanecen en monocapa, han sido utilizadas con mayor frecuencia en ITO, tendón, cartílago y músculo, y pueden obtenerse a partir de tejido adiposo o médula ósea [28, 29] (ver figura 2). En la figura 2 se muestra la diferenciación de los diferentes linajes que se generan a partir de las células madre mesenquimales.
Dos de las clases de células madre más estudiadas hasta el momento son las de origen embrionario (botón embrionario) y adulto (médula ósea y tejido adiposo, entre otros). Las células madre embrionarias tienen el potencial de diferenciarse en cualquier tipo de tejido y de manera natural no son inmunogénicas [30], pero a pesar de las ventajas que presentan, su utilización se ve muy limitada por los problemas de tipo ético y metodológico que las rodean, además aún no se conocen los mecanismos particulares para su diferenciación. Las células madre de los individuos adultos han mostrado la capacidad de formar algunos tipos de tejidos y actualmente es la fuente celular más utilizada en la ITO [31], ya que su obtención es relativamente fácil y pueden ser encontradas en la médula ósea y el tejido adiposo.
2.3 Factores de crecimiento. La información sobre ITO está creciendo de forma exponencial; los nuevos conocimientos sobre el desarrollo embrionario del hueso han llevado al descubrimiento de factores que regulan la diferenciación y la proliferación celulares. Con la culminación de la secuenciación del genoma humano y el uso de técnicas modernas de laboratorio, como la hibiridización in situ, reacción en cadena de la polimerasa de cDNA en tiempo real (RT-PCR) y el uso de los anticuerpos monoclonales, entre otras, ha sido posible identificar varias moléculas de señalización involucradas en la proliferación y diferenciación celulares y la morfogénesis del tejido óseo durante la embriogénesis, en el crecimiento postnatal y en la edad adulta. Los factores de crecimiento son moléculas de señalización que pueden actuar como mitógenos promoviendo la proliferación de ciertos tipos de células o como morfógenos induciendo el cambio en el fenotipo de las células blanco.
Los factores de crecimiento más relacionados con la osteogénesis son: las proteínas morfogénicas óseas (bone morphogenetic protein BMP), el factor insulinoide de crecimiento (insulin-like growth factor IGF), el factor transformante del crecimiento de tipo b (transforming growth factor beta TGFb), el factor de crecimiento derivado de plaquetas (platelet derived growth factor PDGF) y el factor de crecimiento de fibroblastos (fibroblast growth factor FGF) [32].
3. ESTRATEGIAS DE LA INGENIERÍA DE TEJIDO ÓSEO (ITO)
Uno de los métodos más utilizados en la ITO comprende el cultivo de células en matrices tridimensionales biodegradables altamente porosas, tratadas con moléculas de señalización, que después de ser implantadas sobre el defecto se espera que induzcan y dirijan el crecimiento del nuevo tejido. Las células adheridas a la matriz deben proliferar, diferenciarse y organizarse en un tejido normal, mientras que la matriz, según el material utilizado, se metaboliza o degrada [33]. Aunque con esta estrategia se han obtenido buenos resultados, también se encuentran variaciones, dependiendo de la necesidad; por ejemplo, la inyección directa de células o de moléculas de señalización en el sitio del defecto cuando el tejido dañado está confinado a una pequeña región [34].
A la hora de elegir la estrategia con la que se planea regenerar el tejido afectado, es necesario tener en cuenta que el diseño del hueso está dirigido en última instancia por las redes vasculares adyacentes, por las cargas funcionales a las que se verá sometido y el estado clínico del paciente (la edad, el sexo, las condiciones sistémicas, los hábitos e implantes anatómicos) [35]. De esta manera es posible seleccionar el tipo de materiales (matrices tridimensionales, fuente de células y factores de crecimiento) que se utilizarán y sus características. Ello implica un proceso de manufactura que va desde la construcción de la estructura tridimensional hasta el cultivo de las células, que debe realizarse en condiciones reguladas y fáciles de monitorizar y documentar durante todas las etapas del proceso [3].
La fabricación de tejido mediante la ITO involucra casi siempre una etapa in vitro, que permite examinar el material mientras se va formando y admite la realización de controles específicos antes de la implantación, pero una desventaja grande es la ausencia de un ambiente fisiológico y mecánico que someta a cargas el tejido en construcción, debido a que las fuerzas mecánicas sirven como reguladores de la función celular y pueden influenciar profundamente la arquitectura del tejido en formación [33]. Debido a lo anterior, y buscando mimetizar las condiciones de los tejidos in vivo se han estado utilizando biorreactores, que aumentan la transferencia de nutrientes, gases, metabolitos y moléculas reguladoras, influyendo en el tamaño y la estructura del tejido que se formará [36, 37].
CONCLUSIONES
La IT se enfrenta a grandes desafíos, que de ser superados, le permitirán posicionarse como la opción más viable para reparar, mantener y sustituir tejidos dañados. Por lo tanto, es fundamental unir todos los esfuerzos para optimizar la selección de materiales adecuados y los procesos, y consolidar una base apropiada de conocimientos acerca de la ITO que permita encontrar una combinación adecuada de matriz, células y moléculas de señalización para cada caso clínico; asegurar una angiogénesis oportuna; ingeniarse nuevos biomateriales que se degraden de una manera confiable y eviten el rechazo inmunológico; crear fuentes seguras de células osteogénicas; desarrollar sistemas de fabricación avanzados mediante los cuales se puedan producir matrices tridimensionales complejas con distribución espacial controlada de materiales, microestructuras, factores de crecimiento y células; comprender la distribución espacial y temporal de las células y de los factores del crecimiento requeridos para la osteogénesis, conforme a los estados particulares de la enfermedad. Para alcanzar esto se requerirán herramientas experimentales sofisticadas para el análisis, incluyendo modelos in vitro más realistas, mejores formas de adquisición e imágenes no invasivas in vivo y modelos computacionales que sean capaces de procesar esa gran cantidad de información.
REFERENCIAS
[1] LANGER R. and VACANTI J. P. Tissue engineering. Science 1993 May 14; 260 (5110): 920-926. [ Links ]
[2] FALKE G. F. y ATALA A. Reconstrucción de tejidos y órganos utilizando ingeniería tisular. Arch Argent Pediatr 2000; 98(2):103-105. [ Links ]
[3] YANG S.; LEONG K. F.; DU Z. and CHUA C. K. The design of scaffolds for use in tissue engineering. Part II. Rapid prototyping techniques. Tissue Eng 2002 February; 8(1):1-11. [ Links ]
[4] HARDINGHAM T.; TEW S. and MURDOCH A. Tissue engineering: chondrocytes and cartilage. Arthritis Res 2002; 4 (Suppl 3):S63-S68. [ Links ]
[5] SKALAK R. and FOX C. F. Tissue engineering. Granlibakken, Lake Tahoe: Proc workshop; New York: Liss; 1988. [ Links ]
[6] BRADDOCK M.; HOUSTON P.; CAMPBELL C. and ASHCROFT P. Born again bone: tissue engineering for bone repair. News Physiol Sci 2001; 16:208-213. [ Links ]
[7] RAMOSHEBI L. N.; MATSABA T. N.; TEARE J.; RENTON L.; PATTON J. and RIPAMONTI U. Tissue engineering: TGF [-beta] superfamily members and delivery systems in bone regeneration. Expert Rev Mol Med 2002; 4:1-11. [ Links ]
[8] FODOR W. L. Tissue engineering and cell based therapies, from the bench to the clinic: the potential to replace, repair and regenerate. Reprod Biol Endocrinol 2003 November 13; 1(1):102. [ Links ]
[9] LOGEART-AVRAMOGLOU D.; ANAGNOSTOU F.; BIZIOS R. and PETITE H. Engineering bone: challenges and obstacles. J Cell Mol Med 2005 January; 9(1):72-84. [ Links ]
[10] SALGADO A. J.; COUTINHO O. P. and REIS R. L. Bone tissue engineering: state of the art and future trends. Macromol Biosci 2004 August 9; 4(8):743-65. [ Links ]
[11] SPITZER R. S.; PERKA C.; LINDENHAYN K. and ZIPPEL H. Matrix engineering for osteogenic differentiation of rabbit periosteal cells using alpha-tricalcium phosphate particles in a three-dimensional fibrin culture. J Biomed Mater Res 2002 March 15; 59(4):690-696. [ Links ]
[12] SIMON C. G. junior; KHATRI C. A.; WIGHT S. A. and WANG F. W. Preliminary report on the biocompatibility of a moldable, resorbable, composite bone graft consisting of calcium phosphate cement and poly(lactide-co-glycolide) microspheres. J Orthop Res 2002 May; 20(3):473-482. [ Links ]
[13] LAURENCIN C. T.; ATTAWIA M. A.; ELGENDY H. E. and HERBERT K. M. Tissue engineered bone-regeneration using degradable polymers: the formation of mineralized matrices. Bone 1996 July; 19(1 Suppl):93S-99S. [ Links ]
[14] OAKES B. W. Orthopaedic tissue engineering: from laboratory to the clinic. Med J Aust 2004; 180 (5 Suppl): S35-S38. [ Links ]
[15] BONASSAR L. J. and VACANTI C. A. Tissue engineering: the first decade and beyond. J Cell Biochem Suppl 1998; 30-31:297-303.:297-303. [ Links ]
[16] RIPAMONTI U.; VAN DEN HEEVER B.; CROOKS J.; TUCKER M. M.; SAMPATH T. K.; RUEGER D. C. and REDDI A.H. Long-term evaluation of bone formation by osteogenic protein 1 in the baboon and relative efficacy of bone-derived bone morphogenetic proteins delivered by irradiated xenogeneic collagenous matrices. J Bone Miner Res 2000 September; 15(9):1798-1809. [ Links ]
[17] KIM B. S.; BAEZ C. E. and ATALA, A. Biomaterials for tissue engineering. World Journal of Urology. Vol. 18, No.1 (Feb 2000), p. 2-9. [ Links ]
[18] LAURENCIN C. T.; AMBROSIO A. M. A.; BORDEN M. D. and COOPER J. A. Junior. Tissue engineering: orthopedic applications. Annu Rev Biomed Eng 1999; 1:19-46. [ Links ]
[19] KUBOKI Y.; TAKITA H.; KOBAYASHI D.; TSURUGA E.; INOUE M.; MURATA M.; NAGAI N.; DOHI Y. and OHGUSHI H. BMP-induced osteogenesis on the surface of hydroxyapatite with geometrically feasible and nonfeasible structures: topology of osteogenesis. J Biomed Mater Res 1998 February; 39(2):190-199. [ Links ]
[20] AGRAWAL C. M. and RAY R. B. Biodegradable polymeric scaffolds for musculoskeletal tissue engineering. J Biomed Mater Res 2001 May; 55(2):141-150. [ Links ]
[21] HARRIS L. D.; KIM B. S. and MOONEY D. J. Open pore biodegradable matrices formed with gas foaming. J Biomed Mater Res 1998 December 5; 42(3):396-402. [ Links ]
[22] LIN H. R.; KUO C. J.; YANG C. Y. et al. Preparation of macroporous biodegradable PLGA scaffolds for cell attachment with the use of mixed salts as porogen additives. J Biomed Mater Res 2002; 63(3):271-279. [ Links ]
[23] ALMIRALL A.; LARRECQ G.; DELGADO J. A.; MARTÍNEZ S.; PLANELL J. A. and GINEBRA M. P. Fabrication of low temperature macroporous hydroxyapatite scaffolds by foaming and hydrolysis of an alpha-TCP paste. Biomaterials 2004 August; 25(17):3671-3680. [ Links ]
[24] SHIEH S. J. and VACANTI J. P. State-of-the-art tissue engineering: from tissue engineering to organ building. Surgery 2005 January; 137(1):1-7. [ Links ]
[25] HUTMACHER D. W. Scaffolds in tissue engineering bone and cartilage. Biomaterials. Vol 21, (2000); p. 2529-2543. [ Links ]
[26] YANG S.; LEONG K. F.; DU Z. and CHUA C. K. The design of scaffolds for use in tissue engineering. Part I. Traditional factors. Tissue Eng 2001 December; 7(6):679-89. [ Links ]
[27] CASSINELLI C.; MORRA M. and BRUZZONE G. Surface chemistry effects of topographic modification of titanium dental implant surfaces: 2. In vitro experiments. Int J Oral Maxillofac Implants 2003 January; 18(1):46-52. [ Links ]
[28] PITTENGER M. F.; MACKAY A. M.; BECK S. C.; JAISWAL R. K.; DOUGLAS R.; MOSCA J. D.; MOORMAN M. A.; SIMONETTI D. W.; CRAIG S. and MARSHAK D. R. Multilineage potential of adult human mesenchymal stem cells. Science 1999 April 2; 284(5411):143-147. [ Links ]
[29] MAUNEY J. R.; VOLLOCH V. and KAPLAN D. L. Role of adult mesenchymal stem cells in bone tissue engineering applications: current status and future prospects. Tissue Eng 2005 May; 11(5-6):787-802. [ Links ]
[30] LANZA R. P.; LANGER R. and VACANTI J. P. Principles of tissue engineering. 2 ed. San Diego: Academic Press, 2000. [ Links ]
[31] BIANCO P. and ROBEY P. G. Stem cells in tissue engineering. Nature 2001 November 1; 414(6859):118-121. [ Links ]
[32] SCHILEPHAKE H. Bone growth factors in maxillofacial skeletal reconstruction. Int J Oral Maxillofac Surg 2002 October; 31(5):469-484. [ Links ]
[33] LYNCH S. E.; GENCO R. J. and MARX R. E. Tissue Engineering: Application in maxillofacial surgery and periodontics. China: 1999. [ Links ]
[34] DAVIES J. E. Tissue Engineering. Hong Kong: 2000. [ Links ]
[35] ORBAN J. M.; MARRA K. G. and HOLLINGER J. O. Composition options for tissue-engineered bone. Tissue Eng 2002 August; 8(4):529-539. [ Links ]
[36] VUNJAK-NOVAKOVIC G.; MEINEL L.; ALTMAN G. and KAPLAN D. Bioreactor cultivation of osteochondral grafts. Orthod Craniofac Res 2005 August; 8(3):209-218. [ Links ]
[37] MEINEL L.; KARAGEORGIOU V.; FAJARDO R.; SNYDER B.; SHINDE-PATIL V.; ZICHNER L.; KAPLAN D. L.; LANGER R. and VUNJAR-NOVAKOVIC G. Bone tissue engineering using human mesenchymal stem cells: effects of scaffold material and medium flow. Ann Biomed Eng 2004 January; 32(1):112-122. [ Links ]