Introducción
De acuerdo con los datos de la Organización Mundial de la Salud (OMS), alrededor de mil millones de adultos tienen actualmente sobrepeso y otros 475 millones presentan obesidad. Se calcula que cada año fallecen por lo menos 2.8 millones de personas adultas por enfermedades relacionadas con la obesidad (OMS, 2013). En México, para el año 2012 la prevalencia de sobrepeso y obesidad (S y O) en población adulta mayor de 20 años fue de 71.3%, 69.4% para hombres y 73.0% para mujeres (Barquera, Campos-Nonato, Hernández-Barrera, Pedroza-Tobías, & Rivera-Dommarco, 2013). En el estado de San Luis Potosí, México, en el año de 2006 el 71.4% de mujeres y 58.4% de hombres mayores de 20 años presentaron S y O, con mayor prevalencia en las zonas urbanas. Los aumentos en las prevalencias de obesidad en México se encuentran entre los más rápidos documentados en el plano mundial, Instituto Nacional de Salud Pública (INSP 2012).
Los niveles actuales de S y O en la población mexicana representan una amenaza a la sustentabilidad del sistema de salud, por su asociación con las enfermedades no transmisibles y por el uso de recursos especializados y de mayor tecnología (INSP, 2012).
La obesidad es el resultado de la interacción de algunos factores de predisposición (genotipos) con otros factores de riesgo (Calleja, 2010), como disminución del grado de actividad física (Cabrera, Damiani, Chiong, Quintero, & Fernández, 1996), la pobreza, que propicia el consumo de productos altos en calorías, pues son económicos y de fácil acceso (Braguinski, 2002), y el ambiente familiar, que en ocasiones contribuye al desarrollo de estilos de vida poco saludables (Troncoso, Astudillo, & Troncoso, 2011).
La obesidad es más frecuente en mujeres adultas (Aguilar-Ye et al., 2010; Cabello & Ávila, 2009), especialmente si tienen un bajo nivel de escolaridad, bajos ingresos y han pasado por embarazos, menopausia, tratamientos hormonales o desnutrición durante la niñez (Morales, 2010).
La Norma Oficial Mexicana (NOM) considera que un IMC de 25.0 a 26.9 corresponde a sobrepeso y como obesidad un IMC mayor de 27 (Diario Oficial de la Federación, DOF, 2010).
Los indicadores biológicos más utilizados para evaluar la obesidad son los niveles de glucosa, colesterol y triglicéridos (Burrows, Gattas, Leiva, Barrera, & Burgueño, 2001). Las mediciones antropométricas involucran el peso, la estatura y la circunferencia de cintura (Kauffer-Horwitz, Tavano-Colaizzi, & Ávila-Rosas, 2007).
La NOM 2010 señala que el tratamiento integral del S y O deberá incluir tratamiento médico, nutricional, psicológico, regímenes de actividad física y, en caso necesario, intervenciones quirúrgicas. Sin embargo, pese al esfuerzo y costo que se han invertido en México para controlar este problema, no se ha tenido mucho éxito, sobre todo porque la implementación de los programas de salud, en general, es muy deficiente; además, según la OMS (2010), hasta el 50% de las personas con S y O tienen grandes dificultades para adherirse adecuadamente a su tratamiento.
La adherencia terapéutica es "el grado en que el comportamiento de una persona para tomar el medicamento, seguir un régimen alimentario y ejecutar cambios del modo de vida se corresponde con las recomendaciones acordadas con un prestador de asistencia sanitaria" (OMS, 2004, p. 3). En el presente trabajo también se involucran cambios en pensamientos, actitudes, y perspectivas en relación con el sobrepeso y la obesidad.
Se han implementado distintas estrategias para ayudar a las personas con sobrepeso u obesidad a disminuir su peso. Por ejemplo, Munsch et al. (2007), aplicaron la terapia cognitivo-conductual (TCC), encontrando que la TCC produce una disminución rápida de la frecuencia de atracones. Casas, Salvador y Viñals (2008) implementaron un programa de seis meses de intervención individual y grupal de TCC y dietética. Encontraron que la combinación de apoyo médico, psicológico, educación alimentaria y promoción del ejercicio físico es una estrategia útil para el control de peso. Miguel et al., (2012), aplicaron una dieta hipocalórica y ejercicio durante un año, y encontraron que se mejoraron los índices de presión, triglicéridos y colesterol, pero no se logró reducir el peso. Flores-Gómez, Bacardí-Gascón, Armendáriz-Anguiano, Pérez-Morales y Jiménez-Cruz (2012), mostraron que la terapia de soporte social puede ser un método eficaz para la pérdida de peso. Aguilar-Martínez et al. (2014), mostraron la efectividad del uso de los celulares para la pérdida o el control de peso, dependiendo del uso del software.
Marcos, Rodríguez, Pérez y Caballero (2009), concluyeron que la combinación de dieta, ejercicio y terapia conductual es más eficaz que los componentes individuales aislados para lograr una pérdida de peso sostenida. Así, las terapias cognitivo-conductuales se han convertido en un componente estándar en el tratamiento, ya que proporcionan una metodología para modificar hábitos nutricionales y de actividad física (Berry et al., 2004).
Otra estrategia que parece funcionar es la psicoeducación, definida por Correas y García (2007, p. 60) como «la provisión de información didáctica acerca de la naturaleza de un trastorno con el propósito de lograr un cambio de conducta en el receptor de dicha información». Así, el trabajo psicoeducativo tiene dos elementos fundamentales: a) los conocimientos sobre la enfermedad, los cuales son ordenados, sistematizados y presentados de manera clara, creativa, ágil y oportuna; y b) la aplicación de este conocimiento en comportamientos o competencias encaminadas a lograr la adaptación y a mejorar la calidad de vida de la persona y de su familia (Díaz, González, & Varela, 2001).
En general, la psicoeducación se trabaja de forma grupal dado que propicia en el participante que se identifique con sus compañeros, comparta información, pueda reconocer que su problema no es el único y observe el progreso de los demás en su proceso de recuperación, todo ello mejora sus expectativas. Otro factor es que el profesional de la salud debe dar la información lo más clara posible, por medio de ejercicios prácticos que fomenten la participación de los usuarios mediante el reforzamiento de sus opiniones personales (Sobrino y Rodríguez, 2008).
García et al. (2011), señalan que la psicoeducación tiene mayor eficacia con el paso de los años debido a que se aprende a aprender. Además, como en todo proceso educativo grupal, gracias al intercambio de experiencias se aborda, transforma y construye el conocimiento, elaborándolo desde un pensamiento en la realidad que permite una conciencia crítica y responsable de sus participantes (Mercado & Torres, 2000).
En el caso del tratamiento de la obesidad, los objetivos de la psicoeducación son disminuir la ingesta de comida poco sana y estimular el gasto energético a través de técnicas para modificar hábitos, con base en el desarrollo de habilidades para el manejo de estrés, el control de estímulos, la solución de problemas y la reestructuración cognitiva (Villarreal, Garza, Gutiérrez, Méndez, & Ramírez, 2012).
A partir de la información presentada anteriormente, en el presente estudio se plantea como objetivo general determinar la efectividad de una intervención psicoeducativa combinada con estrategias cognitivo-conductuales para incrementar la adherencia terapéutica en mujeres con obesidad. Los objetivos particulares son: aumentar la adherencia terapéutica de estas mujeres, evaluada en términos de cambios en pensamientos, actitudes, y perspectivas en relación con el sobrepeso y la obesidad y aumentar su adherencia terapéutica, evaluada en términos de cambios en valores antropométricos y algunos indicadores biológicos (niveles de glucosa, colesterol y triglicéridos).
Método
Tipo de investigación y diseño
Se realizó un estudio cuantitativo cuasi-experimental con grupo control (GC) y grupo experimental (GE). Se hizo una evaluación inicial (pre), con el grupo experimental se realizó una intervención psicoeducativa, misma que se realizó una vez a la semana durante 12 sesiones, en un lapso de cuatro meses y posteriormente se hizo otra evaluación. El GC no participó en la intervención.
Participantes
Se trabajó con un grupo de mujeres con obesidad que asistían a tratamiento médico para bajar de peso en las Unidades de Especialidades Médicas (UNEME), donde se prestan servicios de prevención y seguimiento de obesidad y sobrepeso, entre otras enfermedades (Servicios de Salud en San Luis Potosí, 2014). Aceptaron participar solamente ocho mujeres en el grupo de intervención y otras ocho en el GC, a estas últimas se buscó igualarlas con el GC en cuanto a las variables de edad y peso. Todas las participantes asistían a los grupos de zumba (organizados por las UNEME).
Los criterios de inclusión fueron: edad de 18 a 50 años, IMC mayor a 27.0, asistencia a consultas médicas en UNEME, mantener tratamiento médico para bajar de peso, asistencia al grupo de zumba de UNEME y aceptación voluntaria de su participación. Los criterios de exclusión fueron: mujeres embarazadas y mujeres no registradas en UNEME y que la obesidad fuera consecuencia de comorbilidades o provocada por la toma de medicamentos.
El protocolo de investigación se sometió a dictamen por parte de la Secretaría de Salud de San Luis Potosí. Una vez dictaminado de manera favorable, a todas las pacientes se les explicó en qué consistía la investigación, cuál sería su participación, la confidencialidad de los datos y resultados, la ausencia de peligro que entrañaba la intervención, su posibilidad de renunciar al estudio cuando lo creyeran conveniente y se les pidió que firmaran su consentimiento.
Instrumentos
Para evaluar la adherencia terapéutica se utilizaron las siguientes medidas e instrumentos:
Registro del IMC y la CC, además de los valores de algunos indicadores biológicos: glucosa, colesterol y triglicéridos.
Aplicación de una entrevista semiestructurada, diseñada ex profeso por los autores, para obtener datos como edad, número de hijos, actividad física e intereses y creencias referentes al peso, entre otros.
Aplicación del Cuestionario de Sobreingesta alimentaria OQ-2007 de O'Donnell y Warren (2007), para la medición de pensamientos, actitudes, y perspectivas en relación a la obesidad. Este instrumento está integrado por 80 reactivos en escala tipo Likert que se aplican de manera individual (sus posibilidades de respuesta que van de 0= nada a 4= muchísimo). En México, se conforma por 11 escalas: una llamada Defensividad (DEF); seis escalas para hábitos y actitudes: Sobreingesta alimentaria (SOB), Subingesta alimentaria (SUB), Antojos alimentarios (ANT), Expectativas con comer (EXP), Racionalizaciones (RAC) y Motivación para bajar de peso (MOT), y las últimas escalas indagan variables relacionadas con hábitos generales y funcionamiento psicosocial: Hábitos de salud (SAL), Imagen corporal (COR), Aislamiento social (AIS), y Alteraciones afectivas (AFE). La consistencia interna del OQ-2007 calculada mediante el alfa de Cronbach es de 0.82 (Meza & Moral, 2012). Los mismos autores encontraron una apropiada validez factorial del instrumento.
Procedimientos
Se realizó la gestión ante las autoridades de salud correspondientes, quienes asignaron una de las UNEME. Se presentó el proyecto ante el personal de esta institución quien convocó a la población mediante una plática informativa sobre la investigación y el contenido de la intervención psicoeducativa. Una vez que se inscribieron las interesadas, se procedió a la firma del consentimiento informado.
En la primera fase de la investigación se realizó el análisis de expedientes con la finalidad de registrar los indicadores biológicos más recientes; después, se realizó la entrevista semi-estructurada a las mujeres con obesidad interesadas en participar. Posteriormente, se aplicó el OQ-2007 de manera individual.
Las mediciones antropométricas y los indicadores biológicos fueron evaluados por la trabajadora social y la enfermera de la UNEMES, quienes establecieron fechas para realizar las mediciones individuales en el pre y el pos Para las mediciones antropológicas se utilizaron los siguientes instrumentos: báscula de piso marca SECA con estadímetro y cinta de fibra metálica de 205 cm marca SECA. Para los indicadores biológicos: pruebas CODAC-111 con extracción de sangre y depósito en tubo rojo de 6 ml y tubo morado 4 ml, marcas BD Vacutainer.
Estrategias de análisis
El análisis se realizó con el programa estadístico R 3.2.0 (Ihaka & Gentleman, 1996) estableciéndose un nivel de confianza del 95%., el cual se mantuvo constante a través de comparaciones múltiples mediante la corrección de Bonferroni. Se evaluó la normalidad con la prueba de Shapiro Wilk y la homogeneidad de varianzas de los residuales mediante la prueba de Brown-Forsythe (Heiberger & Holland, 2004). Se compararon las medias mediante la t de Welch, la U de Mann-Whitney, o un análisis robusto dependiendo de que los residuales se distribuyeran o no de forma normal y tuvieran homogeneidad de varianzas (Erceg-Hurn & Mirosevich, 2008).
Los resultados de las participantes se sometieron a las siguientes comparaciones estadísticas: GC-GE en el Pre, Pre-Pos del GC y Pre-Pos del GE.
Consideraciones éticas
Los autores declaran que en la presente investigación no se realizó ningún procedimiento que pusiera en riesgo la integridad de los participantes.
Descripción de la intervención
La intervención psicoeducativa tuvo una duración de cuatro meses, con un total de 12 sesiones de noventa minutos cada una. Se trabajaron las siguientes temáticas: estilos de vida saludables, causas de la enfermedad, identificación de redes sociales de apoyo, estrategias de adherencia terapéutica y control de peso, autocuidado y automonitoreo, mitos y creencias sobre la obesidad, la obesidad y el ser mujer, y familia y obesidad. Se utilizaron técnicas cognitivo-conductuales como: reestructuración cognitiva, asertividad, solución de problemas, autocontrol y relajación. Se había programado una sesión con familiares de las participantes, pero se tuvo que cancelar por falta de participación. De inicio a final de la intervención se registró la asistencia de las participantes de ambos grupos a sus clases de Zumba. Se llevó un diario de campo, en el que se registraron los pormenores de las sesiones.
Resultados
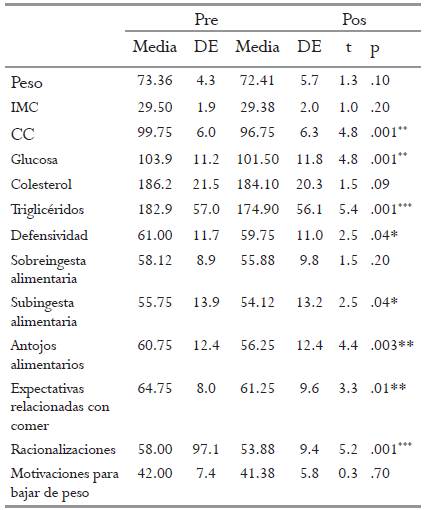
Se hicieron comparaciones entre el GC y GE en la evaluación inicial para determinar si eran comparables. Se observó que no hubo diferencias significativas en cuanto a la edad (GC= 36.7; GE= 36.1), el número de hijos (GC= 2; GE= 1.7), peso, IMC y CC (los valores de estas variables aparecen en las tablas 1 y 2); hubo diferencias significativas en los indicadores biológicos en cuanto a colesterol y triglicéridos (estos valores también aparecen en las tablas 1 y 2). En cuanto al OQ-2007, en todas las subescalas los puntajes son parecidos, sin ninguna diferencia significativa. En relación con los resultados de la entrevista, se encontró que GE y GC son homogéneos, pues con excepción del peso máximo alcanzado (GC= 76.8; GE= 68.2, p< 0.03), no hubo diferencias en los otros valores, como intentos por bajar de peso (GC= 2.2; GE= 3.2), peso mínimo (GC= 61.9; GE= 60.2) y peso ideal (GC= 59.9; GE= 56.7).
Los resultados obtenidos en relación a la comparación pre y pos del GC (Tabla 1) muestran que no se encontraron diferencias significativas en el peso e IMC, aunque sí en CC, que disminuyó. Hubo diferencias significativas en las medias de glucosa y triglicéridos, que también disminuyeron en el pos. En el OQ-2007 los resultados mostraron disminuciones significativas para Defensividad, Subingesta alimentaria y Antojos alimentarios, Expectativas relacionadas con Comer y racionalizaciones. Por otro lado, Hábitos de salud e Imagen corporal aumentaron significativamente. No hubo diferencias significativas en relación a las Sobreingesta alimentaria, Motivaciones para bajar de peso, Aislamiento social y Alteración afectiva.
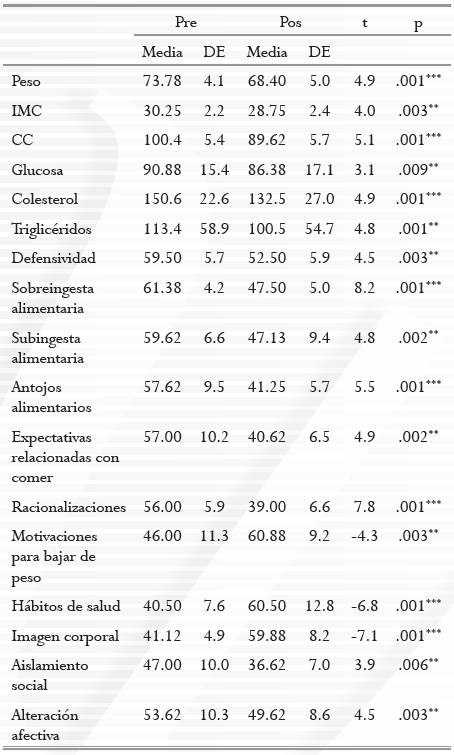
Al comparar al GE en cuanto a sus valores pre pos, se encontró que hubo diferencias significativas en todas las comparaciones. Estos resultados se presentan en la Tabla 2.
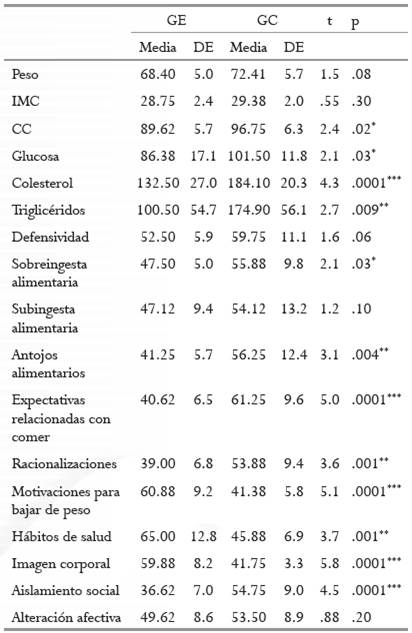
Finalmente las comparaciones GC-GE en cuanto a los valores del pos muestran que hubo diferencias significativas en la CC (menor en el GE); también hubo diferencias significativas en todos los indicadores biológicos (glucosa, colesterol y triglicéridos, menores en el GE; los dos últimos valores ya eran diferentes desde el pre). En cuanto al OQ-2007, no hubo diferencias significativas en las subescalas de Defensividad, Subingesta alimentaria y Alteración afectiva. Estos resultados se pueden apreciar en la tabla 3.
Discusión y conclusiones
Los valores obtenidos por los participantes muestran valores homogéneos con respecto a la edad y el número de hijos, variables muy importantes con respecto a sus posibilidades de tener éxito en sus intentos por bajar de peso (Meza, 2011). Las participantes del GE realizaron más intentos por bajar de peso en relación al GC antes de la actual intervención, aunque dicha diferencia no fue significativa. Sin embargo, este hecho podría indicar una historia de mayores dificultades con la adherencia a su tratamiento (Cabello & Ávila, 2009). Los valores antropométricos de ambos grupos en el pre son muy semejantes. Con respecto a los indicadores biológicos, los valores de glucosa fueron semejantes, pero en cuanto a colesterol y triglicéridos hubo diferencias significativas (el GC tuvo valores superiores). Estos datos, y el hecho de que los puntajes obtenidos en el OQ-2007 fueran semejantes, permiten tener confianza en que los grupos son comparables.
En las comparaciones pre-pos del GC se encontraron varias diferencias significativas, aunque no en las siguientes variables: peso, IMC y colesterol. En el OQ, tampoco se encontraron diferencias significativas en las subescalas Sobreingesta alimentaria, Motivaciones para bajar de peso, Aislamiento social y Alteración afectiva. Las diferencias en los demás valores pueden deberse a la asistencia de las participantes a sus clases de Zumba, al monitoreo nutricional y al apoyo médico y de trabajo social.
Desde la lógica de la presente investigación, las comparaciones más importantes son las realizadas entre los puntajes del pre y del pos del GE. En estas, todas las comparaciones mostraron diferencias (con diferentes niveles de significatividad, la menor de 0.04), siendo las más importantes las que se relacionan con las mediciones antropométricas (en el pos bajaron más de cinco kilos de peso, disminuyeron por tanto su IMC y su CC) y de los indicadores biológicos (los niveles de glucosa, colesterol y triglicéridos disminuyeron en el pos). Además, en todas las comparaciones se encontraron puntajes que indicaron una mayor adherencia al tratamiento, o bien, en el OQ una mayor disposición para el control de peso después de la intervención.
De manera más específica, se podría decir que en el pos disminuyeron sus puntajes de las subescalas Defensividad (esto es, autoafirmaciones idealizadas, que buscan satisfacer una expectativa ideal de sí mismo), Sobreingesta alimentaria (tendencia a comer en exceso a pesar de no tener hambre), Subingesta alimentaria (tendencia a comer menos a pesar de tener hambre), Antojos alimentarios (deseo intenso de ingerir un alimento en particular) y Expectativas relacionadas con el comer (resultados positivos que se esperan, derivados de comer). También disminuyeron sus puntajes en las subescalas de Racionalizaciones (tendencia a justificar sus acciones), Aislamiento social (escasez de recursos para hacer contacto con otros) y Alteración afectiva (presencia de estrés, depresión y ansiedad que dificultan el control de peso). Finalmente, en el pos aumentaron los puntajes de las subescalas Motivaciones para bajar de peso (disposición a realizar cambios en el estilo de vida para lograr bajar de peso), Hábitos de salud (seguimiento de una rutina de alimentación saludable y de ejercicio) e Imagen corporal (satisfacción con la representación mental de su figura corporal). Las anteriores interpretaciones se basan en Meza (2011).
En consecuencia con lo anterior, la presente investigación mostró que la intervención fue probablemente efectiva en el tratamiento de la obesidad pues, por ejemplo, se logró la reducción de peso de acuerdo a lo recomendado por Adachi (2005), quien señala que para evitar la recuperación del mismo se debe propiciar su pérdida discreta en periodos cortos; así, durante el periodo de cuatro meses que duró la intervención, las participantes del GE disminuyeron un poco más de un kilogramo por mes.
A pesar de que los resultados apuntan a la efectividad de la intervención psicológica, debe considerarse que todas las mujeres que participaron en este estudio estaban recibiendo apoyo médico, de trabajo social, de nutrición y de ejercicio físico. La intervención psicológica influyó en la asistencia a la actividad física (clases de Zumba), lo cual a su vez influyó en las mediciones antropométricas y los marcadores biológicos (Leija-Alva et al., 2011; Villarreal et al., 2012).
En relación a los puntajes del OQ, los aumentos significativos de las puntuaciones en las Motivaciones para bajar de peso, Hábitos de salud, Imagen corporal, así como la disminución de los puntajes de Aislamiento social y Alteración afectiva pueden indicar una mayor capacidad de las participantes del GE para realizar acciones que les permitan bajar de peso, seguir una rutina diaria que posibilite la conservación de un peso corporal sano y tal vez también mantener una apariencia atractiva (O'Donnell & Warren, 2007). En el caso de las motivaciones orientadas al logro de objetivos, hubo un incremento que apunta al deseo y disposición por alcanzar metas mediante la modificación de sus hábitos actuales. Así, también hubo una mejoría en la percepción sobre sí mismas, sobre la apariencia que proyectan, lo que coincide con los hallazgos de Leija-Alva et al. (2011).
Finalmente, los resultados de la comparación GC-GE muestran diferencias significativas en CC; hubo diferencias en todas las mediciones biológicas (glucosa, colesterol y triglicéridos, las dos últimas mostraron diferencias desde el pre) y en algunas subescalas del OQ. Por ejemplo, las participantes del GE tuvieron menores puntajes en Sobreingesta alimentaria, Antojos alimentarios, Expectativas relacionadas con el comer, Racionalizaciones y Aislamiento social. Asimismo, las participantes del GE obtuvieron mayores puntajes en Motivaciones para bajar de peso, Hábitos de salud e Imagen corporal.
Los resultados anteriores coinciden con el contenido temático de la estrategia psicoeducativa implementada en la investigación. Es decir, los investigadores pudieron constatar en el contacto con las participantes que en el GE hubo un incremento en el interés de mejorar sus hábitos de alimentación, en la capacidad para generar estrategias de autorregulación o control distintas a la ingesta de comida para disminuir la ansiedad, así como el establecimiento de estrategias para establecer redes sociales, además de la familia (Villarreal et al., 2012).
También se abordó en las sesiones psicoeducativas la importancia del apoyo familiar en el logro de una mayor adherencia terapéutica, pero la inasistencia de los familiares a la sesión en la que se trabajaría con ellos parece indicar que se necesita de una estrategia distinta para involucrarlos.
En general, los resultados coinciden con los hallazgos de Ward et al. (2015), quienes encontraron una relación inversa entre el IMC, la obesidad y la educación en mujeres.
Una de las estrategias emprendidas por el Acuerdo Nacional para la Salud Alimentaria (Secretaría de Salud, 2010), consiste en priorizar que los profesionales de salud brinden información y educación sobre la epidemia del S y O a las poblaciones más afectadas, así como realizar investigaciones para proporcionar evidencias de buenas prácticas para mejorar la salud de esta población. En este contexto, la presente investigación muestra que una intervención psicoeducativa con el enfoque cognitivo conductual, en combinación con actividad física, monitoreo nutricional, de servicio social y médico puede resultar efectiva para contribuir a mejorar la salud de las mujeres con obesidad. Este resultado se considera muy importante porque lograr conductas saludables que permitan la disminución del S y O es difícil, sobre todo cuando no se adopta un enfoque integral en la intervención, por ejemplo, cuando los esfuerzos solamente se concentran en implementar dietas de bajo contenido calórico (Sáez, Segarra, Gras, Frías, & Climenti, 2014). Se puede afirmar entonces que en la implementación de programas para el control y la reducción del S y O se debe contar con la participación del psicólogo.
El tipo de diseño elegido para el estudio, la naturaleza de la muestra y los objetivos planteados, así como la temporalidad de la intervención impuso limitaciones como: a) no se pudo aislar el efecto de la intervención psicológica de otras intervenciones, pues al momento de la intervención ambos grupos ya se encontraban recibiendo atención para el control de peso; b) resulta muy difícil en algunas regiones de México (también de otros países; Gómez, Palma, Piedra, Bermejo, & Loria, 2009) organizar a mujeres con S y O para un tratamiento grupal pues, tal vez por razones culturales, estas pacientes tienden a buscar apoyo dentro de la familia, no fuera y con extraños; c) por la razón anterior, el tamaño de la muestra es muy reducido.
Se concluye que la intervención contribuyó a que se produjeran cambios significativos en las mediciones antropométricas y en algunos indicadores biológicos, al comparar al GE antes y después. Con respecto a las variables psicológicas, se concluye que el GE disminuyó las justificaciones de las participantes para evitar realizar actividades que benefician su salud, la ingesta alimentaria se enfocó a alimentos más saludables y aumentaron sus recursos sociales, es decir, hubo cambios en la disposición de las participantes para controlar su peso y mejorar sus hábitos orientados a la salud.
Con base en los resultados obtenidos se sugiere para otras investigaciones ampliar el tamaño de la muestra, identificar el número óptimo de sesiones en la intervención y que las estrategias de psicoeducación sean implementadas por psicólogos.