1. Introducción
El inicio del siglo XXI sorprende con un fenómeno de envejecimiento poblacional, que se debe en gran medida al desarrollo que ha tenido la medicina y la tecnología, lo que ha permitido aumentar la esperanza de vida de las personas (Cardona y Peláez, 2012). Según la Organización Mundial de la Salud (OMS), entre 2020 y 2030, el porcentaje de habitantes del planeta mayores de 60 años aumentará un 34% (Organización Mundial de la Salud, 2021). Las implicaciones del envejecimiento poblacional en el campo de la salud son bastante evidentes, se destaca que más del 20% de la población adulta mayor vive sola, su nivel cultural y educación es inferior al de las generaciones anteriores, y una de cada cuatro personas en estas edades requiere ayuda para llevar a cabo alguna actividad básica de la vida diaria (Samper, Llibre, Sosa y Solórzano, 2011).
Por consiguiente, se puede observar el aumento en la última etapa de vida de enfermedades de tipo multifactorial y relacionadas con el estilo de vida; entre ellas, las patologías mentales y las enfermedades de la cavidad oral, ambas con prevalencias en aumento y con consecuencias importantes en el proceso de envejecimiento (Kisely, 2016).
Dentro de las condiciones que aparecen en la vejez se encuentra el deterioro cognitivo leve (DCL), acompañado de una pérdida temprana de memoria o pérdida de capacidad cognitiva (como lenguaje o percepción visual/espacial) superior a la que habría de esperarse por la edad o el nivel educativo de la persona (Carretero, 2003). El DCL corresponde a una de las primeras manifestaciones que se pueden detectar en las personas que desarrollan demencia; se estima que la tasa de conversión para la enfermedad, específicamente la demencia tipo Alzheimer al año, es del 10% al 15% (Carretero, 2003; Velásquez, Guerrero, Rodríguez, Alonso y Yescas, 2008).
La demencia es un síndrome generalmente de naturaleza crónica o progresiva caracterizado por el deterioro de la función cognitiva (es decir, la capacidad para procesar el pensamiento) que afecta a la memoria, la orientación, la comprensión, el cálculo, la capacidad de aprendizaje, el lenguaje y el juicio (Organización Mundial de la Salud, 2020). Esta condición es una de las principales causas de discapacidad y dependencia entre las personas mayores en todo el mundo. Se calcula que en la actualidad más de 47 millones de personas en el mundo padecen demencia, cifra que previsiblemente se duplicará cada 20 años hasta superar los 80 millones en el 2040 (Organización Mundial de la Salud, 2020; Subdirección de Enfermedades No Trasmisibles Grupo Gestión Integrada para la Salud Mental Bogotá, 2017).
Es así, como la demencia representa un problema mundial de salud pública que se torna cada vez más grave, supone un aumento de costos para los gobiernos, las comunidades, las familias y las personas, y una pérdida de productividad en la economía (Organización Mundial de la Salud, 2020).
La demencia tipo Alzheimer o enfermedad de Alzheimer (EA) representa la afección neurodegenerativa más frecuente, es responsable del 50-60% de todos los casos de demencia, y afecta alrededor del 10% de la población mayor de 60 años y hasta el 50% en los mayores de 85 años (Castellani, Rolston y Smith, 2010). Es por ello que, se debe priorizar y hacer un énfasis en la evaluación temprana de los cambios cognitivos que se puedan presentar en la población adulta mayor; contribuyendo al diagnóstico oportuno y mejor caracterización de los pacientes, así como también a la identificación de aquellos con mayor riesgo a desarrollar la enfermedad, ayudando a enlentecer su progreso (Samper et al. 2011).
Lo mencionado anteriormente, también aliviaría el gran impacto a nivel económico que representa la enfermedad para la sociedad en general; se calcula que el costo de asistir a las personas con demencia se elevará a US $2 billones al año para el 2030 (Carretero, 2003). Según la Organización para la Cooperación y el Desarrollo Económico, a nivel internacional el costo aumentará desde un 1,1% en 2005 hasta un 2,3% del producto interno bruto (PIB) en 2050 como efecto del envejecimiento demográfico (Huenchuan, 2018).
En cuanto a la progresión y desarrollo de EA, se ha encontrado que son múltiples los factores que la determinan; por ejemplo, la edad, el estado de salud en general, cambios en la dieta, entre otros (Gatz, Mortimer, Fratiglioni, Johansson, Berg, Reynolds, et al. 2006). Adicionalmente, se ha planteado la hipótesis de que las enfermedades inflamatorias de la cavidad oral tienen gran influencia en dicha patología. Se ha encontrado que la caries dental, la enfermedad periodontal y la estomatitis están asociadas con la demencia, específicamente EA; al causar una inflamación de bajo grado, activando las células de la microglia a través de moléculas proinflamatorias, o por invasión microbiana en el cerebro. De estas enfermedades orales, la asociación más fuerte estaba representada entre la caries dental y la EA (Tiisanoja, Syrjálá, Tertsonen, Komulainen, Pesonen, Knuuttila, et al. 2019).
Al envejecer, la cavidad oral de las personas presenta manifestaciones clínicas propias, que pueden propiciar la pérdida de dientes; como consecuencia de la sumatoria de patologías crónicas como la caries y la enfermedad periodontal, afectando gravemente la función masticatoria (Monroy-Ramirez, Méndez, Tello y Buitrago, 2018). Adicional a ello, condiciones de demencia tipo Alzheimer también podrían afectar las condiciones de salud bucodental.
La relación entre el estado de la cavidad oral y la demencia es evidente, estudios han revelado que las personas mayores, especialmente, los pacientes con demencia de leve a moderada tienen una peor salud dental; aumentando cuando los niveles de la enfermedad son mayores, afectando en doble vía también el estado dental, muy probablemente debido a la carencia y/o dificultad del autocuidado (Maurer, Rahming y Prvulovic, 2018).
A diario se ve en la práctica odontológica que las personas adultas mayores consultan principalmente por presentar dificultad para masticar correctamente, a causa de la desestabilización que provoca la pérdida de piezas dentales, esto genera un impacto negativo en la salud general del paciente, modifica el habla, la función masticatoria e interfiere en los procesos de socialización (Monroy-Ramírez et al. 2018; Ordóñez Realpe et al. 2022).
El estudio de la carga mundial de enfermedades del 2017 encontró que las enfermedades bucodentales afectan a cerca de 3500 millones de personas en todo el mundo y la caries dental es el trastorno de salud más frecuente (Organización Mundial de la Salud, 2022). La prevalencia de caries dental en la población adulta mayor en Colombia es del 43,47%, la prevalencia del edentulismo parcial es del 98,90% y del 32,87% para el edentulismo total (Subdirección de Enfermedades no Transmisibles, 2014). En un estudio epidemiológico se informó que se encontró una correlación significativa entre la edad de las personas adultas mayores y la enfermedad periodontal, encontrando que la mayor prevalencia de periodontitis crónica se reporta en la población anciana (82%) (Nazir, Al-Ansari, Al-Khalifa, Alhareky, Gaffar y Almas, 2020). Adicionalmente, los datos de las encuestas nacionales sobre el examen de salud y nutrición en los EE.UU. mostraron que el 40,7% de la población de 65 años o más experimentó una pérdida de inserción de >6 mm, y el 22,7% demostró bolsas periodontales ≥5 mm (Eke. Dye, Wei, Slade, Thornton, Borgnakke, et al. 2015).
La alta prevalencia de la enfermedad periodontal en la población adulta mayor se puede atribuir a la mala higiene bucal, la falta de financiamiento gubernamental para los servicios de salud bucal y la falta de programas y políticas de promoción de la salud bucal dirigidos a la población de mayor edad en varios países del mundo (Petersen, Kandelman, Arpin, y Ogawa, 2010; Calzada, Posada, Gutiérrez, y Botero, 2021).
Cabe destacar que las condiciones orales juegan un papel importante, física y psicológicamente, en la calidad de vida de las personas, interfiriendo en el habla, las interacciones sociales, las emociones y las expectativas en los tratamientos. En general, la calidad de vida afecta el bienestar y el desarrollo humano en su conjunto. La realización y aceptación personal también se ven afectadas debido a la baja autoestima, el dolor, el malestar y la vergüenza ante otras personas durante las comidas o en los momentos de socialización (Quiceno, Gutiérrez y Fandiño-Losada 2019). Considerando el contexto del tema, el objetivo de este estudio fue identificar las condiciones de salud oral en personas adultas mayores con EA mediante una revisión de alcance.
2. Materiales y métodos
Una revisión de la literatura tipo Scoping Review se llevó a cabo, bajo el marco de la pregunta de investigación: ¿Cuáles son las condiciones de salud oral en personas adultas mayores con EA? Se incluyeron artículos originales con diseños de corte transversal, cohorte y casos y controles en idioma español, inglés y portugués entre los años 2011 y 2021, considerando que a partir del año 2011 se ha incrementado la producción literaria en el tema. Se excluyeron estudios que reportaban enfermedad periodontal desde el punto de vista microbiológico, debido a que no eran el objetivo del estudio, de igual forma se excluyeron las opiniones de expertos, resúmenes de artículos o estudios con información insuficiente.
2.1. Estrategia de búsqueda
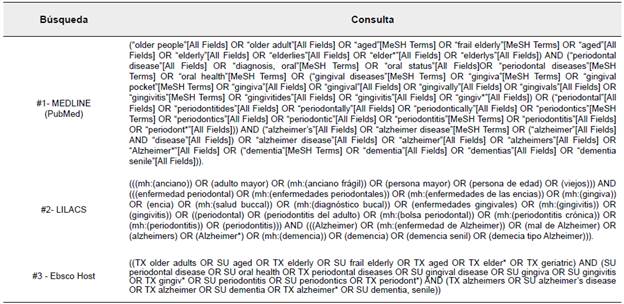
Se elaboró una estrategia de búsqueda utilizando vocabulario controlado y no controlado (Ver Anexo A) para cada una de las tres bases de datos empleadas (Pubmed, EbscoHost y LILACS). La estrategia fue elaborada teniendo en cuenta palabras claves tales como: "aged"[MeSH Terms], "frail elderly"[MeSH Terms], "diagnosis, oral"[MeSH Terms], "periodontal diseases"[MeSH Terms] OR "oral health"[MeSH Terms], "Alzheimer disease"[MeSH Terms] o "dementia"[MeSH Terms].
2.2. Selección de los estudios
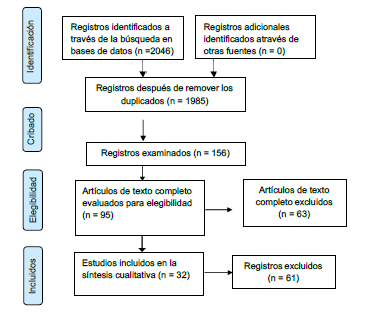
Las referencias fueron extraídas de las bases de datos de acuerdo con las estrategias de búsqueda y fueron eliminados los duplicados. Los autores fueron calibrados para la selección de los estudios obteniendo un Kappa de Cohen mayor a 0,60, representando un acuerdo sustancial. Para la selección de los datos, dos autores de forma independiente evaluaron los títulos y resúmenes de las referencias e incluyeron aquellas que cumplían con los criterios de elegibilidad, se resolvieron las discrepancias mediante un tercer autor. Posteriormente, los mismos dos autores de forma independiente realizaron la selección del texto completo de las referencias según los criterios de elegibilidad, las discrepancias fueron nuevamente resueltas por un tercer autor. Los resultados de la búsqueda y la selección de estudios se presentaron en un diagrama de flujo.
2.3. Evaluación de riesgo de sesgo
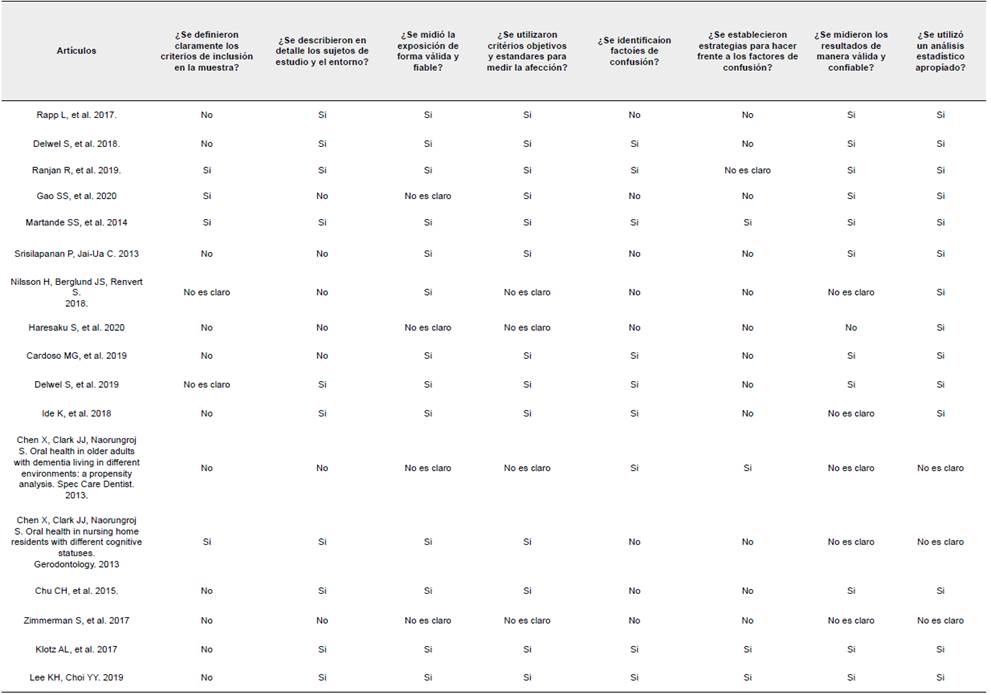
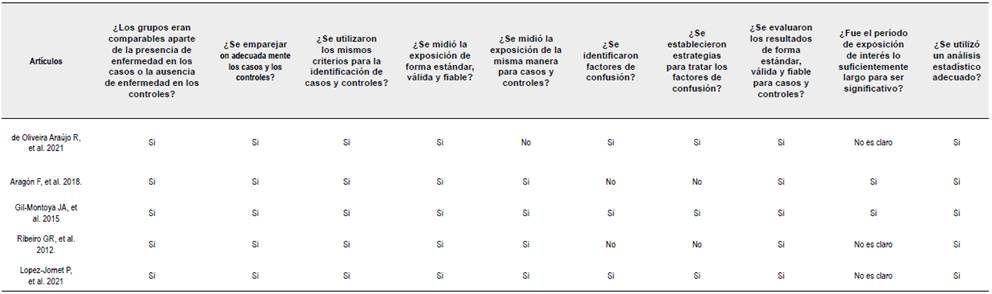
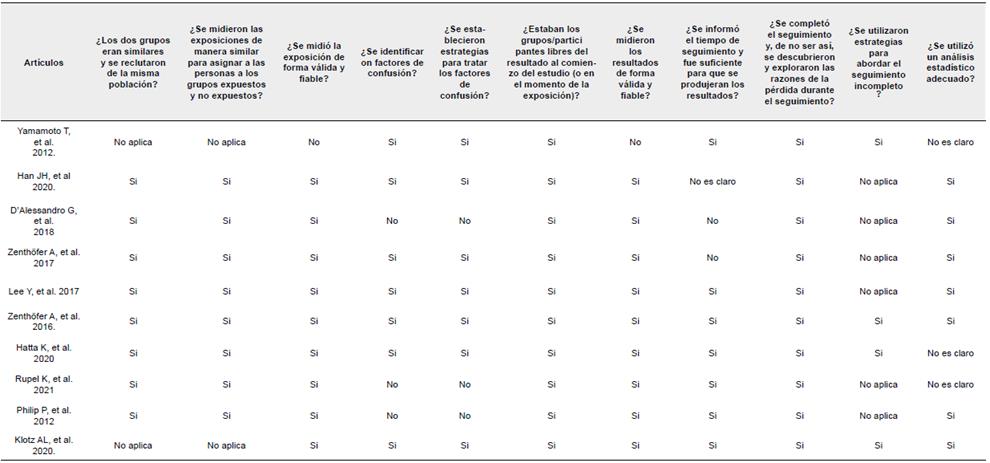
El riesgo de sesgo de los artículos incluidos fue evaluado usando las listas de verificación de JBI para estudios transversales, de casos y controles y de cohorte. La evaluación fue realizada por dos autores de forma independiente, resolviendo discrepancias por medio de un tercer autor. Cada elemento evaluado en los checklist podía recibir como respuesta ante el riesgo de sesgo, "sP' (bajo riesgo de sesgo), "no" (alto riesgo de sesgo) o "incierto" (riesgo de sesgo poco claro).
2.4. Extracción y síntesis de los datos
La extracción de los datos fue realizada usando una matriz de Excel diseñada exclusivamente para el estudio. Los datos fueron verificados por dos de los autores revisando dos veces la información para corroborar la exactitud de los datos. Se extrajeron las siguientes variables: país de publicación, diseño de estudio, edad, sexo, diagnóstico de demencia (MMSE), dentado/desdentado, dientes cariados, dientes perdidos, dientes obturados, COP, prótesis (uso de prótesis, presencia y estado), frecuencia de cepillado dental, consideraciones de higiene (asistido por un cuidador para cepillarse los dientes, dificultad para el cepillado dental), calidad de masticación y deglución, calidad de vida y salud bucal, xerostomia y pares oclusales. La síntesis de los datos se realizó de forma cualitativa o narrativa presentando los datos en tablas y figuras.
3. Resultados
Un total de 2046 registros fueron obtenidos de las bases de datos (Pubmed, EbscoHost y LILACS) y de otras fuentes. Los duplicados fueron descartados. En la lectura de título y resumen fueron incluidos un total de 95 registros para revisión de texto completo.
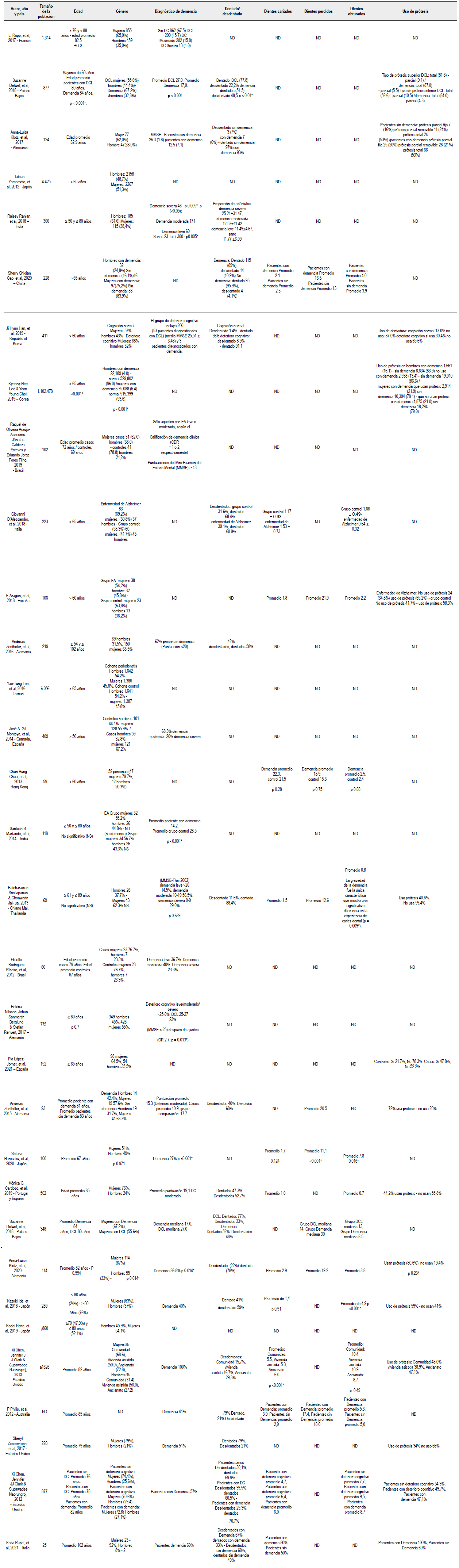
Finalmente, fueron seleccionados 32 estudios para síntesis cualitativa (Rapp, Sourdet, Vellas y Lacoste-Ferré, 2017; Delwel, Scherder, Perez, Hertogh, Maier y Lobbezoo, 2018; Ranjan, Rout, Mishra y Kore, 2019; Gao, Chen, Duangthip, Lo y Chu, 2020; Martande, Pradeep, Singh, Kumari, Suke, Raju, et al. 2014; Srisilapanan y Jai-Ua C. 2013; Nilsson, Berglund y Renvert 2018; Haresaku, Nakashima, Hara, Kuroki, Aoki, Kubota, et al. 2020; Cardoso, Diniz-Freitas, Vázquez, Cerqueiro, Diz y Limeres, 2019; Delwel, Scherder, de Baat, Binnekade, van der Wouden, Hertogh, et al. 2019; Chen, Clark y Naorungroj 2013b; Ide, Seto, Usui, Tanaka y Kawakami, 2018; Chen, Clark y Naorungroj 2013a; Chu, Ng, Chau y Lo, 2015; Zimmerman, Austin, Cohen, Reed, Poole, Ward, et al. 2017; Klotz, Hassel, Schröder, Rammelsberg y Zenthöfer, 2017; Lee y Choi 2019; de Oliveira Araújo, Villoria, Luiz, Esteves, Leäo y Feres-Filho, 2021; Aragón et al. 2018; Gil-Montoya, Sanchez-Lara, Carnero-Pardo, Fornieles, Montes,Vilchez, et al. 2015; Ribeiro, Costa, Bovi Ambrosano y Rodrigues Garcia, 2012; Lopez-Jornet, Lavella, Lopez y Tvarijonaviciute, 2021; Yamamoto, Kondo, Hirai, Nakade, Aida y Hirata, 2012; Han, Lee, Han, Suh, Lee, Byun, et al. 2020; D'Alessandro, Costi, Alkhamis, Bagattoni, Sadotti y Piana, 2018; Zenthöfer, Baumgart, Cabrera, Rammelsberg, Schröder, Corcodel, et al. 2017; Lee, Lee, Hu, Huang, Chao, Lin, et al. 2017; Zenthöfer, Cabrera, Rammelsberg y Hassel, 2016; Hatta, Gondo, Kamide, Masui, Inagaki, Nakagawa, et al. 2020; Rupel, Tettamanti,Vella, Fontanel, di Lenarda, Biasotto, et al. 2021; Philip, Rogers, Kruger y Tennant, 2012; Klotz, Zajac, Ehret, Kilian, Rammelsberg y Zenthöfer, 2020) (Figura 1) (Tabla 1).
Los países con mayor porcentaje de artículos publicados sobre este tema fueron: Alemania con 5, Japón 4, Estados Unidos 3 y España 3. En relación al diseño del estudio, 5 artículos eran casos y controles (de Oliveira Araújo et al. 2021; Aragón et al. 2018; Gil-Montoya et al. 2015; Ribeiro et al. 2012; Lopez-Jornet et al. 2021), 10 artículos de cohorte (Yamamoto et al. 2012; Han et al. 2020; D'Alessandro G et al. 2018; Zenthófer et al. 2017; Lee et al. 2017; Zenthófer et al. 2016; Hatta et al. 2020; Rupel et al. 2021; Philip et al. 2012; Klotz et al. 2020) y 17 artículos diseño de corte transversal (Rapp et al. 2017; Delwel et al. 2018; Ranjan et al. 2019; Gao et al. 2020; Martande et al. 2014; Srisilapanan y Jai-Ua C. 2013; Nilsson, Berglund y Renvert 2018; Haresaku et al. 2020; Cardoso et al. 2019; Delwel et al. 2019; Chen, Clark y Naorungroj 2013b; Ide et al. 2018; Chen, Clark y Naorungroj 2013a; Chu et al. 2015; Zimmerman et al. 2017; Klotz et al. 2017; Lee y Choi 2019).
Dado que algunos estudios presentaban a pacientes adultos mayores en un rango de edad que involucraba mayores de 50 y menores de 102 años, se incluyeron estudios que presentaron participantes en este rango de edad como población estudio. El número de participantes incluidos en los estudios seleccionados fue 1.123.567. El género femenino presentó una frecuencia total de 562.217 y representó el 64,5% del total de la población con demencia. De igual forma, el género femenino prevaleció para la población sin demencia y con deterioro cognitivo con un 69.7% y 64.7% respectivamente.
En el diagnóstico de demencia se encontró que 17 artículos (Rapp et al. 2017; Delwel et al. 2018; Ranjan et al. 2019; Martande et al. 2014; Srisilapanan y Jai-Ua C. 2013; Nilsson, Berglund y Renvert 2018; Delwel et al. 2019; Chen, Clark y Naorungroj 2013a; Klotz et al. 2017; de Oliveira Araújo et al. 2021; Aragón et al. 2018; Ribeiro et al. 2012; Han et al. 2020; Zenthófer et al. 2017; 2016; Rupel et al. 2021; Cardoso et al. 2019) utilizaron el mini mental test como método de diagnóstico y los 15 restantes utilizaron diferentes mediciones tales como la clasificación internacional de enfermedades edición 10 (CIE 10), la Clasificación clínica de demencia (CDR) y la escala de deterioro global (GDS).
En tan solo dos (Aragón et al. 2018; Rupel et al. 2021) estudios se pudo evaluar el índice COP (cariados, perdidos y obturados), dando como resultados un promedio de 25.0 y 25.5, representando índices más altos en pacientes con demencia. Tres artículos reportaron que los pacientes con demencia eran asistidos por un cuidador para cepillarse los dientes y tenían dificultad para el cepillado dental.
Sólo dos estudios (Rupel et al. 2021; Delwel et al. 2018) de 32 seleccionados incluyeron en sus investigaciones la evaluación de la deglución y la calidad de la masticación en pacientes con EA; reportando buena calidad de deglución en el 91.6% y una buena masticación para el 84.8% de pacientes con demencia.
El uso de prótesis fue mencionado en 15 de los artículos (Delwel et al. 2018; Srisilapanan y Jai-Ua C. 2013; Chen, Clark y Naorungroj 2013b; Ide et al. 2018; Chen, Clark y Naorungroj 2013a; Zimmerman et al. 2017; Klotz et al. 2017; Lee y Choi 2019; Aragón et al. 2018; Lopez-Jornet et al. 2021; Han et al. 2020; Zenthófer et al. 2016; Rupel et al. 2021; Klotz et al. 2020; Cardoso et al. 2019). Uno de los artículos (Aragón et al. 2018) reportó que el 34% de la población con demencia presentaban una prótesis en buen estado y el 66% la prótesis se encontraba en mal estado, para la población sin demencia el 42% tenía una prótesis suficiente y el 58% insuficiente.
La calidad de vida relacionada a salud bucal fue reportada en cuatro artículos (Haresaku et al. 2020; Klotz et al. 2017; de Oliveira Araújo et al. 2021; Ribeiro et al. 2012), uno (Klotz et al. 2017) de ellos reportó para la población con demencia una puntuación de 48.6 y sin demencia de 50.3 según la escala de medición GOHAI, indicando mejor autopercepción de salud bucal en los pacientes sin demencia. La escala de medición GOHAI presenta como valor mínimo 12 y valor máximo 60 donde el mayor valor indica una mejor autopercepción de salud bucodental. Por último, los pares oclusales y la xerostomía solo fueron reportados en uno (Cardoso et al. 2019) y tres estudios (Rupel et al. 2021; Aragón et al. 2018; Chu et al. 2015), respectivamente. En el caso de xerostomía se reportó más presencia en pacientes con demencia. En relación con los pares oclusales se reportó un promedio de 6.3 en el patrón oclusal.
Al evaluar el riesgo de sesgo en los estudios transversales se presentó riesgo de sesgo en los ítems: definición de criterios de inclusión y muestra (Rapp et al. 2017; Delwel et al. 2018; Srisilapanan y Jai-Ua C. 2013; Haresaku et al. 2020; Cardoso et al. 2019; Chen, Clark y Naorungroj 2013b; Ide et al. 2018; Chu et al. 2015), descripción de los sujetos de estudio y entorno (Gao et al. 2020; Srisilapanan y Jai-Ua C. 2013; Nilsson, Berglund y Renvert 2018; Haresaku et al. 2020; Cardoso et al. 2019; Chen, Clark y Naorungroj 2013b; Zimmerman et al. 2017) factores de confusión (Gao et al. 2020; Srisilapanan y Jai-Ua C. 2013; Nilsson, Berglund y Renvert 2018; Haresaku et al. 2020; Zimmerman et al. 2017; Rapp et al. 2017; Chen, Clark y Naorungroj 2013a; Chu et al. 2015), estrategias para evitar factores de confusión (Gao et al. 2020; Srisilapanan y Jai-Ua C. 2013 Nilsson, Berglund y Renvert 2018; Haresaku et al. 2020; Zimmerman et al. 2017; Rapp et al. 2017; Chu et al. 2015; Delwel et al. 2018; Cardoso et al. 2019: Delwel et al. 2019: Ide et al. 2018 Chen. Clark y Naorungroj 2013a): y medición de los resultados de forma válida y fiable (Haresaku et al. 2020). En los artículos de casos y controles se observó riesgo en dos ítems: medición de la exposición para casos y controles (de Oliveira Araújo et al. 2021) y factores de confusión (Aragón et al. 2018: Ribeiro et al. 2012). Finalmente, para el diseño de cohorte se presentó riesgo de sesgo en 4 ítems correspondientes a medición de la exposición de forma válida y fiable (Yamamoto et al. 2012). la identificación de factores de confusión (D'Alessandro G et al. 2018: Rupel et al. 2021: Philip et al. 2012). la medición de los resultados de forma válida y fiable (Yamamoto et al. 2012) y la información del tiempo de seguimiento (D'Alessandro G et al. 2018: Zenthófer et al. 2016) (Ver Anexo B).
4. Discusión
A pesar de que en la literatura científica se han reportado diferentes estudios relacionando las condiciones de salud bucodental de las personas adultas mayores con EA. se pudo evidenciar que hay una heterogeneidad de las variables reportadas. por lo que se dificulta la estandarización de las características de salud bucodental de dichos pacientes. las nociones actuales de la enfermedad bucodental, la estandarización de la información y la perdida dental requiere de visiones diferenciales de las condiciones de salud oral (Gutiérrez, 2023).
En este estudio se encontró que las mujeres predominan como población de estudio. Según la Organización Mundial de la Salud (OMS) en 2019, las mujeres presentan mayor tasa de longevidad y esperanza de vida que los hombres, asociado a que estas tienen mejor autocuidado que el sexo opuesto (Organización Mundial de la Salud, 2018).
Adicionalmente. una revisión sistemática realizada entre 2020 y 2021 evidenció que existen mayores cambios en la salud oral de las mujeres durante las fases hormonales como embarazo y el posparto (Jang, Patoine, Wu, Castillo y Xiao, 2021 ). Estos hallazgos justifican el mayor porcentaje de mujeres encontrado en este estudio.
El reporte de dientes y edentulismo fue la variable más encontrada en los artículos revisados. Este resultado es consistente con los reportes globales que evidencian que las personas adultas mayores presentan mayor pérdida dental asociado a, historia de enfermedades dentales que se han incrementado con el paso del tiempo y factores secundarios como deficiente higiene oral. falta de prevención. falta de autocuidado y enfermedades sistémicas no controladas (Kossioni, 2013).
Ahora bien. es importante discutir que solo un estudio (Cardoso et al. 2019), reportó información sobre la función masticatoria. La función masticatoria en el adulto mayor está directamente relacionada con la cantidad de pares oclusales que posea el adulto mayor y la calidad de vida: entre más pares oclusales presente en boca, mejor función masticatoria tendrá y mejor calidad de vida presentará el adulto mayor (Huang, Liu, Muo y Chang, 2021). Al encontrar un solo estudio al respecto. demuestra que hay carencias de evidencia científica sobre las relaciones de pares oclusales en el adulto mayor con EA y que se desconoce su importancia. por lo que se necesitan más investigaciones al respecto para definirlo como una característica de salud oral en esta población, algunos estudios en Latinoamérica, en población adulta mayor institucionalizada ya han iniciado esa línea de investigación (Ordóñez Realpe et al. 2022).
Relacionado con lo anterior, se evidencia que la población adulta mayor presenta una estrecha relación entre las enfermedades orales y enfermedades sistémicas como EA. Al incrementar el número de las personas adultas mayores se incrementan las patologías de origen crónico (Organización Panamericana de la Salud, 2011), por lo cual supone un reto muy importante a nivel económico, biomédico y social que implica el implemento de nuevas políticas públicas, ya que son estas personas los mayores consumidores de medicamentos y servicios de salud.
Así mismo. nuestros resultados concuerdan con la definición de fragilidad expuesta por Fried y colaboradores (Fried, Tangen. Walston. Newman. Hirsch. Gottdiener. et al. 2001). En este estudio evidenciamos una relación en cadena entre el envejecimiento, la salud oral y EA. Con el paso de los años. el cuerpo humano se va deteriorando a nivel fisiológico, esto, sumándole un entorno donde se disminuye el autocuidado, produce un deterioro a nivel sistémico y a nivel oral, incrementando las patologías bucodentales y EA. Al tener un mayor compromiso sistémico y oral, la persona adulta mayor se torna en un ser al que se le dificulta enfrentar los factores de la cotidianidad, por lo que entra un estado de vulnerabilidad definido como fragilidad.
Se ha demostrado que la afección de la salud oral de la persona adulta mayor genera problemas nutricionales y funcionales que aumentan el deterioro cognitivo y comprometen las actividades de estos (Thomson y Barak. 2021). Esto representa un llamado a los profesionales de la salud para seguir investigando más sobre este aspecto y generar mayor evidencia, enfatizando en América latina, ya que solo encontramos dos estudios relacionados con el tema. Incrementar la investigación científica en este ámbito permitirá tomar medidas preventivas basadas en la evidencia que apunten a evitar este ciclo de fragilidad y a que al discurso del siglo XXI de la patología crónica sea orientado por el discurso de salud (Gutiérrez, 2022).
Además, es necesario aumentar la evidencia para comprender la salud bucodental de la persona adulta mayor y su complejidad para realizar un correcto manejo, de igual forma, investigar más al respecto nos permitirá entender la relación que tienen estos con la salud oral y con sus aspectos individuales; como patologías sistémicas y orales específicas (Quiceno y Barrera, 2021).
Por otra parte, se encontró que en el campo de la medicina, específicamente en psiquiatría, se han enfocado minuciosamente en realizar diferentes instrumentos para el diagnóstico de la demencia (Sheehan, 2012). Con nuestros resultados se logra evidenciar una alta heterogeneidad en la metodología del diagnóstico de demencia y en la falta de estandarización de su reporte en la literatura, lo cual se discute que se deberían realizar consensos entre la comunidad científica para el manejo de un solo instrumento y una sola forma de reporte, a pesar de ya existir algunos reportados clínicamente, esto facilitaría la homogeneidad de la información, como sugieren otras revisiones sistemáticas (Jiménez-Puig, Fernández-Fleites, Broche-Pérez y Abreu-Ferrer, 2021).
5. Conclusiones
Este estudio refleja que se debe fortalecer la relación sistémico-oral de las personas adultas mayores desde las etapas tempranas mediante un manejo interdisciplinario entre el geriatra y el odontólogo, para prevenir la progresión de las enfermedades orales en la persona adulta mayor con EA; así como, evitar un deterioro generalizado que dificulte su capacidad para realizar actividades básicas de la vida diaria y buscar estrategias desde salud pública que permitan mejorar su calidad de vida. Asimismo, los resultados, nos demuestran una alta heterogeneidad entre las variables debido a la poca estandarización en cuanto a métodos de diagnóstico tanto para patología mental como para patología oral.
6. Limitaciones
Se considera que una de las limitaciones de esta investigación y tipo de estudio como lo es una revisión de alcance es poder ampliar el número de bases de datos que podrían llegar a ser útiles y podrían entrar a hacer parte de la revisión con el fin de extender el espectro de búsqueda. De igual forma la heterogeneidad entre las variables y la falta de consenso entre los artículos dificultó la obtención de resultados concretos, por lo que se recomienda la elaboración de más estudios teniendo en cuenta los principales estándares utilizados en las evaluaciones de salud oral y diagnóstico de EA.