Introducción
Los profesionales de la salud permanentemente se enfrentan a situaciones complejas al final de la vida de sus pacientes. El desarrollo técnico-científico ha producido avances notables en la práctica médica, generando, entre otros fenómenos, la prolongación de la vida humana. El aumento de la expectativa de vida, y con ello de las enfermedades crónicas e invalidantes, ha planteado un debate sobre la calidad de vida y de muerte de las personas. Si bien la atención médica al final de la vida es un derecho básico de las personas, es posible advertir que también puede ser iatrogénica cuando, por ejemplo, se realizan innumerables intervenciones diagnósticas y terapéuticas a pacientes con enfermedades incurables, tecnificando, hospitalizando y deshumanizando el proceso de la muerte (Ochoa-Martínez y Osorio-Santiago 2017).
La Bioética ha hecho una importante contribución al distinguir potenciales escenarios conflictivos al final de la vida, así como orientar la toma de decisiones en estos casos. También ha sido fundamental la reflexión y el acuerdo respecto a términos como limitación o adecuación del esfuerzo diagnóstico y terapéutico (LED y LET), futilidad terapéutica, encarnizamiento terapéutico, sedación paliativa y voluntades anticipadas o decisiones subrogadas.
A pesar de que la muerte asistida continúa enfrentándonos a numerosas interrogantes éticas, jurídicas, políticas y sociales, la discusión ha estado limitada a ciertos círculos de expertos, abogados y bioeticistas. En muchos países, incluyendo Chile, resulta difícil generar una conversación abierta sobre la muerte, y menos aún sobre la muerte asistida, debido a factores culturales y religiosos; sin embargo, el final de la vida humana es un objeto de reflexión social no solo legítimo, sino que necesario para generar normativas serias, plurales y fundamentadas (Kottow 2016).
La diversidad de regulaciones existentes sobre la muerte asistida muestra que en algunos países como Bélgica, se permite la eutanasia a pacientes incurables con sufrimientos psíquicos o físicos intolerables y en otros, como Suiza, esta práctica continúa penalizada, mientras que el auxilio al suicidio no solo es aceptado, sino que, a diferencia de la mayoría de los países, no requiere la asistencia de un médico. Otros ejemplos son Holanda, España y, en América Latina, Colombia, donde se permite tanto la eutanasia como el auxilio médico al suicidio de pacientes terminales, contrastando con Chile e Inglaterra, donde ambas prácticas están prohibidas (Bascuñán 2016; Parreiras et al. 2016; Cuervo 2012).
Actualmente, el tema de la eutanasia se encuentra en desarrollo en Chile. Aun cuando desde el 2004 se han presentado ocho mociones parlamentarias sobre el problema del final de la vida en contextos de enfermedad terminal y de alto sufrimiento, a partir del 2021 tres de ellos avanzaron a la Comisión de Salud del Senado y aún se encuentran en tramitación (Senado República de Chile 2022).
Para enfrentar el tema de la eutanasia como sociedad, en primer lugar, es importante clarificar los conceptos. Una de las principales dificultades en relación con la toma de decisiones ante el final de la vida en el área de la salud es la falta de rigor científico en los debates, la confusión entre términos y su diferencia con otros fenómenos. Esta falta de precisión conceptual se observa en la ciudadanía y las autoridades, pero también entre los profesionales de la salud (Cuervo 2012).
Para algunos es necesario diferenciar tipos de eutanasia (por ejemplo, activa/pasiva, directa/indirecta y voluntaria/involuntaria); mientras para otros sería improcedente y confuso adjetivar este término (Kottow 2016; Carrasco y Crispi 2015; Instituto Borja de Bioética 2005).
Intentando minimizar esta variabilidad que puede conducir a confusión, se ha sugerido hablar de muerte médicamente asistida o muerte asistida, la cual incluye la acción de la eutanasia y el suicidio asistido (Lorda et al. 2008).
El hecho de que en un país sea ilegal la muerte asistida no implica que no existan o no se soliciten estas prácticas (Subba et al. 2016). Por su parte, la legalización de la eutanasia y el suicidio asistido en distintas partes del mundo no ha resuelto el problema de las definiciones, ni ha proporcionado información concluyente sobre las prácticas y las experiencias de quienes están a cargo de implementar estas acciones (Emanuel 2016).
Se han realizado escasos estudios con el objetivo de conocer la opinión y las actitudes de médicos y enfermeras respecto la eutanasia e identificar los factores que influyen en estas. Por ejemplo, una revisión de 22 artículos que examinaron cualitativa y cuantitativamente la perspectiva de enfermeras mostró que la eutanasia frecuentemente representa un dilema ético y que la religión, la edad, la cultura, la ley, la especialidad y la filosofía de vida son algunos fatores que afectan sus actitudes (Oliver y Moreno 2013). En el caso de los médicos, se han observado diferencias en el grado de conocimiento y aceptación de la eutanasia (Cuervo 2012; Berrezueta y Saquipay 2017; Rys et al. 2015).
El año 2019, el Colegio Médico de Chile realizó una encuesta online dirigida a un total de 24.013 médicos y médicas voluntariamente colegiados, cuya tasa de respuesta fue cercana al 22 %. Esta consulta, que incluye la definición de eutanasia como "la administración de una droga letal a un paciente adulto competente que lo solicite, que sea víctima de un sufrimiento intolerable, ocasionado por una enfermedad incurable, y que tenga acceso a los mejores cuidados paliativos", muestra que la mayoría de quienes respondieron están a favor de la eutanasia (77 %), disponibles para practicarla (59 %), así como partidarios de que sea el médico cirujano quien se haga cargo de realizar el acto eutanásico (68 %) (Colegio Médico de Chile 2019).
Las nociones y las actitudes de quienes atienden al paciente al final de la vida son fundamentales para comprender la magnitud del problema y para gestionar cualquier regulación al respecto. Desconocemos qué entienden los profesionales de la salud chilenos respecto a la eutanasia y el significado de un proceso de muerte de calidad o muerte digna. En este contexto, el presente artículo pretende contribuir con información para enriquecer el debate sobre el fin de la vida, a través de un abordaje cualitativo de la visión de médicos y enfermeras sobre la eutanasia.
Cabe mencionar que este trabajo se desprende de una investigación más amplia iniciada en el 2017 sobre la argumentación moral de médicos y enfermeras de un hospital docente chileno respecto de la eutanasia. El objetivo del trabajo que se expone es explorar y describir, en los discursos de médicos y enfermeras, los siguientes aspectos: 1) La idea nuclear de la concepción de eutanasia; 2) Los aspectos constitutivos de la definición de eutanasia; y 3) Las posturas y las creencias personales respecto a la eutanasia.
Metodología
Diseño y método de recolección de datos
En el marco de un diseño metodológico cualitativo, en este estudio de carácter exploratorio y descriptivo se diseñó la "estrategia contrafáctica" por medio de la adaptación de la técnica de entrevista en profundidad, principalmente, incorporando en el guion temático una sección destinada a exponer a los entrevistados a situaciones hipotéticas e intencionalmente contrarias a lo que han ido describiendo en momentos anteriores y solicitando que asuman la posición de reformadores morales como medio para comparar, reflexionar y argumentar sobre su posición en relación con un determinado fenómeno, en este caso, la eutanasia, lo cual permitió que reflexionaran más allá de las fronteras legales al situarlos en el rol ficticio de legisladores en Chile (Huepe 2018). El guion de entrevista fue construido con base en los objetivos del estudio y utilizado por la misma investigadora en todos los casos, su aplicación resultó en un tiempo promedio de 90 minutos.
Participantes
Como es propio del enfoque cualitativo, la muestra fue intencional y razonada, buscando representación en términos estructurales (rol clínico o docente, sexo y profesión) y no según criterios estadísticos (Vásquez et al. 2017). En este caso, se consideró el rol desempañado en un hospital docente en la región metropolitana en relación con su cercanía con la atención de personas al final de sus vidas. Se obtuvo la participación de 11 profesionales de la salud, de los cuales 7 son médicos y 4 enfermeras; 6 mujeres y 5 hombres; 7 con un rol preponderantemente clínico y 4 con un rol docente, siendo importante añadir que todos desarrollan labores clínicas. La edad de los participantes oscila entre los 35 y los 62 años, y en promedio han ejercido la profesión por 24 años, en un rango de 11 a 34 años.
Análisis de datos
Se realizó un análisis de contenido cualitativo de las entrevistas (grabadas y transcritas literalmente) que fue triangulado a partir del trabajo independiente de las investigadoras. En primer lugar, se desarrolló un esquema de clasificación jerárquica distinguiendo y denominando las categorías y las subcategorías temáticas identificadas. En segundo lugar, se realizó un análisis descriptivo de estas categorías utilizando citas textuales de los participantes. Por último, se realizó un análisis relacional de las diferentes categorías temáticas utilizando diagramas para ilustrar el vínculo entre ellas.
El presente estudio fue aprobado por el Comité de Ética de la Investigación de la Facultad de Medicina de la Universidad de Chile y se realizó un proceso de consentimiento informado con todos los participantes.
Resultados
Se presentan los resultados de acuerdo con los objetivos formulados en este trabajo. Para ilustrar las categorías conceptuales identificadas se usan citas textuales de los entrevistados según nomenclatura que indica profesión (M o E), número de entrevista y roles clínicos o docentes preponderantes (RC o RD).
Idea nuclear en la concepción de la eutanasia
Se distinguen tres tipos de acuerdo con la idea nuclear que es enfatizada: etimológica, ético-legal y operacional.
Concepción etimológica
La mayoría de los entrevistados enfatizan el origen etimológico del término para definir la eutanasia, aludiendo de una u otra manera a un buen morir, una muerte digna. Al enunciar una concepción etimológica de eutanasia, no se presentan mayores conflictos ni dilemas, estos comienzan a presentarse en la medida en que el concepto abstracto de una "buena muerte" va adquiriendo forma o se cristaliza, en la imagen de una persona determinada. De hecho, algunos entrevistados dan cuenta de esta doble faceta del término, tal como se ilustra a continuación:
Eutanasia es un buen morir, sin embargo, en el concepto más tabú, por decirlo así, es intervenir de alguna manera para un bien morir. Todos buscamos que una persona que está al final de su vida tenga un buen morir, un final de vida digna, pero la intervención activa para que eso suceda es el tema, que es como más tabú y que genera como más complejidad en cuanto a la profesión médica en sí misma (M7-RC).
Concepción ético-legal
Desde esta perspectiva se define eutanasia como un derecho que se fundamenta en valores y principios éticos. Como se ilustra en la siguiente cita, se enfatiza la idea de la eutanasia como el ejercicio de la autonomía de un paciente, derecho que le faculta para decidir qué hacer con su propio cuerpo, así como determinar cuándo terminar con su sufrimiento.
Yo veo la eutanasia como una decisión personal... un paciente enfrentado a una expectativa de vida demasiado disminuida que no tiene ninguna capacidad de mejorarse y que no tiene solución, decide no pasar por ese proceso como un derecho. uno tiene derecho a decidir sobre su cuerpo, es válido que cada uno tenga su autonomía para decidir qué hacer con su cuerpo (M3-RC).
Concepción operacional
Se sostiene una concepción operacional de eutanasia cuando se enfatiza la acción específica mediante la cual se lograría poner término a la vida bajo ciertas circunstancias.
Eutanasia es la acción médica de facilitar el término de la vida o inducirla en forma activa, es decir, haciendo algo (más que omitiendo algo) en el contexto de un paciente que lo solicita o la familia o un grupo de personas que estima que es lo conveniente y en el contexto de un paciente que tiene una enfermedad irrecuperable, que produce dolor, menoscabo físico, psíquico (M2-RC).
El tipo de definición operacional de eutanasia implica a su vez precisar una serie de cuestiones adicionales, es decir, se define eutanasia como una acción que requiere señalar quién realiza qué, a quién y cómo; no obstante, como consecuencia de la metodología utilizada, se llevó a todos los sujetos (no solo a quienes presentan una concepción operacional) a reflexionar y pronunciarse respecto a la estructura y el procedimiento que debería tener la eutanasia en nuestro país. En este contexto, en algunos casos se identificó cierta confusión conceptual respecto a limitación o adecuación de esfuerzo terapéutico, sedación paliativa, suicidio asistido y eutanasia activa-pasiva.
Aspectos constitutivos de la eutanasia
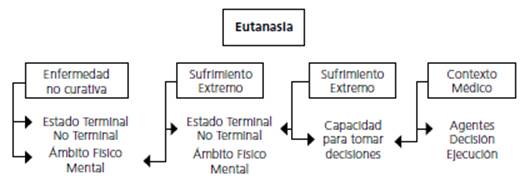
Existe consenso entre los entrevistados respecto a los siguientes cuatro aspectos constitutivos de la definición de eutanasia: 1) enfermedad no curativa, 2) sufrimiento extremo, 3) voluntariedad y 4) contexto de atención en salud, es decir, eutanasia corresponde a una solicitud de un paciente que presenta una enfermedad incurable, que le genera un sufrimiento extremo y que la realiza de manera libre y voluntaria en el marco de su atención en salud; no obstante, y como se ilustra en la figura 1, es posible y necesario hacer ciertas precisiones respecto a cada uno de estos aspectos.
Enfermedad no curativa
En primer lugar, se concuerda que para hablar de eutanasia debe existir una enfermedad incurable. Para algunos entrevistados tal enfermedad necesariamente debe ser una enfermedad terminal, mientras que para otros la variable temporalidad no es central. En definitiva, no existe un acuerdo respecto a si el paciente debe encontrarse en la etapa final de su enfermedad o bien pueda tratarse de una condición crónica.
Pacientes que tengan una enfermedad terminal, es decir, que están en la etapa tan avanzada de la evolución natural de la enfermedad que sea irrecuperable (...) (M1-RC).
Pero también incluye pacientes que a lo mejor su calidad de vida está severamente afectada, pero no tienen una limitación de vida (M2-RC).
Todos los entrevistados aludieron a enfermedades físicas. Si bien las enfermedades mentales no fueron mencionadas, sí se hizo referencia al sufrimiento de tipo psicológico.
Sufrimiento extremo
En todos los casos se subraya que el objetivo de la eutanasia es aliviar un sufrimiento extremo, lo que constituiría el sustento ético-profesional central para esta acción.
Yo creo que hay gente que tiene un sufrimiento intolerable. un sufrimiento incompatible con la vida y yo creo que eso sí debe ser atendido (M8-RD).
Te haces parte de ese proceso porque el objetivo está claro, el objetivo es que el paciente no sufra. hay un sentimiento de compasión que es lo que manda (E11-RC).
El alivio del sufrimiento como objetivo justificaría la decisión y la acción de la eutanasia, es decir, en un contexto médico un paciente podría solicitar voluntaria y conscientemente asistencia para morir debido a que padece una enfermedad terminal, pero esta solicitud carecería de fundamento si la persona no presenta un sufrimiento extremo; sin embargo, no queda claro cuándo sería "extremo" el sufrimiento ni quién lo determinaría. En general los entrevistados buscan objetivar y caracterizar este sufrimiento añadiendo adjetivos como "insoportable", "invivible", "inhumano", "intolerable", "intratable", "irreversible", etc.; así como también se intenta identificar el tipo de condición médica o enfermedad que podría conducir a este estado de sufrimiento. Por último, algunos entrevistados precisan que el dolor y el sufrimiento no puede sino ser determinado subjetivamente por el paciente.
Si bien todos los entrevistados aluden al sufrimiento físico producto de la enfermedad, para algunos profesionales también puede tratarse de un sufrimiento psíquico o del generado por una mala calidad de vida.
Es un proceso consciente de un paciente que decide terminar con su vida porque la calidad de vida esta mermada... la enfermedad quiebra el proyecto vida, es el sufrimiento en sus dimensiones física y psicológica (M3-RC).
Para algunos profesionales el sufrimiento psíquico debe ser resultado de una enfermedad física y estaría asociado a la falta de libertad y dependencia del paciente. Subyace la noción de un paciente competente que experimenta esta condición con lucidez y angustia, no obstante, como veremos más adelante, el problema estaría en la expresión de tal voluntad por parte del paciente.
Las dos como condiciones en que yo creo que el sufrimiento psíquico es lo que predomina [...] es la Esclerosis Lateral Amiotrófica... y la tetraplejia. Ninguno de esos dos puede tirarse al Mapocho, y ese espacio de libertad lo tienen totalmente dependiente. En los otros podría ser un cáncer, muy avanzado con mucho dolor. Me parece que quedan fuera de la eutanasia, por supuesto, toda forma de demencia, los duelos o el sufrimiento psíquico puro (M8-RD).
Voluntariedad
Existe consenso en que la eutanasia debe ser solicitada libre, voluntaria y directamente por el paciente, como expresión de su autonomía. Esto excluiría a aquellos pacientes en estados inconscientes o incapaces de expresar tal solicitud.
Para que hablemos de eutanasia, propiamente tal, estamos hablando de pacientes conscientes, activos, que son capaces de expresar en forma directa, informada y con todos los elementos que significa una buena información, lo que es, lo que significa para ellos poner fin a su vida (M4-RD).
Sin embargo, no es claro quién estaría a cargo de evaluar la capacidad del paciente, ni con qué criterio y cuál nivel de capacidad sería el estimado como suficiente. Se alude a la voluntad anticipada como un elemento facilitador de la toma de decisiones al final de la vida, así como la participación, la perspectiva y la voluntad de los familiares en cuanto a representantes de los intereses y los valores del paciente.
En el caso de que el paciente no pueda decidir, que su familia, sus cercanos, su grupo nuclear también tome la decisión. Sabiendo los deseos del paciente, previos, cuando estaba [bien] en sus condiciones (M2-RC).
Una manera de cerciorarse de que se trata de un paciente capaz que solicita voluntariamente terminar con su vida, sería la reiteración de esta solicitud de manera consistente en el tiempo.
Contexto médico o de atención en salud
Existe acuerdo respecto a que la eutanasia se debe dar en un contexto de atención de salud, no obstante, no se observa claridad en relación sobre qué profesionales deben estar a cargo de la toma de decisiones y de la ejecución del procedimiento mismo. Para algunos no serían solo los profesionales, sino que terceras partes, incluyendo a los familiares, deberían participar activamente en ambos aspectos.
La definición de los agentes involucrados en la toma de decisiones y la implementación del procedimiento de la eutanasia tiene importantes implicaciones, en tanto determinaría la responsabilidad que poseería cada cual en poner fin a la vida del paciente. Para algunos, en la toma de decisiones debe participar el equipo de salud, incluyendo a las enfermeras y la familia en representación de los mejores intereses del paciente. También existe la opinión de consultar a un comité experto, ajeno al equipo a cargo del cuidado del paciente. Por último, para otros, la decisión debe estar solo en manos de los médicos como conocedores de sus pacientes y responsables de su asistencia.
Yo creo que la eutanasia es un acto clínico. Debiera ser el médico, porque es igual que responder a una solicitud de atención...yo le voy a ofrecer un tratamiento a mi paciente, en este caso, su muerte. Entonces implica responsabilidad, implica que yo entienda la situación de mi paciente, la comprendo, y la ejerzo. En salud, al menos en Chile, esa figura la cumple en casi ciento por ciento de las veces solamente los médicos (M3-RC).
En relación con la implementación del procedimiento pueden distinguirse dos posturas. Primero, se piensa que no es relevante quien ejecuta el procedimiento de la eutanasia una vez que esta ha sido normada, pudiendo incluir que sea el equipo tratante, un equipo externo, uno o varios profesionales, entre otras posibilidades. La segunda postura considera que sí es importante definir quién ejecuta el procedimiento, argumentando que quien abala sea un médico, que este tendría la capacidad de supervisar técnicamente la acción, así como el vínculo con el paciente y su responsabilidad como tratante. Desde la perspectiva de algunas enfermeras, cobra relevancia definir este aspecto, porque se teme asumir la responsabilidad del acto, aun cuando no se haya participado en la decisión de realizarlo.
Son los enfermeros porque los médicos no administran medicamentos... es el enfermero el que ejecuta la indicación del médico... al menos que le choque con el principio de que "no voy a acelerar la muerte de nadie"... te puedes negar (E6-RC).
La reflexión sobre el rol que posee el profesional de salud es parte central de esta discusión. Si bien se reconoce la autonomía del paciente para tomar sus decisiones, también el profesional goza de autonomía y establece los límites de su acción profesional.
Aquí yo lo veo desde la libertad. Desde la libertad y quizás ahí choca con mi propia libertad de decir "chuta, ¿me embarcaría yo en esto o no?, ¿Qué tanto estaría dispuesta yo a hacerlo también?" porque una cosa es legislar, pero legislar pensando que lo va a hacer otro o pensando cómo me las vería yo ahí, porque es bien cínico también decir "No, estoy súper de acuerdo, pero yo tengo objeción de conciencia permanente" (E5-RD).
Postura personal de los entrevistados frente a la eutanasia
Algunos entrevistados plantean una clara postura en contra de la eutanasia y la idea de legislar sobre ella, mientras que la mayoría se pronuncia abiertamente a favor. Un tercer grupo de entrevistados muestra ambivalencia e indecisión, incluyendo a quienes consideran irrelevante su postura personal frente la eutanasia. Cada entrevistado sustenta su posición en determinados argumentos y de estos es posible identificar sus principales factores intervinientes.
Postura contraria a la eutanasia
Esta postura representa a aquellos que comparten la creencia en un curso natural de la vida que no debe ser intervenido por el hombre, en la que también subyace una noción del rol profesional circunscrita a proveer salud a las personas. Bajo esta lógica, no sería correcto atribuirse el poder de influir en el ciclo de la vida y, más aún, sin la intención de recobrar la salud (tarea propia de los profesionales de la salud).
Es un tema tan complicado, está como justo en el límite entre lo que es permitido y no permitido. es esa sensación personal de tener en tus manos principalmente el hecho de mantener la vida y quitar la vida... o sea, yo ni siquiera le practicaría eutanasia a un animal mío, porque en el fondo creo que no está en mis manos eso. La medicina se supone que es para la recuperación de la salud, creo que no se ajusta al hecho de provocar la muerte. Uno tiene que seguir el ciclo de la vida... yo creo que uno viene con un destino en la vida con un principio y un fin (E1-RC).
Algunos entrevistados distinguen tipos de eutanasia, manifestándose contrarios a la eutanasia activa y a favor de la eutanasia pasiva. Desde este punto de vista, sería éticamente distinto realizar u omitir una acción, cuya consecuencia genere la muerte.
Entonces, yo creo que en algunas circunstancias es válido pensar en una eutanasia. Ahora ¿Qué tipo de eutanasia? Yo soy más de dejar de hacer cosas. que hacerlas activamente. Esa es mi idea" (M4-RD).
Prefiero la eutanasia pasiva, digamos. Prefiero el no constituir, no instaurar medidas extraordinarias de soporte vital [...], solo puedes mantenerlo sin, sin incomodidades, sin dolor, sin vómito... hasta que llegue el fin. Que es distinto a que acelere el fin a través de algún procedimiento que se me ocurra (E6-RC).
Postura a favor de la eutanasia
Quienes se manifiestan a favor de la eutanasia refieren el derecho de toda persona a tomar decisiones sobre su propia vida y cuerpo. Explícita o implícitamente, en estos casos se defiende el derecho por la autodeterminación de toda persona.
Yo pienso que, en el fondo, mi posición al respecto tiene sentido en la medida en que uno entiende de que este concepto de activa y voluntaria, uno está entendiendo que alguien que está decidiendo por su propio cuerpo (M3-RC).
Algunos entrevistados enfatizan la autonomía de los pacientes por sobre las creencias y valores personales del profesional. Desde esta visión, lo relevante sería la postura que el paciente tiene respecto a la eutanasia y el deber del profesional sería ayudar, respetando los valores y preferencias del paciente.
No es así como que yo te diga: "oh, sí eutanasia o no eutanasia, o prohibido eutanasia"... va más al contexto de la situación más que a la postura a priori… No tengo una postura a priori, yo no te podría dar una postura a priori. Respetar, respetar, respetar, validar... Tú haces que se respete lo que la persona quiere (E5-RD).
Postura ambivalente frente a la eutanasia
Quienes muestran esta postura tienden a presentar una narrativa menos clara y con elementos contradictorios. La ambivalencia suele explicitarse a través de expresiones como "no lo tengo resuelto", "por un lado. pero por otro", "depende".
Yo, de partida creo en la medicina... el Hastings Center, los fines de la medicina, cuatro fines, y uno de ellos es cuando no podemos aliviar ni curar, procurar el buen morir. Entonces, me parece que estos pacientes, al menos en algunos casos, no son pacientes para ser abandonados. Yo tiendo a estar de acuerdo con la eutanasia, pero no lo tengo resuelto: ¿Qué cosas me lo impiden? Me lo impide un poco la religión, mi visión como católica, pero no sé si tanto es eso (M8-RD).
Para algunos profesionales el tema de la eutanasia no sería lo realmente relevante para el sistema de salud, los pacientes y los profesionales. La solicitud de eutanasia sería tan infrecuente y particular que resulta irrelevante en comparación con la urgencia del tema de los cuidados en el fin de la vida. Desde esta perspectiva, no se trata de resistirse a asumir una posición al respecto, sino que argumentar que la eutanasia debe entenderse en el contexto de una problemática social y de salud pública mayor. Solo una vez que se instale un sistema de cuidado del fin de vida de calidad podría iniciarse la reflexión sobre la eutanasia.
La gente se hace tratamiento con probabilidades mínimas de respuestas porque lo que no quiere es morirse. Nadie quiere morirse en general. No sé, lo encuentro como antinatural y creo que tal vez responda a un derecho legal y legítimo, pero creo que es un porcentaje de la población mínimo [...] Entonces, yo pienso que legislar a favor de un derecho, que yo creo que afecta al mínimo de la población puede correr el riesgo de no poner el énfasis donde sí hay que poner el énfasis, que aliviemos y ayudemos a esta gente que sufre, de manera competente y con profesionales (M7-RC).
En este trabajo, las posturas, así como las concepciones en las que se basan los entrevistados, están determinadas por diversos factores entre los que se encuentran la formación en Bioética, la visión de sociedad y creencias culturales y religiosas, la concepción de relación asistencial y de paciente y las experiencias personales. Estos factores representan niveles más o menos generales y directos de influencia que confluyen básicamente en principios, valores éticos y creencias religiosas.
Quienes refieren tener formación en Bioética o cercanía con esta área, ya sea a través de la actividad profesional, los comités de ética asistencial o la actividad docente, la argumentación tiende a ser conceptual y se emplea principios generales más que apreciaciones personales particulares.
Por su parte, la visión de la sociedad y del rol de los profesionales de la salud son factores relevantes a la hora de estimar quiénes y cómo deben participar en el debate sobre la eutanasia, de definir cuáles son las prioridades de salud a discutir y cuál es la responsabilidad individual y colectiva en el tema.
En relación con la aproximación cultural a la muerte se enfatiza que el tema es tabú, lo que entre otros aspectos se considera que se asocia a ciertas creencias como que el hablar de la muerte la acercaría. Los entrevistados explicitan el impacto que poseen las creencias religiosas en general y la religión católica en particular. La vida espiritual y la religión serían un importante insumo para reflexionar y pensar en lo que es y no es correcto. Por último, es interesante notar el impacto que poseen las experiencias personales biográficas en la postura que se asume ante la eutanasia, por ejemplo, con familiares en situaciones de fin de vida.
Discusión
Resulta interesante dar cuenta de que fueron frecuentes los comentarios de los participantes sobre lo inhabitual que es, para ellos y sus equipos, conversar sobre la muerte en general y la muerte médicamente asistida en particular. La importancia de reflexionar sobre el tema se constata al observar la evolución del razonamiento que varios entrevistados tuvieron a medida que se avanzaba en la conversación, modificando sus posturas y precisando conceptos e ideas sobre la eutanasia. Así, promover la reflexión sobre la muerte asistida es importante en todos y adquiere mayor relevancia al relacionarlo con el reconocimiento por parte de algunos entrevistados, de que son ellos, a propósito de sus respectivas especialidades, quienes están más cercanos a enfrentar el fin de la vida de pacientes en comparación con otros profesionales.
Lo anterior, se condice con lo planteado inicialmente en este estudio, cuando se caracterizó la muerte y la eutanasia como temas tabú, reflejado en los pocos países que la establecen como una posibilidad legal, pero, además, los resultados muestran que para algunos profesionales prima el estigma de la eutanasia como una forma de asesinato (Kottow 2016). También hay visiones de esta como acto de compasión, empatía y humanidad para con otro ser humano. De todas formas, ni la infrecuencia de países que han legislado sobre la muerte asistida, ni el tabú frente a la muerte y la eutanasia son razones suficientes para justificar la ausencia de debate al respecto.
En general, las nociones que tienen los médicos y las enfermeras sobre la eutanasia son diversas, algunas de las cuales incluyen otras acciones al final de la vida en el contexto sanitario, como por ejemplo su homologación con la limitación de esfuerzo terapéutico (LET), lo cual es consistente con otros estudios que señalan que el término de los tratamientos de soporte vital se puede confundir con la eutanasia y el suicidio asistido entre la población general y los médicos (Piili et al. 2018).
En este estudio se constató que hubo entrevistados que utilizaron un lenguaje más preciso y concordante con lo que diversos organismos y autores especializados en la materia recomiendan; pero, asimismo, se identificaron usos incorrectos y adjetivaciones del término que también se aconseja evitar por conducir a confusión.
Se identificaron cuatro aspectos constitutivos de la noción de eutanasia: enfermedad incurable, sufrimiento extremo, solicitud voluntaria y contexto médico; observando que solo una vez que se está ante un paciente cuya enfermedad es irreversible y que sufre en extremo, se comienza a evaluar la capacidad del paciente para decidir sobre su vida y el equipo que podría encargarse de ello. No obstante, se plantean interrogantes respecto a si necesariamente se trata de una enfermedad y no una condición, y si esta debe ser terminal y física o puede ser no terminal y mental. Probablemente los profesionales no incluyen la enfermedad mental porque no se consideran terminales, se conciben como curables o bien porque no existe una noción de "enfermedad mental" internalizada. Asimismo, surgen dudas vinculadas a los casos en los que la persona es incapaz de expresar su sufrimiento o voluntad. Esto último significaría que aquellas personas en estado de inconciencia o incapaces de tomar decisiones quedarían excluidas de la posibilidad de eutanasia, aunque concordemos que su situación es intolerable. De allí la importancia de la expresión de voluntades anticipadas y de integrar a los familiares en el proceso de toma de decisiones.
Las diferencias en las concepciones y las posturas respecto de la eutanasia son trasversales a las profesiones incluidas en este estudio. Asimismo, no se observan tendencias particulares respecto a la clasificación en los roles clínico o docente, lo cual podría tener relación con el hecho que todos los entrevistados desarrollan labores clínicas asistenciales. A pesar de lo anterior, los médicos reflexionan sobre el conflicto ético que genera el tomar la decisión de realizar la eutanasia y las enfermeras en torno al deber profesional de ejecutar dicha indicación.
También conviven diversas formas de describir los procedimientos y actores involucrados en su ejecución, observándose que las posiciones a favor y en contra se refieren, principalmente, a la eutanasia como acción, más que a la posibilidad de legislar sobre ella.
Se evidenció que el argumento ético-legal se constituye como el primordial fundamento para mostrarse a favor de la eutanasia, donde la autonomía se instala como el concepto central de estos discursos. Las posturas en contra se caracterizan por utilizar las acepciones activa y pasiva de la eutanasia, mostrando que su oposición es en relación solo a la primera acepción. Dentro de esta postura se entregan razones vinculadas a la moral personal y la ética religiosa, donde el respeto por el orden "natural" o "divino" se constituyen como ideas principales para comprender que la eutanasia atenta contra ello.
Conclusiones
En este trabajo hemos observado que el deseo y la solicitud de una buena muerte se considera ampliamente aceptado por parte de los médicos y las enfermeras participantes, pero su materialización en el contexto de la práctica médica se torna problemática para ellos. Se distingue entre la postura personal sobre el fenómeno en abstracto y la acción de la eutanasia que debe ser realizada concretamente por una persona particular. En esta línea, consideramos de vital relevancia el poseer acuerdos sociales, normativos y ético-legales que sustraigan el peso de las decisiones en los individuos o equipos profesionales, ofreciéndoles un modo de actuar, un fundamento consistente con los valores de la sociedad y su profesión.
Es imperativo el debate público y dentro de los equipos de salud respecto a los temas del fin de la vida, incluyendo la muerte médicamente asistida. Si bien hace poco tiempo atrás se desconocía y discutía el término "limitación del esfuerzo terapéutico", actualmente ya ha sido socializado y sabemos que forma parte de la práctica médica cotidiana.
Probablemente, al igual que ocurrió con el aborto, algunos profesionales podrán esgrimir objeción de consciencia, aspecto que indudablemente debe ser incluido en el debate si queremos avanzar hacia una legislación que aspire a ser efectiva y justa en torno al derecho a una muerte digna.
La discusión social sobre la eutanasia solo puede generarse si se le ubica en un terreno en el que se establecen criterios rigurosos, se reconocen las necesidades de salud del país, se discute el caso de pacientes que han recibido o se les ha ofrecido cuidados paliativos y se acepta que existen profesionales objetores. La discusión no puede evitarse porque existan prioridades de salud en el país, ni porque puedan ser infrecuentes los pacientes que cumplan las condiciones para solicitar la eutanasia. La relevancia de esta discusión es trascendental, en tanto expresa los valores de nuestra sociedad con relación al cuidado y el respeto con que tratamos a quienes se encuentran en el final de su vida.
Si bien este trabajo presenta como limitación el ser acotado a un grupo de profesionales, la metodología cualitativa utilizada posibilitó conocer en profundidad las creencias que están en la base de las diversas posiciones en torno a la eutanasia. Así, como proyección, es posible desarrollar una línea investigativa sobre los argumentos frente a la eutanasia que amplíe la selección de los contextos y los actores relevantes en este debate.