I. Introducción
La rehabilitación neurológica surge en los años 60 como método para el tratamiento de las secuelas presentes en pacientes con enfermedad vascular cerebral, trauma craneoencefálico y raquimedular afectando la capacidad motora y sensorial1. Según la Organización Mundial de la Salud (OMS) la neurorehabilitación es un proceso de mejoramiento de la calidad de vida del sujeto con enfermedad o lesión del sistema nervioso, alcanzando una recuperación óptima en su campo social, físico y mental2. La neurorehabilitación consiste en promover los procesos de plasticidad celular a partir del reentrenamiento de actividades repetitivas, con el objetivo de mantener, fortalecer y readquirir habilidades.
Las personas sobrevivientes a un accidente cerebrovascular (ACV) o trauma craneoencefálico (TCE), enfrentan múltiples dificultades que deben ser intervenidas con eficientes sistemas de neurorehabilitación capaces de atender las necesidades en cada uno de los ámbitos requeridos por el paciente. Las consecuencias de estos de accidentes, se traducen en secuelas a nivel de las funciones motoras y cognitivas dependiendo de la zona de afección3. En base a la evidencia se expone que amplio número de tecnologías son aplicadas a la neurorehabilitación de extremidades4. Tradicionalmente los dispositivos robótico de neurorehabilitación de extremidades se enfocan en el trabajo sobre el tren inferior debido a su mayor sencillez en el modelado biomecánico de la marcha5.
Este proyecto busca inicialmente la instrumentación de una actividad de neurorehabilitación funcional en extremidad superior dispuesta en rutina clínica, utilizando un dispositivo sensible a los movimientos, para posteriormente extraer variables de interés clínico, tales como: ángulo, desplazamiento y tiempo de ejecución. Las cuáles serán cuantificadas y registradas como evidencia para futuras evaluaciones, lo que permitirá el seguimiento continuo y exhaustivo de las sesiones de rehabilitación acerca del estado del paciente, y de manera específica el modo de ejecución de los ejercicios evaluados.
El objetivo de este proyecto se encuentra inmerso en un marco más ambicioso donde la disponibilidad de los datos objetivos y cuantitativos de la actividad seguida permitirá realizar estudios clínicos acerca de la rehabilitación del sujeto. Esto se traduciría en un elemento de soporte a la toma de decisiones clínicas y de misma forma tender así hacia un paradigma de rehabilitación personalizada y basada en la evidencia.
II. Materiales y Métodos
A. Sujetos
En primera instancia se evalúan las actividades ejecutadas por una persona adulta sana de género femenino, con edad de 22 años, la selección del sujeto fue arbitraria para la evaluación inicial. En proyección este trabajo se orienta sobre una población de adultos con parálisis cerebral leve y con previa aprobación del comité ético predeterminado.
B. Actividades de neurorehabilitación
Cada uno de los procesos de rehabilitación de extremidad superior, es soportado por actividades capaces de ofrecer y proporcionar ciertas ventajas evolutivas en los procesos de recuperación del paciente. En nuestro caso, y de acuerdo a la experiencia de los profesionales en terapia ocupacional y fisioterapia, resulta importante considerar actividades que “entrenen” a la persona para desarrollar acciones realizadas cotidianamente, tales como: vestirse, comer, peinarse, entre otras. Por tanto, los profesionales en mención, nos han provisto dos actividades dispuestas en rutina clínica, siendo estas denominadas como: cada quien en su casa y paso a paso a mis actividades de la vida diaria. La primera ejercita y evalúa la motricidad fina del paciente, la segunda ejercita y evalúa los alcances y agarres con variación en rangos y amplitudes6.
Considerando lo anterior, el estudio se enfoca en la segunda actividad por una razón fundamental: la actividad fomenta los rangos de movimiento y la amplitud articular necesaria para la ejecución de actividades con alto grado de motricidad fina, y al ser instrumentadas se puede determinar la eficacia y eficiencia de la misma.
C. Protocolo experimental
La persona se ubicará en posición sedente frente a una mesa sobre la cual reposará sus miembros superiores formando un ángulo de flexión en sus codos no mayor a los 15°, con espalda erguida y miembros inferiores con ángulo de flexión a 90°. Una vez en esta posición se encontrará un frasco cilíndrico trasparente y una tabla que contiene tres espacios circulares con un diámetro de 15 centímetros cada uno, donde cada espacio contendrá una imagen pegada con velcro.
En seguida se le explicará al participante en qué consiste la actividad, con instrucciones cortas, sencillas y secuenciales. a) Primero: el sujeto deberá detectar visualmente y coger el objeto que se encuentra frente a él, realizando movimientos amplios de extenso-flexión de hombro y codo con cada uno de sus brazos, esto se denominará “calentamiento”. b) Finalizado el calentamiento, se le pedirá al sujeto que coja el cilindro que se encuentra a su derecha o izquierda realizando un agarre al cilindro. c) Finalmente, se indicará que debe llevar el cilindro hasta la imagen seleccionada, colocándolo sobre la misma6.
La actividad se platea con tres niveles de dificultad teniendo en cuenta los niveles de alcance proximal, medio y distal, siendo el nivel inicial el que requiere de alcance proximal y el nivel final el que requiere de alcance distal. Las imágenes estarán relacionadas con temáticas de rutinas de actividades básicas de la vida diaria como baño, cepillado de dientes, cepillado del cabello y aprendizaje como colores, números, figuras, entre otros.
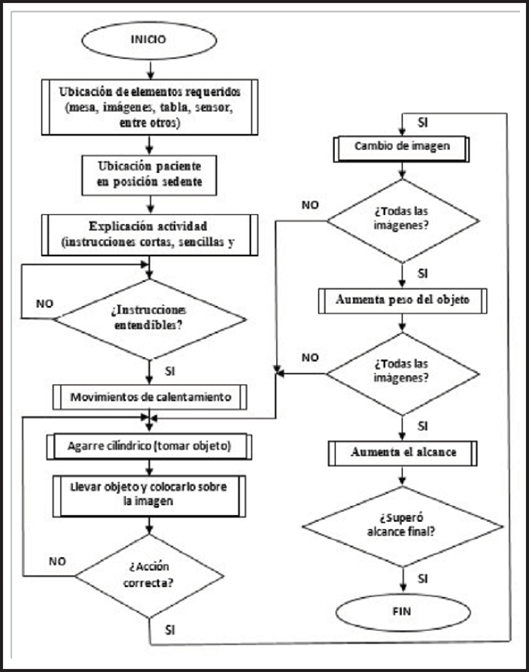
Durante la ejecución de la actividad, el profesional procurará que el paciente realice los tres tipos de alcances, proximal con una distancia de 10 cm, medial de 18 cm y distal de 28-30 cm. Se graduará la actividad aumentado el peso del frasco cilíndrico según se requiera. El sensor empieza su captura de forma paralela al momento en el que el profesional indica el inicio de la actividad al paciente. Todo lo anterior se resume en el diagrama de flujo de la Fig. 1.
D. Sistema instrumentado
El sistema instrumentado se compone básicamente de un sensor Kinect Versión 2, el cual está dotado de un servomotor, una cámara de color RGB, una cámara de profundidad o sensor 3D, proyector de luz infrarroja y micrófonos6. El módulo de procesamiento y almacenamiento de datos, presentación de resultados y la interfaz se condensan en un computador que debe cumplir, preferiblemente, ciertas características: disco duro superior a 500GB, RAM superior a 6GB, equipado con Windows y Matlab, un buen procesador (tercera o quinta generación) y características de pantalla de alta resolución.
E. Adquisición de datos mediante el sensor Kinect
El sensor Kinect es un dispositivo que permite la detección de puntos articulares y coyunturas, lo cual permite confeccionar el skeletal tracking, esta función se realiza por medio de un emisor de rayos infrarrojos y una cámara receptora de infrarrojos VGA. El emisor de infrarrojo emite el haz de luz al espacio de incidencia, el cual reflexiona a la cámara VGA con un retardo proporcional a la distancia del objeto intersectado por el haz. Una vez capturado el conjunto de pixeles emitidos, el sensor se encarga de hacer el cálculo del desfase para realizar la posterior reconstrucción de la imagen. La velocidad de captura es de 30 cuadros por segundo a una resolución de 16 bits de profundidad (640 x 480)7,8.
Una vez el sensor ha hecho el procesamiento primario, los datos son adquiridos en el computador por el software Matlab que se sirve de los toolkits, SDK destinados al manejo y control del sensor Kinect, e image acquisition Toolbox para el procesamiento y adquisición de datos. En base a esto se realiza el procesamiento y almacenamiento final de datos.
F. Carácter investigativo
Todas las pruebas expuestas en el presente trabajo tienen carácter cualitativo pues supone un primer acercamiento con el sensor y su control. Sin embargo, sugiere una posterior implementación con orientación cuantitativa, y en pos de ayudar a fortalecer las terapias que se aplican a sujetos.
III. Resultados
Esta fase experimental, implica el desarrollo de actividades ligadas a la motricidad gruesa, como el movimiento de flexo-extensión del hombro. Los resultados se obtuvieron tras la ejecución de movimientos, tales como: flexión, extensión, hiperextensión, abducción y aducción de las extremidades del tren superior. Las siguientes figuras adquiridas mediante el equipo Kinect v.2, muestran cada uno de los movimientos.
Al efectuar el primer movimiento de flexión de hombro, se puede visualizar que existen tres articulaciones marcadas en el miembro superior, además se marcan 6 en el eje vertical del sujeto tal como lo describe la Fig. 2.
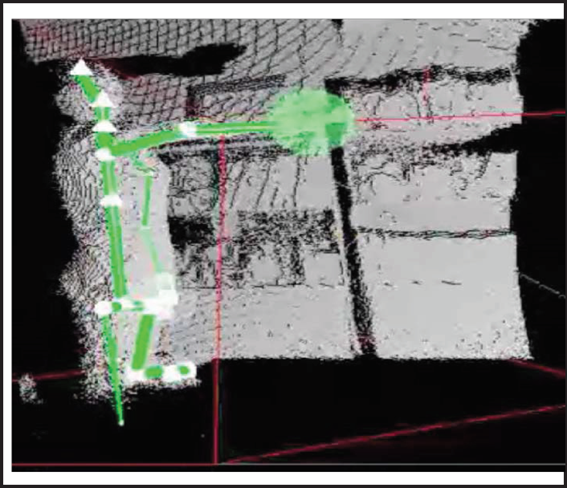
Figura 2 Captura de los puntos articulares en flexión del hombro (puntos articulares: puntos blancos en círculos y triángulos)
Para el movimiento que implica la extensión del hombro, se observa la identificación de los puntos articulares de los dos miembros superiores a pesar de la obstrucción natural de la captura lateral tal como se muestra en la Fig. 3.
En el movimiento de hiperextensión se reconoce significativamente la mano puesto que, como se observa en la Fig. 4, el dedo pulgar y la muñeca son resaltados con la marca característica para una articulación según el sensor.
En la captura de los puntos articulares en abducción de los miembros superiores, se reconocen 18 puntos articulares en todo el cuerpo, de los cuales 10 corresponden a los miembros superiores. Estos puntos son reconocidos con claridad y marcados sobre las articulaciones en su posición real, tal como se describe en la Fig. 5. Asimismo, al hacer este movimiento con un solo miembro superior se visualiza una discriminación notable entre los dos miembros y sus posiciones, tal como lo muestra la Fig. 6.
En el movimiento de aducción de los miembros superiores, se observa que las articulaciones de hombro, codo y muñeca, otorgan información relevante sobre el movimiento y la ubicación de los puntos articulares de interés sobre cada uno de los miembros superiores, tal como lo describe la Fig. 7.
Finalmente, en todas las capturas se pudo visualizar que el sistema de adquisición Kinect v.2 provee la ubicación de las articulaciones de hombro, codo, muñeca y dos puntos correspondientes a la mano. Además, en el eje vertical del sujeto se adquirieron 5 puntos articulares en las regiones craneal, cervical, torácica y lumbar con un adicional de 8 puntos para las extremidades inferiores. Así se obtuvieron un total de 18 puntos adquiridos, 8 de ellos en miembro inferiores y 10 en tronco y extremidades superiores. Asimismo, se puede afirmar que el sensor Kinect v.2 ofrece una herramienta de consideración para la adquisición, seguimiento y cuantificación de los datos relacionados al movimiento corporal de un sujeto.
IV. Discusiones
En Colombia, se estima que 20 de cada mil habitantes mayores de 50 años padecen ACV siendo más prevalente en el sexo femenino que en el masculino9. Después de las enfermedades cardiovasculares y los politraumatismos ACV es la tercera causa de muerte, siendo una de las principales causas de discapacidad y de pérdida de años saludables, incluyendo mujeres entre los 15 y 44 años. Se ha informado una tasa de ACV en el país de 300 por cada 100.00010. En cuanto al TCE, se reporta una prevalencia de secuelas de un 6,9 por cada 1000 habitantes, notándose una diferencia con los anteriores que puede ser atribuida a los factores socioculturales propios del país9.
Actualmente, las actividades ejecutadas en la neurorehabilitación funcional de extremidad superior en países en vía de desarrollo, tal como el nuestro, no permiten a los clínicos tener información objetiva sobre la ejecución y evolución del ejercicio realizado por el paciente. Esto impide alcanzar los patrones de normalidad en los individuos afectados, dificultando el logro de una rehabilitación integral, enfocada en la rehabilitación racional (social, familiar e individual)2. En los procesos de rehabilitación actuales, los cambios más significativos consideran la implementación de equipos e instrumentos de medición, directamente relacionados con la monitorización, asistencia y feedback de la actividad sin dejar de lado las actividades asociadas al proceso de automatización11.
La neurorehabilitación ha evolucionado de manera constante, partiendo del trabajo tradicional ejecutado por el paciente y guiado por el terapeuta, hasta la implementación de tecnologías multidisciplinares para atender la afección. Estas últimas tecnologías, tales como, el UBC Ergómetro Isocinético12 MITManus13 Armin14, Armeo Power15, Armeo Spring16, e incluso los mismos trabajos presentados por Muñoz et al.17, en 2013 y Morales et al.18 en 2013, no tienen en cuenta las actividades de rehabilitación dispuestas en rutina clínica y la información que estas proveen, sino que incorporar nuevos modelos y formas de valorar la rehabilitación.
La información objetiva de actividades tradicionales de neurorehabilitación como la ejecutada en este proyecto, permite observar que el sistema implementado resulta útil para la captura de articulaciones en esta primera etapa de nuestra fase experimental pues, en todas las capturas, se evidencia que el sensor Kinect v.2 provee la ubicación de las articulaciones de hombro, codo, muñeca y dos puntos correspondientes a la mano. Además, en el eje vertical del sujeto se adquirieron 5 puntos articulares en las regiones craneal, cervical, torácica y lumbar con un adicional de 8 puntos para las extremidades inferiores. Así se obtuvieron un total de 18 puntos adquiridos, 8 en miembro inferiores y 10 en la parte de tronco y extremidades superiores. Así mismo, se puede afirmar que el sensor v.2 ofrece una ubicación óptima en cuanto a articulaciones se refiere y responde satisfactoriamente ante algunas interferencias del mismo cuerpo resultantes de los mismos movimientos.
V. Conclusión
El sistema de instrumentación propuesto en la fase experimental, puede reconocer los movimientos de las articulaciones en el espacio. El uso de un sensor Kinect permitirá realizar la monitorización y seguimiento de los movimientos de las articulaciones en rutina clínica, para llevar a cabo su cuantificación. La información recopilada durante cada una de las sesiones significa poseer datos objetivos respecto a los movimientos que está ejecutando el paciente, asimismo se podrán generar indicadores que evalúen y midan la realización de las rutinas. La información cuantitava y de continuo seguimiento, podría ser de alta utilidad para lograr caracterizar mejores decisiones en rehabilitación del paciente, a través de lo cual se busca dar apoyo a la práctica de los profesionales encargados, de manera simple y haciendo uso de dispositivos de fácil obtención.
En prospectiva se pretende implementar un sistema completo que logre adquirir, cuantificar y registrar las variables asociadas a cada uno de los pacientes tratados, de esta manera los clínicos relacionados al área tendrán información objetiva, cuantitativa y retrospectiva para determinar los tratamientos óptimos de sus pacientes de acuerdo a la evidencia registrada.