Introducción
El dolor crónico condiciona cambios en el sistema nervioso central que explican diferentes complicaciones biológicas, psicológicas, sociales o funcionales con consecuencias para el individuo, los sistemas de salud y las sociedades (1,2). A lo largo de la historia de los opioides como analgésicos, se ha destacado la transición entre la subutilización de estos, pasando por la promoción por parte de industrias farmacéuticas, con comercialización de nuevas presentaciones, y el patrocinio de organizaciones para el manejo del dolor, hasta el uso guías de práctica clínica (3). Ello explica en parte el aumento desproporcionado y desigual del consumo de opioides en diferentes países desarrollados en las últimas dos décadas.
Una de las múltiples causas de la prescripción inapropiada de opioides es la inadecuada preparación y actualización de las personas a cargo (4,5). En Colombia se viven circunstancias paradójicas, por ejemplo, la inadecuada disponibilidad de opioides (asociada al problema de control de dolor) en circunstancias clínicas donde estos han demostrado ser efectivos y seguros; al igual que la formulación indiscriminada de estos en contextos clínicos, donde su efectividad y seguridad están muy cuestionados (5,6).
La metadona, opioide sintético usado para el tratamiento de adicción a opioides (7,8) y manejo de dolor crónico (9,10), presenta características farmacológicas y clínicas únicas entre el grupo de opioides disponibles en Colombia. Como ventajas están: 1) antagonismo de los receptores N-metil-D-aspartato; 2) al alcanzar una adecuada concentración plasmática, puede ser usada en intervalos mayores, lo que resulta conveniente para los pacientes, y 3) menor costo respecto a otros opioides de acción prolongada.
Entre las desventajas se encuentran:
Tiempo de vida media variable: en la mayoría de los casos está entre 14 y 60 horas; sin embargo, se han informado casos de vida media de hasta 120 horas (7,11), comparado con el tiempo de vida media de la mayoría de opioides disponibles (morfina, hidromorfona, oxicodona, fentanilo), que varía entre 2 y 3,5 horas. Tomando como referencia el tiempo de vida media mayor, es decir, 60 horas, la concentración de estado estable solo se alcanza después de 12 días (5 vidas medias) y, en algunos casos, hasta después de tres semanas (12,13). Ello expone a los pacientes a dosis tóxicas, si no se realiza un proceso de titulación monitorizado.
Las dosis equianalgésicas para conversión a otros opioides (miliequivalentes de morfina) son muy variables. Para dosis bajas de morfina se propone entre 3:1 y 10:1, y para dosis altas, entre 8:1 y 20:1 (14). Esto, sumado a la tolerancia cruzada incompleta entre opioides, hace que el paso de cualquier opioide a metadona o viceversa sea un reto y requiera un manejo cuidadoso para evitar efectos adversos.
El potencial de interacciones farmacológicas es importante: medicamentos que interfieren con la farmacocinética (principalmente inductores o inhibidores del citocromo P450); sustancias sinérgicas de efectos sedativos y depresores del sistema nervioso central, que pueden aumentar el potencial de efectos adversos al utilizarse concomitantemente, y medicamentos que aumentan el intervalo QT, capaces de aumentar el riesgo de arritmias cardiacas potencialmente mortales (10,15,16).
En los últimos años, en Estados Unidos se ha notificado un aumento del riesgo de muerte por sobredosis asociado al uso de metadona (14,17,18). Este alarmante incremento está principalmente asociado al uso de metadona en el contexto de dolor crónico (14,17): una de cada tres muertes asociada al uso prolongado de opioides está relacionada con metadona (12). En cuanto al manejo de adicciones, existe una tendencia estadísticamente no significativa hacia una mejoría en la mortalidad, posiblemente explicada por la disminución del riesgo de uso de otras sustancias ilícitas o de opioides no formulados (14). Algunos estudios no muestran cambios en el riesgo de muerte al comparar metadona con otros opioides, sobre todo en escenarios donde su uso está regulado y vigilado de manera estricta. Ello sugiere que la mortalidad se asocia más al uso inapropiado que al medicamento por sí mismo (10,14).
Los algólogos colombianos provienen de diferentes contextos clínicos, previa su formación como especialistas en dolor; algunos con formación informal, otros con formación en programas de posgrado ampliamente variables en función de forma de aprendizaje, tipo de contexto clínico, duración de la formación, etc.
Los diferentes escenarios de práctica clínica a los que se ven enfrentados los especialistas en dolor (tabla 1) podrían facilitar o dificultar el uso apropiado de metadona: el tiempo limitado para realizar un abordaje clínico, social-familiar y psicológico como primer paso para identificar candidatos a manejo a largo plazo con opioides; la oportunidad de utilizar herramientas para establecer el riesgo de diferentes efectos adversos durante el tratamiento; la utilización de contratos opioides y pruebas rápidas de orina; la oportunidad de educar sobre objetivos de tratamiento y uso adecuado de opioides a los pacientes (9,19,20,21).
Este es un estudio observacional de corte transversal cuyos objetivos son: 1) aproximarse a los patrones de prescripción de metadona de especialistas dolor colombianos y compararlos con las recomendaciones más aceptadas por la comunidad científica internacional y 2) encontrar oportunidades de mejorar estos patrones de prescripción, vigilancia y uso de metadona en Colombia.
Materiales y métodos
Previa aprobación con base en criterios éticos, científicos y metodológicos por parte de la División de Posgrados de la Universidad El Bosque, se caracterizaron los patrones de prescripción de metadona y opioides en dolor crónico.
Para ello se consultaron las bases de datos de especialistas de dolor en Colombia, mediante las organizaciones que los agremian: Asociación Colombiana para el Estudio del Dolor (ACED), Asociación Colombiana de Cuidados Paliativos (ACCP) y programas de formación de especialistas en manejo de dolor.
Criterios de inclusión: médico, agremiado o perteneciente al grupo de profesionales descrito, dedicación de por lo menos un 20 % de su tiempo de práctica profesional al manejo de dolor crónico, manejo de una cuenta de correo electrónico personal o grupal e interés en participar en la encuesta.
Criterios de exclusión: otros profesionales encargados del cuidado en salud de pacientes con dolor crónico (indirectamente relacionados con la prescripción y seguimiento de pacientes, pero no responsables de la prescripción) y médicos que no realicen su práctica en Colombia.
Se asume que la mayoría de los encuestados maneja de forma rutinaria una o varias cuentas de correo electrónico y que las agremiaciones tienen información actualizada de sus agremiados. Se solicitó a los encuestados que solamente enviaran un formulario diligenciado, así recibieran la misma información a través de diferentes cuentas de correo electrónico o en diferentes oportunidades en la misma cuenta de correo (22,23,24,25,26,27).
La participación fue voluntaria y los datos suministrados se manejaron de forma anónima y confidencial, sin otro objetivo diferente al presente estudio.
El instrumento de medición es una encuesta estructurada que contiene cuatro dominios: a) caracterización de la población encuestada (4 preguntas), b) práctica clínica del encuestado (3 preguntas), c) uso prolongado de opioides en pacientes con dolor crónico (2 preguntas de percepción, 5 preguntas de práctica clínica. Total 7 preguntas) y d) uso de metadona en pacientes con dolor crónico (5 preguntas de práctica clínica y 1 pregunta de conocimiento de publicación de guías de práctica clínica. Total 6 preguntas).
Se realizó una prueba piloto con residentes de Anestesiología que hubieran aprobado su rotación por Medicina del Dolor, para aproximarse a la claridad del lenguaje de las preguntas, la practicidad del cuestionario y el análisis de datos. Se analizaron sus sugerencias y se realizaron los cambios considerados pertinentes.
Las variables medidas son cualitativas y se resumieron a través de medidas de estadística descriptiva; entre tanto, las asociaciones planeadas en el protocolo fueron ejecutadas con el programa SSPS versión 15. Para medir la significación estadística se utilizó la prueba de chi cuadrado de Pearson.
Resultados
Después de un proceso de búsqueda exhaustivo de los algólogos colombianos a través de las agremiaciones e instituciones de formación de especialistas en manejo de dolor en Colombia, se obtuvieron 364 direcciones de correo electrónico: 278 de la ACED, 53 de ACCP, 27 del Primer Encuentro de Especialistas en Entrenamiento en Dolor y Cuidados Paliativos de programas académicos del país organizado por la ACCP el 28 de noviembre de 2014 y 6 de egresados del programa de la Universidad El Bosque.
Hubo 22 correos electrónicos duplicados, 7 correos electrónicos de personas que no residen en Colombia y 54 agremiados con profesiones relacionadas con el cuidado de la salud; pero no médicos facultados para prescribir medicamentos, que fueron eliminados. Finalmente se consideraron 282 direcciones.
A efectos de llevar a cabo el proceso se implementaron las estrategias recomendadas por el metanálisis Cochrane sobre métodos para aumentar la frecuencia de respuesta de cuestionarios en línea (28,29). De este modo, se obtuvieron 46 respuestas que representan al 16 % de las encuestas enviadas.
Caracterización de la población encuestada
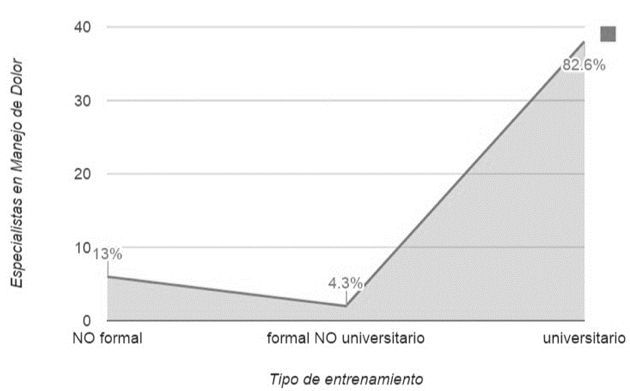
El 61 % de las personas que respondieron la encuesta han trabajado en control de dolor crónico durante más de 5 años; sin embargo, ninguna de las categorías que caracteriza el tiempo de experiencia en la especialidad representa a la mayoría de los encuestados. Una buena parte del grupo encuestado reportó la especialidad de anestesia como contexto formativo previo a su formación en dolor crónico; el 83 % de todos los encuestados indicó tener una formación universitaria certificada en manejo de dolor crónico (figura 1) y el 57 % informó que su formación se dio a través de una especialización médico-quirúrgica.
Únicamente el 4 % de los encuestados atiende exclusivamente a pacientes oncológicos o no oncológicos (2 % y 2 %, respectivamente). La mayoría de los encuestados atiende pacientes tanto oncológicos como no oncológicos. El 89 % de los encuestados ve pacientes que pertenecen a todas las categorías de aseguramiento en salud. El 59 % de encuestados realiza su práctica clínica en un hospital universitario.
Patrones de prescripción de opioides en dolor crónico
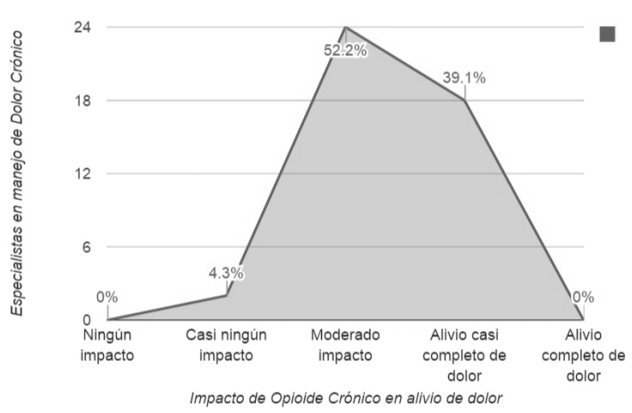
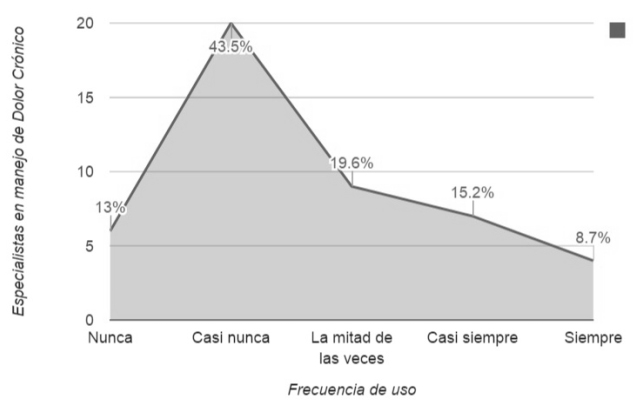
La mayoría de los encuestados considera que el manejo prolongado con opioides tiene, al menos, un efecto moderado en el control del dolor (figura 2) y una mejora en la funcionalidad de sus pacientes. Una proporción elevada de los encuestados no usa nunca o casi nunca herramientas validadas para predecir la posibilidad de trastornos del uso de opioides previo al inicio del tratamiento (figura 3) o pruebas rápidas de orina para el seguimiento de pacientes.
La mayoría de encuestados explica a sus pacientes los objetivos del uso del opioide y establece expectativas realistas del tratamiento; además de aclarar el manejo del medicamento en casa para evitar el consumo por parte personas diferentes al paciente.
Patrones de prescripción de metadona
Una buena parte de los profesionales encuestados usa electrocardiograma de 12 derivaciones con medición del intervalo QT antes del inicio y como seguimiento al tratamiento con metadona. Durante la titulación, el 50 % de los encuestados ajusta la dosis de metadona con intervalos mayores de 5 días y el 54 % considera que al rotar de otro opioide a metadona la relación de dosis depende de la exposición previa en función de cantidad diaria de opioide consumido.
La mayoría de los encuestados considera el fenómeno de tolerancia cruzada incompleta en el momento de rotar los opioides prescritos; pero para el caso de la metadona no hay una forma cuantitativa única que lo haga aplicable uniformemente en la práctica clínica de los encuestados. Así mismo, la mayoría de ellos considera tiempos superiores a una semana de suspensión para suponer al paciente no expuesto a opioides.
El 83 % de encuestados conoce guías de práctica clínica que dan recomendaciones acerca del uso duradero de metadona.
Los encuestados que atienden pacientes oncológicos principalmente o de forma exclusiva explican a sus pacientes siempre o casi siempre la forma de manejar los opioides en casa, incluido lo inapropiado de compartirlos con otras personas y las estrategias para evitar el robo del medicamento (p = 0,007). Los encuestados que nunca o casi nunca explican esto a sus pacientes llevan menos de 3 años de experiencia manejando personas con dolor crónico (p = 0,004).
La mínima proporción de encuestados que respondió que el manejo prolongado con opioides tiene casi ningún influjo en el control del dolor atienden principalmente población no oncológica. Todos los encuestados que atienden población oncológica, principal o exclusivamente, tienen la impresión que el manejo con opioides proporciona, por lo menos, un efecto moderado en el control del dolor (p = 0,00).
La mitad de encuestados que atiende pacientes no oncológicos exclusiva o principalmente percibe casi ninguna mejoría en la funcionalidad de los pacientes en el tratamiento duradero con opioides. Solamente un encuestado que atiende principalmente pacientes oncológicos piensa de la misma forma (p = 0,034).
Todos los encuestados que consideran a sus pacientes no expuestos a opioides, después de suspender la metadona durante una semana, tuvieron formación universitaria (p = 0,001). El 90 % de los encuestados que recibió formación universitaria conoce guías de práctica clínica para el manejo prolongado de metadona comparado con solo el 50 % de los encuestados sin formación en una universidad (p = 0,028).
El 88 % de los encuestados con formación en manejo de dolor crónico a través de una especialización clínica solicita siempre o casi siempre un electrocardiograma de 12 derivaciones con medición del intervalo QT antes del inicio de metadona de forma crónica, comparado con solo el 50 % de los encuestados que tuvieron una formación no clínica (cursos libres, diplomados, cursos virtuales y maestrías sin práctica clínica) (p = 0,023).
Discusión
Esta encuesta a médicos de Colombia especialistas en manejo de dolor es un esfuerzo inicial por caracterizar patrones de prescripción de opioides, en general, y metadona, en particular, de forma prolongada, en población con dolor crónico sin importar el origen oncológico o no oncológico. La obtención de las direcciones de correo electrónico se hizo de manera profunda, incluyendo las sociedades científicas y los grupos de formación de especialistas en dolor en el país. Los médicos no agremiados a estas sociedades o que no se hayan podido identificar a través de los grupos de formación y que ejerzan su profesión con pacientes que sufren dolor crónico en Colombia no están representados por la encuesta, lo que limita el presente estudio. No se identificaron cuentas de correo electrónico inactivas; sin embargo, esto no garantiza su uso activo.
Los cuestionarios electrónicos son una forma eficiente de recolectar información para estudios tipo encuesta, corte transversal, que captan tendencias (30) —en este caso, patrones de prescripción de opioides de efecto duradero entre médicos colombianos especialistas en dolor— en un punto del tiempo. Se utilizaron estrategias que han demostrado aumentar la frecuencia de respuesta para este tipo de cuestionarios: 1) cuestionario electrónico acortado, 2) tópico interesante para la población estudio, 3) posibilidad de ver los resultados parciales al finalizar la encuesta, 4) fondo blanco, 5) encabezado simple, 6) no utilización de la palabra encuesta en el encabezado, 7) inclusión de una foto y 8) no firma masculina.
No se usaron otras estrategias de aumento de frecuencia de respuesta: 1) incentivos no monetarios y 2) cuestionario personalizado. Estas estrategias se tomaron del más reciente metanálisis Cochrane, que evalúa métodos para aumentar la frecuencia de respuesta a cuestionarios postales y electrónicos (29). Además, se envió el cuestionario en 3 oportunidades, cada una de ellas separada por más de una semana.
La frecuencia de respuesta es similar a otros estudios de corte transversal en los que utilizaron cuestionarios electrónicos (23,24,31,32) y la baja frecuencia de respuesta se convierte en una limitación general para todos los cuestionarios electrónicos, y no un punto particular de este estudio. Sin embargo, a pesar de obtener asociaciones interesantes desde el punto de vista clínico y con significación estadística, estas se deben interpretar con cuidado, debido a que las personas que se toman el tiempo de responder este tipo de cuestionarios pueden no representar de forma adecuada a la totalidad de personas que recibieron el cuestionario —otra limitación de este tipo de diseño—. Por desgracia, no se pudo caracterizar ampliamente a los no respondedores para detectar diferencias, comparándolos con los respondedores.
La mayoría de personas que respondió la encuesta son anestesiólogos, con más de cinco años de experiencia en el manejo de pacientes con dolor crónico, con formación universitaria a través de una especialización médico-quirúrgica que incluye práctica clínica durante su entrenamiento en algología, que trabajan en hospitales universitarios y que tienen conocimiento de guías de práctica clínica para el manejo prolongado de metadona. Esto puede explicarse de tres formas: 1) la mayoría de médicos especialistas en dolor en Colombia tienen este perfil y la encuesta los representa adecuadamente (poco probable teniendo en cuenta las limitaciones identificadas). 2) Las agrupaciones de especialistas en dolor y las bases de datos de las organizaciones formativas representan preferencialmente este perfil de especialista en dolor (poco probable, aunque no se pudo caracterizar a la población de no respondedores, la mayoría de encuestas enviadas fue a agremiados ACED, con múltiples contextos formativos y que ejercen en varias regiones del país). 3) Es más probable que los respondedores diligencien este tipo de encuesta con fin investigativo y académico que otro perfil de especialista en dolor (pobre validez externa para otro perfil de especialista en dolor).
A pesar de que las respuestas obtenidas representan a una población experimentada y muy formada, llama la atención que la mayoría de encuestados percibe el manejo prolongado con opioides como altamente efectivo para desenlaces funcionales y de control analgésico, desenlaces no evaluados en el largo plazo y debatible en el mediano plazo, dependiendo de la población evaluada (1,2,3,12,33,34,35). Esto es llamativo porque solo el 2 % de los encuestados trabaja exclusivamente con pacientes oncológicos y solo el 15 % trabaja preferencialmente con este tipo de paciente. Es probable que los pacientes oncológicos que tienen menor tiempo de sobrevida no lleguen a tener un tratamiento “prolongado” con opioides y los efectos analgésicos a corto y mediano plazo sobrepasan ampliamente los potenciales efectos adversos, sin llegar a experimentar los efectos adversos a largo plazo, específicamente el trastorno del uso de opioides (3,13,35). Sin embargo, la mínima cantidad de encuestados que percibe como mínima la mejora en la funcionalidad con el manejo duradero con opioides atiende pacientes con dolor crónico no oncológico.
La mayoría de encuestados conoce las guías de práctica clínica, las cuales recomiendan estrategias como cuestionarios validados para identificar pacientes en riesgo de uso inadecuado de opioides, pruebas rápidas de orina y acuerdos de tratamiento. Llama la atención que un porcentaje mínimo emplea estas estrategias en su práctica clínica diaria, lo que se explicaría por una de dos circunstancias: 1) las estrategias descritas son difíciles de implementar y 2) las personas conocen la escasa evidencia que respalda estas recomendaciones y deciden no implementarlas (3).
Es más probable que los encuestados que recibieron formación universitaria conozcan guías de práctica clínica y que en su práctica consideren a un paciente no expuesto a opioides después de una semana de haber suspendido la metadona para calcular la dosis de reinicio. También es más probable que personas con entrenamiento en dolor crónico soliciten un electrocardiograma al inicio o como seguimiento del tratamiento (36).
Independiente del perfil del encuestado, las personas no tienen lineamientos unificados y claros a la hora de recetar metadona en pacientes no expuestos a opioides y utilizarla en pacientes expuestos a otros opioides (rotación), lo que puede explicarse por la alta variabilidad farmacocinética del medicamento y la variabilidad de las recomendaciones establecidas. A pesar de no sustentarse en evidencia con baja probabilidad de sesgo, existen recomendaciones de expertos que deberían adoptarse para lograr una práctica clínica más uniforme y predecible (36).
En Colombia no contamos con estadísticas que documenten el problema descrito en países desarrollados; pero se pueden extrapolar circunstancias como la incierta efectividad de los opioides para el control del dolor, la mejora de la funcionalidad a largo plazo y el creciente impacto de complicaciones asociadas al manejo crónico con opioides como trastornos hormonales, depresión, trastornos del uso de opioides o muertes por sobredosis (20,29,30). La influencia de la industria farmacéutica en la educación y práctica clínica diaria es indudable, y no es la excepción en Colombia. Sin embargo, el esfuerzo por educar e informar adecuadamente a los profesionales del cuidado de la salud encargados de la toma de decisiones en el proceso de prescripción y seguimiento de medicamentos opioides puede influir de modo positivo y pasarnos de ser un país opiofóbico (5) a un país que prescribe racionalmente medicamentos opioides, evitando los dos extremos vividos por países desarrollados (opiofobia-prescripción indiscriminada) que, inevitablemente, son devastadores para los individuos, los sistemas de salud y las sociedades.
Conclusiones
En Colombia, tal vez, tengamos problemas con la disponibilidad de opioides en general (5,6), y al ser un país donde la desigualdad social es frecuente, no solo la desinformación y la opiofobia generalizada, aunada a la falta de herramientas formativas para los proveedores de salud que están igualmente desinformados, explican los dos extremos peligrosos que son más probables (6): uno, inadecuada disponibilidad, formulación y seguimiento de opioides en los contextos clínicos donde son efectivos y seguros (5). Dos, la formulación de opioides para enfermedades con las cuales no han demostrado ser efectivos y ponen a la población frente a un problema de salud pública enorme documentado en otros países.
Se debe trabajar en la educación de prescriptores de opioides para el manejo de dolor crónico.











 text in
text in