Introducción
El uso de medicinas alternativas y complementarias (MAC) por parte de pacientes oncológicos es una práctica ampliamente extendida en diferentes contextos culturales; sin embargo, las prevalencias son muy diversas entre países (rango del 5 % al 74,8 %) y aun dentro de un mismo país existen diferencias marcadas entre los estudios reportados (1). En Colombia hay escasa información sobre la utilización de MAC en pacientes oncológicos y los datos disponibles de centros de referencia en Bogotá indican cifras entre el 70 % y el 80 % (2,3).
La elevada frecuencia de uso de dichas prácticas ha hecho que cada vez más centros de cáncer incorporen estas terapias al manejo integral de los pacientes de forma coordinada con la medicina alopática; pero a pesar de la elevada aceptación y uso de MAC por parte de los pacientes, la medicina integrativa no ha tenido gran expansión en nuestro medio y las prácticas en este contexto se siguen dando por fuera del curso principal de tratamiento, lo que se deduce de la escasa disponibilidad de servicios de MAC en Colombia y la condición de práctica privada independiente para la mayoría de ellos (4).
Un factor contribuyente a esta situación puede ser la falta de entendimiento frente a las percepciones de pacientes, profesionales y cuidadores en torno a las medicinas alternativas, lo que a su vez puede derivar en problemas de comunicación entre estos actores. En Colombia existe muy poca información al respecto: un estudio en el departamento de Cundinamarca mostró que cerca del 50 % de los médicos del sector público tienen una actitud positiva frente al uso de medicinas alternativas; pero solo el 18 % de ellos la recomienda a sus pacientes (5). No obstante, dicha información no discrimina médicos generales y especialistas, y no es claro cuál puede ser la percepción de los profesionales en un entorno altamente especializado y con gran desarrollo tecnológico e influencia por parte de la industria farmacéutica como el del cuidado del cáncer.
Dada la carga creciente de las neoplasias malignas, que representan la segunda causa de muerte en el país y generan más de 100.000 casos nuevos por año (6), sumada a la elevada frecuencia de uso de MAC en una condición amenazante de la vida, resulta necesario un mejor entendimiento de las percepciones de pacientes y profesionales frente a estas prácticas como base para la construcción de conocimiento, la mejoría de la comunicación y la mejoría del cuidado oncológico en el país. En este artículo se presentan los resultados de un estudio exploratorio que indagó la percepción de pacientes y cuidadores y que analizó coincidencias y divergencias de las dos perspectivas frente al uso de medicinas alternativas en el paciente oncológico.
Métodos
Se llevó a cabo un análisis interpretativo fenomenológico (7), a fin de identificar el sentido y significado de las experiencias personales frente al uso de MAC para el cuidado del cáncer. El proyecto fue aprobado por el Comité de Ética e Investigaciones del Hospital Universitario San Ignacio/Facultad de Medicina de la Pontificia Universidad Javeriana.
Se utilizó la técnica de grupos focales, que se conformaron por pacientes, cuidadores y profesionales. Se realizó un grupo focal con pacientes y cuidadores, y un grupo focal con profesionales relacionados con el cuidado de pacientes oncológicos. Se obtuvo el consentimiento informado de todos los participantes. Para el grupo focal de pacientes se buscó representación de ambos sexos, diferentes grupos etarios, diferentes tipos de cáncer y diferentes momentos del curso de la enfermedad y el tratamiento. Para el grupo focal de profesionales se invitó a especialistas en oncología clínica, hematoncología, radioterapia, cirugía, cuidado paliativo, enfermería y medicinas alternativas tanto en su práctica (terapia mente-cuerpo) como en el área de investigación.
La convocatoria de pacientes y cuidadores se hizo por parte del Servicio de Medicina Integrativa y de las enfermeras gestoras de las unidades funcionales de cáncer del Centro Javeriano de Oncología, en principio orientada a individuos con alto potencial informativo. Fue baja la respuesta a la convocatoria personalizada, por lo que finalmente hubo se realizó una convocatoria abierta. La convocatoria a los profesionales fue personalizada, en busca de que hubiera representación de las áreas descritas.
Para el desarrollo de los grupos focales se construyó una guía que incluyó la descripción del proyecto y el contexto del grupo focal, la presentación de los facilitadores, la duración esperada del grupo focal (una hora y quince minutos) y los dominios o categorías que se iban a indagar con las preguntas orientadoras. Los dominios en el grupo focal de pacientes fueron:
Entendimiento de lo que es medicina complementaria y denominaciones utilizadas para referirse a ella.
Tipos de práctica.
Fuentes habituales de medicinas complementarias.
Momentos de utilización en relación con la evolución de la enfermedad.
Razones de uso.
Los dominios en el grupo focal de profesionales fueron:
Entendimiento de lo que es medicina complementaria.
Prácticas conocidas.
Prácticas recomendadas y prácticas contraindicadas o desaconsejadas.
Los grupos focales se desarrollaron con un moderador y dos observadores integrantes del equipo de investigación. Las sesiones fueron grabadas en audio y video y el contenido de cada sesión fue transcrito por personal administrativo para su correspondiente análisis. Un asistente de investigación verificó la exactitud del contenido. Finalmente, fue revisada por el investigador principal, con el objetivo de garantizar la comprensión de lectura, procedimientos adelantados previos a la codificación e interpretación de datos.
Cada uno de los dominios fue codificado por tres integrantes del grupo de investigación, de forma manual independiente y ciega, tanto en el grupo focal de pacientes como en el grupo focal de profesionales. Después se agruparon los códigos para su interpretación. La identificación de categorías la hicieron inicialmente dos integrantes del equipo de investigación y fue revisada por un tercer miembro del equipo de investigación, quien mediante un agrupamiento de las categorías iniciales las recategorizó. Tal agrupamiento propuesto fue triangulado con todo el equipo de investigación para generar categorías definitivas.
Resultados
El grupo focal de pacientes y cuidadores tuvo 17 participantes, 13 mujeres y 4 hombres. En total, hubo 4 cuidadores y 11 pacientes, 2 participantes no indicaron si eran pacientes o cuidadores. Los tipos de cáncer representados incluyen cáncer de mama, cáncer de próstata, cáncer de estómago y neoplasias hematolinfoides, con un rango de edad de 49 a 77 años. El grupo focal de profesionales tuvo 7 participantes, 2 mujeres y 5 hombres. Las áreas de práctica representadas incluyen hematoncología, cirugía, oncología clínica, terapia mente-cuerpo (profesora de yoga) e investigación en medicinas alternativas (biólogo).
Los resultados representan las categorías emergentes sobre los temas de interés. Tanto desde la perspectiva de pacientes/cuidadores como desde la de profesionales surgieron dos categorías asociadas con su percepción, conocimiento, vivencias y prácticas en torno a las MAC, a saber: la conceptualización y la vivencia. Cada una de ellas incluye subcategorías que se ilustran por medio de fragmentos del discurso de los participantes (tablas 1 y 2).
Tabla 1. Ejemplos que sustentan las categorías emergentes según la descripción del grupo de pacientes/cuidadores
| 1. Conceptualización | |
| 1.1. Valoración/expectativas | Participante 1: “Doctor cuando uno dice alternativo quiere decir que es una esperanza,es algo nuevo, puede ser innovador, otro camino que tomar”. |
| 1.2. Sesgo/desinformación | Participante 3: “Pues medicina complementaria en la medida que cuando uno digamos, paga un servicio adicional, yo lo entiendo es así…”. |
| Participante 6: “Yo no entiendo yo me pierdo porque quedo…. honestamente no lo entiendo”. | |
| 1.3. Denominación | |
| 1.3.1. General/inespecífica | Participante 9: “… no quiere hacerse más quimio, hemos seguido con la medicina natural”. |
| Participante 4: “…pueda tener una fe diferente sobre la otra medicina sin dejar de lado la medicina de los oncólogos, nosotros debemos seguir con esa medicina… El otro médico el alternativo que uno llama”. | |
| 1.3.2. Específica | Participante 14: “…recuerdo que a mí me dijeron fue: tome anamú; y yo tomaba anamú desayuno, almuerzo y comida”. |
| Participante 12: “Yo considero que la medicina alemana está muy por encima y muy reconocida a nivel mundial”. | |
| 2. Vivencia de pacientes y cuidadores en torno a las medicinas alternativas | |
| 2.1. Lugar de obtención | |
| 2.1.1. Reconocido | Participante 1: “…él formula medicamentos de la Santa Rita, pero también de la farmacia Hahnemann”. |
| 2.1.2. No reconocido | Participante 10: “… lo que uno consigue en una tienda donde se consiguen hierbas, en una placita…” |
| 2.2. Uso | |
| 2.2.1. Elementos usados | Participante 9: “…le doy otras cosas naturales: el agras y otros medicamentos”. |
| Participante 10: “… es la cosa de la hierba que uno conoce, digamos la manzanilla, la hierbabuena que el jengibre, que la guanábana…” | |
| 2.2.2. Modo de uso | Participante 15: “…a tomarme por ejemplo el bicarbonato en ayunas, es lo primero que hago cuando me levanto desde que yo supe que tenía cáncer de seno…” |
| Participante 2: “…por decir para un dolor de estómago hacerse un agua de hierbabuena ahí está la medicina alternativa si yo tengo por decir algo gripa yo utilizo el jengibre…”. | |
| 2.2.3. Razones de uso | Participante 1: “hay testimonios, yo leo mucho y he mirado testimonios de gente que dice que ha tomado la chuchuguaza se ha mejorado… Entonces yo la verdad me he tomado todo lo que me han dado y si a mí me dicen y tiene que tomar no sé qué…”. |
| Participante 8: “las plantas todo eso, las frutas que caen bien, sería el medio de uno cuidarse y seguir cuidándose para que no vuelva a repetir”. | |
| 2.2.4. Momento de uso | Participante 6:“… yo llegaba de las quimios vuelta nada pero con la ayuda de mis gotas, yo salía…”. |
| Participante 1: “yo actualmente no tengo cáncer …. yo creo que ya después de eso uno se tiene que cuidar y eso sería la medicina alternativa”. | |
| Participante 11: “yo creo que el diagnóstico es un alerta… Uno debe tomar las medidas que sean… Pues yo digo que a partir de ese momento”. | |
| 2.3. Presentación | Participante 3: “estuve en cuidados paliativos y para mi tomar esas goticas, porque son gotas lo que me dieron a mi… Yo sentía que con eso salía adelante”. |
| Participante 10 : “…yo nunca he utilizado la medicina alternativa tal como las goticas o comprar cosas como esas no, he utilizado más bien lo que son la hierbitas…”. | |
| 2.4. Recomendador | Participante 12: “El homeópata, que digamos es el médico de cabecera de mi casa…”. |
| Paciente 14: “Los familiares que conocían el anamú…”. | |
| Participante 10: “con un médico especializado, donde uno vaya y le diga usted se puede tomar esto y esto y no le afecta, ni le quita ninguna fuerza a la medicina, a lo que son los medicamentos que formulan los médicos… No es que si usted se toma estas gotas le quita la fuerza a los medicamentos que formulan los médicos…”. | |
Tabla 2 Ejemplos que sustentan las categorías emergentes según la descripción del grupo de profesionales
| 1. Conceptualización | |
| 1.1. Fundamentación | |
| 1.1.1. Disciplina/cientificidad | Profesional 6: “… productos naturales digámoslo así que tienen efectos bioquímicos moleculares claros e identificados… Cuando a mí me dicen de medicina alternativa pienso que es una disciplina seria, que tiene una serie de cosas que funcionan”. |
| Profesional 1: “terapia neural… Pues la función de bloquear las corrientes que puedan producir desarreglos a nivel de órganos, a nivel de sistema y muchas veces el hecho de hacer una punción con un anestésico como la lidocaína pude ayudar a desbloquear esos canales”. | |
| 1.1.2. Cultural/sentido común | Profesional 5: “son esas otras posibilidades que nos llevan a un proceso terapéutico que no necesariamente implican el uso de medicinas alopáticas”. |
| Profesional 7: “la otra alternativa es una aproximación de cada cultura a tratar la enfermedad”. | |
| 1.2. Denominación | |
| 1.2.1. General | Profesional 5: “…son esas otras posibilidades que nos llevan a un proceso terapéutico, que no necesariamente implican el uso de medicinas alopáticas…”. |
| 1.2.2. Específica | Profesional 2: “la sangre de chulo, el extracto de escorpión azul, el ya mencionado factor de transferencia”. |
| 2. Vivencia de profesionales en torno a las medicinas alternativas | |
| 2.1. Experiencias personales/familiares | Profesional 6: “Mi mamá tuvo un carcinoma de vejiga… Empezó a tomar extracto de escorpión cubano y otro medicamento también cubano que para el dolor”. |
| 2.2. Experiencias en el ámbito laboral | |
| 2.2.1. Uso | |
| 2.2.1.1. Elementos usados por los pacientes | Profesional 2. “La sangre de chulo, el extracto de escorpión azul, el ya mencionado factor de transferencia… La cúrcuma cada vez la están usando un poco más”. |
| 2.2.1.2. Razones de uso | Profesional 7: “hemos estado en tratamiento en múltiples partes…. Dije, bueno listo, ya habíamos probado todo, démosle eso”. |
| Profesional 3: “esa gran preocupación y gran necesidad que tienen los pacientes y no podemos a veces resolver desde la hematología o hematoncología, pues van y buscan otras alternativas… Que también les ayuda a fortalecerse y a transcurrir con esto que es el cáncer”. | |
| Profesional 6: “están tomando cúrcuma por lo que salió en el periódico de la Javeriana. La gente me dijo es un estudio aquí de la Javeriana”. | |
| Profesional 1: “personas que toman plantas medicinales que no necesariamente prescritas por médicos simplemente ellos la toman por lo que les han contado a través de la tradición oral”. | |
| 2.2.2. Recomendación | |
| 2.2.2.1. Aconseja | Profesional 2: “…los pacientes que desarrollan dispepsia y no quieren inhibidor de aromatasa, no les ha funcionado, utilizo gel de caléndula que les funciona muy bien, y en los pacientes que tienen inhibidor de aromatasa, que una de los principales manifestaciones son dolores articulares utilizo cloruro de magnesio les va muy bien también les controla muy bien el dolor…”. |
| 2.2.2.2. Desaconseja | Profesional 2: “… mientras este en terapia activa trato de no recomendarlos si no hay un soporte de evidencia detrás de eso…”. |
| Profesional 5: “…. hay prácticas muy extremas y van directo, no sé, al hígado, y no se un paciente que está en un proceso, pues en tratamiento… No todas las prácticas de yoga le funcionan bien a un paciente con cáncer”. | |
| Profesional 6: “… yo les digo que no compren factor de transferencia por que se gastan la plata y les desaconsejo también los suplementos vitamínicos, porque pues ya lo dijiste tú, problemas, y cuando hay cosas exóticas o antihigiénicas como ir a tomar sangre de chulo”. | |
| 2.2.3. Comunicación | Profesional 3: “…lo más frecuente… es factor de transferencia, del 60 o 70 porciento, uno los interroga, yo los interrogo, pero ellos van en el trascurso de la enfermedad, le van contando al médico…”. |
| Profesional 4: “si igual a mí también me preguntan mucho”. | |
| 2.2.4. Nivel de conocimiento | Profesional 4: “…o sea quiero como conocer más del tema para no ser tan escéptica en ciertas cosas… Hay que explorar esta parte porque es una realidad”. |
| Profesional 6: “hace unos años cuando me hablaban de medicina alternativa tenía una visión un poco peyorativa…. pero mi visión ha venido cambiando a raíz de informarme… Hay medicamentos que por sus principios activos tienen efectos sobre el paciente, que pueden tener efectos no solo sobre los síntomas si no que pueden tener efectos sobre la actividad biológica del tumor”. | |
Conceptualización sobre medicinas alternativas y complementarias
La conceptualización se refiere a aspectos que los participantes incluyen en su discurso para caracterizar lo que para ellos son las MAC. Se encontraron tres subcategorías en pacientes/cuidadores y dos subcategorías para los profesionales (figura 1).
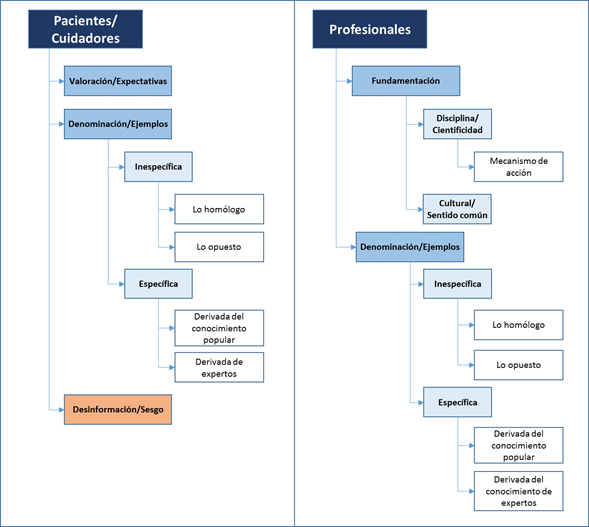
Figura 1. Categorías emergentes en torno a la conceptualización de medicinas alternativas y complementarias por parte de pacientes/cuidadores y profesionales
Lavaloración/expectativa recoge lo expresado por algunos pacientes y cuidadores, para quienes las MAC son definidas en términos de efectos positivos sobre la condición de salud. Asimismo, implica un concepto basado en lo que podrían esperar de las MAC como alternativa de tratamiento frente a su enfermedad, admitiendo una vía esperanzadora que incluye características de innovación y complementariedad terapéutica.
Las denominaciones (expresadas como ejemplos) permiten identificar cómo se conceptualizan las MAC (figura 1) y recogen dos perspectivas: una general y una específica (tabla 3). Las denominaciones generales o inespecíficas incluyen tanto términos relacionados con las MAC como “naturista o natural”, que se han nominado como lo homólogo, así como nombres como “alternativo” asignados según clases de medicina que estarían en oposición a lo que se considera MAC como “alternativo” (tabla 1: 1.3.1; tabla 2: 1.2.1). En el caso de ejemplos con denominación específica, tanto pacientes como profesionales identifican prácticas o elementos derivados del conocimiento popular o del conocimiento de expertos (tabla 1: 1.3.2; tabla 2: 1.2.2).
Tabla 3 Denominacionesejemplos que definen las medicinas alternativas o complementarias
| Pacientes y cuidadores | Generales: gotas, glóbulos, sueritos, pepitas, medicamentos de otro tipo, remedios de la abuela, agua de hierbas, hierbas, medicina espiritual, medicina natural, medicina naturista, medicina alternativa, homeopatía. |
| Específicos: “chuchuguaza”, bicarbonato, manzanilla, hierbabuena, remolacha, zanahoria, sábila, agrás, alpiste, acupuntura, bicarbonato, medicina alemana, guanábana, chulo/gallinazo, culebra, jengibre, anamú, yoga. | |
| Profesionales | Generales: medicina alternativa china, fitoquímicos, fitoterapia, medicina botánica, botánica médica, terapéuticas alternativas, farmacología vegetal, enfoque alternativo, medicinas complementarias, medicina tradicional*, medicina natural, medicina naturista, medicinas alternativas, homeopatía. |
| Específicos: torombolo, caléndula, guatila, agua de hierbas, ginseng, cúrcuma, factor de transferencia, bu toxicología, plantas medicinales, gano-café, dololed, pronto alivio, suplementos vitamínicos, cannabis/marihuana, terapia con imanes, sangre de toro, cloruro de magnesio, extracto de escorpión cubano, guanábana, sangre de chulo, veneno de serpiente, jengibre, anamú, yoga. |
*Algunos profesionales utilizan el término para denotar la medicina alopática tabla 2 121
Finalmente, en el discurso de los profesionales se identificó la conceptualización de las MAC desde su fundamentación, referida a líneas de explicación o argumentación respecto de elementos teórico-conceptuales que subyacen a las MAC. Se encuentran, en primer lugar, explicaciones desde disciplinas que les confieren cierto grado de cientificidad. De este grupo resulta la consideración de los mecanismos de acción de las MAC que representan la manera en que determinados elementos o actividades inciden en el cuerpo y en la condición de salud. En segundo lugar, aparecen explicaciones sostenidas en elementos culturales y de sentido común (tabla 2: 1.1).
Como elemento importante, se identificó algún grado de sesgo o desinformación que emerge entre pacientes y cuidadores, aspecto que alude a la información imprecisa, incompleta y, en ocasiones, errada respecto de lo que son las MAC, como su confusión con los planes de beneficios del sistema de salud colombiano (medicina complementaria como plan de salud complementario); incluso se encuentran dudas sobre el reconocimiento de si algunas prácticas o elementos que usan podrían ser considerados MAC (tabla 1: 1.2). Por otra parte, se observan discrepancias en el uso de algunos términos como medicina tradicional, el cual puede tener significado opuesto desde la mirada de los actores: para algunos especialistas en oncología representa la medicina alopática y para profesionales de MAC representa la medicina alternativa y complementaria.
Vivencia con las medicinas alternativas y complementarias
En esta categoría se identifica la forma y vías por las que los participantes se relacionan con las MAC, según su rol en cuanto a requerimiento o provisión de cuidado oncológico. Se evidencia contacto directo con las MAC; pero también indirecto, a través de terceros como familiares (tanto para pacientes como para profesionales), o a través de los pacientes en el caso de los profesionales (vivencia desde el ámbito laboral) (figura 2).
En la vivencia de pacientes y cuidadores se identificaron cuatro aspectos de relevancia: el lugar de obtención, el uso, la presentación y quién recomienda las MAC. En el caso de los profesionales, la vivencia en el ámbito laboral incluye apreciaciones sobre las acciones y conductas observadas en sus pacientes y aspectos que resultan de su propio ejercicio profesional, agrupadas en cuatro áreas incluyendo el uso, la recomendación que hacen sobre las MAC, la comunicación en torno a ellas y el nivel de conocimiento (figura 2).
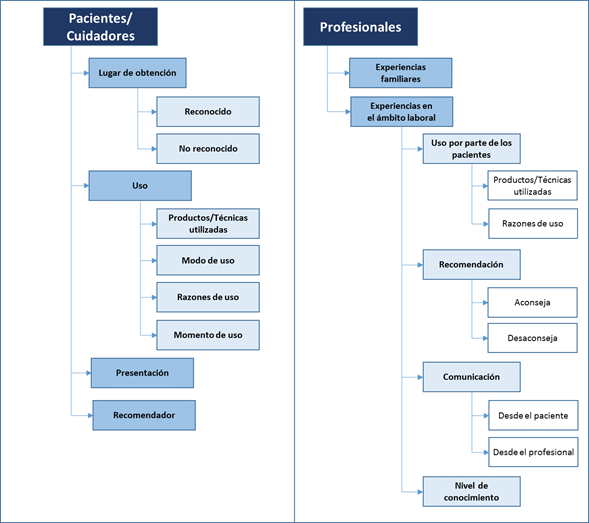
Figura 2. Categorías emergentes en torno a la vivencia frente a las medicinas alternativas y complementarias por parte de pacientes/cuidadores y profesionales
Desde lo personal, los profesionales preferentemente refieren experiencias con familiares cercanos (la madre, el padre), sobre todo quienes se dedican a la oncología, con reporte de efectos favorables en algunos casos. Atribuyen dicho uso a razones como no tener otras opciones tras intentos fallidos de mejoría por otras vías terapéuticas o por considerar que algunas prácticas de MAC funcionan para aliviar síntomas, argumento que se expresa, de forma lógica, también para el uso en el ámbito laboral.
Para pacientes y cuidadores el lugar de obtención es importante, ya que las características de la fuente favorecen una percepción positiva de las MAC. Ellos identifican lugares reconocidos como laboratorios homeopáticos o centros naturistas, referidos como sitios para provisión exclusiva de MAC; sin embargo, se considera que es posible conseguir algunos elementos de MAC en sitios sin dicho reconocimiento como las plazas de mercado (tabla 1: 2.1).
El uso es el segundo aspecto de interés. Para pacientes y cuidadores hay características relacionadas con la forma en que se utilizan ciertos elementos de las MAC, que permiten describir matices de las vivencias que han tenido. Esta visión es percibida igualmente por los profesionales en la aproximación que hacen a su vivencia desde lo relatado por los pacientes. Al respecto, el uso de productos de consumo regular como las frutas se consideran en ciertas circunstancias un elemento de MAC (tabla 1: 2.2.1). En otros casos, el efecto positivo está referido no solo al elemento, sino a la forma en que se utiliza (p. ej., en ayunas) y a la indicación específica (p. ej. dolor de estómago vs. gripa) (tabla 1: 2.2). Aparecen también las razones de uso que incluyen el cuidado de la salud en general (bienestar físico y emocional), la búsqueda de alternativas diferentes a la medicina alopática, la percepción de efectividad para el manejo de circunstancias específicas (dolor, depresión y ansiedad), y la posibilidad de cura o control de la enfermedad como herramienta complementaria al manejo oncológico (tabla 1: 2.2.3; tabla 2: 2.2.1). Finalmente, se identifica como elemento de la vivencia el uso de MAC en relación con el momento de evolución de la enfermedad; así, para la mayoría de participantes el diagnóstico desencadena el uso de MAC y son usadas durante toda la evolución de la enfermedad, pero para otros varía según situaciones particulares, por ejemplo, paralelo a la quimioterapia para reducir efectos secundarios o, por el contrario, solo al finalizar el tratamiento como parte del cuidado de la salud o con la intención de no interferir con el tratamiento oncológico (tabla 1: 2.2.4).
La presentación es un aspecto reconocido principalmente por pacientes y cuidadores. Alude a la manera en que se encuentran físicamente los productos y cómo se relaciona con valoraciones particulares. Al respecto, para algunos pacientes la presentación constituye más que un elemento de reconocimiento de MAC: es lo que asocian con efectos positivos; además, ciertas maneras de presentación son vistas con mayor confianza y menos temor al decidir su utilización, por ejemplo, preferir frutas o hierbas frente a gotas u otros productos elaborados (tabla 1: 2.3).
El recomendador constituye el cuarto elemento considerado parte de la vivencia entre pacientes y cuidadores; sin embargo, no se observa claramente en la discusión una jerarquía en relación con el recomendador, aunque la aprobación por el médico genera tranquilidad (tabla 1: 2.4). Los actores incluyen médicos (alopáticos y alternativos), familiares y pares, y se menciona el papel que pueden desempeñar las redes sociales, sin que sea claro si el origen de la información (quién la envía) cumpla o no un papel importante en la toma de decisiones frente al uso de MAC. Esta subcategoría conecta con otras fuentes de información a las que acceden los pacientes interesados en utilizar MAC (internet, medios de comunicación), con las necesidades de información sobre MAC (opciones de tratamiento, efectividad, indicación, interacción con sus tratamientos oncológicos) y con las razones por las que algunos las usan.
Por su parte, el aconsejar o desaconsejar como recomendación de los profesionales refleja su postura frente al uso de las MAC por sus pacientes. Algunos contraindican cualquier tipo de MAC, otros contraindican tipos específicos de MAC en cualquier circunstancia (factores de transferencia) y otros contraindican el uso de ciertas formas de MAC en circunstancias específicas (tabla 2: 2.2.2). En sentido opuesto, hay algunas formas de MAC que se recomiendan para el manejo de condiciones específicas como la dispepsia asociada al uso de inhibidores de aromatasa.
Desde la perspectiva de los profesionales, emerge la subcategoría de comunicación, que engloba consideraciones sobre cómo ellos perciben las acciones de pacientes y médicos, dirigidas a resolver dudas, solicitar o restringir información sobre el uso de MAC. Hay una apreciación general en relación con la importancia de indagar con el paciente y el reconocimiento de un proceso comunicativo en el que al interrogar al paciente se recibe información sobre el uso que pueden estar haciendo de las MAC y se permite una retroalimentación.
Para finalizar este segmento, se incluye la subcategoría de nivel de conocimiento, que surge desde las afirmaciones de algunos profesionales. Esta alude a la identificación de una necesidad de información y conocimiento por parte de los profesionales sobre las MAC, lo que asocian con la posibilidad de un mejor ejercicio profesional frente a la realidad del paciente que frecuentemente acude al uso de las MAC. También se hace evidente el cambio de perspectiva de algunos profesionales frente a MAC tras un mayor conocimiento, ellos transitan de una opinión despectiva hasta una perspectiva de reconocimiento de la efectividad en algunas prácticas que aportan evidencia científica.
Discusión
En este estudio se encontraron diferencias relevantes entre pacientes y profesionales relacionados con el cuidado oncológico tanto en la conceptualización como en la vivencia en torno a las medicinas alternativas.
Desde el punto de vista de la conceptualización, aun las denominaciones específicas e inespecíficas como categorías comunes a los dos grupos (figura 1) denotan diferencias en los términos y los ejemplos utilizados (tabla 3). Ello sugiere un lenguaje desigual y probablemente discrepancias importantes en el origen de la información, lo cual resulta más evidente si se toma en cuenta el énfasis en la fundamentación científica como base de la conceptualización para los profesionales versus la conceptualización basada en la expectativa de las MAC como opción esperanzadora para pacientes y cuidadores.
Hallazgos similares se han reportado en estudios previos, donde la evidencia científica por parte de los proveedores de cuidado se relaciona con indiferencia u oposición al uso de medicinas alternativas y, en consecuencia, genera una anticipación de respuestas negativas desde los pacientes, situación que limita la comunicación en torno al tema (8,9), toda vez que, como se deriva de los resultados, la evidencia científica no parece ser un aspecto relevante para ellos. En la misma línea se identifican discrepancias en las perspectivas de pacientes y oncólogos respecto a la toma de decisiones sobre el uso de MAC. Se ha establecido que mientras para los oncólogos los efectos adversos constituyen un criterio sobre la recomendación de uso, para los pacientes esto no es tan relevante; en tanto que la posible efectividad terapéutica sí lo es (10,11). Esto coincide con lo revelado en nuestro estudio en relación con lo que el profesional desaconseja y lo que el paciente considera razón de uso.
También se ha visto que la experiencia personal por ensayo-error, los testimonios y la literatura popular se convierten en fuentes relevantes de información si ellos coinciden con las creencias y posturas previas de los pacientes (12,13,14). De forma similar, nuestros resultados indican que la fuente de información (recomendador en la figura 2) y el lugar de obtención ejercen un papel relevante en la decisión de utilizar MAC, sin que en ellas se note un papel protagónico o un rol jerárquico del médico tratante; no obstante, tanto el grado de reconocimiento de la fuente de obtención como la aprobación del médico generan mayor tranquilidad con el uso de MAC. Estudios recientes indican que el usuario de MAC se ve como el administrador primario de su cuidado de salud (expresado como razones de uso en nuestro estudio), pero considera que una mejor comunicación con el proveedor de cuidado médico brinda más seguridad, al igual que su pertenencia a una comunidad de practicantes (15).
Se ha visto que la estructura de la red social de un individuo, así como el rol que este ocupa en la red, determina la posibilidad de utilizar las MAC al permitir un acceso mayor a fuentes de información y condicionar posibilidades de conocer y evaluar diversas terapias alternativas (16). Esto coincide con lo informado por algunos participantes en relación con quién ha dado la recomendación de uso y, en general, con las fuentes de información, pues en repetidas ocasiones fueron los pares, los amigos y los familiares quienes les hablaron de MAC, coincidente con estudios previos que indican que la familia y los amigos ocupan un lugar importante como fuente de información sobre MAC (12,17).
La decisión es entonces un proceso personal y complejo. La información que los pacientes toman y definen como adecuada depende de su historia, creencias, situación personal y proceso de enfermedad (12). Por otra parte, quien aparece como recomendador y aporta información constituye autoridad verbal, y puede ser tanto el médico como el par que le da su testimonio, o la persona que asegura tener la solución a su problema. Cada uno de ellos, de forma diferente, representa un valor (experticia), identificación o esperanza frente a la necesidad del paciente.
La aprobación/desaprobación de las prácticas tradicionales tiene estrecha relación con la forma en que las comunidades moldean los comportamientos humanos. En este contexto, se ha visto que el uso de MAC puede servir como puente para la pertenencia a una comunidad (hecho que podría tener mayor relevancia frente a una enfermedad amenazante de la vida); pero, a su vez, pertenecer a una comunidad de practicantes se puede percibir como vía de mayor acceso a información sobre opciones de tratamiento y como forma de reducir el riesgo de sanción social si hay un desvío de la forma tradicional de tratamiento (16). En consonancia, para los profesionales en nuestro estudio, existen prácticas que deben desaconsejarse, pero entre los pacientes no surge esta categoría desde la comunicación con el médico (figura 2). De nuevo, la aprobación del médico genera mayor confianza, pero su aprobación/desaprobación parecería no tan determinante en el uso de MAC como lo es la pertenencia a una comunidad de practicantes. A pesar de ello, algunos pacientes resaltan el uso de MAC solo cuando finalizan la terapia convencional (momento de uso), lo cual podría estar relacionado con el consejo médico adverso.
El acceso a redes sociales a través de medios electrónicos interactivos puede entonces desempeñar un papel relevante en el uso de MAC y fue identificado como fuente de información en nuestro estudio (15,18). Algunos estudios evidencian la relación del uso de internet con la percepción de autogestión por parte del paciente y con la posibilidad de recibir apoyo (19,20). Los pacientes con cáncer tienen múltiples necesidades psicosociales, pues se ven obligados a asumir cambios que se asocian a condiciones de vulnerabilidad física y emocional; por ello, recuperar la percepción de control es importante y cuando asumen con autonomía ciertas decisiones frente a su tratamiento, pueden experimentar bienestar emocional.
La comunicación emerge como categoría de la vivencia únicamente desde la perspectiva de los profesionales. Una revisión sobre el tema encuentra las dificultades en la comunicación como riesgo indirecto relevante para la seguridad de los pacientes, referido a cuatro categorías que incluyen las diferencias en los valores filosóficos atribuidos a la MAC entre usuarios y proveedores de cuidado convencional, las dificultades para la prescripción de medicinas complementarias debido a la falta de evidencia científica (fundamentación) y la falta de información sobre las MAC por parte de los proveedores de cuidado convencional (conocimiento) (21). La comunicación y el nivel de conocimiento emergen desde la experiencia laboral, posiblemente relacionadas con la elevada frecuencia de uso de MAC por el paciente oncológico (2,3) y la evidencia sobre efectos adversos e interacción con el tratamiento sistémico del cáncer (21); sin embargo, es posible que las experiencias familiares ejerzan algún papel en la percepción de los profesionales frente al uso de MAC y generen un mayor interés por entenderlas mejor.
De cualquier forma, las diferencias en la percepción de pacientes y profesionales podrían tener consecuencias desfavorables para el cuidado integral del paciente oncológico, referidas sobre todo a una afectación en la adherencia del paciente al tratamiento, una comunicación deficiente y toma de decisiones inapropiadas desde ambas perspectivas. Esta posibilidad sugiere la necesidad de investigación adicional sobre el tema en nuestro medio, pues a pesar de la coincidencia de nuestros resultados con estudios previos, el contexto cultural y el sistema de salud colombiano pueden determinar condiciones particulares de la toma de decisiones frente al tratamiento del cáncer. Además, estas diferencias y sus posibles implicaciones en la atención al paciente invitan a los proveedores de cuidado a obtener mayor información sobre MAC, de forma que puedan aproximarse al tema con sus pacientes contando con mayor evidencia y facilitando en consulta una comunicación efectiva que disminuya los riesgos asociados al uso de MAC.
Nuestro estudio tiene varias limitaciones. Consideramos que a pesar de la menor asistencia al grupo focal de profesionales, el número de participantes es apropiado para obtener la información requerida (22); no obstante, un solo grupo por tipo poblacional pudo restringir la saturación teórica de los datos. A su vez, la inclusión de participantes no médicos pudo interferir con la expresión abierta de los asistentes dadas las diferencias de rol y conocimiento frente a las MAC; sin embargo, este posible efecto se contrarrestó al trabajar con un grupo pequeño, donde el moderador favoreció la participación libre de todos los integrantes y creemos que, por el contrario, la variabilidad enriqueció el discurso y develó perspectivas disímiles; aun así, se alude al necesario equilibrio entre heterogeneidad y homogeneidad intragrupal, pues también comparten aspectos como el contacto con las MAC. De forma similar, consideramos que la participación de un pequeño número de cuidadores otorga voz a pacientes que por su condición clínica no podrían expresar su opinión.
La coincidencia de nuestros resultados con reportes previos se da a pesar de la condición exploratoria de nuestro estudio. Adicionalmente, no tenemos conocimiento de trabajos previos sobre el tema en Colombia, por lo que consideramos que aún en su condición exploratoria nuestro trabajo constituye un aporte relevante para la promoción de un cuidado integral que incorpore de manera apropiada otras dimensiones del cuidado en el curso principal de tratamiento del cáncer y, adicionalmente, para el estímulo al desarrollo de la investigación en esta área.















