Introducción
La trombosis de la vena gonadal es una patología muy poco frecuente, descrita por primera vez en 1946, por Duperie et al. (1). Por lo general, se asocia con embarazo, puerperio (sobre todo, en sus primeras cuatro semanas) y otros estados de hipercoagulabilidad (2). Constituye una patología potencialmente fatal, debido a su diagnóstico tardío y su capacidad de generar complicaciones cardiovasculares (3, 4, 5). Dados los escasos reportes de casos, no hay claridad de su incidencia bajo estados no puerperales; sin embargo, en cuanto a aquellos casos relacionados con algún proceso ginecobstétrico, se ha documentado que su incidencia es del 0,15 % en mujeres en posparto, en especial en aquellos partos que se dieron vía cesárea. También se han documentado algunos casos relacionados con enfermedad pélvica inflamatoria, trombofilias, cirugía ginecológica y como complicación paraneoplásica (6, 7, 8). Habitualmente, se localiza en la vena ovárica derecha, con una frecuencia del 70 %-90 % de los casos, debido a su mayor longitud y capacidad de compresibilidad respecto a la izquierda (9).
Caso clínico
El caso corresponde a una mujer de 24 años de edad, previamente sana, quien consultó en el departamento de urgencias por un cuadro clínico de 3 días de evolución, consistente en dolor abdominal en el flanco izquierdo, tipo picada, con propagación a la región lumbar, con intensidad 9/10 en la Escala Análoga del Dolor. Inicialmente, lo había asociado con un episodio de deposiciones líquidas sin moco ni sangre, sensación de fiebre no cuantificada y pobre tolerancia a la vía oral. Negó sangrado vaginal, síntomas irritativos urinarios o fiebre.
Como antecedentes médico-quirúrgicos, la mujer refirió dermatitis atópica, un legrado por aborto espontáneo ocho años previos a la consulta y un único embarazo con parto vaginal hace seis años. Reportó como antecedente farmacológico ser usuaria de implante subdérmico de levonorgestrel. Por último, como antecedente familiar informó que su madre había padecido una trombosis venosa profunda de etiología desconocida.
En el examen físico de ingreso tenía signos vitales dentro de los límites normales. En la exploración física presentaba escleras ictéricas, abdomen con dolor a la palpación del cuadrante inferior izquierdo, de predominio en flanco, sin masas o megalias, sin signos de irritación peritoneal y sin alteración en el examen ginecológico.
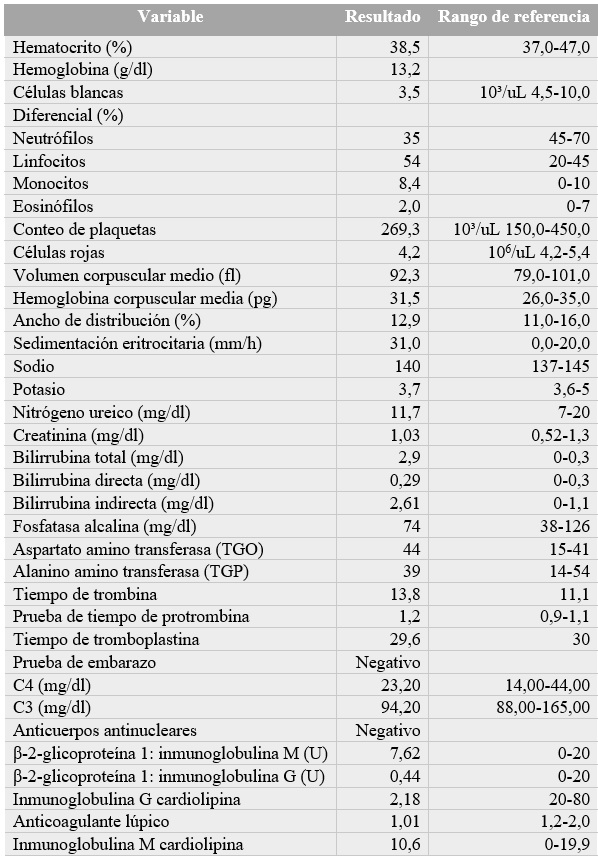
Los exámenes paraclínicos realizados a la paciente (tabla 1) evidenciaron: uroanálisis con piuria, bacteriuria, nitritos positivos, sin síntomas irritativos urinarios, por lo que se excluyó un cuadro de infección urinaria de la impresión diagnóstica; así mismo, mostraron hiperbilirrubinemia indirecta sin otras alteraciones del perfil hepático, sin evidencia de hemólisis. La ecografía hepatobiliar fue normal. La paciente refirió un antecedente de un cuadro ictérico similar seis meses atrás, por lo cual se consideró un posible síndrome de Gilbert.
Ante la complejidad sobre la posible etiología del dolor, aunada a los datos que proveyeron la valoración y los exámenes paraclínicos iniciales, a la mujer se le tomó una tomografía abdominal contrastada, que reportó ausencia de opacificación de la vena gonadal derecha, con dilatación de esta (figura 1), compatible con trombosis de vena gonadal derecha. Dados estos hallazgos imagenológicos, sin antecedentes de eventos trombóticos previos, neoplasia o estado puerperal reciente, contando con el antecedente de aborto espontáneo e historia presumible de autoinmunidad familiar, se sospechó síndrome antifosfolipídico primario.
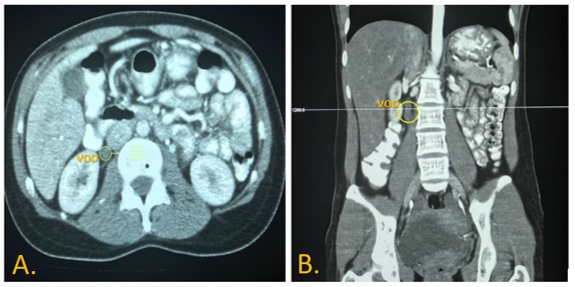
Figura 1. Tomografía computarizada contrastada abdominopélvica de la paciente del caso. A) Corte transverso con dilatación e incremento del calibre de la vena ovárica derecha (VOD) y ligero realce de la pared del vaso. B) Corte coronal con dilatación de la VOD y masa hipodensa central que corresponde a un trombo ocupante de la luz de la vena ovárica
Por ello, se solicitó que se le realizaran estudios inmunológicos específicos para dicha patología, los cuales incluyeron anticoagulante lúpico, anticardiolipinas y β-2-glicoproteína I para descartar, adicionalmente, una triple positividad de dichos anticuerpos, dado que su positividad en conjunto se ha relacionado con mayor riesgo de trombosis, recurrencias y complicaciones, principalmente obstétricas (10). Se consideró pertinente un manejo médico con anticoagulación plena con heparina de bajo peso molecular, en dosis de 1 mg/kg, 2 veces al día, como terapia puente para anticoagulación con cumarínico (warfarina) vía oral.
La evolución clínica fue favorable, con mejoría del dolor abdominal; no obstante, en vista de que el resultado de los estudios iniciales de trombofilias fue negativo, se consideró continuar con la anticoagulación oral de manera indefinida, dado que hasta el momento no se cuenta con un protocolo o evidencia fuerte para determinar su duración. Finalmente, se le solicitó un nuevo perfil del síndrome antifosfolipídico 12 semanas después.
Revisión de la literatura
A partir de este caso, se revisó literatura sobre el tema en inglés en las bases de datos Medline y Embase; así como en lengua castellana en la base de datos SciELO, con los términos ovarian vein thrombosis o trombosis gonadal idiopática desde el 1.º de enero de 1946 hasta el 1.º de septiembre de 2020. También se revisaron las referencias de las publicaciones encontradas, en búsqueda de casos adicionales. Se excluyeron los casos asociados con estado gestacional y puerperal, así como pacientes con condición protrombótica relacionada con patología oncológica, quirúrgica o sepsis.
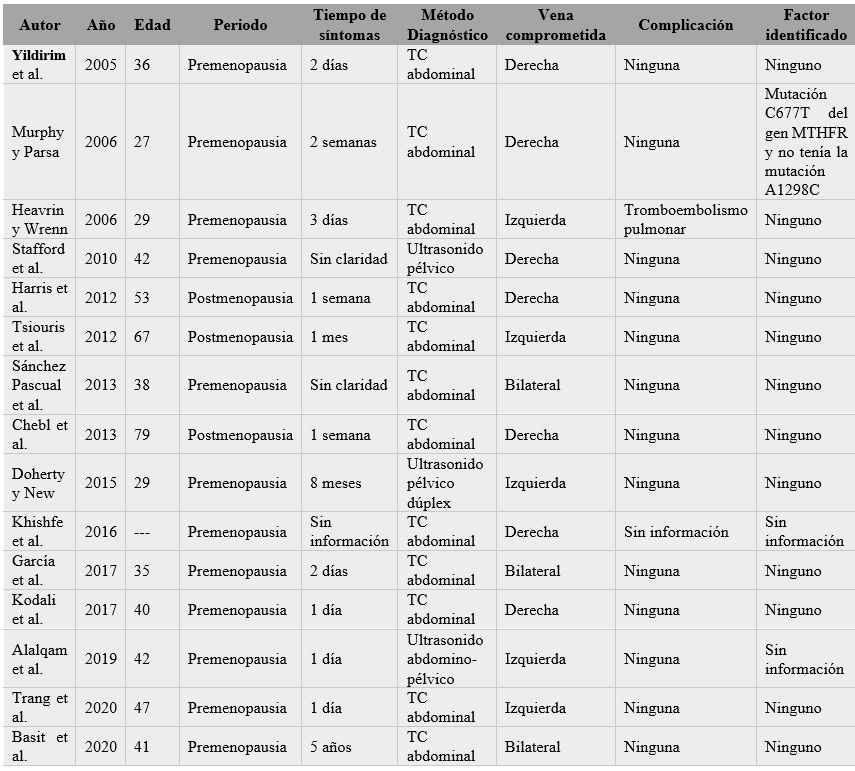
En total, se encontraron 15 casos documentados en el mundo, aparentemente de etiología idiopática (2, 6, 7, 11, 12, 13, 14, 15, 16, 17, 18, 19, 20, 21, 22). Al analizarlos en conjunto, se puede concluir que, en el contexto de trombosis gonadal idiopática, el periodo premenopáusico es la edad más frecuente de aparición (80 %), pues las pacientes se situaban en el rango de edad de 24 a 79 años, con una edad media de 43,2 años. En la mayoría, los síntomas tuvieron un tiempo de evolución agudo, de aproximadamente 3,5 días previo a la consulta; no obstante, se reportó un único caso como subagudo y dos con dolor pélvico crónico en el momento del diagnóstico.
La afectación más frecuente fue en el lado derecho, con un 46,6 %, y hasta el momento se habían reportado 3 casos de presentación bilateral (20 %). El método de diagnóstico más usado fue la tomografía axial computarizada, y solo en el 20 % de los casos, el ultrasonido con Doppler pélvico fue la herramienta diagnóstica, pero se usó la tomografía axial computarizada como herramienta confirmatoria. Se documentó un único caso con una complicación asociada, que fue tromboembolismo pulmonar. Solo en un caso de los 14 hallados se realizaron estudios genéticos, donde encontraron mutación C677T del gen MTHFR sin la mutación A1298C. Todos los estudios de autoinmunidad en el 100 % de los casos fueron negativos. En todas las pacientes la anticoagulación fue el método de tratamiento elegido (tabla 2).
Discusión
El diagnóstico clínico de la trombosis de la vena gonadal puede resultar de difícil identificación, dado que se confunde con otras enfermedades más prevalentes en la población, por sus síntomas inespecíficos, más aún cuando no está relacionada con un embarazo o con el periodo puerperal. El compromiso es predominantemente del lado derecho; de ahí que se considere la hipótesis atribuida a mayor longitud, tortuosidad y carencia de válvulas de la vena ovárica derecha (13, 23).
A menudo, los estudios de laboratorio se encuentran normales. Sin embargo, pueden haber hallazgos anormales que incluyen anemia leve, leucocitosis, trombocitopenia; incluso algunos reportes han documentado aumento de enzimas hepáticas y piuria, estos dos últimos compatibles con el caso de nuestra paciente (8, 20, 24).
Según la literatura sobre el tema, en cuanto a las herramientas diagnósticas imagenológicas, la ecografía solo alcanza una sensibilidad del 56 % y es operador dependiente. Adicional a ello, su visualización puede estar limitada por el gas intestinal (16). La tomografía computarizada contrastada tiene una sensibilidad del 100 % y una especificidad del 99 %, cuando se cumplen los criterios de Zerhouni (tabla 3) (4, 25); mientras que la resonancia magnética nuclear tiene una sensibilidad del 92 % y una especificidad del 100 %; pero es más costosa y menos accesible, comparada con la tomografía (2,16, 26).
Tabla 3 Criterios tomográficos de Zerhouni*

*Si cumple los 3 criterios la sensibilidad y especificidad de la tomografía computarizada para los casos de trombosis de venas ováricas ascienden al 100 % y al 99 % respectivamente
Una vez diagnosticada esta entidad, se deben descartar procesos infecciosos o estados de hipercoagulabilidad, considerando que entre las posibles complicaciones asociadas se pueden encontrar el tromboembolismo pulmonar, trombosis de la vena cava inferior, trombosis de las venas renales, infarto ovárico y septicemia (4). El manejo médico se basa en antibióticos, en los casos de un posible proceso infeccioso asociado o de manera preventiva contra una posible infección; sin embargo, sigue siendo un punto muy controvertido en el tratamiento (27), además de que se indica analgesia como parte del manejo sintomático, en conjunto con la anticoagulación oral.
Actualmente, no hay consenso con respecto a la duración óptima del tratamiento anticoagulante de estos pacientes. En los casos asociados con el embarazo, un tratamiento de tres meses de duración de la anticoagulación parece ser seguro, sin recurrencias durante una mediana de seguimiento de 40 meses. Entre tanto, en los casos no relacionados con el embarazo se sugiere considerar una duración más prolongada de la terapia anticoagulante de hasta 6 meses (4, 8), dada la escasa información y evidencia en cuanto a los casos idiopáticos, que fue en lo que se basó la decisión del equipo tratante, de realizar un esquema de anticoagulación indefinida en la paciente del caso presentado, conforme a la evolución y los controles médicos extrahospitalarios.
Nuestra paciente fue diagnosticada como un caso idiopático, por la ausencia de factores predisponentes, no obstante que en un estudio en 100 usuarias de implantes de levonorgestrel en Singapur (28) —como es el caso de nuestra paciente— se informó sobre la disminución de los tiempos de coagulación y la variabilidad en los factores de coagulación pre y posimplante. En el caso de la paciente, los tiempos de coagulación se encontraban normales e, incluso, ligeramente por encima del valor de referencia, por lo cual este caso, pese a tener este factor en hipótesis predisponente, no podemos documentarlo como asociado a dicho método de planificación. El manejo que se dio inicialmente fue con heparinas de bajo peso molecular y, posteriormente, continuó con un régimen de anticoagulación oral con cumarínicos y con ello se logró la remisión sintomática. No hubo complicaciones documentadas durante las primeras 12 semanas de seguimiento.