Introducción
En el transcurso de diciembre de 2019, en la ciudad de Wuhan, en la provincia de Hubei (China), las autoridades sanitarias identificaron un grupo de casos de neumonía de etiología desconocida (1). La presentación clínica incluyó fiebre, signos radiológicos (insuficiencia pulmonar con opacidades de ocupación alveolar bilateral-patrón de vidrio esmerilado) o signos de dificultad respiratoria aguda, conteo de leucocitos normales o disminuidos y dificultad para resolver el cuadro clínico después de 3 a 5 días de tratamiento con antibióticos. Se observaron vínculos entre los casos índice y el mercado de mariscos del sur de China (2). Con la posibilidad de un nuevo brote de zoonosis o síndrome respiratorio agudo severo (SARS) en mente, se emprendieron investigaciones que desde entonces han identificado un nuevo coronavirus, denominado el coronavirus del síndrome respiratorio agudo severo o grave 2 (SARS-CoV-2, por sus siglas en inglés). A pesar de los titulares dramáticos en la prensa internacional, el brote se ha caracterizado por una respuesta científica extraordinariamente rápida y efectiva, con identificación del patógeno, publicación de su genoma y desarrollo de diagnósticos altamente específicos a las pocas semanas de la detección inicial del caso (3).
La pandemia de la COVID-19 también ha traído a la superficie una serie de problemas sociales y de salud, entre ellos la necesidad urgente de acceso universal a los cuidados paliativos y el alivio de los síntomas. A medida que las tasas de infección y mortalidad continúan aumentando, todos los sistemas de salud están viendo una mayor dependencia de las contribuciones de los servicios de cuidados paliativos.
En medio de la situación de la COVID-19, los cuidados paliativos son esenciales para abordar adecuadamente el dolor y las exacerbaciones de los síntomas, la planificación de la atención anticipada y los objetivos de las discusiones sobre la atención de pacientes con COVID-19 positivo, que enfrentan una descompensación rápida; así mismo, para intervenir en dilemas éticos con respecto a las decisiones al final de la vida, retiro del tratamiento, identificación de duelo anticipado para familiares y cuidadores y el manejo de necesidades de atención complejas para pacientes de alto riesgo, particularmente personas mayores o aquellos con comorbilidades subyacentes e inmunocomprometidos (4).
Históricamente, los cuidados paliativos se han enfocado en aliviar el sufrimiento al final de la vida, lo cual continúa siendo, hasta el momento, la mejor práctica; sin embargo, se implementa cada vez más temprano en las trayectorias de la vida cuando se amenazan las condiciones de salud (5). Una definición reciente basada en consenso define los cuidados paliativos como “la atención holística activa de personas de todas las edades con graves sufrimientos relacionados con la salud debido a enfermedades avanzadas y especialmente a aquellos que están cerca del final de la vida” (6). Esta filosofía y enfoque de la atención busca mejorar la calidad de vida de los pacientes, sus familias y sus cuidadores.
El objetivo de este artículo se centra en describir el impacto de la pandemia en los servicios de cuidados paliativos, así como la toma de decisiones éticas difíciles en los servicios de salud con diferentes niveles de atención.
Impacto de la pandemia
Para los países de bajos y medianos ingresos, la pandemia de la COVID-19 ha sido aún más grave que en los países de altos ingresos (7). Se ha observado que en estos lugares las personas con COVID-19 grave no tienen posibilidad de acceder a los servicios de salud sufran y mueran en el hogar, donde podrían ser asistidos por familiares sin elementos de protección personal y sin acceso a recursos de cuidados paliativos. Así mismo, aquellos que logran acceder a los servicios de salud se encuentran con recursos limitados de cuidados intensivos o falta de dispositivos médicos avanzados para su atención.
Durante esta pandemia, la intervención por los servicios de cuidados paliativos esenciales al final de la vida, incluido el apoyo de duelo, será limitado ante las altas demandas en todos los países (8,9). Las medidas de distanciamiento físico en busca de disminuir la transmisión de la enfermedad significan escenarios en los cuales los pacientes con diagnóstico de COVID-19, generalmente, no tendrán junto a ellos la compañía de sus seres queridos o no se podrán despedir ni realizar rituales tradicionales de duelo, lo que dificulta aún más esta situación de sufrimiento para el paciente y su familia (9,10).
Toma de decisiones éticas en los servicios de salud
Durante la atención clínica de los pacientes con infección por COVID-19, el cuidado es fundamental para la atención, por lo que todas las intervenciones deben tener en cuenta los derechos y preferencias de cada persona, en contraste con los deberes de los profesionales, quienes, dentro de una situación de emergencia como la que se está viviendo actualmente, no pueden perder de vista que los derechos y preferencias individuales de las personas pudieran verse reducidos sobre el establecimiento del bien general. Es por esto por lo que se debe responder siempre a los principios de la bioética (justicia, beneficencia, no maleficencia y autonomía) para la atención de pacientes durante la pandemia por SARS-CoV-2/COVID-19.
Un marco éticamente sólido para la atención de la salud durante las emergencias de salud pública debe equilibrar el deber de atención centrado en el paciente, el enfoque de la ética clínica en condiciones normales con deberes enfocados en el bienestar público para promover la igualdad de las personas y la equidad en la distribución de los riesgos y beneficios en la sociedad: el enfoque de la ética de la salud pública.
El principio ético fundamental para el manejo de pacientes durante las pandemias y otras emergencias de atención médica es que “todos importan por igual”, aunque esto no significa que todos sean tratados de la misma manera (11). Es importante que los recursos suficientes estén cercados para pacientes con infección por COVID-19 que tienen intención paliativa, al igual que aquellos con el mismo proceso infeccioso que requieren tratamientos intensivos o de intervención (12).
En el grupo de personas críticamente enfermas por COVID-19, una gran proporción tiende a ser mayor (>65 años) y pueden tener una gran carga de condiciones subyacentes que dificultan su abordaje clínico. El paciente con COVID-19 puede derivar en requerimiento de unidad de cuidados intensivos (UCI) con intubación orotraqueal o sin ella después de considerarse y evaluarse la presencia de comorbilidades, la gravedad de la insuficiencia respiratoria y el tiempo estimado de intubación. Esta situación ha permitido dejar claro que ofrecer un ventilador a un paciente con pocas probabilidades de sobrevida niega la oportunidad de soporte del ventilatorio a otro con mayores posibilidades de supervivencia. Por tanto, en muchos casos, el personal médico debe decidir quién se beneficia o no de estas intervenciones, un dilema similar a los que se enfrentaron en tiempos de guerra.
Ante esta situación, únicamente el criterio de gravedad del afectado no es suficiente, ya que la COVID-19 puede presentar una rápida evolución tórpida, lo que obliga a los médicos a una toma de decisiones apresurada y mediada por la situación del momento (13).
En países como Italia, España y Estados Unidos, que se encuentran entre los más afectados por la pandemia, la disponibilidad limitada de ventiladores y camas hospitalarias en comparación con el número creciente de casos llevó en un momento de la pandemia al establecimiento de un límite de edad con respecto a la provisión de soporte ventilatorio al paciente (8). A partir de este tipo de situaciones, se recomienda, en aras de resolver más eficazmente estos dilemas éticos, que el personal de las UCI debe ser suficiente, contar con un apoyo físico y psicológico, además de estar bien informado y capacitado con respecto a los procedimientos y las decisiones que enfrenten a diario (13). Además, los trabajadores de la salud precisan buscar el asesoramiento de otros equipos con más experiencia cuando estén frente a la toma decisiones cruciales. La cooperación entre el personal médico podría conducir a un mejor pronóstico, evaluación y decisión de tratamiento para los pacientes con COVID-19, a fin de mejorar así sus posibilidades de supervivencia.
Retiro de intervenciones y tratamientos no beneficiosos
Los informes de Wuhan y el estado de Washington mostraron altas tasas de mortalidad de hasta un 86 % entre pacientes con COVID-19 que requirieron intubación y ventilación mecánica (14,15). Debido a esta alta tasa de mortalidad, muchos ancianos y pacientes con enfermedades crónicas avanzadas pudieron optar por renunciar a la intubación y ventilación mecánica invasiva; sin embargo, la mayoría de los médicos reciben poca o ninguna capacitación sobre el retiro de tratamiento o intervenciones no beneficiosas y las discusiones acerca de los cuidados al final de la vida (16). En estas situaciones, cuando es probable que las intervenciones invasivas causen más daño e incomodidad que beneficio, debe aplicarse el principio ético de no maleficencia. Se ha descrito que el proceso de informar la posibilidad de disentimiento a intervenciones invasivas ayuda al personal de salud, el paciente y la familia a la toma de decisiones difíciles en momentos críticos, sobre todo cuando son los mismos pacientes quienes hacen énfasis en la calidad de vida que en mantener la longevidad (17). La discusión sobre los objetivos de la atención, idealmente, deberían ocurrir mucho antes de que los pacientes se encuentren severamente enfermos, de tal forma que esto sirva para aliviar la carga de la toma de decisiones de los familiares o el equipo médico (16,17).
Control de síntomas e intervenciones paliativas
El personal de salud debe recibir capacitación sobre cómo controlar eficazmente síntomas como disnea, náusea, vómito, tos, dolor y delírium en pacientes que no son candidatos a intervenciones invasivas (reanimación cardiopulmonar o traslado a UCI), con el fin de mantener el confort al final de la vida, dado que su presencia puede generar angustia en el paciente, los familiares y el propio personal de salud (18,19). El control inadecuado de los síntomas puede conducir a intervenciones que aumentan el riesgo de transmisión de enfermedades a trabajadores de la salud, como el uso de ventilación mecánica no invasiva en pacientes con disnea o colocación de restricciones físicas en delírium hiperactivo (20,21). Los esteroides, a menudo, se usan para la paliación de la disnea en pacientes con cáncer avanzado (22,23), y recientemente han sido recomendados para pacientes con COVID-19 y síndrome de dificultad respiratoria aguda con ventilación mecánica (24). Véase tabla 1.
Tabla 1 Enfoque de cuidados paliativos sugerido para pacientes con COVID19 y comparación con otros enfoques
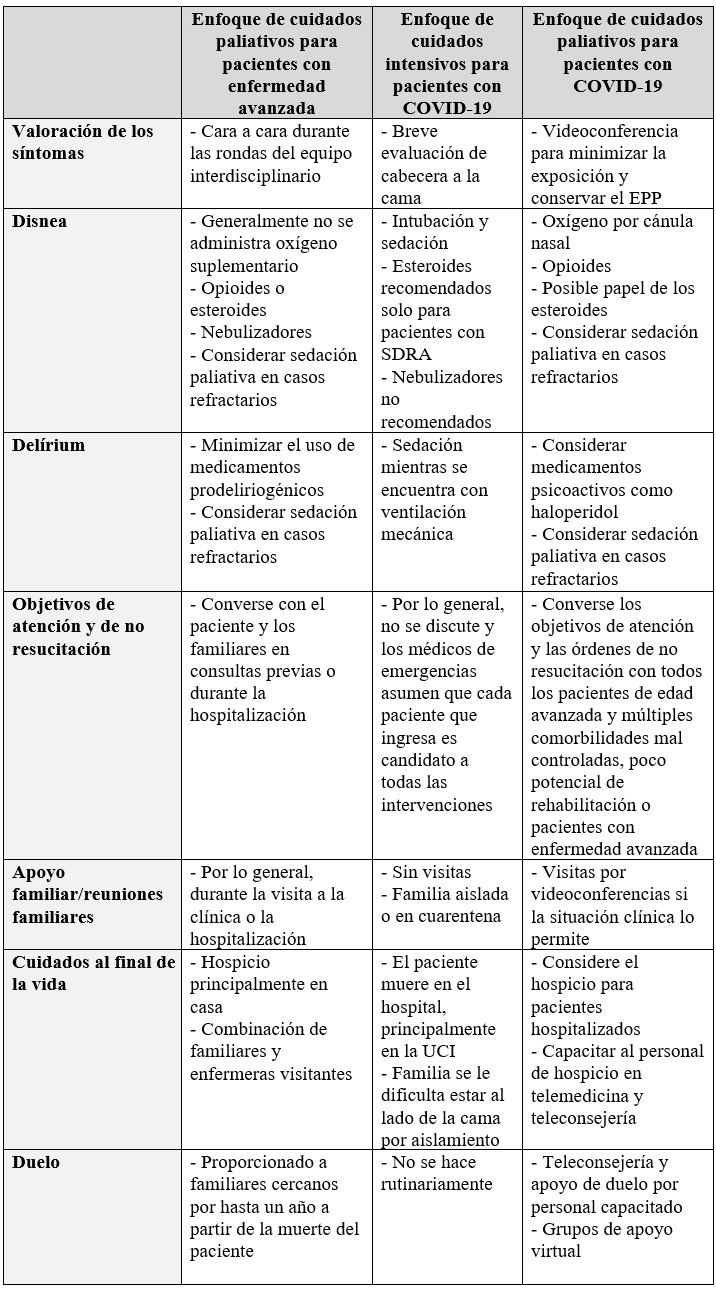
EPPelementos de protección personal; SDRA: síndrome de dificultad respiratoria aguda
Fuente: adaptado de (16)
Otro aspecto importante para la incorporación en la planificación de cuidados paliativos es el apoyo al personal en salud (10). Informes de Italia y China mostraron que más de 4800 trabajadores de atención en salud habían sido infectados (9 % del total de casos de estos reportes) (25-28). Cuidar de los propios colegas y presenciar su muerte puede aumentar aún más la angustia que enfrentan los equipos de atención médica y aumentar el riesgo de agotamiento.
Muerte y soporte en el proceso de duelo
Se debe garantizar que todas las personas con infección por la COVID-19 que se encuentren en proceso de final de vida reciban atención por parte de un equipo interdisciplinario que incluya cuidados paliativos de alta calidad, especialmente dada su alta carga de síntomas (disnea, ansiedad, delírium, etc.) (29), ya que pueden surgir varios problemas durante el proceso de muerte y duelo en las personas afectadas por COVID-19. Morir solo en un entorno de UCI es difícil para los pacientes y sus seres queridos. Los familiares sobrevivientes a los que no se les permite estar con sus seres queridos durante este momento crítico corren un alto riesgo de sufrimiento. Después del proceso de muerte, los cuerpos de las personas fallecidas deben ser manejados de forma especial para prevenir la propagación de la infección (30). Todos estos requisitos complican aún más el proceso de duelo para los miembros de la familia que, probablemente, se encuentran en cuarentena o a la espera de resultados de pruebas para definir si están o no infectados, lo que incrementa la angustia y la agonía. Las intervenciones para brindar asesoramiento sobre duelo deben incorporar métodos basados en la virtualidad, al igual que contacto con las familias afectadas mediante grupos virtuales de apoyo, que pueden ayudarlos en su proceso de duelo a compartir experiencias y encontrar respaldo emocional (31-33). Dispositivos electrónicos son la única forma de garantizar la aproximación y acompañamiento en el lecho de muerte de los pacientes.
Conclusión
Durante lo transcurrido de la pandemia por COVID-19 se ha observado un tendencia de la situación a superar la capacidad de los sistemas de salud en algunos países del mundo, por lo que estamos convencidos de la necesidad de integrar los cuidados paliativos en la planificación de la atención en salud en todos los escenarios posibles. Se ha evidenciado una necesidad inmediata de capacitación a los profesionales en salud sobre los principios de los cuidados paliativos y cómo clasificar a los pacientes cuando los recursos son escasos, además de la necesidad de métodos alternativos para el acceso a los cuidados paliativos, por ejemplo, telemedicina, asesoramiento psicológico y grupos de apoyo virtuales.















