Introducción
La Hidrocefalia de Tensión Normal (Normal Pressure Hydrocephalus [NPH]) o síndrome de Hakim-Adams es un tipo de hidrocefalia con comunicación libre entre los ventrículos y el espacio subaracnoideo, en el que la presión del líquido cefalorraquídeo (LCR) se encuentra en un rango normal, es decir, 7-24 cm H2O (Pinto et al., 2013). El surgimiento de dicha enfermedad se puede relacionar con el envejecimiento, al igual que otras enfermedades neurodegenerativas como el Parkinson y el Alzheimer (Klinge, Hellstrom, Tans, & Wikkelso, 2012). La NPH constituye una de las pocas causas de demencia tratables (De la Calzada, Sahuquillo, Matarín, & Solana, 2010) y se estima que es la causa de entre el 0.4% y el 10% de los casos diagnosticados con demencia en el contexto europeo (Jha & Patel 2004; Srikanth & Nagaraja, 2005). Este síndrome suele ser poco estudiado, especialmente en lo que respecta al progreso de los síntomas a lo largo de los años, luego de la intervención médica (Zipfel, 2014).
La NPH puede presentar diversas clasificaciones según su manifestación anato-mo-clínica. Considerando la dinámica del LCR, la NPH puede ser activa (presión intracraneal media superior a 17 cm H2O), inestable compensada (presión intracraneal media inferior a 12 cm H2O, con presencia de ondas patológicas en el índice de volumen de presión) o estable compensada (presión intracraneal media normal sin aparición de ondas patológicas en el índice de volumen de presión) (Sahuquillo et al., 1991). Según su duración, la NPH puede caracterizarse como crónica o aguda, aunque comúnmente es crónica (Bret et al., 1990). Por su etiología, la NPH puede ser idiopática (mayoría de las veces) o secundaria, cuando ocurre a consecuencia de una complicación previa determinada del Sistema Nervioso Central (SNC) (McGirt et al., 2005). Según la sintomatología presentada, la NPH puede clasificarse en sintomática, asintomática y detenida (Bradley & Bahl, 2006). Este último tipo (detenida) se da cuando el paciente presenta una predisposición congénita a la enfermedad, pero los síntomas se presentan sólo a determinada edad (Bradley & Bahl, 2006).
Los síntomas causados por la NPH, que suelen presentarse en el 50% de los casos diagnosticados, constituyen una triada clínica que consiste en un progresivo trastorno de la marcha, incontinencia urinaria y alteraciones cognitivas (Pinto et al., 2013; Pfisterer et al., 2007). El trastorno de la marcha suele ser la primera señal que se presenta, y se considera el síntoma más incapacitante de la enfermedad. Esta afectación motora se caracteriza por la presencia de tres síntomas principales: la reducción de la longitud y la altura de los pasos, además de dificultades en el equilibrio (Stolze et al., 2001). El segundo síntoma dentro de la triada clínica de la NPH es la incontinencia urinaria, que no suele ser pura sino imperiosa. En casos críticos, los pacientes pueden experimentar incontinencia fecal ante el avance de la enfermedad y la falta de tratamiento (Marmarou, Bergsneider, Klinge, Relkin, & Black, 2005). El circuito anatómico exacto que participa en la incontinencia de estos pacientes no ha sido claramente detallado (Tarnaris, Toma, Kitchen, & Watkins et al., 2009).
En lo referente al deterioro cognitivo en pacientes con NPH, diversos estudios (Gleichgerrcht et al., 2009; Koivisto et al., 2013; Solana, Sahuquillo, Junqué, Quintana, & Poca, 2012) reportan alteraciones a nivel del funcionamiento de la corteza prefrontal, como las funciones ejecutivas, por lo que los pacientes experimentan dificultades de planeación, razonamiento, formación de estrategias, flexibilidad mental, monitoreo e inhibición. El deterioro de las funciones ejecutivas afecta el procesamiento de información compleja, implica el aumento de los tiempos de respuesta, inflexibilidad cognitiva y dificulta la habilidad para emplear el conocimiento adquirido (Tarnaris et al., 2009). Entre tanto, los pacientes también reportan marcados problemas de pérdida de la memoria inmediata y de largo plazo, aunque este problema se presenta más como una limitación en el acceso a la información y no necesariamente como un problema de almacenamiento. Así mismo, Duinkerke, Williams, Rigamonti y Hillis (2004) describen que las habilidades visoespaciales también se ven comprometidas en los pacientes con NPH.
Tradicionalmente, el Mini-Mental State Examination (MMSE) se implementa como un instrumento de identificación del grado de deterioro cognitivo en población adulta, por lo que constituye una herramienta útil en el seguimiento a pacientes con NPH. Sin embargo, el MMSE no permite señalar el sustrato anatómico que subyace al deterioro cognitivo (Tarnaris et al., 2009) y su resultado puede verse afectado por factores como el nivel educativo del paciente (Rowland, Basic, Storey, & Conforti, 2006). Se ha identificado que el desempeño de un paciente con NPH en el MMSE no necesariamente corresponde a su desempeño general en otras tareas, es decir, algunos pacientes con una calificación en el MMSE en un rango normal, no logran un buen desempeño en tareas más complejas por su dificultad para iniciar y mantenerse orientado hacia el cumplimiento de un objetivo (Tarnaris et al., 2009).
Por otra parte, la NPH suele incluir síntomas que se asemejan a trastornos psiquiátricos como la depresión, en los que el paciente experimenta retardo psicomotor, apatía, inatención e irritabilidad (Fersten, Gtowacki, Walasek, & Jurkiewicz, 2004). De este modo, el establecimiento de la epidemiología de la NPH implica un proceso complicado debido al amplio repertorio de síntomas clínicos y a la similitud de las manifestaciones clínicas de los casos de NPH con trastornos asociados al envejecimiento normal (McGirt et al., 2005; Tarnaris et al., 2009). No obstante, Martín-Láez, Caballero-Arzapalo, López-Menéndez, Arango-Lasprilla y Vazquez-Barquero (2015), a través de una revisión sistemática de la literatura publicada hasta el año 2014, lograron establecer que la población principalmente afectada son los adultos mayores de 60 años de edad, con un aumento del riesgo proporcional al aumento de la edad; tanto así que la prevalencia de pacientes entre 60 y 70 años se estima en 3.3 casos por cada 1 00.000 personas, mientras que en pacientes entre los 70 y los 80 años, se estima en 49.3 casos por cada 1 00.000 personas (Brean & Eide, 2008; Iseki et al., 2014).
En cuanto al diagnóstico diferencial de la NPH, diversos autores (De la Calzada et al. 2010; Martín-Láez & Vázquez-Barquero, 2016; McGirt et al., 2005) coinciden en que implica un proceso difícil, que requiere un estudio cuidadoso de los síntomas del paciente. Bech-Azeddine, H0gh, Juhler, Gjerris y Waldemar (2007) refieren la inexistencia de un único test que permita éste tipo de diagnóstico de manera exacta, por lo que en el establecimiento del mismo se debe considerar la heterogeneidad patológica que contribuye al síndrome. La dificultad del diagnóstico de NPH también es atribuible a que los síntomas típicos de la enfermedad, como el trastorno de la marcha y el deterioro cognitivo, suelen ser atribuidos a las condiciones normales de deterioro por el envejecimiento, ocasionando que los pacientes reciban diagnósticos equivocados como Alzheimer o Parkinson (Bech-Azeddine et al., 2007). Al respecto, Iseki et al. (2014) reportan que solo uno de cada 20 casos de NPH recibe un adecuado diagnóstico y un tratamiento derivativo de NPH.
Una vez que el diagnóstico de NPH es debidamente establecido, el abordaje de la enfermedad puede darse según dos tipos de intervención, derivación ventriculoperitoneal o ventriculostomía endoscópica. Actualmente, la alternativa clínica con mayor incidencia en el tratamiento de la NPH es la derivación ventriculoperitoneal con implantación de una válvula programable (Pinto et al., 2013). A pesar del tratamiento derivativo, el paciente no suele recuperar completamente su rendimiento cognitivo (Hellstrom et al., 2007), calculándose un rango de recuperación de las funciones alteradas entre el 26% y el 66% (Chang, Agarwal, Williams, Rigamonti, & Hillis, 2006).
La dificultad del diagnóstico de NPH también es atri-buible a que los síntomas típicos de la enfermedad, como el trastorno de la marcha y el deterioro cognitivo, suelen ser atribuidos a las condiciones normales de deterioro por el envejecimiento, ocasionando que los pacientes reciban diagnósticos equivocados como Alzheimer o Parkinson (Bech-Azeddine et al., 2007). Al respecto, Iseki et al. (2014) reportan que solo uno de cada 20 casos de NPH recibe un adecuado diagnóstico y un tratamiento derivativo de NPH.
Sobre el deterioro cognitivo en pacientes con NPH, es común encontrar en la literatura (Illán-Gala et al., 2017; Rodríguez, Herrera, Sánchez, & Herrera, 2017; Stolze et al., 2001) reportes sobre la valoración de procesos neuropsicológicos aislados, aunque de manera complementaria al seguimiento médico del paciente. Tales descripciones suelen ser generales sin detallar en los patrones de ejecución que demuestran los pacientes en las diversas tareas, en beneficio de la estructuración efectiva de un plan de intervención sobre la dimensión cognitiva del tratamiento.
Específicamente, sobre el deterioro cognitivo en pacientes con NPH, es común encontrar en la literatura (Illán-Gala et al., 2017; Rodríguez, Herrera, Sánchez, & Herrera, 2017; Stolze et al., 2001) reportes sobre la valoración de procesos neuropsicológi-cos aislados, aunque de manera complementaria al seguimiento médico del paciente. Tales descripciones suelen ser generales sin detallar en los patrones de ejecución que demuestran los pacientes en las diversas tareas, en beneficio de la estructuración efectiva de un plan de intervención sobre la dimensión cognitiva del tratamiento.
Teniendo en cuenta la complejidad de las manifestaciones clínicas de la NPH y la carencia de estudios que caractericen cualitativamente el estado funcional de los mecanismos cerebrales ante la NPH, este trabajo busca describir el estado neuropsicológico funcional de una paciente con NPH a través de un análisis sindrómico, contemplando la aplicación de pruebas neuropsicológicas cualitativas y la evaluación de la actividad intelectual. Lo anterior con el fin de enriquecer a nivel teórico y metodológico el abordaje de dichos pacientes, con miras a fortalecer su tratamiento neuropsicológico como complemento al abordaje médico.
Descripción del caso
El caso de esta investigación corresponde a una mujer (MCT) de 52 años, docente universitaria (área de psicología) con diagnóstico de NPH idiopática desde sus 51 años de edad. En los 47 días previos a la derivación ventriculoperitoneal, MCT presentó pérdida del control de esfínteres y la movilidad en miembros inferiores. Nueve meses después de dicha intervención médica la paciente presentó pérdida de la conciencia durante cuatro días debido a un mal funcionamiento de la derivación realizada. Una vez corregido el funcionamiento de la válvula, la paciente recobró la conciencia, aunque persistieron dificultades en el control de esfínter vesical, inestabilidad en la marcha, además de deterioro cognitivo (expresado por la paciente en pérdida ocasional de la memoria).
MCT experimentó constantes episodios de ansiedad y depresión durante los cinco años previos al diagnóstico de NPH. Una vez realizada la derivación ventriculoperitoneal, disminuyó la frecuencia de estos síntomas psiquiátricos, impactando positivamente en la calidad de las relaciones sociales de MCT. No obstante, la paciente presenta irritabilidad y anhedonia. La paciente no presentaba otros padecimientos o trastornos.
Instrumentos
Para la evaluación neuropsicológica se emplearon instrumentos cualitativos. De acuerdo con la concepción de Luria (1979), las tareas pueden ser analizadas como sistemas funcionales complejos con la participación de diversos mecanismos cerebrales. Los instrumentos utilizados fueron: Evaluación Neuropsicológica Breve para Adultos (Solovieva & Quintanar, 2013), Evaluación neuropsicológica de la integración espacial (Solovieva & Quintanar, 2012), Verificación del éxito escolar (Quintanar & Solovieva, 2012) y Esquema de evaluación del desarrollo intelectual (Quintanar & Solovieva, 2012).
Los instrumentos señalados evalúan el estado funcional de los mecanismos neuropsicológicos de retención audio-verbal, retención visual, oído fonemático, integración cinestésica, organización secuencial motora, análisis y síntesis espaciales simultáneas, programación y control de la actividad voluntaria, a través del análisis cualitativo clínico de errores y dificultades que surgen durante la realización de diferentes tareas. Las tareas implican también la evaluación de la actividad intelectual de la paciente.
Procedimiento
MCT acude al servicio de neuropsicología de la Sede Clínica de la Maestría en Diagnóstico y Rehabilitación Neuropsicológica en el Hospital Universitario de la ciudad de Puebla. El motivo de consulta fue la necesidad por conocer la razón de dificultades mnésicas de la paciente. La evaluación se realizó en cinco sesiones de 60 minutos cada una. En la primera sesión se realizó una entrevista en la que participó la paciente y su hija de 27 años de edad, con el fin de obtener información respecto a la evolución del problema y sobre los antecedentes vitales relevantes. Las restantes cuatro sesiones fueron dedicadas a la evaluación neuropsicológica con la paciente. El presente estudio de caso contó con el expreso consentimiento de la paciente y se consideraron los principios éticos de proclamados en la Declaración de Helsinki (1975). La evaluación fue dirigida y supervisada por el asesor clínico de la sede.
Resultados
A partir de los datos obtenidos, se realizó un análisis clínico cualitativo que permitió agrupar los tipos de errores e identificar el mecanismo psicofisiológico débil predominante en la paciente. Para lograr este objetivo, se utilizaron diferentes tareas interactivas que incluyen diversos mecanismos cerebrales corticales y subcorticales. Posterior a la evaluación, se procedió con la caracterización de los errores predominantes de MCT en los diversos tipos de tareas realizadas (motoras, mnésicas, gráficas, de lenguaje oral y escrito, cálculo y constructivas), así como los tipos de ayuda (orientación oral desplegada, orientación en el plano gráfico, preguntas orientadoras) que favorecían la organización de su actividad en mejora de su rendimiento.
Durante las sesiones de evaluación, MCT se encontró ubicada en tiempo, lugar y persona, a la vez que demostró buena disposición para realizar las tareas propuestas por los evaluadores. No obstante, ante el aumento de la dificultad en las tareas, la paciente se mostró apática y con poca tolerancia a la frustración. Fue posible establecer que el estado de alerta de MCT fue estable a lo largo de las tareas. Durante las sesiones, MCT presentó pobre planeación de su actividad, anticipaciones, impulsividad, dificultad para verificar y corregir sus ejecuciones, necesidad de repetición de las instrucciones.
A continuación se describe el rendimiento de MCT en las tareas propuestas.
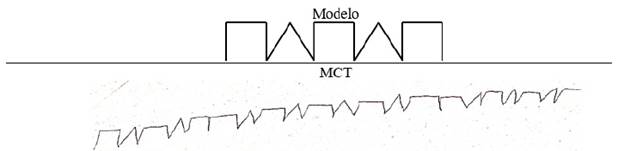
Tareas motoras: praxias manuales y práxias dinámicas. En la tarea de mantener una secuencia de movimientos manuales, MCT presentó simplificación de los movimientos (omisión de un movimiento), dificultades en la organización del movimiento y atomización del mismo. En esta tarea el lenguaje externo ayudó a organizar y mejorar la fluidez de los movimientos. En la copia y continuación de una secuencia gráfica se observaron perseveraciones de los elementos del modelo, con imposibilidad para completar la tarea hasta el final (ver Figura 1).
Tareas mnésicas: modalidades auditiva y visual. MCT presentó dificultades en la retención de grupos de palabras tanto de forma involuntaria como voluntaria. La presencia de interferencia homogénea y heterogénea hacía que MCT perdiera la información. En la tarea de curva de memoria MCT logró recuperar, luego de cuatro ensayos, un máximo de seis palabras de entre un grupo de 10. MCT presentó dificultades en el recuerdo de información a través de la mediatización con imágenes de la información verbal, pues solo logró recuperar seis de 10 elementos presentados.
En la ejecución de tareas de retención de información visual se observó imposibilidad de evocar y reproducir con precisión imágenes presentadas previamente. En cuanto a la retención de elementos a través de la mediatización con pictogramas, MCT logró evocar ocho de 12 elementos presentados, disminuyendo su rendimiento por la presencia de simplificaciones y contaminaciones de la tarea.
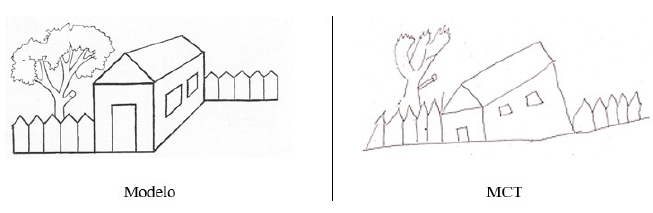
Tareas gráficas. En la tarea de copia de una casa, se observó simplificación del modelo que se expresa en omisión de la profundidad, además de falta de proporción (ver Figura 2).
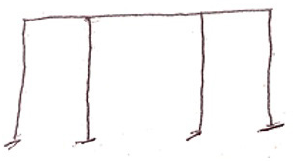
En el dibujo libre de una mesa con cuatro patas (sin modelo), MCT presentó ausencia de profundidad y simplificación (ver Figura 3).
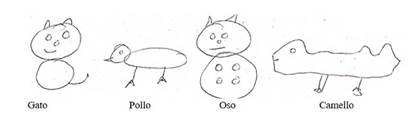
En la tarea de dibujo libre de animales se observaron rasgos perseverativos y pobreza en los detalles diferenciales en las representaciones (ver Figura 4).
Por su parte en la tarea de dibujo libre de verduras, se observa que los dibujos se diferencian solo por su forma global, pero carecen de detalles esenciales (Figura 5).
Lenguaje expresivo e impresivo. Se evidenció un adecuado lenguaje impresivo oral cotidiano. MCT distinguió con éxito los sonidos del idioma a nivel de palabras, sílabas y fonemas. MCT logró reproducir sílabas y sonidos cercanos por punto y modo de articulación. El lenguaje expresivo fue coherente sin errores articulatorios, aunque con ocasionales errores sintácticos. Por ejemplo, al preguntarle ¿qué planes tiene a futuro sobre su situación laboral? MCT respondió "con mi hija que queremos abrir un negocio".
Tareas de lecto-escritura. MCT realizó tareas de lectura con fluidez, aunque con leves anticipaciones adivinatorias que le llevaban a omitir los signos de puntuación y presentar inadecuada prosodia. MCT presentó severas dificultades en la compresión del significado y el sentido de textos leídos. La Figura 6 muestra el resumen que MCT hace después de leer el texto "El Rayo". Se evidencia que la paciente distorsiona apartes de la narración y agrega eventos inexistentes en el texto (ver Figura 6). Al indagar sobre el sentido del texto con la pregunta "¿cuál es la enseñanza que deja este texto?" MCT respondió: "siempre se maneja de que las mujeres son pecadoras y que a través del arrepentimiento se lavan los pecados", con lo que demuestra dificultades para acceder al sentido del texto.
En la escritura espontánea MCT mostró pobre coherencia y errores sintácticos, así como omisión de acentos, inadecuado manejo de las mayúsculas y omisión ocasional del espacio entre palabras (ver Figura 7).
Tareas de cálculo. MCT realizó exitosamente operaciones aritméticas sencillas de suma, multiplicación y división, en el plano perceptivo-gráfico. No obstante, en tareas de razonamiento matemático (resolución de problemas) se observaron dificultades para identificar los pasos a seguir para llegar al resultado. MCT requirió orientación desplegada y ayuda en el plano perceptivo por parte de los evaluadores para solucionar los problemas. Así mismo, MCT requirió que la situación problemática le fuera repetida constantemente.
Tareas constructivas y de orientación espacial. Se observó que MCT logró comprender instrucciones con relación lógico-gramatical compleja entre los elementos. MCT logró la comprensión de oraciones con preposiciones espaciales: dentro, sobre, bajo, detrás y frente a. En tareas constructivas de modelos sencillos MCT, ante la orientación inicial del evaluador, logró aplicar la estrategia dada para la reproducción exitosa de modelos presentados posteriormente.
A partir de los resultados obtenidos, se evidenció que los errores presentes en la actividad de la paciente, así como los tipos de ayuda requeridos para organizar su actividad, obedecen a la presencia de un síndrome neuropsicológico de estado disfuncional en el mecanismo cerebral de regulación y control de la actividad voluntaria, cuyos efectos negativos se acentúan ante el incremento de la complejidad de las tareas de tipo cognitivo.
En congruencia con lo planteado por Fersten et al. (2004) sobre las dificultades a nivel emocional y motiva-cional que suelen evidenciar los pacientes con NPH y que pueden limitar la evaluación neuropsicológica, los datos clínicos aquí expuestos estuvieron acompañados por los rasgos característicos en la personalidad de la paciente, como apatía, falta de persistencia, baja tolerancia a la frustración y despreocupación por alcanzar los objetivos propuestos en las tareas intelectuales.
Discusión
A partir de los datos obtenidos mediante el análisis sindrómico realizado a la paciente MCT es posible señalar el predominio de dificultades severas del mecanismo cerebral de regulación y control, manifestadas sistemáticamente en la presencia de problemas para planear, verificar y corregir su actividad en tareas perceptivas, verbales (organización sintáctica del discurso) e intelectuales complejas, derivadas en la aparición de errores típicos de alteraciones a nivel prefrontal como anticipaciones, simplificaciones y perseveraciones gráficas y motoras. Los demás mecanismos cerebrales muestran un nivel adecuado en su estado funcional. Lo anterior es congruente con lo planteado en la literatura, aunque expresado con otros términos utilizados por los autores (Gleichgerrcht et al., 2009; Koivisto et al., 2013; Rodríguez et al., 2017; Stolze et al., 2001; Solana et al., & Poca, 2012; Tarnaris et al., 2009). Los autores señalan bajo rendimiento de los pacientes con NPH en tareas que exigen el análisis de información compleja. Por ejemplo, Rodríguez et al. (2017) refieren, ante un caso de NPH, la presencia de alteraciones en la actividad mnésica, así como dificultades de planeación y organización del pensamiento, que conllevan a disminución del flujo de ideas y pérdida constante del foco atencional. El bajo rendimiento identificado se puede precisar con el término "simplificación" como conversión de una tarea propuesta con estructura compleja en una tarea estereotipada y simplificada, como la ausencia de profundidad en la copia de una casa y las patas planas dibujadas para una mesa, carencia de rasgos diferenciales en los dibujos, etc.
En congruencia con lo planteado por Fersten et al. (2004) sobre las dificultades a nivel emocional y motivacional que suelen evidenciar los pacientes con NPH y que pueden limitar la evaluación neuropsicológica, los datos clínicos aquí expuestos estuvieron acompañados por los rasgos característicos en la personalidad de la paciente, como apatía, falta de persistencia, baja tolerancia a la frustración y despreocupación por alcanzar los objetivos propuestos en las tareas intelectuales. Lo anterior acentúa las dificultades de corte neuropsicológico y se convierte en un factor importante a considerar por los profesionales y familiares responsables, puesto que podría limitar la adherencia al tratamiento del paciente (Fersten et al., 2004).
Por otra parte, se resalta que MCT demostró un rendimiento adecuado en tareas constructivas y de orientación espacial, en las que logró comprender oraciones con preposiciones espaciales y reproducir exitosamente modelos en tareas constructivas. Esto contrasta con lo reportado por Duinkerke et al. (2004) sobre el deterioro en las habilidades visoespaciales en pacientes con NPH. Así, se sugiere continuar con las investigaciones acerca del efecto de la NPH sobre las habilidades visuoespacia-les de los pacientes, dado que el análisis sindrómico aquí realizado indica que los errores y la orientación requerida por MCT en este tipo de tareas, fueron consecuencia de dificultades en la planeación y verificación de su actividad y no a alteraciones en el mecanismo de análisis y síntesis espacial.
En suma, el caso clínico aquí analizado presenta un cuadro clínico semejante al reportado por Luria (1979) en pacientes con síndrome frontal. Según Luria (1 979), estos pacientes presentan bajo rendimiento en tareas mnésicas expresadas en una marcada limitación en el "aprendizaje activo y en la reproducción selectiva del material" (Luria, 1979, p. 150), por lo que los pacientes, como se observó también en MCT, presentan una curva de memoria inmediata limitada, a pesar de la exposición constante a la información (Luria, 1979). Así mismo, el rendimiento de MCT en la resolución de problemas aritméticos concuerda con los casos descritos por Luria (1979) en cuanto que presenta adecuada resolución de operaciones aritméticas simples, pero marcadas dificultades para la resolución de problemas más complejos, debido a sus dificultades para analizar correlaciones, destacar operaciones y componer un plan de acción, presentando soluciones fragmentarias impulsivas.
Finalmente, es posible señalar que las ejecuciones de MCT en tareas que implicaron el análisis de un texto literario complejo (ver Figura 6) presentó similitudes a las expuestas por Luria (1979) en pacientes con síndrome frontal, quien describe que estos tienden a igualar la idea central de lo leído con asociaciones colaterales. En general, las ejecuciones de los pacientes con síndrome frontal presentan, según Luria (1979), sustituciones de las unidades semánticas fundamentales del texto por unidades colaterales y simplificaciones del programa semántico. Así, el paciente experimenta un desvío de la estructura semántica del texto, conllevándole a alteraciones en la comprensión y transmisión del sentido del mismo, acentuado todo ello por una falta de crítica sobre la propia actividad (Luria, 1979). Al respecto, Tsvetkova (1999) plantea que dichos pacientes logran transmitir el contenido de un texto, aunque presentan una limitación para elaborar un plan del mismo, reproduciendo continuamente el texto leído. Esta autora expresa la posibilidad limitada de efectos positivos de programas reducidos de intervención neuropsicológica en pacientes con severas alteraciones de programación y control de la actividad vountaria como consecuencia de daño frontal orgánico (Tsvetkova, 1999).
Todo lo expuesto hace suponer que los pacientes con dificultades semejantes requieren de tratamiento neuropsicológico prolongado y deben ser localizados para fines de aplicación de programas interactivos de rehabilitación neuropsicológica, elaborados especialmente por parte de especialistas y considerando la inclusión de los familiares.