Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares em
SciELO
Similares em
SciELO -
 Similares em Google
Similares em Google
Compartilhar
Revista Colombiana de Cirugía
versão impressa ISSN 2011-7582versão On-line ISSN 2619-6107
rev. colomb. cir. v.19 n.1 Bogotá jan./mar. 2004
(1) Director Centro de Cirugía Ambulatoria IPS, Bogotá, Colombia.
(2) Cirujanos adscritos Centro de Cirugía Ambulatoria, Bogotá, Colombia.
Correspondencia: John Henry Moore, Director Centro de Cirugía Ambulatoria, Calle 88A # 25-57, Tel.: 616 20 86 Fax: 218 12 02. Bogotá, D.C., Colombia. jhmoore@cx-ambulatoria.com
Fecha de recibo: Junio 25 de 2003. Fecha de aprobación: Marzo 12 de 2004.
Resumen
La colecistectomía laparoscópica es el patrón oro en el tratamiento de la enfermedad de la vesícula biliar y se ha demostrado una mejor relación costo –efectividad– eficiencia frente a la cirugía abierta.
En Latinoamérica la colecistectomía se continúa practicando de manera abierta en la mayoría de instituciones y en las que se hace por laparoscopia se realiza en el ambiente hospitalario.
El principal argumento para no hacer colecistectomías por laparoscopia es el alto costo y para no realizarlas ambulatorias son los potenciales riesgos y temor a acciones médico-legales. La experiencia del Centro de Cirugía Ambulatoria de Bogotá, en Colombia, ha demostrado que la práctica de la colecistectomía laparoscópica ambulatoria es una excelente opción, tiene la misma efectividad que se obtiene en un hospital, pero con mayores ventajas médicas, sociales y financieras para el sistema. El presente trabajo muestra las características de este nuevo modelo y las compara con el modelo hospitalario actual.
Palabras clave: colecistectomía laparoscópica, cirugía ambulatoria, análisis de costo efectividad, modelos financieros.
Abstract
Laparoscopic cholecystectomy is the gold stantadard in the treatment of biliary gallbladder disease. It has demonstrated better cost-effectiveness as compared with the open procedure.
In Latin America cholecystectomy continues to be performed by the open method at the majority of institutions, and when performed by laparoscopy it is done as an in-patient procedure.
The principal argument against laparoscopic cholecystectomy is its higher cost an the potential risks and fear of medicolegal actions. The experience at Centro de Cirugía Ambulatoria of Bogotá, Colombia, has demonstrated that the ambulatory laparoscopic cholecystectomy is an excellent option, that is associated with the same effectiveness as the in-patient procedure, but with significant medical, social and financial advantages to the healthcare system. This paper presents the main characateristics of the new model and compares it with the current in-patient model.
Key words: laparoscopic cholecystectomy, ambulatory surgery, cost-effectiveness analysis financial models.
Planteamiento del problema
Se acepta que en la actualidad el procedimiento quirúrgico de elección para el manejo de la enfermedad no complicada de la vesícula biliar es la colecistectomía laparoscópica (1-4; 7; 10; 12-16). En Norteamérica y Europa este procedimiento está disponible para la mayoría de la población, mientras que en Latinoamérica los escasos datos recolectados indican que la accesibilidad a esta técnica es muy baja. La Encuesta Latinoamericana de Cirugía Laparoscópica del año 2002, realizada por la Federación Latinoamericana de Cirugía (FELAC), demostró que la frecuencia del procedimiento laparoscópico puede ser tan baja como el 14% (Colombia) de todas las colecistectomías.
La justificación más empleada para no aplicar el patrón oro ha sido el “alto costo del procedimiento, imposible de asumir por la limitación económica existente en nuestros países” y principalmente la posición de los gobiernos, al dejar que sean las condiciones de negociación entre los aseguradores y prestadores las que definan los procedimientos y técnicas realizables, teniendo en cuenta fundamentalmente el concepto de “tarifa”. Estos argumentos parecen no tener justificación, cuando la enfrentamos a la experiencia del Centro de Cirugía Ambulatoria (CCA), donde se realiza un programa de alto volumen de cirugía mayor ambulatoria.
El presente estudio muestra la factibilidad de realizar colecistectomía laparoscópica en los países latinoamericanos, a los precios que pueden pagar los sistemas de seguridad social y además obtener rentabilidad social y económica, poniendo al alcance de la comunidad el tratamiento que el imperativo ético exige en la actualidad.
Objetivo
Presentar un modelo de atención costo-efectivo, aplicable en cualquier país latinoamericano para desarrollar programas de cirugía laparoscópica ambulatoria, fundamentado en la experiencia de ocho años del CCA IPS.
Materiales y métodos
Se diseñó un estudio prospectivo de cohorte de inserción y análisis de minimización de costos.
Hipótesis de trabajo
La colecistectomía laparoscópica ambulatoria es una alternativa tan buena como la realizada con hospitalización y supera a la colecistectomía abierta en términos de calidad de resultados. No hay diferencia en cuanto a la aparición y manejo de complicaciones, morbilidad y mortalidad, la seguridad es similar y además ofrece una reducción significativa de los costos.
Población
Pacientes con enfermedad no complicada de la vesícula biliar, con clasificación ASA I y II, que viven en el área metropolitana de la ciudad de Bogotá y que consultan al CCA de la ciudad de Bogotá, Colombia. El 97% de los pacientes pertenecen al Sistema de Seguridad Social (Plan Obligatorio de Salud - POS).
Descripción institucional
El Centro es una organización privada de segundo nivel de complejidad, adscrita al sistema nacional de salud de Colombia que realiza de manera ambulatoria o con esquemas de cuidado en casa cirugías que anteriormente requerían hospitalización, además de múltiples procedimientos diagnósticos y terapéuticos. El principal propósito es efectuar procedimientos quirúrgicos de complejidad mediana y mayor, bajo anestesia local, regional y general, en un medio seguro, donde el paciente es recibido, intervenido, recuperado y regresado a su casa en el mismo día. La infraestructura incluye dos quirófanos, dos torres para cirugía endoscópica, una sala de procedimientos quirúrgicos menores, una unidad de recuperación con ocho camas con monitoría no invasiva, una unidad de vídeo endoscopia intervencionista y diez consultorios para consulta especializada.
El protocolo que se sigue es el siguiente:
Los pacientes son remitidos por aseguradores en su mayoría. Se recogen inicialmente los datos demográficos, de identificación y se asigna a la consulta de uno de nuestros cirujanos. Después de la elaboración de la historia clínica se decide sobre la elegibilidad del caso para el procedimiento ambulatorio. Si existen contraindicaciones, tales como imposibilidad de comunicación en el postoperatorio, condiciones inadecuadas de vivienda, carencia de ayuda calificada en casa, retardo mental, enfermedad sistémica descompensada, etc. se remite para hospitalización. El especialista debe descartar la posibilidad de coledocolitiasis u otra complicación de la colelitiasis para lo cual están disponibles los recursos bioquímicos radiológicos y endoscópicos convencionales. Cerca de la mitad de los pacientes son intervenidos por cirujanos adscritos, contratados por el asegurador de manera directa. A éstos los acompaña como primer ayudante durante la cirugía uno de los cirujanos de nuestra organización con experiencia en laparoscopia. Se informa a los pacientes y familiares del riesgo quirúrgico al igual que de las opciones de conversión, hospitalización en casa o institucional, si el desarrollo del caso lo requiere. Entre dos y cinco días antes del procedimiento se realiza una valoración preanestésica, donde se clasifica el estado fisiológico (ASA) y se entrega un instructivo sobre las normas generales y particulares del caso en el que se incluyen datos para contactar al tratante y a la institución. Se entrega el consentimiento informado que debe ser llenado en casa con la familia y entregado el día de la cirugía. La intervención se realiza en la mañana, con el fin de completar el período de observación antes de las 7 p.m. El equipo quirúrgico está conformado por un anestesiólogo, una enfermera profesional con capacitación en el manejo de equipo de endoscopia y monitoría operatoria, dos cirujanos con capacitación en cirugía laparoscópica y un médico general con capacitación en ayudantía quirúrgica y una instrumentadora. Como elemento de seguridad siempre el primer ayudante es un cirujano experto y los procedimientos son grabados en vídeo y archivados. Se realiza la vigilancia anestésica de presión arterial, cardioscopía, oximetría de pulso y capnografía. Para la cirugía se utilizan cuatro puertos, dos de 10 mm y dos de 5 mm. El primer puerto se inserta a través del ombligo con técnica abierta. La presión intraabdominal usada promedio es de 12 mm Hg. La colecistectomía se realiza por la técnica cístico-fúndica convencional y la vesícula se extrae usualmente sin bolsa por el puerto epigástrico.
En caso de emergencia o ante una situación no deseada durante la permanencia en el Centro, existen los recursos para dar la solución en nuestro quirófano y se cuenta con laboratorio, banco de sangre, transporte, cuidado domiciliario y hospitalización contratados con grupos especializados.
El proceso de recuperación es responsabilidad del anestesiólogo. El paciente permanece en la institución entre seis y ocho horas y es dado de alta según los criterios de la escala Modified Post-anesthesia Discharge Scoring System (PADSS). Luego es acompañado al medio de transporte y se registra el tiempo, forma y persona con quien sale.
Una vez dado de alta, el paciente es seguido telefónicamente durante las primeras 24 horas por auxiliares administrativas capacitadas para este efecto. Ellas se encargan de clasificar la asistencia telefónica con base en la complejidad de los requerimientos del paciente que clasificamos así:
- Tipo 0: el paciente evoluciona normalmente y no refiere signos de alarma.
- Tipo I: solicita asistencia rutinaria (inyecciones, curaciones, dieta, etc.) respondida y manejada por enfermería.
- Tipo II: se sugiere la presencia de una complicación o aparece algún signo o síntoma de alarma, es respondida por el médico de apoyo.
- Tipo III: existe una complicación evidente y/o cualquier situación que genera angustia. Siempre son atendidos por un cirujano, idealmente el tratante, quien toma la decisión que el caso requiera.
El control clínico rutinario se hace a los ocho y treinta días postoperatorios. Al mes se contactan telefónicamente para determinar la evolución y nivel de satisfacción con el servicio recibido y los resultados adversos son analizados con fines de retroalimentación del grupo.
Datos
Las fuentes de datos utilizadas para el desarrollo de este estudio fueron el registro de colecistectomía laparoscópica del CCA IPS, para medir la efectividad en términos de complicaciones intra y postoperatorias; la estrategia que se utilizó fue la comparación contra revisiones sistemáticas y meta-análisis publicados en la literatura, y cifras demográficas del Departamento Administrativo de Planeación Nacional (DANE), el manual de tarifas del Instituto de Seguros Sociales de Colombia (41) como referencia de la tarifa nacional que es pagada por el asegurador para este tipo de cirugías y el análisis de control de costos del CCA. Los datos sobre evaluación de satisfacción son proporcionados por un contratista externo de la empresa aseguradora Susalud EPS.
Resultados
Datos de efectividad
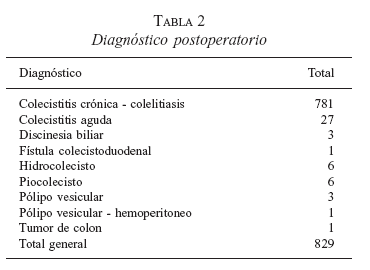
Se incluyeron 829 procedimientos consecutivos realizados entre el 16 de enero de 1996 y el 15 de diciembre del 2003. El 98% de los pacientes tuvieron un seguimiento telefónico y presencial 30 días después de la cirugía. Para los pacientes que presentaron complicaciones, el seguimiento se extiende a un año. En total, 638 pacientes eran mujeres (77%) y 191 hombres (23%). La edad promedio del grupo fue de 40,3 ± 12,5 años (rango 16-86 años). El diagnóstico preoperatorio más frecuente fue colecistitis crónica y colelitiasis en 792 pacientes (tabla 1).

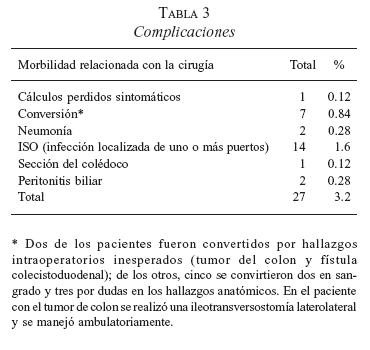
En todos los pacientes se realizó la colecistectomía. El tiempo quirúrgico promedio de duración de la cirugía fue de 50 minutos (rango 20-140 minutos). El diagnóstico postoperatorio se observa en la tabla 2. Se presentaron situaciones no previstas y/o complicaciones en 24 pacientes (3%), de los cuales 15 (2,1%) requirieron hospitalización (tablas 3 y 4).

No se presentó mortalidad en esta serie de pacientes.
Los datos de efectividad de la colecistectomía laparoscópica hospitalizada y abierta se tomaron del meta-análisis de Shea (17).
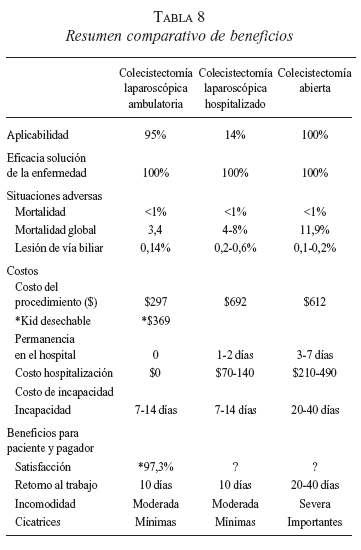
Los porcentajes comparativos de morbilidad global para cirugía laparoscópica ambulatoria, hospitalizada y abierta se observan en la tabla 8. Se nota que los de la cirugía laparoscópica ambulatoria son iguales a los reportados en la literatura, por lo que puede adoptarse el modelo de minimización de costos. Éste se basa en el supuesto de que la efectividad (eficacia) es similar en las intervenciones pues todas solucionan el problema y por lo tanto tendrá “mejor valor” la menos costosa, considerado el valor la relación establecida entre los resultados a corto y largo plazo (calidad) y los gastos requeridos para obtención del resultado (eficiencia).
Costos
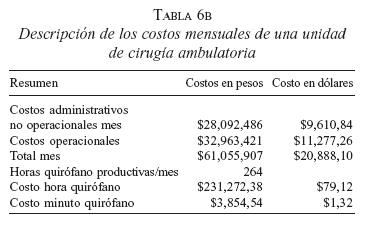
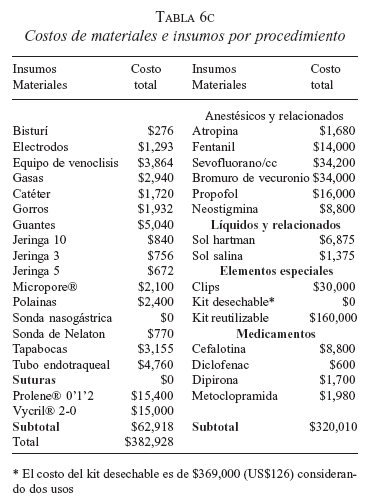
Se tuvieron en cuenta los “costos fijos” que corresponden a valores del funcionamiento del Centro. Éstos se presentan como “no operacionales”, aquellos relacionados con el área administrativa y el personal de soporte no inherente a la actividad médica y “operacionales”, los que tienen que ver con el área quirúrgica y de atención a los pacientes. De la sumatoria de estos divididos por el número de horas/quirófano disponible, se obtiene la cifra de costo/hora/quirófano, aplicada a todos los procedimientos que se realizan en el CCA. Las demás tablas corresponden a los costos variables en los cuales se relacionan los insumos promedio que se requieren para cada procedimiento quirúrgico. El promedio de gastos de la colecistectomía laparoscópica ambulatoria se obtuvo de hojas de registro de costos del CCA (tablas 6 a, b, c y d).

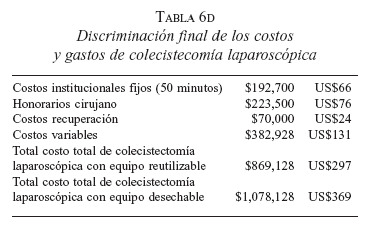
Los costos de referencia de la colecistectomía laparoscópica hospitalizada y abierta fue el valor que establece el Manual de Tarifas del Instituto de Seguros Sociales de Colombia por conjuntos de atención integral, que es de $2,005,403 y $1,483,548 respectivamente. El sistema de conjuntos de atención integral incluye el valor del las actividades, intervenciones, procedimiento quirúrgico e insumos necesarios para la solución integral y en las mejores condiciones de calidad de un problema específico de salud en el paciente y también los honorarios profesionales (tabla 7).

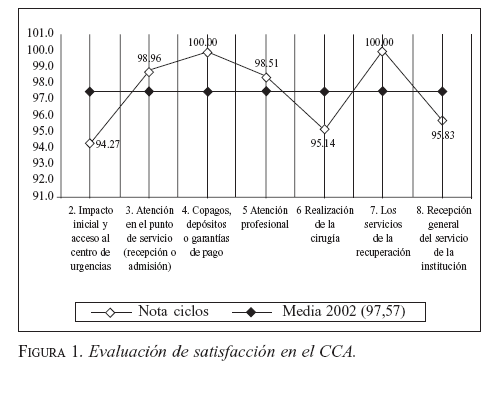
Satisfacción
La satisfacción del paciente del CCA fue medida por un proveedor externo independiente contratado por el asegurador Susalud EPS; los resultados se observan en la figura 1.
Discusión
Philippe Mouret (18) y Erich Muhe se disputan el honor de haber realizado el primer procedimiento de colecistectomía laparoscópica. Desde entonces, un creciente número de publicaciones demuestra la realización cada vez más frecuente y cómo después de cumplida la curva de aprendizaje se obtienen resultados que igualan inicialmente y luego superan a la colecistectomía abierta en morbilidad y mortalidad (7, 19-22). Simultáneamente con la masificación del procedimiento y la consecuente reducción de los costos de los equipos e insumos, se obtuvo una mejor relación costo-efectividad a favor de los procedimientos laparoscópicos. Hoy han dejado de ser motivo de discusión los beneficios de la colecistectomía laparoscópica sobre la abierta, en términos de calidad integral de resultados y costos.
Los primeros procedimientos de este tipo se hicieron en el entorno hospitalario y a principios de los años 90 se trasladaron al ámbito ambulatorio, inicialmente en Canadá y Estados Unidos, luego en otros países del mundo (10-14, 8, 15, 23-32). Varias publicaciones sustentan que un buen protocolo de cirugía ambulatoria puede suplir de manera eficiente las necesidades de cuidado de los pacientes, haciendo innecesaria la hospitalización de rutina (2, 8, 13-15, 23, 24).
Hoy la mayoría de las colecistectomías en Norteamérica se realizan de manera ambulatoria o en un esquema de corta estancia, realidad que sólo ha sido parcialmente replicada en países de Latinoamérica. El cambio en el modelo de atención ha permitido la reducción de costos sin atentar contra el resultado médico, al evitar la hospitalización, la principal fuente de diferencia en los gastos.
Paradójicamente, mientras que en los países con mayores recursos se continúan masificando los programas de cirugía mayor ambulatoria, en aquellos con más limitaciones económicas no se ha alcanzado un desarrollo importante en la misma dirección, pese a la restricción cada vez creciente de los recursos de las instituciones de salud. Hospitales, aseguradores y médicos se resisten a implementar opciones novedosas que atenten contra su “modelo de negocio”, por razones de desconocimiento, economía, comodidad, temor o una mezcla de factores; aunque aceptan que como producto del desarrollo tecnológico se pueden realizar de manera ambulatoria más del 70% de los procedimientos quirúrgicos que hasta hace pocos años requerían hospitalización (2, 13, 25, 33-35).
La cirugía ambulatoria ofrece grandes ventajas como son el incremento del volumen de procedimientos, la obtención de niveles superiores de satisfacción, la realización de un ejercicio profesional personalizado y ético, el control del paciente sin someterlo a las rutinas y riesgos que significan el proceso de hospitalización, la disminución de los índices de infección nosocomial, la reducción de los tiempos de incapacidad y el ahorro de recursos con repercusiones macroeconómicas. Por ejemplo, de acuerdo con la publicación de Mitchell (36), la transición del entorno hospitalario al ambulatorio de la cirugía para corrección de hernia inguinal en los Estados Unidos en los años ochenta representó un ahorro de US$968 por cada procedimiento, lo que al considerar las aproximadamente 700.000 cirugías que se realizan por año, representa para el sistema un ahorro anual de US$667,000,000.
Es importante aclarar que existe una gran diferencia entre realizar cirugía ambulatoria en un centro diseñado con ese fin específico y hacerla en un hospital. Practicar una cirugía ambulatoria en el quirófano de un hospital tiene repercusiones médicas y financieras negativas debido a que los procesos, recursos y métodos son bastante diferentes. Si bien los recursos disponibles en el quirófano son los mismos, el entorno de los hospitales es mucho más costoso y la relación aumenta si consideramos que éstos no son utilizados en pacientes que en realidad los necesitan o su uso no agrega valor al resultado. Esto se reflejó en la creación de unidades independientes por parte de los hospitales para atender programas de cirugía ambulatoria a finales del siglo pasado, buscando que éstos no afectaran sus recursos (25). Al mismo tiempo, grupos independientes constituyeron instituciones y organizaciones ambulatorias desligadas de los hospitales, que se convirtieron en establecimientos que suplen gran parte de las necesidades quirúrgicas de la sociedad. Claro que los centros ambulatorios incurren en costos que no existen en los hospitales, tales como transporte en casos seleccionados, recursos para cuidado en casa, personal para seguimiento telefónico, personal altamente calificado en ayudantía y soporte paramédico, pero todos éstos no se pueden comparar a los que asume un hospital.
Desafortunadamente, por razones que no tienen que ver con la racionalidad técnico-científica esos mismos programas no se han desarrollado de la manera esperada en los países de Latinoamérica. En una encuesta realizada por nosotros, a cien cirujanos se les preguntó inicialmente la frecuencia con que efectuaban colecistectomía laparoscópica ambulatoria; se encontró que sólo 11% la realizaban siempre o de manera rutinaria. El tiempo de hospitalización de los pacientes operados de la vesícula biliar por laparoscopia estaba entre uno y tres días y las razones para hospitalizar no tenían soporte científico (figura 2).
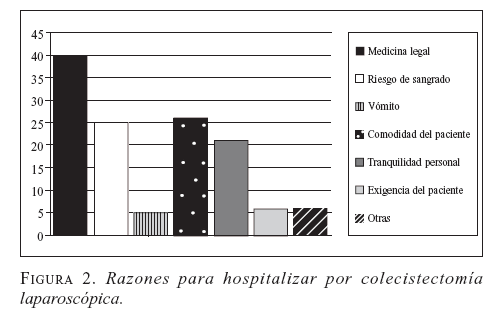
Con respecto a nuestra última afirmación cabe hacer algunas aclaraciones. Publicaciones como el simposio canadiense sobre cirugía ambulatoria (2), han demostrado que las acciones médico-legales no se han incrementado con el desarrollo de los programas; además, que si se presentan, se acepta dentro del marco legal que la adherencia a un protocolo aprobado y avalado por un grupo de expertos es suficiente soporte para demostrar que se practican las buenas normas del ejercicio médico al no existir impericia, imprudencia, negligencia o falta a la verdad (2, 13, 14, 23-25). El riesgo de sangrado es muy bajo en las series publicadas y la mayoría se presenta durante la cirugía o antes de las primeras ocho horas postoperatorias, y se detecta durante un período de observación adecuado (37). El vómito que se manifiesta en cerca del 20% de los pacientes cede fácilmente con el uso de antieméticos y no genera inquietud si se había informado previamente de manera adecuada.
La valoración de la comodidad es diferente cuando se le pregunta al paciente que cuando se consulta al cirujano. Los pacientes casi invariablemente prefieren las condiciones de su hogar a las del hospital y el argumento de comodidad para el médico no justifica un aumento innecesario de los costos.
Los estudios de costos de actividades laparoscópicas realizados en nuestro medio son prácticamente inexistentes. Al no tener datos, los parámetros con los que se planea el desarrollo de los programas se basan en los costos de la literatura americana y europea. Esto representa una gran debilidad, pues las condiciones socioeconómicas son diferentes y la estructura de costos no es siquiera parecida. Un minuto de quirófano en Estados Unidos en un hospital puede costar alrededor de 44 dólares (38), mientras que en un hospital de Bogotá puede ser cercano a 5 dólares (10), por lo que es metodológicamente erróneo pretender desarrollar estudios de costos sobre la información disponible, cuando las diferencias en términos reales pueden ser de 10:1 y más grave, pretender decidir sobre la factibilidad de implementar programas basados en los datos de la literatura.
Los costos directos reportados para la realización de una colecistectomía laparoscópica varían entre 1,500 y 6,230 dólares (8, 15, 16, 26, 39, 40). Si éstos fueran aplicados en Latinoamérica definitivamente no se podría realizar cirugía mínimamente invasiva. Las ventajas más importantes halladas en nuestro trabajo se resumen en la tabla 8.
Colombia tiene aproximadamente 42 millones de habitantes. Si se acepta que entre 10 y 15% de la población adulta tiene colelitiasis o como se afirma en el Consenso Nacional de Colecistectomía Laparoscópica de Colombia (1), que a la edad de 75 años, aproximadamente el 35% de las mujeres y el 20% de los hombres han desarrollado la enfermedad, el número potencial de pacientes en el país sería de 250.000 y se deberían intervenir entre 25.000 y 30.000 pacientes al año. En 1991, alrededor de 600.000 norteamericanos fueron sometidos a colecistectomía y la hospitalización fue el costo más importante, con un valor global que superaba los 5 billones de dólares (3). Se entiende por qué es indispensable adoptar programas que permitan reducir costos.
Un área que poco se explora en salud y que adquiere importancia en esta época es la obtención de resultados de calidad, reflejada en la satisfacción del usuario y el efecto que estos programas pueden tener sobre el equilibrio general del sistema de salud. Para el usuario es más cómodo llegar a su casa en el postoperatorio, los adultos pueden mantener el control de su hogar y entorno, la familia ofrece una excelente opción de supervisión y ayuda a disminuir el tiempo de recuperación y de reintegro a su actividad cotidiana.
Nuestros pacientes y médicos se quejan de la pérdida de la relación médico-paciente en el ejercicio actual. Para hacer cirugía ambulatoria debe establecerse una relación cercana que permita que el profesional tenga conocimiento de su paciente y controle las intervenciones que se requieren. Por supuesto que no es posible establecer esta relación en “consultas de 15 minutos” como exigen algunos aseguradores. Para nosotros como prestadores la solución es simple: no hacemos “consultas de quince minutos” y damos a cada paciente el tiempo que necesita. Este es posiblemente uno de los factores determinantes de los niveles de satisfacción que se alcanzan en nuestra organización y que nos ha permitido retornar al modelo de atención que añoramos en los hospitales.
Pero la calidad del resultado médico y financiero depende de la existencia de un recurso humano médico y administrativo que debe reunir las mejores condiciones de idoneidad y estar dispuestos a realizar un ejercicio quirúrgico “costo-consciente”. Debe crearse una “cultura” en la que se compartan valores fundamentales. Creemos que gran parte del éxito en esta serie ha sido la posibilidad de contar con dos expertos en cada cirugía. El bajo índice de conversiones y complicaciones son muestra del impacto positivo de esta decisión institucional.
Antes de preguntar por la satisfacción de nuestro usuario hemos cuestionado a nuestros cirujanos sobre cómo se sienten al evaluar nuestro programa, sus resultados y cómo lo perciben sus pacientes. Excepto por la relativa “baja remuneración”, todos se encuentran “altamente satisfechos”, en particular cuando los comparan con las dificultades que se presentan para el funcionamiento de programas de laparoscopia en hospitales a los que se encuentran vinculados. Es preocupante afirmar que en instituciones oficiales puramente académicas del país, sólo hay un programa en el cual los nuevos cirujanos egresan preparados para realizar calificadamente este tipo de cirugías.
Son muchos los elementos que intervienen en los niveles de satisfacción, tales como el ejercicio y la atención personalizada, la capacidad de resolución institucional, la participación durante todo el proceso de la familia, la reducción de incapacidades, el resultado estético y también la importancia que dan las personas al hecho de reducir los costos generados por necesidad de visitas continuas de la familia a un hospital, así como la incomodidad generada por la atención masificada en grandes instituciones hospitalarias.
En el aspecto macroeconómico, el procedimiento laparoscópico ambulatorio no sólo es menos costoso, sino que la incapacidad laboral se disminuye en aproximadamente 50%, comparado con el procedimiento abierto. Esto implica una ganancia para el sistema representada en menores pagos por lucro cesante y un redireccionamiento en la inversión de los recursos de instituciones de alta complejidad hacia aquellos pacientes que en realidad lo requieren. A manera de especulación podemos decir que nuestra organización ha reducido en 15 días la hospitalización de cada paciente intervenido, lo que representa para el país un ahorro de 10.305 días de trabajo productivo. Si consideramos que el promedio de aportes al sistema de salud se hace sobre el equivalente a ingresos de 25 dólares diarios (dos y medio salarios mínimos), este ahorro representa US$257,625, cifra que es equivalente a la mitad de lo que se requiere para adecuar, organizar y dotar una unidad de cirugía ambulatoria como la nuestra, o con lo que a costos de hoy en Colombia se podrían adquirir diez torres de laparoscopia con el correspondiente instrumental básico.
Quienes insisten en hablar y practicar colecistectomía abierta ofrecen a los pacientes medicina del siglo pasado. ¿Será acaso que los cirujanos hemos renunciado a nuestra obligación de velar por la mejor opción para ellos al permitir la toma de decisiones por parte de autoridades y burócratas que sólo toman en cuenta aspectos financieros y asistimos pasivamente a cumplir con lo que “toca hacer”?
La posición que defendemos es la de ayudar al sistema, complementando nuestra educación médica con aspectos financieros y administrativos, y desarrollando programas como el presentado, siendo coherentes con nuestra filosofía. “los cirujanos pueden aprender gerencia, pero los gerentes no pueden aprender medicina”. Así pues, las soluciones están en nuestras manos.
El modelo que presentamos no es inventado por nosotros; lo hemos evaluado en el entorno de un país latinoamericano. El CCA recibe por una colecistectomía laparoscópica menos de lo que hoy le pagan a los hospitales por hacer cirugía abierta y es en términos financieros rentable. Luego la pregunta es, ¿existe alguna razón que impida a los hospitales el desarrollo de programas como los nuestros? Probablemente la falta de voluntad y la pérdida del ánimo protagónico de los cirujanos, tal vez nuestra educación “científica”, como lo planteó Tom De Meester: “La cirugía además de una profesión es un negocio y/o los cirujanos empezamos a hablar de negocios o desaparecerá la cirugía” (28).
El doctor T.E. Udwadia (42) al hablar de su nación, India, nos plantea las dificultades que puede tener la aplicación de la nueva tecnología en países en vía de desarrollo y la ya establecida inequidad, cuando se refiere a las posibilidades de acceso, de la mayoría de la población con recursos limitados a los procedimientos que hoy están disponibles, realidad reproducida en América Latina, lo que nos obliga a buscar fórmulas que a favor de nuestra población puedan ser aplicadas a fin de poder desarrollar el ideal propuesto por Udwadia: “one world, one people, one surgery”.
Reconocimiento: A los cirujanos que nos dan su voto de confianza y se atreven a “romper el paradigma”: Álvaro Caro, Ricardo Meissner, Álvaro Valencia, Manuel Riveros, Humberto Jiménez, Daniel Álvarez, Andrés Vanegas, Mauricio Cardona, María Fernanda Jiménez, Carlos Saboyá, Fernando Aguirre, Eduardo Silva, Pablo Gómez, Héctor Parra, Jaime Escallón, Oswaldo Borráez, Ricardo Nassa, Moisés Monsalve, Rafael Gutiérrez y a todo el personal del área quirúrgica y administrativa del CCA IPS.
Referencias
1. Consenso Nacional sobre Colecistectomía Laparoscópica. Bogotá: CEJA, 2000. [ Links ]
2. MacFarlane JK. Symposium on ambulatory surgery: principles, practice, pitfalls. Can J Surg 1997; 40: 259-263. [ Links ]
3. NIH Consensus conference. Gallstones and laparoscopic cholecystectomy. JAMA 1993; 269: 1018-1024. [ Links ]
4. Soper NJ, Stockmann PT, Dunnegan DL, Ashley SW. Laparoscopic cholecystectomy. The new "gold standard"? Arch Surg 1992; 127: 917-921; discussion 921-923. [ Links ]
5. Soper NJ, Brunt LM, Kerbl K. Laparoscopic general surgery. N Engl J Med 1994; 330: 409-419. [ Links ]
6. Vanek VW, Rhodes R, Dallis DJ. Results of laparoscopic versus open cholecystectomy in a community hospital. South Med J 1995; 88: 555-566. [ Links ]
7. Steiner CA, Bass EB, Talamini MA, Pitt HA, Steinberg EP. Surgical rates and operative mortality for open and laparoscopic cholecystectomy in Maryland. N Engl J Med 1994; 330: 403-408. [ Links ]
8. Fullarton GM, Darling K, Williams J, MacMillan R, Bell G. Evaluation of the cost of laparoscopic and open cholecystectomy. Br J Surg 1994; 81: 124-126. [ Links ]
9. Kelley JE, Burrus RG, Burns RP, Graham LD, Chandler KE. Safety, efficacy, cost, and morbidity of laparoscopic versus open cholecystectomy: a prospective analysis of 228 consecutive patients. Am Surg 1993; 59: 23-27. [ Links ]
10. Moore JH, García G, Roa A. Colecistectomía ambulatoria. Foro Quirúrgico Colombiano. XXIV Congreso Nacional Avances en Cirugía. [ Links ]
11. Moore JH, Meissner R, Valencia A, Girón M, García G, Roa A. Colecistectomía ambulatoria. El nuevo “gold standard” de calidad. Foro Quirúrgico Colombiano. XXIV Congreso Nacional Avances en Cirugía. [ Links ]
12. Lopera C, Vergnaud JP, Penagos S, Rodríguez R, Díaz S, Vásquez J. Colecistectomía en pacientes de riesgo quirúrgico bajo. Tratamiento ambulatorio versus hospitalario. Rev Colomb Cir 1999; 14: 231-242. [ Links ]
13. Voitk AJ. Is outpatient cholecystectomy safe for the higher-risk elective patient? Surg Endosc 1997; 11: 1147-9. [ Links ]
14. Voitk AJ. Outpatient cholecystectomy. J Laparoendosc Adv Surg Tech A 1996; 6: 79-81. [ Links ]
15. Bass EB, Pitt HA, Lillemoe KD. Cost-effectiveness of laparoscopic cholecystectomy versus open cholecystectomy. Am J Surg 1993; 165: 466-471. [ Links ]
16. Holcomb GW 3rd, Sharp KW, Neblett WW 3rd, Morgan WM 3rd, Pietsch JB. Laparoscopic cholecystectomy in infants and children: modifications and cost analysis. J Pediatr Surg 1994; 29: 900-904. [ Links ]
17. Shea JA, Healey MJ, Berlin JA, et al. Mortality and complications associated with laparoscopic cholecystectomy. A meta-analysis. Ann Surg 1996; 224: 609-620. [ Links ]
18. Cervantes J. Historia de la colecistectomía laparoscópica en: J. Cervantes y JF. Patiño (eds.). Cirugía laparoscópica y toracoscópica. McGraw-Hill Interamericana, México, D.F., 1997. [ Links ]
19. Moore MJ, Bennett CL. The learning curve for laparoscopic cholecystectomy. The Southern Surgeons Club. Am J Surg 1995; 170: 55-59. [ Links ]
20. Sanabria JR, Clavien PA, Cywes R, Strasberg SM. Laparoscopic versus open cholecystectomy: a matched study. Can J Surg 1993; 36: 330-336. [ Links ]
21. Strasberg SM, Clavien PA. Overview of therapeutic modalities for the treatment of gallstone diseases. Am J Surg 1993; 165: 420-426. [ Links ]
22. Taylor E, Gaw F, Kennedy C. Outpatient laparoscopic cholecystectomy feasibility. J Laparoendosc Adv Surg Tech A 1996; 6: 73-77. [ Links ]
23. Voitk AJ. Routine outpatient laparoscopic cholecystectomy. Can J Surg 1995; 38: 262-265. [ Links ]
24. Voyles CR, Berch BR. Selection criteria for laparoscopic cholecystectomy in an ambulatory care setting. Surg Endosc 1997; 11: 1145-1146. [ Links ]
25. American College of Surgeons. Pre and postoperative care systems to improve quality and efficiency in ambulatory surgery. Postgraduated course. [ Links ]
26. Arregui ME, Davis CJ, Arkush A, Nagan RF. In selected patients outpatient laparoscopic cholecystectomy is safe and significantly reduces hospitalization charges. Surg Laparosc Endosc Percutan Tech 1991; 1: 240-245. [ Links ]
27. Cuschieri A. Day-case (ambulatory) laparoscopic surgery. Let us sing from the same hymn sheet. Surg Endosc 1997; 11: 1143-4. [ Links ]
28. Fawcett DL. The ambulatory surgery unit as a learning experience. Aorn J 1999; 70: 782-786, 789-790. [ Links ]
29. Legorreta AP, Silber JH, Costantino GN, Kobylinski RW, Zatz SL. Increased cholecystectomy rate after the introduction of laparoscopic cholecystectomy. JAMA 1993; 270: 1429-1432. [ Links ]
30. Mjaland O, Raeder J, Aasboe V, Trondsen E, Buanes T. Outpatient laparoscopic cholecystectomy. Br J Surg 1997; 84: 958-961. [ Links ]
31. Patino JF. Colecistectomía “minitraumática”. Hospitalización de corta estancia. Rev Colomb Cir 1991; 6: 70-5. [ Links ]
32. Smith R, Kolyn D, Pace R. Outpatient laparoscopic cholecystectomy. HPB Surg 1994; 7: 261-264. [ Links ]
33. Brown S. Accreditation of ambulatory surgery centers. AORN J 1999; 70: 814-818, 821. [ Links ]
34. Hoyos SI, Cook C, Restrepo H. Colecistectomía: seguimiento de 514 casos. Rev Colomb Cir 1998; 13: 244-250. [ Links ]
35. Reddick EJ. Laparoscopic cholecystectomy in freestanding outpatient centers. J Laparoendosc Adv Surg Tech A 1992; 2: 65-67. [ Links ]
36. Mitchell JB, Harrow B. Costs and outcomes of inpatient versus outpatient hernia repair. Health Policy 1994; 28: 143-152. [ Links ]
37. Lee VS, Chari RS, Cucchiaro G, Meyers WC. Complications of laparoscopic cholecystectomy. Am J Surg 1993; 165: 527-532. [ Links ]
38. Farha GJ, Green BP, Beamer RL. Laparoscopic cholecystectomy in a freestanding outpatient surgery center. J Laparoendosc Adv Surg Tech A 1994; 4: 291-294. [ Links ]
39. Ure BM, Lefering R, Troidl H. Costs of laparoscopic cholecystectomy. Analysis of potential savings. Surg Endosc 1995; 9: 401-406. [ Links ]
40. Hall MJ, Lawrence L. Ambulatory surgery in the United States, 1996. Adv Data 1998; 1-16. [ Links ]
41. Diario Oficial Ed. 44662 diciembre 30 de 2001, acuerdo No. 256 de 2001. [ Links ]
42. Udwadia TE, One word, one people, one surgery. Surg. Endosc 2001; 15: 337-343. [ Links ]














