Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Revista Colombiana de Cirugía
Print version ISSN 2011-7582On-line version ISSN 2619-6107
rev. colomb. cir. vol.22 no.1 Bogotá Jan./Mar. 2007
(1) Cirujanos Mastólogos de Bogotá. Clínica de seno de la Clínica del Country.
(2) Cirujanos Mastólogos de Bogotá. Clínica de seno. Instituto Nacional de Cancerología.
(3) Cirujano Mastólogo de Bogotá. Clínica de seno. Hospital Universitario Fundación Santafé.
(4) Cirujano Mastólogo de Bogotá. Clínica del seno.
Correspondencia: José Joaquín Caicedo, MD. Bogotá, Colombia. Correo electrónico: jocaiced@hotmail.com
Fecha de recibo: Agosto 18 de 2006. Fecha de aprobación: Enero 15 de 2007
Resumen
El manejo del cáncer de seno es multidisciplinario e involucra la cirugía, la quimioterapia, la radioterapia y la hormonoterapia. La hormonoterapia es un tratamiento muy antiguo para el manejo efectivo del cáncer de seno hormono-sensible. Cerca de 75% de las pacientes expresan receptores hormonales en el tumor y el estándar de manejo ha sido con antiestrógenos como el tamoxifeno, que se viene usando desde hace más de 25 años en ensayos clínicos con buena respuesta, mejorando la supervivencia libre de enfermedad (SLE) y la supervivencia total (ST) de las pacientes, tanto en mujeres premenopáusicas como postmenopáusicas; por los efectos secundarios sobre endometrio y coagulación, se han venido desarrollando nuevas drogas llamadas inhibidores de aromatasa, que han sido comparados con el tamoxifeno en el estado metastásico y en adyuvancia, con mejores resultados de supervivencia libre de enfermedad con menos efectos secundarios sobre endometrio y menos eventos trombóticos, aunque aumentan el riesgo de osteoporosis y fracturas con su uso prolongado. El uso de inhibidores de aromatasa se restringe a pacientes posmenopáusicas. Las pacientes premenopáusicas requieren algún tipo de bloqueo ovárico para su uso. Se hace una revisión de la evolución del tratamiento en estos escenarios y en los nuevos terrenos de neoadyuvancia y quimioprevención.
Se considera que toda paciente con cáncer de seno que tenga alguna expresión de receptores hormonales (más de 1% por inmunohistoquímica) se beneficia de hormonoterapia; el tamoxifeno por 5 años es una excelente droga para ser utilizada en casos de muy buen pronóstico, pero cuando está contraindicado o cuando existen factores de riesgo para recaída local o sistémica, las pacientes posmenopáusicas con tumores hormonosensibles, se benefician de un inhibidor de aromatasa en adyuvancia primaria o hacer el cambio después de 2, 3 ó 5 años de tamoxifeno. La evidencia actual muestra que el tratamiento se puede prolongar más allá de los 5 a 10 años.
Este es un artículo de revisión de la hormonoterapia desde sus inicios hasta las recomendaciones actuales en los diferentes escenarios.
Palabras clave: agentes antineoplásicos hormonales, cáncer de seno, receptores estrogénicos, quimioterapia adyuvante.
Abstract
The management of breast cancer is classically interdisciplinary, involving surgery, chemotherapy, and radiotherapy. Hormone therapy is a treatment modality that has been in long use for hormone-sensitive breast cancers. Around 75% of patients exhibit hormone receptors in the tumor; thus, the standard therapy has been the anti-estrogens, principally tamoxifen, an agent that has been in use for more than 25 years with solid evidence of good results; prospective clinical studies have shown good response with improvement in disease-free survival and total survival, both in premenopausal and postmenopausal women. New agents have been developed that are free of the side effects of tamoxifen over the endometrium and the coagulations mechanisms: the aromatase inhibitors, that have demonstrated superiority over tamoxifen in patients with metastatic diseases, as well as in adjuvant therapeutic schemes. The better results are manifested by longer disease-free survivals and freedom of the endometrial and thrombotic side effects. However, their prolonged use may augment the risk of osteoporosis and fractures. The use of aromatase inhibitors remains restricted to postmenopausal women. Premenopausal women require some type of concomitant ovarian blockade. In this paper the authors present a review of the current trends, including both neoajuvant therapy and chemoprevention.
It is now considered that every patient with mammary cancer that exhibits any expression of hormonal receptors (more than 1% demonstrated by immunochemistry) will benefit from hormone therapy; tamoxifen given for a period of 5 years is an excellent drug to be used in cases with very good prognosis, but when contraindicated or when there exist risk factors of local or systemic recurrence, postmenopausal women with hormone-sensitive tumors will rather benefit from the use aromatase inhibitors as primary adjuvant therapy or in exchange after 2, 3, or 5 years of tamoxifen. Current evidence indicates that the treatment may be prescribed for more than 5 or 10 years.
This article is a review of hormone therapy in breast cancer, from its start many years ago until the current recommendations in the different clinical scenarios.
Key words: hormonal antineoplastic agents, breast neoplasms, estrogen receptor, adjuvant therapy
Introducción
Las enfermedades del seno, adquieren cada día mayor importancia para los médicos y para la población femenina por varias razones: en los países desarrollados el cáncer mamario ocupa desde hace varias décadas el primer lugar en incidencia y uno de los primeros en mortalidad en pacientes entre 40 y 65 años. Para las mujeres es una enfermedad particularmente temida, tanto por la amenaza que representa para la vida y su imagen corporal, con la resultante mutilación, deformidad estética y todas las consecuencias en la vida de pareja y familiar. La dimensión del problema ha estimulado la investigación en las áreas clínica y básica hasta alcanzar hoy el primer lugar en publicaciones médicas en el mundo.
En los últimos 20 años se hace evidente que el caudal de información generado es muy grande y podrá ser manejado apropiadamente si existen médicos dedicados por entero sólo a esta parte de la patología tumoral; nace así el concepto de la subespecialidad de mastología.
Colombia tiene una incidencia de cáncer de seno baja a intermedia en relación con los países desarrollados. El registro poblacional de Cali muestra un aumento constante en la incidencia y mortalidad por cáncer de seno, al punto que alcanza y sobrepasa al cáncer de cuello uterino. Se calcula que en cinco años el cáncer de seno será la primera causa de mortalidad por cáncer y una de las primeras en morbilidad en la población femenina de Colombia entre 40 y 65 años de edad.
En el Instituto Nacional de Cancerología (INC) hace 70 años se instauró una consulta de enfermedades mamarias. Se conocen datos de que su primer director, el profesor Huertas, practicaba mastectomías según las reglas halstedianas desde los primeros años de fundado, práctica que continuaron los directores sucesores como José A. Jácome Valderrama. Desde su fundación esta consulta recibía pacientes de diferentes partes del país y con el tiempo se convirtió en un servicio de referencia; su evolución corrió pareja con la de otros sitios del mundo, tanto en la parte teórico-conceptual como en los adelantos técnicos y quirúrgicos incorporados por las sucesivas generaciones.
Es preciso mencionar que en el INC desde hace doce años funciona el programa de entrenamiento de mastología diseñado por el propio instituto y aprobado oficialmente por la Pontificia Universidad Javeriana. Recoge una vasta experiencia de 70 años de funcionamiento y brinda entrenamiento en todas las áreas médicas y quirúrgicas relacionadas con el tema; está orientado a dar al alumno una visión general pero además particular en lo que se refiere a la situación nacional con su problemática.
Varios grupos de egresados del Servicio de Seno del INC comparten una visión e intereses comunes, por lo que periódicamente se reúnen con el propósito de consolidar la subespecialidad en nuestro medio y contribuir de alguna manera a su progreso.
Como resultado de estas reuniones surgió la idea de escribir de manera colectiva sobre temas específicos relevantes. En primer lugar se seleccionó la hormonoterapia en cáncer de seno por ser uno de los tratamientos que más ha progresado en los últimos años como también objeto de múltiples e interesantes trabajos de investigación básica y clínica.
Los integrantes del grupo estamos familiarizados con el tema desde nuestro entrenamiento, comenzando con la ooforectomía (aún se practica), la adrenalectomía (que algunos alcanzamos a conocer, ahora en desuso), pasando por el tamoxifeno (se comenzó a utilizar en el INC desde la década del setenta hasta llegar a los modernos inhibidores de aromatasa y agonistas LH-RH. Parece apropiado reunir toda la experiencia de los autores y plasmarla en un escrito que busca dar a conocer el tema, siguiendo una lógica sencilla y entendible accesible a los médicos en contacto con el tema.
Revisión histórica de la terapia hormonal
Uno de los mayores avances en el manejo de cáncer de seno ha sido el estudio, comprensión y aplicación de la terapia endocrina. Sir George Beatson, cirujano de Glasgow, en 1896 lanzó la hipótesis de la relación que podría existir entre el seno y el ovario en una publicación donde describía los resultados obtenidos con ooforectomía bilateral en una mujer con cáncer de seno avanzado y mastectomía con respuesta clínica de la paciente; días después publicó un segundo caso de una mujer joven con cáncer inoperable a la cual le realizó la misma intervención sin obtener respuesta (1). Beatson identificó las inquietudes que tenemos hoy en día: ¿por qué unos tumores responden y otros no, por qué unos tumores después de responder progresan y por qué algunos responden en forma secuencial al tratamiento y otros no?
Aunque inicialmente las experiencias de Beatson no fueron relevantes, el hallazgo de Huggins y colaboradores, según el cual la orquidectomía producía remisión del cáncer de próstata en los hombres, orientó hacia la ablación endocrina para tratar a pacientes con enfermedad avanzada (2). El mismo Huggins y Dao sugirieron que la supresión endocrina constituía la base de los buenos resultados en las mujeres menopáusicas, en quienes se realizaba la suprarrenalectomía o la hipofisectomía (3, 4).
Estos tipos de tratamiento realizados en las décadas siguientes mostraron en algunas series de reportes que aproximadamente 25% de las pacientes que se beneficiaban de la ooforectomía y adrenalectomía eran mujeres jóvenes (5).
En 1960 se comercializó la aminoglutetimida como anticonvulsionante, la cual producía insuficiencia suprarrenal, así como marcada inhibición de la conversión periférica del andrógeno a estrógeno (6), inhibiendo la aromatasa periférica en 95 a 98% en mujeres posmenopáusicas (7). En 1969, Griffiths y Hall administraron aminoglutetimida a nueve pacientes con carcinoma metastásico del seno, demostrando remisiones objetivas del tumor en tres pacientes a dos, siete y nueve meses respectivamente (8). El uso de la adrenalectomía médica requería de una suplencia vital de glucocorticoides por insuficiencia suprarrenal secundaria a su uso, lo cual hizo poco práctico este régimen porque requería una evaluación de cada paciente para determinar la dosis ideal de hidrocortisona. Desde el reporte original de Folca y colaboradores (9), que reveló una mayor captación de hexestrol titulado en las pacientes con tumores mamarios malignos, se demostró una respuesta a la terapia ablativo. Mediante estudios de esteroides que se unen a las proteínas en tumores de roedores que responden hormonalmente, Jensen y colaboradores (10) demostraron la capacidad del carcinoma mamario para unirse al estrógeno y sugieren que puede ser predictivo de la respuesta de las pacientes a la terapia endocrina. Se descubre el receptor de estrógeno (RE), y más adelante el de progesterona (RP).
Aparece el tamoxifeno (década de los setenta), el antiestrógeno de uso más difundido en el tratamiento de la mujer con cáncer de seno avanzado.
Posteriormente el acetato de megestrol demuestra utilidad en el cáncer metastásico. Los andrógenos, y durante mucho tiempo también los estrógenos, específicamente el dietiletilbestrol, se usaron en el manejo secuencial de la enfermedad avanzada. Aunque inicialmente la terapia endocrina se estableció para el tratamiento de la enfermedad metastásica, su importancia en adyuvancia ya está establecida. El tamoxifeno se ha identificado como un agente quimiopreventivo (aprobado por la FDA en 1998) en pacientes con factores de riesgo elevado para cáncer de seno (13, 137).
Los crecientes estudios de investigación de la terapia endocrina han cambiado los estándares de la práctica clínica. Se espera que dicho armamentario farmacológico proporcione la más eficiente y bien tolerada terapéutica en pacientes con cáncer de seno. Actualmente existen muchos trabajos de investigación tendientes a comparar la superioridad de cada uno de los compuestos tanto de naturaleza no esteroidea como esteroidea frente a los medicamentos usados tradicionalmente.
Biología molecular en hormonoterapia
De todas las terapias existentes para el tratamiento del cáncer de seno, sin lugar a dudas la más fascinante es la hormonoterapia, no sólo por las bases biológicas que implica, sino porque además se busca afectar el mismo terreno donde probablemente se inició la enfermedad, el medio hormonal.
El éxito de la terapia hormonal radica en dos pilares biológicos: el primero se asocia al conocimiento del sistema hormonal femenino, como el del eje ovario-hipotálamo-hipófisis y la producción de estrógeno por las glándulas suprarrenales. El segundo es el conocimiento ya consolidado de los receptores hormonales, tanto el estrogénico (RE) como el de progesterona (RP) e igualmente de los subtipos del primero como son el alfa (REa) y el beta (REb), que han permitido la racionalización del tratamiento y el desarrollo de sustancias cada vez más selectivas y efectivas. En el primer caso el conocimiento del sistema endocrino femenino ha permitido intervenir directamente sobre la producción del estrógeno, tanto de la paciente premenopáusica como de la posmenopáusica (14).
El ciclo sexual femenino depende completamente de las hormonas gonadotrópicas secretadas por la hipófisis anterior, como son la hormona estimulante del folículo (FSH) y la hormona luteinizante (LH). La secreción de FSH y LH está condicionada a la producción por parte del hipotálamo de la hormona liberadora de gonadotropinas (GnRH). El hipotálamo recibe señales procedentes de todo el sistema nervioso lo que permite que interactúe acorde a las necesidades del organismo (15).
La secreción de la hormona liberadora de GnRH se hace de manera pulsátil, no continua, lo que evita que se saturen los receptores de las células gonadotropas de la hipófisis anterior, lo que causaría finalmente un bloqueo de la producción de FSH y LH. Esta hormona liberadora de GnRH, una vez es secretada en el hipotálamo, viaja por vía sanguínea a través del sistema porta hipotálamo-hipofisario hasta las células gonadotropas de la hipófisis anterior, para unirse a receptores de membrana y estimular la producción de FSH y LH. La FSH y la LH producen la maduración del folículo primario, pasando por la maduración folicular con su gran producción de estrógeno y siguiendo luego con el cuerpo lúteo y su producción de progesterona principalmente y estrógeno en mucha menor cantidad. En la mujer posmenopáusica, la producción de estrógeno por el ovario es nula y su principal fuente de estrógeno es la proveniente de las glándulas suprarrenales, específicamente de la corteza, que no sólo produce glucocorticoides y mineralocorticoides, sino también pequeñas cantidades de andrógenos y muy pequeñas de estrógeno y progesterona. Sin embargo, para un cáncer de seno RH (receptor hormonal) positivo, 0,5 a 1 pg de estrógeno puede ser un estímulo para un gran crecimiento (una mujer premenopáusica maneja entre 20 a 250 pg en las diferentes fases del ciclo menstrual) (4). Adicionalmente, los andrógenos pueden ser convertidos a estrógenos en los tejidos periféricos por acción de las aromatasas (16).
La aromatasa es una enzima citocromo P450 que cataliza los pasos de conversión de andrógeno a estrógeno. Los dos mayores andrógenos son la androstenediona y la testosterona, que sirven de sustrato para la aromatización, la cual puede producir niveles estrogénicos de hasta 20 pg (17-21). El entendimiento de este paso permitió el uso de los llamados inhibidores de aromatasa (anastrozol, letrozol y exemestano), usados para el manejo de la paciente posmenopáusica con cáncer de seno RE positivos.
El conocimiento de los receptores hormonales permitió manipular el uso que hace la célula de las diferentes sustancias hormonales. Se sabe que existen receptores de estrógeno tanto en el citoplasma como a nivel nuclear, con mucha probabilidad de tener estructuras bioquímicas diferentes pero interrelacionadas con los efectos finales que busca la acción hormonal (22). Es así como el estrógeno atraviesa finalmente las membranas y se acopla a una región o dominio específico del receptor para iniciar la transcripción de UNAM (y por ende la producción de las proteínas necesarias para la división celular). Inicialmente se atribuía esta función a un solo receptor estrogénico, pero en 1996 Kuiper publica la existencia de otro receptor hormonal intracelular para el estrógeno llamado REb (23), el cual media los efectos biológicos del estradiol. Lo más importante para el REb es que su distribución en los tejidos normales es diferente del RE ya conocido y que pasó a llamarse REa.
El REa predomina en el seno, útero, cuello uterino y vagina, mientras que el REb predomina en ovarios, testículos, próstata, hipotálamo, pulmón y timo. Ambos receptores son expresados en grados variables en los diferentes tejidos y regiones del cerebro (24).
El papel real de los REb en el tejido mamario humano es poco claro, aunque se sabe que puede codificar otros subtipos de receptores como el REbcx y el REb2, lo que hace más difícil entender estas variaciones. Los hallazgos soportan el concepto de que el REb modula la actividad del REa y sugieren que la respuesta al estrógeno está asociada con el porcentaje de isoformas del receptor presentes en cada tejido (25). Igualmente, la expresión de los receptores varía en el tejido mamario tumoral. El REa es muy abundante en el carcinoma ductal invasivo y prácticamente inexistente en el tejido mamario normal o en enfermedad benigna del seno. El REb está presente en los tres tipos de tejidos (26). Esta serie de isoformas del RE explica los efectos agonista-antagonistas que presentan algunos medicamentos como el tamoxifeno e igualmente la resistencia de algunos tumores a la manipulación hormonal, aun teniendo receptores hormonales positivos.
El RP es una proteína codificada e inducida por el estrógeno, por lo cual se necesita que la vía del estrógeno esté normal para que se expresen estos receptores en la célula tumoral o normal. Mientras el estrógeno es un inductor de proliferación celular, la progesterona es un diferenciador y madurador celular, tanto en el tejido normal como en el neoplásico (27-29).
En conclusión, el conocimiento del sistema hormonal femenino, junto al descubrimiento de los receptores hormonales y sus distintas isoformas han permitido el desarrollo de la hormonoterapia y de una serie de medicamentos que han abierto un campo enorme en el tratamiento del cáncer de seno con mayor eficacia y menos efectos colaterales.
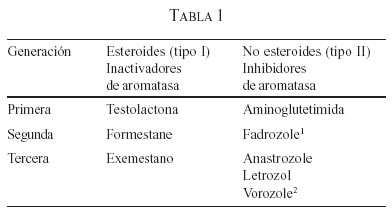
Clasificación de los medicamentos
Todas las terapias de tipo hormonal comprometen algunos de los mecanismos de síntesis de estrógeno o de activación del receptor estrogénico a nivel celular; se clasifican según su mecanismo de acción. Por otro lado, todas estas terapias se deben utilizar sólo en las pacientes con cáncer de seno receptor hormonal positivo (RH +), lo cual corresponde al 60-70% de todas las pacientes (75% en promedio en el trabajo de Robledo y Caicedo) (136).
SERM
Moduladores selectivos del receptor de estrógeno
Su mecanismo de acción es complejo, bloquean el receptor específico de estrógeno, al acoplarse a éste y tienen efecto agonista o antagonista, dependiendo de la célula blanco. El modulador ideal debiera ser antagonista en el seno y el endometrio, y agonista a nivel óseo y hepático; sin embargo, los que tenemos en el armamentario terapéutico son antagonistas en el seno y agonistas en el endometrio, hígado y hueso, razón por la cual pueden desarrollar neoplasias en el endometrio (30).
A nivel celular su efecto es citostático, bloqueando el ciclo celular en la fase G1; además se ha mencionado un mecanismo de apoptosis el cual no se ha podido demostrar (31).
En la actualidad existen varias moléculas tales como el tamoxifeno, toremifeno, raloxifeno, droloxifeno, idoxifeno; sin embargo, sólo se hará referencia a las tres primeras por su importancia en los estudios clínicos.
Tamoxifeno
Desarrollado hace 30 años; es el primer medicamento de este grupo que ha demostrado su utilidad en las pacientes con cáncer de seno. Es un modulador no esteroideo que bloquea la acción del estrógeno en las células neoplásicas del seno.
En el sistema nervioso central y en la vagina tiene un efecto antiestrogénico (31) y en los otros tejidos se comporta como un estrógeno débil.
La dosis establecida es de 20 mg diarios y dentro de sus efectos secundarios adversos se describen trombosis venosa profunda (TEP), cataratas e hiperplasia endometrial hasta la posibilidad de cáncer de endometrio (137-139). Se ha utilizado en primera línea, en adyuvancia, en cáncer de seno metastásico, neoadyuvancia y quimioprevención.
Toremifeno
Su desarrollo buscaba mantener el mismo efecto terapéutico y disminuir los efectos secundarios del tamoxifeno; consiste en una molécula de tamoxifeno con un cloro en la posición 4; en los diferentes estudios no ha demostrado ventajas claras sobre el tamoxifeno.
Su presentación es en tabletas de 60 mg y muestra resistencia cruzada con el tamoxifeno (33).
Raloxifeno
Es un derivado benzotiofeno y es el prototipo de la nueva generación de estos moduladores; su actividad es similar al tamoxifeno, excepto en el endometrio, donde tiene menor actividad agonista (32). Es un inhibidor de las células cultivadas de cáncer de seno y posee actividad antitumoral propia en los diferentes estudios de investigación.
Actualmente está aprobado en el tratamiento de la osteoporosis; sin embargo, en este grupo de pacientes redujo la incidencia de cáncer de seno en 62% y no aumentó el número de neoplasias uterinas (34). Su uso en quimioprevención está en estudio.
SERD
Degradador selectivo de receptores de estrógeno
Fulvestrant
Es un antiestrógeno esteroideo de reciente investigación con actividad antiestrogénica pura en todos los tejidos estudiados, por eso su mecanismo de acción es diferente a todos los moduladores selectivos; lo más importante es que induce la degradación del RE, con una disminución importante de su número (35). Además, ha demostrado afinidad por el receptor 100 veces más que el tamoxifeno. Ya ha sido aprobado para el manejo del carcinoma de mamario avanzado (36) y existen estudios comparativos publicados. Está disponible entre nosotros a partir de 2006, y seguramente se posicionará en segunda o tercera línea en la hormonoterapia secuencial.
Inhibidores de la aromatasa (IA)
La enzima aromatasa se localiza en músculo, piel, seno y tejido adiposo, además se ha descrito en las lesiones neoplásicas del seno (39).
Estas sustancias se clasifican de la siguiente forma:
La aminoglutetimida fue el primer IA disponible en la década de los setenta, su mecanismo de acción es inhibir la enzima 21 hidroxilasa, lo cual produce bloqueo en la producción de los mineralo y glucocorticoides logrando una adrenalectomía química total, por lo que requiere suplencia. Fue utilizada como tercera línea en el cáncer de seno metastásico, con respuestas hasta de 30% (37).
La segunda generación de inhibidores la constituyeron el fadrozole y el formestane, siendo más potentes y selectivos, in vitro, mas no in vivo (38).
Los IA de tercera generación se caracterizan por su mayor eficacia y menor número de efectos secundarios; no interfieren con los mecanismos de síntesis esteroidea (40). Son mucho más potentes y específicos que la aminoglutetimida, con menos efectos secundarios y disponibles por vía oral.
Los IA en la actualidad son: anastrozol (tabletas de 1 mg al día) y letrozol (tabletas de 2,5 mg al día), son inhibidores de tipo no esteroideos, también llamados de tipo ii, y el exemestano (tabletas de 25 mg al día) que es un inactivador esteroideo irreversible o de tipo I; son sustancias diferentes en su estructura y por esta razón se ha planteado la posibilidad de utilizarlas en forma secuencial, ya que no existe resistencia cruzada.
En general los tres medicamentos son bien tolerados, con efectos adversos tales como las oleadas de calor, náuseas, vómitos y molestias osteomusculares. Su uso ofrece ventaja sobre el tamoxifeno porque disminuyen el riesgo de TEP y efectos uterinos.
Agonistas LH RH
Existen varios agonistas disponibles como la goserelina (41) (dosis de 3,6 mg en inyección subcutánea cada 28 días) y el leuprolide, los cuales ya son utilizados en el tratamiento adyuvante y cáncer de seno metastásico en pacientes premenopáusicas (42, 139).
Progestinas
El acetato de megestrol y el acetato de medroxiprogesterona se utilizaron como segunda línea después del tamoxifeno hasta la llegada de los inhibidores; su mecanismo de acción no está claro, se ha propuesto la supresión de la producción ovárica y adrenal, lo cual disminuiría los niveles de estrógeno circulante; ha demostrado su utilidad en el cáncer de seno metastásico, con respuestas de 20 a 40% (43).
La dosis habitual es de 160 mg al día. Como efectos secundarios está el aumento de peso y una sensación de bienestar, efectos benéficos que lo han llevado a que se utilice en el manejo paliativo.
Otras terapias
Con base en lo esbozado anteriormente, el uso de la terapia estrogénica sería un contrasentido; sin embargo, desde hace más de seis décadas el uso de esta terapia a dosis altas, se ha utilizado en el cáncer de seno metastásico (44).
Su mecanismo de acción no es claro, una teoría es la sobresaturación de los coactivadores, los cuales son fundamentales para el funcionamiento del RE.
El dietiletilbestrol ha sido el agente más utilizado; en cáncer de seno metastásico ha obtenido respuestas interesantes; sin embargo, por sus efectos secundarios y mala tolerancia se ha restringido su uso. También se han utilizado los andrógenos cuyo mecanismo de acción tampoco se conoce; sin embargo, por sus efectos secundarios poco se utilizan en la actualidad pero son efectivos especialmente en metástasis óseas.
Hormonoterapia en cáncer de seno metastásico
La primera indicación clara de la hormonoterapia fue para el manejo del cáncer de seno metastásico.
En presencia de enfermedad metastásica todos los tratamientos se dan con intención paliativa; el tratamiento varía dependiendo de si la paciente es premenopáusica o posmenopáusica. Es condición sine qua non que las pacientes tengan tumores con RH+, definiendo positividad como cifras mayores al 1% en el material celular examinado por las técnicas de inmunohistoquímica actuales (consenso St Gallen 2005). También existe la modalidad de reportarlos simplemente como positivos o negativos. La respuesta depende del porcentaje de expresión y del hecho que sean positivos en uno o en los dos receptores, así (45) (tabla 2).

Cuando se enfrenta el manejo de las pacientes con cáncer de seno metastásico hay varios factores que ayudan a definir las estrategias terapéuticas como son: expresión de receptores hormonales, extensión y localización de las metástasis, intervalo libre de enfermedad, edad, tipo de respuesta al tratamiento hormonal previo, grado histológico, estado menopáusico y recientemente la expresión del HER 2/neu (46).
Así, en pacientes con enfermedad rápidamente progresiva, metástasis viscerales, metástasis a múltiples órganos e intervalo libre de enfermedad muy corto, que constituyen un grupo de pacientes con muy mal pronóstico, se prefiere iniciar tratamiento sistémico con quimioterapia, aun en presencia de RH+. Las otras pacientes con enfermedad metastásica y RH+ son susceptibles de tratamiento inicial con hormonoterapia (47).
La hormonoterapia comenzó hace más de 100 años y fue de tipo ablativo, incluía ooforectomía, adrenalectomía e hipofisectomía hasta que en 1973 se inició el uso del tamoxifeno (el primer medicamento usado para hormonoterapia competitiva) (48).
En relación con la hormonoterapia, la literatura clasifica a las pacientes con cáncer de seno metastásico en premenopáusicas y posmenopáusicas dadas las diferencias en la fisiología hormonal de cada uno de estos grupos, que a su vez condicionan diferentes tipos de respuesta a los abordajes terapéuticos (46, 47). Es así como en las pacientes premenopáusicas los receptores hormonales se expresan sólo en 35%, en tanto que en las posmenopáusicas la expresión alcanza 65% (48). Además, la terapia ablativa sólo debe usarse en mujeres premenopáusicas.
Pacientes premenopáusicas
La terapia hormonal es el tratamiento preferido para pacientes con carcinoma de seno metastásico con RH+.
La ooforectomía continúa siendo un tratamiento aceptado para estas pacientes, a diferencia de la adrenalectomía y la hipofisectomía que ya no tienen uso en la práctica clínica actual. Su tasa de respuesta en pacientes no seleccionadas es de 30% y en seleccionadas con receptores hormonales de estrógeno y progesterona positivos es alrededor de 70%. La duración de la respuesta promedio es de doce meses (49). Existen tres tipos de ooforectomía, la quirúrgica por laparotomía o laparoscopia, la actínica por radioterapia y la química producida con quimioterapia o con análogos LH-RH (50).
La ooforectomía quirúrgica es un método que produce una deprivación muy importante de los estrógenos de manera rápida, poco costosa y con muy baja morbilidad. En las pacientes con contraindicación quirúrgica se usa frecuentemente la ooforectomía actínica con radioterapia, que tiene un curso un poco más lento (el efecto ablativo demora tres meses) y logra el mismo efecto terapéutico. Estas dos técnicas son las preferidas por razones de costo y experiencia, en particular en los países con bajos recursos.
La ooforectomía está indicada como primera forma de tratamiento en pacientes con RH+, con contraindicación para recibir quimioterapia o que rehúsan la quimioterapia.
Su uso más frecuente es en pacientes que no han tenido respuesta a la quimioterapia o en quienes después de tenerla presentan reactivación de la enfermedad y persisten con períodos menstruales (51).
Desde 1973 el tamoxifeno ha sido utilizado para el tratamiento del cáncer de seno metastásico con una tasa de respuesta de 20 a 45% y una duración media de la respuesta de 2,5 a 36 meses (45); comparado con la ooforectomía demuestra igual efectividad (50).
Un metaanálisis incluyó cuatro ensayos clínicos prospectivos aleatorizados con una población de 506 mujeres con cáncer de seno metastásico, en quienes se combinó el tratamiento con análogos de LHRH y tamoxifeno en un grupo, contra tamoxifeno sólo en el otro grupo, con un seguimiento de 6, 8 años. Se demostró que hay mejoría con el uso combinado de análogos LHRH y tamoxifeno en los siguientes parámetros: tasa de respuesta del 29,7% frente a 38,8%, tiempo de progresión de 5,4 meses frente a 8,7 meses y supervivencia global de 2,5 años frente a 2,9 años (51).
En conclusión, se considera, que el tratamiento estándar para las pacientes premenopáusicas con enfermedad metastásica es la ooforectomía quirúrgica o médica combinada con tamoxifeno, como primera línea de tratamiento (51).
Después de este primer tratamiento, la paciente que presenta progresión de su enfermedad (aparición de nuevas lesiones metastásicas) y se encuentra ya en estado menopáusico por causa de la ooforectomía, la terapia de elección para la segunda línea de hormonoterapia son los IA de tercera generación (letrozol, anastrozol y exemestano). El exemestano es un inactivador de la enzima de tipo esteroideo y no tiene resistencia cruzada con los otros dos que son inhibidores no esteroideos, constituyéndose en una alternativa a ser usada en el caso de falla con letrozol o anastrozol (52-54).
Como terapia de tercera línea se pueden utilizar el tamoxifeno si no se ha usado y luego las progestinas (acetato de megestrol) o los estrógenos a dosis altas (dietiletilbestrol, etinilestradiol). Los andrógenos también están indicados y son muy efectivos en metástasis óseas especialmente, pero tienen el inconveniente de producir virilización que es reversible cuando se suspende el medicamento.
Pacientes posmenopáusicas
El tamoxifeno ha sido el medicamento estándar como primera línea de tratamiento para mujeres posmenopáusicas con enfermedad metastásica. Los IA inicialmente se compararon con el acetato de megestrol, fármaco que era el estándar como segunda línea, demostrando superioridad (letrozol o exemestano) o al menos igualdad (con anastrazol), pero menos efectos secundarios. Estos estudios los posicionaron como terapia de segunda línea. Sin embargo, resultados recientes de varios estudios prospectivos y aleatorizados han mostrado que los IA pueden ser tan efectivos y en algunos casos, claramente superiores, al tamoxifeno. Estos hallazgos sumados a un mejor perfil de seguridad han facilitado la aceptación de los IA, como una terapia apropiada para primera línea de tratamiento en este grupo de mujeres (51) (tabla 3).
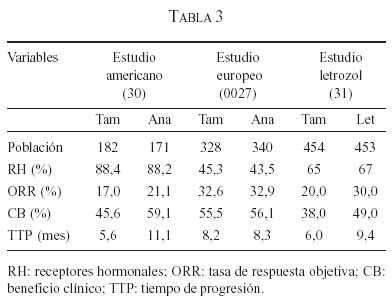
RH: receptores hormonales; ORR: tasa de respuesta objetiva; CB: beneficio clínico; TTP: tiempo de progresión.
En la tabla 3 se presentan los resultados de tres estudios prospectivos aleatorizados que comparan el tamoxifeno con agentes como el anastrazol y el letrozol, para tratamiento de primera línea en pacientes posmenopáusicas con cáncer de seno metastásico.
Existen dos estudios fase III que comparan el anastrazol frente al tamoxifeno. Un estudio realizado en Norteamérica (0030), con 353 pacientes y otro en Europa (0027), con 668 pacientes. En el estudio de Norteamérica (0030), los dos grupos de pacientes se encontraban balanceados con respecto al nivel de receptores hormonales (positivos en 89% de los pacientes). El tiempo para progresión de la enfermedad fue de once meses para el anastrazol y 5,6 meses para el tamoxifeno (p=0,005). La respuesta objetiva fue 21% para anastrazol y 17% para tamoxifeno. Las tasas de beneficio clínico fueron 59% para anastrazol y 46% para el tamoxifeno (p=0,0098) (56).
En el estudio europeo (0027) los dos grupos de pacientes fueron de igual manera balanceados con respecto a datos demográficos, pero el dato de los receptores hormonales sólo fue reportado en 45% de los pacientes. En este ensayo, el tiempo de progresión de la enfermedad fue de 8,2 y 8,3 meses, con una respuesta objetiva de 32,9 y 32,6% en los brazos de anastrazol y tamoxifeno, respectivamente. La tasa de beneficio clínico fue 56,2% para anastrazol y 55,5% para tamoxifeno resultados no significativos (57).
El estudio de letrozol comparado con tamoxifeno como terapia de primera línea en enfermedad metastásica incluyó 907 pacientes (67% de las cuales tenían RH+). El grupo que recibió letrozol mostró una mejoría de 57% en el tiempo de progresión de la enfermedad (9,4 meses frente a 6 meses), y el riesgo de progresión fue reducido en 30%. El incremento en la supervivencia global visto fue de 19 a 33 meses (56).
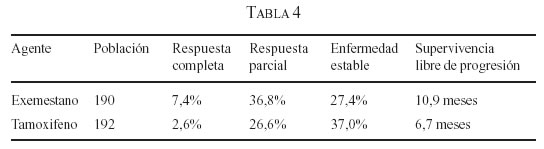
En la Cuarta Conferencia Europea de Cáncer de Seno llevada a cabo en marzo de 2004 en Hamburgo y en el congreso de la Sociedad Americana de Oncología Clínica (ASCO), en junio del 2004, se realizó una presentación oral por el doctor Parideans de un ensayo clínico fase III con 382 pacientes que comparó el tamoxifeno contra el exemestano como tratamiento de primera línea en pacientes posmenopáusicas con cáncer de seno metastásico, observando mejores tasas de respuesta y una mejor supervivencia libre de progresión (58, 59). (tabla 4) Esto pone al exemestano como otra opción en primera línea en el cáncer de seno metastásico.
El INC participó en un estudio fase III, aleatorizado, multicéntrico, en cabeza de los doctores Caicedo, Ramírez y Castro, que comparó anastrazol frente a letrozol en cáncer de seno metastásico que había progresado durante el tratamiento con tamoxifeno. El objetivo primario que era sobrevida libre de enfermedad (SLE) no mostró diferencias significativas, aunque sí se obtuvo diferencia en la respuesta clínica total siendo mayor con letrozol sobre anastrazol. Este es el único estudio internacional sobre hormonoterapia, con participación colombiana publicado en una revista indexada (European Journal of Cancer) y es de los pocos que comparan dos inhibidores (62).
En conclusión, los agentes antiaromatasa parecen ser más efectivos que el tamoxifeno como terapia de primera línea en el cáncer de seno metastásico en mujeres posmenopáusicas. Estos fármacos son mejor tolerados y pueden ser considerados como nuevo estándar para pacientes posmenopáusicas con receptores hormonales positivos. Sin embargo, en muchos casos el tamoxifeno continúa usándose como terapia de primera línea para pacientes posmenopáusicas con cáncer de seno metastásico en países como el nuestro, dados los costos de los agentes antiaromatasa.
La terapia de segunda línea se establece con base en el medicamento usado como primera línea (tamoxifeno o agentes antiaromatasa). Si existe progresión con tamoxifeno, la segunda línea será un agente antiaromatasa (anastrazol, letrozol o exemestano) y viceversa (10). En caso de falla del letrozol o anastrazol, el medicamento de elección es el exemestano, con una respuesta objetiva de 6,6% y un beneficio clínico de 24,3%, por existir evidencia de que no hay resistencia cruzada entre estos medicamentos (58). Igualmente si se comienza con exemestano y hay progresión se puede cambiar a letrozol o anastrazol.
Como en las premenopáusicas, los medicamentos de elección en la escala final del tratamiento hormonal son el acetato de megestrol o los estrógenos en dosis altas (dietiletilbestrol, etinilestradiol) al igual que los andrógenos (54, 55).
Estudios recientes sugieren que el fulvestrant es una alternativa adecuada en pacientes con cáncer de seno metastásico, demostrando su efectividad en un ensayo aleatorizado fase III, como terapia de primera línea en mujeres posmenopáusicas con carcinoma metastásico, con un tiempo de progresión muy similar al tamoxifeno (HR=1,18, 95% CI 0,98-1,44; p=0,088), así como en la tasa de respuesta objetiva 31,6% frente a 33,9% para fulvestrant y tamoxifeno respectivamente (16). Otros dos estudios diseñados para comparar la seguridad y la eficacia del fulvestrant frente al anastrazol, en mujeres posmenopáusicas con carcinoma de seno metastásico, demostraron que después de la progresión con terapia endocrina previa (tamoxifeno), el tratamiento con fulvestrant fue tan efectivo como el anastrazol, en cuanto a respuesta objetiva y tasas de beneficio clínico (60, 61). Su lugar en el armamentario hormonal parece estar en el tercer puesto en la hormonoterapia secuencial.
Terapia hormonal en adyuvancia
Al igual que en el cáncer de seno metastásico, el tamoxifeno se ha considerado el estándar de oro tanto en pre como posmenopáusica a dosis de 20 mg diarios, por cinco años. Según el Overview de Oxford de 2000 hay claro beneficio en sobrevida total (ST), sobrevida libre de enfermedad (SLE) y disminución del cáncer de seno contralateral (138). Este beneficio se ha logrado con cinco años de manejo mejor que con dos o uno (74). Está pendiente por definir si más de cinco años es mejor pero hasta ahora los resultados del seguimiento del estudio NSABP B 14 parecen demostrar que más de cinco años puede ser menos bueno, pues primarían los efectos secundarios del medicamento; están pendientes los resultados de dos estudios grandes prospectivos, el ATLAS y el ATTOM, para dar respuesta definitiva (63, 77).
El tamoxifeno lleva más de 25 años en estudios clínicos y ha demostrado gran beneficio (absoluto en ST a 15 años del 9%), pero a la vez algunos riesgos: aumento del índice de trombosis venosa (TEP) e hiperplasia endometrial con algún incremento en la incidencia de cáncer de endometrio (80, 81). Hay efecto protector sobre hueso y perfil lipídico (por el mecanismo agonista) (74).
Debido a los resultados de los estudios con los IA en el cáncer de seno metastásico, se comenzaron a estudiar estas sustancias en el campo de la adyuvancia. También hay clara evidencia que después de cinco años de manejo adyuvante con tamoxifeno (77), siguen ocurriendo recaídas tumorales en las pacientes en estados más tempranos, posiblemente mostrando la resistencia adquirida al fármaco; esto motivó el diseño de estudios con IA en adyuvancia, teniendo distintos escenarios para las diferentes sustancias, y poco a poco tratando de dar respuesta a muchas preguntas de investigación (63, 72, 76).
El primer gran estudio fue el ATAC (75) (Anastrazole and Tamoxifeno Alone and in Combination), que explora el inhibidor como terapia primaria adyuvante comparado con el estándar tamoxifeno. Es un estudio bien diseñado fase III, con más de 9.000 pacientes, con tres brazos de más de 3.000 cada uno: el primero anastrazol solo, el segundo tamoxifeno solo y el tercero la combinación de las sustancias; este estudio informó los resultados a los 68 meses de seguimiento, cuya actualización fue presentada en el congreso de San Antonio en diciembre de 2004 y ha aportado conceptos claros como que la combinación de los fármacos (anastrazol y tamoxifeno) es menos buena que cada sustancia sola, lo cual obligó al cierre de este brazo en el estudio. El seguimiento a 68 meses demostró un impacto en la SLE con beneficio absoluto del anastrazol sobre el tamoxifeno del 3,7% en las pacientes con RH+. No ha tenido todavía impacto en la sobrevida y ya se conoce que aunque tiene menos efectos secundarios que el tamoxifeno, el anastrazol aumenta el riesgo de osteoporosis y fracturas patológicas (con diferencias estadísticamente significativas). Parece también tener un efecto adverso sobre lípidos (69). Se demuestra disminución en la aparición del cáncer de seno contralateral, y el mayor beneficio lo ha presentado en los subgrupos de pacientes con ganglios negativos. El efecto fue muy superior cuando existían RE + y RP -.
El segundo estudio grande en adyuvancia fue diseñado en lo que se llama adyuvancia extendida, o sea después de cinco años con tamoxifeno las pacientes se aleatorizan a cinco años de letrozol frente a placebo (MA 17) (66). El estudio estaba planeado para cinco años, pero como los resultados calculados se lograron mucho antes, el primer análisis interino obliga a suspender el estudio a los 2,4 años, demostrando un beneficio absoluto en SLE calculado a los cuatro años de 6%. En el congreso de ASCO 2004 se informó un beneficio en sobrevida total de aproximadamente 2% (en el subgrupo con ganglios positivos). Como en el estudio anterior, se presentaron pocos efectos secundarios del inhibidor sobre sistema ginecológico con algunos efectos secundarios como mialgias y artralgias. El letrozol al igual que el anastrazol, mostró una disminución en la incidencia de cáncer de seno contralateral, lo cual los pone en el ámbito para quimioprevención. Parece tener un efecto adverso sobre el perfil lipídico. Se están randomizando pacientes a cinco años más de letrozol frente a placebo (MA 17R), y están pendientes los resultados de los estudios acompañantes que mostrarán efecto sobre lípidos (70) y densidad ósea. En San Antonio (diciembre de 2005), el doctor Goss mostró los resultados benéficos del letrozol, en el grupo de pacientes que venía tomando placebo y pasaron al letrozol, indicando esto, que aun después de haber pasado un tiempo de haber terminado el tamoxifeno (dos a tres años), hay beneficio con el IA (San Antonio, 2005).
El tercer estudio importante ya publicado es con el exemestano, presentado en la Cuarta Conferencia Europea de Cáncer de Seno en Hamburgo el 16 de marzo de 2004; este estudio fue publicado en el NEJM el 14 de marzo de 2004, con una actualización de los datos en SABCS 2004 por Coombes y cols. y explora este medicamento en otro escenario adyuvante distinto; se denomina terapia secuencial, pues hace el cambio a exemestano después de dos o tres años de tamoxifeno (estudio IES) (78), completando en total cinco años de terapia hormonal y demuestra que hay un impacto en la SLE en las pacientes que se pasan a exemestano en comparación con las que continúan con tamoxifeno, con un beneficio absoluto de 4,7% a los tres años, y también revela disminución del riesgo de desarrollar cáncer de seno contralateral en un 56%, colocándolo como potencial fármaco para quimioprevención (estudios en curso del grupo de Canadá). El exemestano sí ha demostrado efecto benéfico sobre el perfil lipídico por su estructura esteroidea (67, 68), y en estudios in vitro parece demostrar protección ósea, aunque esto debe comprobarse en los estudios clínicos. En el congreso de ASCO 2006 en junio (Atlanta GA), se demuestra un beneficio en ST, en las pacientes con RH+, en el grupo que realiza el cambio de tamoxifeno a exemestano, con significancia estadística (143).
Los tres estudios a su vez tienen subestudios que determinan el efecto final sobre el metabolismo óseo y lípido (71) y el impacto sobre la calidad de vida (144). Las presentaciones llevadas a cabo en SABCS en diciembre de 2004 muestran que no hay deterioro en la calidad de vida. El estudio IES con exemestano y el MA 17 con letrozol revelaron superioridad al tamoxifeno aun en los subgrupos con ganglios positivos (grupos de mal pronóstico) y en aquellas pacientes que habían recibido quimioterapia. El ATAC con anastrazol no.
No podemos comparar los estudios entre sí, ya que son en escenarios distintos y diseños diferentes. Unos se comparan contra tamoxifeno y otros contra placebo.
Los resultados de estos tres importantes estudios han cambiado el manejo adyuvante de las pacientes posmenopáusicas con cáncer de seno con RH+; creemos que hay que darle el beneficio de estos medicamentos a aquellas pacientes que consideramos en riesgo para recaída local, regional o sistémica como son: edad temprana, compromiso ganglionar, mala diferenciación tumoral (grado II ó III), invasión vascular o linfática o estados localmente avanzados. Algunos indicios en la literatura señalan que los tumores que expresan RH y además Her 2 neu (siendo esto raro) parece que responden mejor a los IA y podrían presentar cierto grado de resistencia al tamoxifeno. También parece que tienen mejor respuesta a los IA los que expresan RE + con RP - (estudio ATAC); falta confirmar estas observaciones con otros ensayos clínicos.
Hay todavía varios estudios en curso con IA en adyuvancia que ayudarán a responder muchas preguntas como efectos a largo plazo, secuencia ideal, duración del tratamiento, etc. En San Antonio 2004 también se mostraron resultados de los estudios de secuencia de anastrazol después de tamoxifeno (ABSCG y ARNO) que unieron sus casuísticas demostrando beneficio del cambio a anastrazol, pero especialmente en los grupos de bajo riesgo (ganglios negativos). En ASCO de 2006 ya demuestran beneficio en ST. En St Gallen 2005 se muestra un primer corte del estudio BIG FEMTA (BIG 1-98) informando los resultados preliminares de los brazos que comparan el letrozol y el tamoxifeno como terapia primaria, demostrando mejores resultados con el primero. Los resultados definitivos de este importante estudio que compara las varias posibilidades de secuencia con tamoxifeno saldrán en el 2008. Vienen algunos estudios que agregan el Celecoxib, un antiinflamatorio no esteroideo, inhibidor Cox 2, que parece tener un papel importante en el tratamiento y prevención de varios tipos de tumores, entre ellos el cáncer de seno. Sin embargo, es posible que los brazos que contiene este antiinflamatorio no continúen, debido al informe de seguridad sobre efectos cardiovasculares. Están pendientes estudios que comparan entre sí los distintos IA (estudio MA 27).
No debemos olvidar la mujer premenopáusica, cuyo cáncer generalmente es más agresivo sólo por el factor edad; en ella, la principal fuente de estrógenos es el ovario. En la década del noventa se obtuvo información de la utilidad del tamoxifeno en la mujer premenopáusica con RH+, y el impacto en SLE y ST de la ooforectomía adyuvante en la paciente con cáncer de seno temprano con factores de riesgo y también RH+ (79).
La ooforectomía puede ser quirúrgica (hoy en día por laparoscopia), actínica (con radioterapia, cuyo efecto se demora tres meses en iniciar) o médica por quimioterapia o con el advenimiento de los agonistas LH-RH como la goserelina (83).
La quirúrgica es rápida y efectiva, y se debe ofrecer a aquellas pacientes cercanas a la edad de la menopausia o en las que no se desea la posibilidad que vuelvan a menstruar. En las muy jóvenes, que quieren la posibilidad futura de un embarazo o en quienes se quiere evitar los efectos deletéreos de una menopausia precoz definitiva, el ideal es el uso de medicamentos como la goserelina 3,6 mg al día en forma subcutánea mensual por dos años, que en los estudios como el ZEBRA (83, 84) y el ABCSG AC 005 (85) (que agrega tamoxifeno), han demostrado igualdad en el primero y superioridad en el segundo, comparando quimioterapia con CMF; se conoce que la quimioterapia puede inducir amenorrea pero esto es raro antes de los 40 años. En las pacientes que vuelven a presentar actividad ovárica después de la quimioterapia, tienen RH+ y factores de riesgo para recaída local o sistémica hay beneficio de algún tipo de ooforectomía seguido después de tamoxifeno. Otros estudios demuestran que agregar agonistas LHRH más tamoxifeno al manejo de quimioterapia trae beneficios.
Se está estudiando el papel de los IA en la premenopausia acompañada siempre de supresión ovárica. Existen tres estudios que nos darán alguna respuesta en este escenario (TEXT, SOFT y PERCHE) que combinan la supresión ovárica con agonistas LH-RH y exemestano (82).
En conclusión, el tamoxifeno sigue siendo una muy buena opción en el manejo adyuvante de las pacientes pre y posmenopáusicas con factores pronósticos favorables, que expresan receptores hormonales y su uso por ahora se debe considerar por cinco años; en las pacientes con contraindicación para el uso de este medicamento se puede utilizar un inhibidor o inactivador de aromatasa.
Tanto el consejo de ASCO (febrero de 2005) (145), como St Gallen de 2005 (142), recomiendan el uso de los IA. En pacientes con factores de alto riesgo para recaída local o sistémica, se debe considerar el manejo con IA en forma primaria (estudio ATAC con anastrazol, o BIG-FEMTA con letrozol), secuencial después de dos a tres años de tamoxifeno (estudio IES con exemestano, estudio ARNO, ABCSG 8 e ITA con anastrazol), o extendida, después de cinco años de tamoxifeno (MA 17 con letrozol, ABSCG 06b con anastrazol). Se deben tener en cuenta los efectos secundarios especialmente sobre hueso para hacer seguimiento o prevención con bifosfonatos. Es preciso estar vigilantes al efecto sobre lípidos y la incidencia de efectos cardiovasculares hasta ahora reportados.
Quedan muchas preguntas por resolver a medida que salgan los resultados de los otros estudios (MA 27, BIG FEMTA, ITA, ARNO, TEAM).
El uso en pacientes premenopáusicas se logrará siempre asociado con supresión ovárica.
Hormonoterapia en la neoadyuvancia
La hormonoterapia neoadyuvante en pacientes con cáncer de seno ha mostrado buenos resultados en la disminución del tamaño tumoral, permitiendo realizar procedimientos quirúrgicos conservadores en pacientes con indicación inicial de mastectomía.
Históricamente se llamó terapia hormonal primaria y no terapia neoadyuvante por que se administraba como único tratamiento a pacientes que no toleraban otras terapias más agresivas (86, 87). El estándar era la quimioterapia primaria, pero el manejo hormonal neoadyuvante se está utilizando cada vez más con buen respaldo científico.
Estudios fase II con este objetivo en pacientes ancianas, mostraron respuestas variables de 40 a 80% con tamoxifeno, probablemente porque no se cuantificó de rutina el estado del receptor hormonal (88).
A pesar de los inadecuados resultados con tamoxifeno como único tratamiento en cáncer de seno (86, 87), la propuesta del tamoxifeno como terapia neoadyuvante para reducir el tamaño tumoral durante tres a seis meses es una propuesta lógica y bien tolerada, que mejora los resultados quirúrgicos para pacientes ancianas que no toleren otras terapias.
El surgimiento de los agentes antiaromatasa como medicamentos superiores al tamoxifeno en pacientes posmenopáusicas con enfermedad avanzada ha generado estudios en terapia hormonal neoadyuvante. El primero de ellos trató a 24 pacientes posmenopáusicas con cáncer de seno localmente avanzado o tumores mayores a 3 cm, receptor hormonal positivo con anastrazol a dosis de 1 ó 10 mg por tres meses, con una respuesta tumoral cercana a 80%, haciendo posible la cirugía conservadora en 15 de 17 que requerían mastectomía (88).
Otro estudio con letrozol en 24 pacientes posmenopáusicas con estados localmente avanzados receptor hormonal positivo con edades entre 71 y 77 años obtuvo respuestas mayores de 90% y a todas se les realizó cirugía conservadora (89).
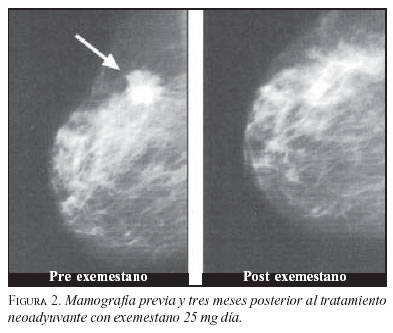
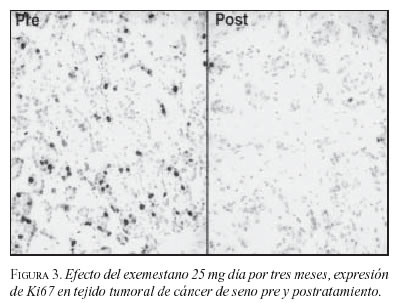
De la misma forma el exemestano fue probado como terapia neoadyuvante en doce pacientes posmenopáusicas con cáncer de seno receptor hormonal positivo por tres meses, con respuestas clínicas de 85%, ecográficas de 82,5% y mamográficas de 84% (figura 2). En ocho de diez requerían mastectomía se les pudo practicar cirugía conservadora (90). La actividad del exemestano también fue demostrada por una disminución en marcadores histológicos de proliferación celular midiendo Ki67 en las muestras pre y postratamiento (figura 3).
Otros estudios presentados en el congreso de ASCO en junio de 2004 han mostrado el exemestano útil como tratamiento neoadyuvante en cáncer de seno y bien tolerado, con respuestas clínicas entre 25 y 50% con posibilidad de cirugía conservadora en la mayoría de los casos (91). También se han realizado estudios combinando exemestano con tamoxifeno en el tratamiento neoadyuvante sin obtener las mismas buenas respuestas que cuando se ha utilizado sólo el exemestano (93).
Las buenas respuestas obtenidas en los estudios fase II con agentes antiaromatasa generó la realización de estudios fase III en neoadyuvancia para pacientes posmenopáusicas.
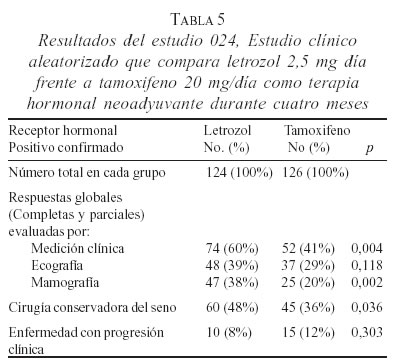
El primero de los estudios publicados aleatorizó 337 pacientes posmenopáusicas con cáncer de seno receptor hormonal positivo, no candidatas a cirugía conservadora a recibir tamoxifeno 20 mg/día o letrozol 2,5 mg/día durante cuatro meses (92) (estudio 024); el grupo tratado con letrozol obtuvo respuestas superiores al de tamoxifeno, 55 frente a 36% (P=.022), se lograron cirugías conservadoras del 41% para el grupo del letrozol y de 36% para el grupo de tamoxifeno (tabla 5). Las diferencias entre el letrozol y el tamoxifeno fueron más marcadas para tumores que fueron receptor hormonal positivo y Erb 1 ó 2 positivo (88 frente a 21% P=.0004).
Otro de los estudios recientes es el del Royal Marsden Hospital denominado IMPACT, el cual aleatorizó 330 pacientes posmenopáusicas receptor hormonal positivo con cáncer de seno operable (tumores de 2 cm o más) a recibir tratamiento neoadyuvante con tamoxifeno 20 mg día (n=108) o anastrazol 1 mg día (n=113) o la combinación de los dos (n=109) durante tres meses, encontrando respuestas objetivas de 37,2% para el anastrazol, 36,1% para el tamoxifeno y de 39,4% para la combinación (93).
Pocos estudios se han realizado sobre tratamiento hormonal neoadyuvante en pacientes premenopáusicas; en el INC se desarrolló un protocolo con 25 pacientes premenopáusicas, a quienes se les administró la combinación de goserelina (3,6 mg en los días 1, 28, 56 y 84), anastrozol (1 mg/día desde el día 21 de inicio) y tamoxifeno (20 mg/día desde el inicio del tratamiento) en pacientes con RC+, obteniendo respuestas parciales en el 44% (once pacientes), respuestas mayores al 75% en el 32% (ocho pacientes), enfermedad estable en 20% (cinco pacientes) y progresión de la enfermedad en 4% (un paciente); 17 de las 25 pacientes que se consideraron inoperables al momento de iniciar el tratamiento se convirtieron en operables, once mediante mastectomía (94).
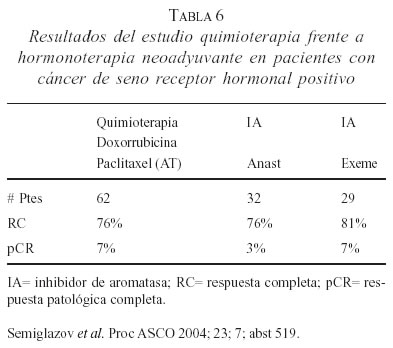
En la reunión de ASCO en junio de 2004 y en la reunión de San Antonio de diciembre de 2004, Semiglazov y cols. presentaron una comparación directa entre quimioterapia frente a hormonoterapia neoadyuvante, doxorrubicina más paclitaxel 4 ciclos (62 pacientes) frente a anastrozol 1 mg/día (30 pacientes) frente a exemestano 25 mg/día (29 pacientes) durante tres meses; todas las pacientes fueron RH+.
Los resultados en términos de respuesta clínica y patológica completa se muestran en la tabla 6 e indican que no hay una diferencia entre la quimioterapia o los agentes antiaromatasa y sí se encontró una diferencia significativa en cuanto a la toxicidad de la quimioterapia frente a la hormonoterapia (95).
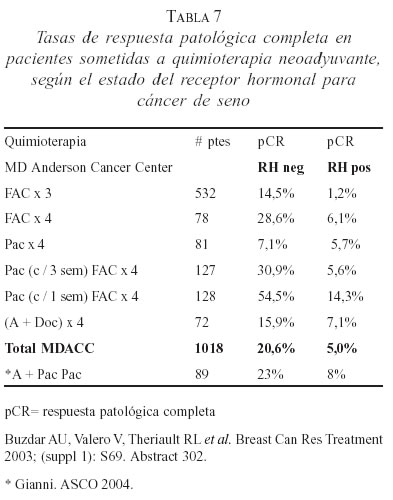
Los resultados de Semiglazov muestran una baja respuesta patológica completa con quimioterapia neoadyuvante en pacientes con RH+; este hallazgo es similar al obtenido por Buzdar (96) presentado en el congreso de San Antonio en diciembre de 2003 (tabla 7), sobre 1.000 pacientes tratadas con quimioterapia neoadyuvante, donde las respuestas patológicas completas son de 5% para las que tienen RH+ frente a 21% para las que son RH-; esto coincide con los datos de Gianni presentados en ASCO 2004. Resulta razonable el tratamiento hormonal neoadyuvante frente a la quimioterapia neoadyuvante en pacientes con RH+ especial cuando son fuertemente positivos. Los efectos secundarios de la quimioterapia fueron mayores que los de la hormonoterapia.
Actualmente se realiza en un estudio fase IV con letrozol neoadyuvante en mujeres posmenopáusicas con cáncer de seno, en dos instituciones de Bogotá: Instituto Nacional de Cancerología (Ramírez C. y cols.), y la Clínica de Seno del Country (Robledo JF, Caicedo JJ). Se trata de un estudio multicéntrico llevado a cabo con México y otros países y cuyos resultados aportarán a este campo de la neoadyuvancia con la hormonoterapia.
En la paciente premenopáusica la combinación de agonistas LHRH con los IA puede ser una opción lógica especialmente en aquellas que expresan altos niveles de RH.
En conclusión, la hormonoterapia neoadyuvante o primaria es una opción para pacientes seleccionadas con cáncer de seno con RH+ tanto pre como posmenopáusicas, especialmente cuando la expresión de los receptores hormonales es alta.
Quimioprevención en cáncer de seno
Desde el siglo pasado y gracias a la investigación sobre la historia natural de la enfermedad se ha implicado a los estrógenos en la carcinogénesis de esta entidad, asimismo una gran parte de su terapia recae en el uso de medicamentos hormonales. A mediados de los años ochenta se evidenció que la manipulación hormonal en el manejo del cáncer de seno podría tener efectos preventivos sobre la enfermedad, desde entonces y más en la década de los noventa comienzan a realizarse trabajos de investigación con tamoxifeno para demostrar esta hipótesis y el beneficio adicional con esta terapia (97). Recientemente con los resultados de adyuvancia con IA, se demuestra en los cuatro grandes estudios (ATAC, MA 17, BIG-FEMTA e IES) una disminución en la incidencia de cáncer de seno contralateral, lo cual los hace potencialmente útiles en quimioprevención.
El estudio del Royal Marsden reclutó 2.471 mujeres entre los 30 y 70 años de edad con historia familiar de cáncer de seno y sin historia de episodios trombóticos, aleatorizadas para recibir placebo o tamoxifeno (101). El estudio no demostró diferencias estadísticamente significativas en cuanto a la reducción de cáncer de seno. Se le critica al estudio la muestra muy pequeña y que más del 25% de las mujeres consumieron estrógenos exógenos durante el estudio, además un gran porcentaje de las pacientes que tenían historia familiar de cáncer de seno presentaban mutación del gen BRCA 1 y BRCA 2; se conoce que el cáncer que se desarrolla en estas pacientes en su gran mayoría no expresa receptores hormonales por lo que en estas paciente el tamoxifeno no es efectivo.
El Italian Tamoxifeno Prevention Trial aleatorizó a tamoxifeno frente a placebo 5.408 mujeres con riesgo bajo o normal para desarrollar cáncer de seno entre las edades de 35 a 70 años y que tenían antecedente de histerectomía previa. Con un seguimiento de 46 meses no hubo diferencia en la presentación de cáncer de seno en los dos grupos (100).
En el grupo de mujeres que había recibido terapia de reemplazo hormonal hubo una disminución del cáncer de seno estadísticamente significativo; se le objeta al trabajo el poco poder estadístico en cuanto al efecto benéfico que produjo el tamoxifeno y la inclusión de pacientes sin riesgo elevado de cáncer de seno.
El International Breast Cancer Intervention Study (IBIS 1) aleatorizó 7.152 mujeres con riesgo elevado de cáncer de seno abriendo dos brazos, uno con tamoxifeno 20 mg al día y el otro con placebo durante cinco años con un seguimiento de 50 meses; mostró una reducción de 32% en la aparición del cáncer de seno pero únicamente en pacientes con cánceres receptores hormonales positivos (102).
El NSABP P1 se desarrolló entre 1992 y 1997 y es el trabajo de investigación más grande de los realizados en la prevención de cáncer de seno; es un trabajo aleatorizado doble ciego que reclutó 13.388 mujeres con riesgo alto para desarrollar cáncer de seno. Este protocolo se realizó durante casi cinco años aleatorizando un brazo a tamoxifeno 20 mg al día y otro a placebo. Las pacientes incluidas eran mujeres de 60 años o más, o en edades entre los 35 y 59 años que tenían riesgo mayor de 1,66 por el modelo de gail, o que tenían historia de carcinoma lobulillar in situ. Con un seguimiento de 54,6 meses se demostró una reducción de 50% de carcinoma ductal in situ y 49% de carcinoma ductal infiltrante con respecto al grupo placebo (98, 104).
Raloxifeno en la prevención del cáncer de seno
El raloxifeno es uno de los medicamentos desarrollados para la prevención y manejo de la osteoporosis; posteriormente se descubrió su efecto en la prevención del cáncer de seno. Tiene ventajas sobre el tamoxifeno, ya que posee efecto antagonista sobre el útero por lo que no incrementa el riesgo de cáncer de endometrio (103).
El estudio MULTIPLE OUTCOMES OF RALOXIFENO EVALUATION (MORE) fue un estudio diseñado para evaluar el efecto del raloxifeno sobre la osteoporosis; reclutó 7.605 pacientes posmenopáusicas con osteoporosis y sin historia de cáncer de seno. Las pacientes fueron aleatorizadas para recibir 60 mg al día de raloxifeno, 120 mg al día de raloxifeno o placebo; luego de un seguimiento de cuatro años se observó una reducción de 62% en la incidencia del cáncer de seno en el grupo del raloxifeno y la incidencia de tumores con receptores hormonales negativos no se modificó (99). No hubo incremento en el cáncer de endometrio pero sí en los episodios tromboembólicos. Este estudio fue la base para la realización del estudio STAR (103, 105).
El estudio STAR (Study of tamoxifeno and raloxifeno) compara directamente el raloxifeno y el tamoxifeno para la prevención del cáncer de seno; inició en diciembre de 2001 y aleatoriza más de 19.000 mujeres con riesgo elevado de sufrir cáncer de seno. Tiene dos brazos uno para raloxifeno y otro para tamoxifeno; los resultados estaban previstos para el año 2008 (106), pero se lanzan los primeros resultados en el Congreso ASCO 2006 y se publican en JAMA recientemente (140). Los resultados preliminares muestran que tanto el tamoxifeno como el raloxifeno previenen en 50% la aparición de cáncer de seno, con menos efectos sobre el endometrio y aparición de cataratas en el grupo de raloxifeno. En el estudio sólo se incluyen pacientes posmenopáusicas y plantea una nueva alternativa al tamoxifeno en quimioprevención.
Otros métodos de prevención hormonal
Los IA aunque no hay estudios randomizados con inhibidores para la prevención del cáncer de seno hay varios estudios propuestos. Como con el tamoxifeno, los estudios de adyuvancia de anastrazol, letrozol y exemestano pueden proveer información con respecto a la reducción del cáncer contralateral. En el estudio de anastrazol, tamoxifeno solo y combinado (ATAC) los análisis interinos mostraron que el anastrazol reducía el cáncer de seno contralateral en mayor grado que el tamoxifeno. Esta evidencia de mejoría en la prevención secundaria con anastrazol es promisoria, pero el uso de inhibidores para la prevención primaria en mujeres posmenopáusicas solamente puede ser aclarado con estudios clínicos controlados (109). Con los estudios con letrozol y exemestano los resultados fueron similares, disminuyendo el riesgo relativo de desarrollar un carcinoma mamario en cerca de 75%.
El estudio IBIS-2 está en progreso y se inició para evaluar la quimioprevención con IA en mujeres posmenopáusicas de alto riesgo, randomizas anastrazol y placebo, los resultados están pendientes (102).
Hay otros estudios en curso como el APRES, MAP 2 y MAP 3 que aleatorizan pacientes de alto riesgo a exemestano frente a placebo y están en curso todavía (141). Igualmente se estaban llevando estudios inhibidores de Cox 2 en conjunto con exemestano, pero el brazo con los inhibidores de Cox 2 se suspendió temporalmente debido a los hallazgos de riesgo cardiovascular de estos fármacos.
La ooforectomía bilateral para la prevención del cáncer de seno se ha estudiado primariamente en el ámbito del cáncer de seno hereditario. Múltiples estudios muestran un papel en la reducción del riesgo de cáncer de seno en presencia de mutación en BRCA1 y BRCA2. Aunque no se han realizado estudios aleatorizados existen estudios de cohortes retrospectivos y prospectivos que han demostrado una reducción aproximada de 50% en el cáncer de seno por un período de cinco y diez años en pacientes sometidas a ooforectomía bilateral profiláctica. Sin embargo, existen interrogantes y el procedimiento continúa en debate (107, 108).
La Sociedad Americana de Oncología Clínica (ASCO) recomienda el uso del tamoxifeno para quimioprevención en mujeres con riesgo relativo de más de 1,66% a cinco años para desarrollar cáncer de seno según el modelo de gail, sopesando el riesgo-beneficio y teniendo en cuenta la edad, histerectomía previa y los factores de riesgo asociados.
Los estudios actuales recomiendan el uso del tamoxifeno en quimioprevención por cinco años, la utilización por más tiempo no muestra beneficios.
La quimioprevención con raloxifeno con base en la publicación del STAR se convierte en una alternativa de quimioprevención, sobre todo en la paciente posmenopáusica y que además tiene osteoporosis.
Nosotros sugerimos que la quimioprevención se debe considerar en nuestro medio en pacientes de alto riesgo: carcinoma lobulillar in situ, mastopatía proliferativa con atipia, algunas pacientes muy particulares con antecedentes familiares de cáncer de seno con difícil seguimiento mamográfico y que hallan tenido biopsias previas con mastopatía proliferativa con atipia. Aquellas con BRCA 1 ó 2 positivos (estudio que no se practica de rutina en Colombia), serían candidatas a medidas como cirugía profiláctica (senos y ovarios), previa consideración de una junta multidisciplinaria; mientras se toma esa decisión se les debería ofrecer algún tipo de quimioprevención (tamoxifeno, raloxifeno o en el futuro próximo IA).
Futuro de la terapia hormonal en cáncer de seno
En el futuro las terapias hormonales se impondrán cada vez más como estrategia terapéutica para el cáncer de seno, sobre todo si se tienen en cuenta algunas variables como el intervalo libre de enfermedad, las respuestas clínicas y los menores efectos secundarios ocasionados por éstas, en comparación con algunos esquemas de quimioterapia.
Una de estas terapias en estudio y que parece tener papel importante son los inhibidores COX-2 en asociación con los IA. El Celecoxib, un antiinflamatorio no esteroideo, inhibidor Cox 2, tendría un papel muy importante en el tratamiento y prevención de varios tipos de tumores, entre ellos el cáncer de seno (128-130).
Los IA de tercera generación son una alternativa al tamoxifeno. Han sido ampliamente mencionados, estudiados y comparados con el tamoxifeno, megestrol o aminoglutetimida. Han demostrado tener una mayor eficacia, menor toxicidad y una mejor tolerabilidad (111). Estas características los posicionarán seguramente como agentes de primera línea en adyuvancia (estudios ARNO, TEAM, BIG 198) (113-121), neoadyuvancia (IMPACT, 025) y quimioprevención (IBIS 2, APRES, MAP2 y MAP3) incluso en pacientes premenopáusicas (SOFT, PERCHE, TEXT) (123, 112, 114, 115).
Existen publicaciones que sugieren que los tumores que expresan RH y además el oncogen Her 2 neu, siendo ésta una condición inusual, responden mejor a los IA y podrían manifestar cierto grado de resistencia al tamoxifeno. También parecen tener mejor respuesta a los IA aquellos tumores que expresan RE + con RP-. (82, 124-126). Es probable que en pacientes con esta condición los IA sean también en el futuro la primera elección en la terapia adyuvante del cáncer de seno.
Estudios en curso de los IA en combinación con terapias biológicas (Trastuzumab) podrían determinar un efecto sinérgico contra el cáncer de seno avanzado (127).
Dentro de los temas de investigación en cáncer de seno, se encuentran las terapias biológicas que apuntan a blancos específicos. Una de ellas es la terapia antiangiogénica, que mediante la acción de bloqueadores de factores de crecimiento induce bloqueo de la neovascularización. Esta acción puede hacerse en el ligando, en el receptor o en los eslabones ulteriores de la vía de transducción de señales en las células endoteliales. Durante la fase angiogénica de los tumores, en presencia de grandes cantidades de angiopoyetina-2 y VEGF, más de 80% de los vasos proceden de la neovascularización tumoral y en estas circunstancias serían muy vulnerables a la terapia antiangiogénica (131, 132). Sin embargo, los efectos a largo plazo de estas terapias (interferon alfa-2beta) aún no son conocidos.
Otros de los agentes que están en diferentes etapas de investigación son los inhibidores de tirosinquinasa del EGFR I y los inhibidores de proteosoma (PS-341) los cuales se estudian en combinación con quimioterapia en cáncer de seno. Con respecto al EGFR es un receptor con alta similitud al Her 2 y que juega un papel crítico en la biología epitelial y en muchos tumores humanos. La activación de la tirosin quinasa del receptor es el suceso clave que inicia la cascada de señales intracelulares de transducción que regulan la proliferación, la diferenciación, la supervivencia celular y la angiogénesis. Se ha desarrollado una serie de moléculas con capacidad para inhibir la actividad de la tirosinquinasa. Dos de ellas son quinasolonas como la ZD1839 (Iressa) y la OSI-774 (Tarceva), las cuales combinadas con agentes quimioterápicos aumenta su eficacia. Estos estudios definirán el papel de la inhibición del EGFR en el tratamiento del cáncer de seno (133, 134). Se están desarrollando protocolos que combinan estas sustancias con los IA.
El inhibidor de proteasoma PS-341 representa una estrategia completamente nueva en el tratamiento del cáncer. El interés en este nuevo compuesto radica en su amplio espectro y potencia citotóxica. Su reciente incorporación en ensayos clínicos ha demostrado una prometedora actividad antitumoral (134, 135).
Conclusiones
La terapia hormonal para el cáncer de seno ha ganado terreno amplio debido al progreso en el conocimiento de la enfermedad y a que es altamente hormonosensible. Esta terapia manejada y conocida por los mastólogos desde hace mucho tiempo ha demostrado utilidad en el manejo del cáncer metastásico en forma secuencial, siendo los IA la primera elección hoy en día; cuando no están disponibles, el tamoxifeno sigue siendo válido.
En adyuvancia en pacientes con pocos factores de riesgo para recaída local o sistémica, el tamoxifeno se puede seguir utilizando por cinco años; en pacientes con factores de riesgo moderados o altos se debe considerar el uso de IA desde el principio o después de dos, tres o cinco años de tamoxifeno.
La neoadyuvancia es otro interesante escenario para la hormonoterapia con IA, especialmente en pacientes con tumores que expresan altos niveles de RH. La quimioterapia produce respuestas patológicas similares a la hormonoterapia cuando los RH son positivos. Este escenario se ha convertido en ideal para la medición de sustancias biológicas y para predecir respuesta al manejo. Igualmente, ha permitido la conservación del seno en porcentajes similares a la quimioterapia, con menos efectos secundarios.
La quimioprevención con estas sustancias puede ser el futuro en mujeres con factores de riesgo y la combinación con agentes de biología molecular, se visualiza como el futuro estándar en pacientes con cáncer de seno hormonosensible.
Referencias
1. Beatson GW. On the treatment of inoperable cases of carcinoma of the mamma: suggestions for a new method of treatment with illustrative cases. Lancet, 1896; 2: 104-107 y 162-165. [ Links ]
2. Huggins C, Stevens RE, Hodges CV. Studies on prostatic cancer. II. The effects of castration on advanced carcinoma of the prostate gland. Arch Surg 1941; 43: 209-223. [ Links ]
3. Huggins C, Bergenstal DM. Inhibition of human mammary and prostatic cancer by adrenalectomy. Cancer Res 1952; 12: 134-141. [ Links ]
4. Dao TL. Ablation therapy for hormone- dependent tumors. Ann Rev Med 1972; 23: 1-18. [ Links ]
5. Lett H. An analysis of ninety-nine cases of inoperable carcinoma of the breast treated by oophorectomy. Lancet 1905; i: 227-228. [ Links ]
6. Pearson OH, Ray BS. Results of hypophysectomy in the treatment of metastatic mammary carcinoma. Cancer 1959: 12: 85. [ Links ]
7. Santen RJ, Santner SJ, Tilsen-Mallett N, Rosen HR, Samojlik E, Velhuis JD. In vivo pharmacologic studies of aminogluthetimide as an aromatase inhibitor. Cancer Res 1982: 42 (suppl): 3353Ss-3359s. [ Links ]
8. Griffiths CT, Hall TC, Saba Z, et al. Preliminary trial of aminoglutethimide in breast cancer. Cancer 1973; 32: 31. [ Links ]
9. Folca PJ, Glascock RF, Irvine WT. Studies with tritium-labeled hexoestrol in advanced breast cancer. Lancet 1961; II: 796-798. [ Links ]
10. Jensen EV, Polley TZ, Smith S, Block GE, Ferguson DJ, De Sombre ER. Prediction of hormone dependence in human breast cancer. In: McGuire Wl, Carbone PO, Vollmer EP. Estrogen receptors in human breast cancer. New York: Raven Press 1975; 37-56. [ Links ]
11. Geisler J, King N, Anker G, et al. In vivo inhibition of aromatization by exemestane, a novel irreversible aromatase inhibitor in premenopausal breast cancer patients. Clin Cancer Res 1998; 4: 2089-2093. [ Links ]
12. Fisher B, Dignam J, Wolmark N, et al. Tamoxifen in treatment of intraductal breast cancer: National Surgical Adjuvant Breast and Bowel Project B-24 randomized controlled trial. Lancet 1999; 353: 1993-2000. [ Links ]
13. Fisher B, Costantino JP, Wickerham DL, et al. Tamoxifen for prevention of breast cancer: report of the National Surgical Adjuvant Breast and Bowel Project P-1 study. J Natl Cancer Inst 1998; 90: 1371-1378. [ Links ]
14. Ayes DF, Robertson JFR. Endocrine therapy of breast cancer. Martin Dunitz ED. 1st EDT. London, 2002. [ Links ]
15. Conn PM, et al. Gonadotropin releasing hormone: molecular and cell biology. Physiology and clinical applications. Phy Proc 1984; 43: 2351. [ Links ]
16. Ronier C, Spelsbery TC. Ovarian steroid action: mechanisms and models. Ann Rev Physiology 1989; 51: 653. [ Links ]
17. Miller WR, O'Neal JS. The importance of local synthesis of estrogens within the breast. Steroids 1998; 50: 537. [ Links ]
18. Simpson ER, Zhao Y, et al. Aromatase expression in health and disease. Rec Prog Hormone Res 1997; 52: 185. [ Links ]
19. Simpson ER, Merrill JC, et al. Regulation of estrogen biosynthesis by human adipose cells. Endocr Rev 1989; 10: 138. [ Links ]
20. Simpson ER, Mahendroo MS, et al. Tissue specific promoters regulate aromatase cytochrome P450 expression. Clin Chem 1993; 39: 317. [ Links ]
21. Sasano H, Jarada N. Intratumoral aromatase in human breast. Endocr Rev 1998; 19: 593. [ Links ]
22. Welshons WV, Lieberman ME, et al. Nuclear localization of unoccupied oestrogen receptors. Nature: 1984; 307. [ Links ]
23. Kuiper GG, et al. Cloning of a novel receptor expressed in rat prostate and ovary. Proc Natl Acad Sci USA 1996; 93: 5925. [ Links ]
24. Shughrue PJ, Lane MV, et al. Comparative distribution of estrogen receptor alpha and beta mRNA in the rat central nervous system. J Comp Neurol 1997; 388: 507. [ Links ]
25. Hall JM, McDonnell DP. The estrogen receptor betaisoform (ERbeta) of the human estrogen receptor modulates ERalpha transcriptional activity and is a key regulator of the cellular response to estrogens and antiestrogens. Endocrinology 1999; 140: 5566. [ Links ]
26. Palmieri C, et al. Estrogen receptor beta in breast cancer. Endocr Relat Cancer 2002; 9: 1. [ Links ]
27. Jones N. Structure and function of transcription factors. Semin Cancer Biol 1990; 1: 5. [ Links ]
28. Chalbos D, Rochefort H. Dual effects of the progestin R5020 on proteins released by the T47D human breast cancer cells. J Biol Chem 1984; 259: 1231. [ Links ]
29. Horwitz KB, McGuire WL. Estrogen control of progesterone receptor in human breast cancer: correlation with nuclear processing of estrogen receptor. J Biol Chem 1978; 253: 2223. [ Links ]
30. Riggs BL, Hartmann LC. Selective estrogen-receptor modulators - mechanisms of action and application to clinical practice. N Engl J Med 2003; 348: 618-629. [ Links ]
31. Osborne CK. Drug therapy: tamoxifen in the treatment of breast cancer. N Engl J Med 1998; 339: 1609-1618. [ Links ]
32. Balfour JA, Goa KL. Raloxifene. Drugs Aging 1998; 12: 335-341. [ Links ]
33. Johnston SR, Endocrine manipulation in advanced breast cancer: recent advances with SERM therapies. Clin Cancer Research 2001; 7: 4376s-87s discussion 4411-4412. [ Links ]
34. Cummings SR, Eckert S, Krueger KA, et al. The effect of raloxifene on risk of breast cancer in postmenopausal women: results from the MORE randomized trial. multiple outcomes of raloxifene evaluation. JAMA 1999; 281: 2189-2197. [ Links ]
35. Dauvois S, White R, Parker MG. The antiestrogen ICI 182780 disrupts estrogen receptor nucleocytoplasmic shuttling. J Cell Sci 1993; 106: 1377-1388. [ Links ]
36. Howell A. Preliminary experience with pure antiestrogens. Clin Cancer Res 2001; 7: 4369s-75s; discussion 4411s-2s. [ Links ]
37. Smith IE, Harris AL, Morgan M, et al. tamoxifen vs aminoglutethimide in advanced breast carcinoma: a randomized cross-over trial. Br Med J (Cli Res Ed) 1981; 283: 1432-1434. [ Links ]
38. Pritchard KI. The role of tamoxifen and aromatase inhibitors/inactivators in postmenopausal patients. Clin Cancer Res 2001; 7: 4356s-9s; discussion 4411s-2s. [ Links ]
39. Grodin JM, Siiteri PK, MacDonald PC. Source of estrogen production in postmenopausal women. J Clin Endocrinol Metab 1973; 36: 207-214. [ Links ]
40. Assikis VJ, Buzdar A. Recent advances in aromatase inhibitor therapy for breast cancer. Semin Oncol 2002; 29: 120: 120-128. [ Links ]
41. Furr BJ. Pharmacology of the luteinising hormone-releasing hormone (LHRH) analogue, Zoladex. Horm Res 1989; 32: 86-92. [ Links ]
42. Pritchard KI. Ovarian ablation as adjuvant therapy for early-stage breast cancer. Cancer Treat Res 1998; 94: 158-180. [ Links ]
43. Gregory EJ, Cohen SC, Oines DW, Mims CH. Megestrol acetate therapy for advanced breast cancer. J Clin Oncol 1985; 3: 155-160. [ Links ]
44. Haddow A, Watkinson JM, Paterson E. influence of synthetic estrogens on advanced malignant disease. Br Med J 1944; 2: 393-398. [ Links ]
45. Steroid receptors in breast cancer: an NIH Consensus Development Conference, Bethesda, Maryland, June 27-29, 1979, Cancer 1980; 46 (suppl 12): 2759. Schmid P, et al. Oncology 2002; 63: 309-316. [ Links ]
46. Kiang DT, Kennedy BJ. Tamoxifen therapy in advanced breast cancer. Ann Intern Med 1977; 87: 687. [ Links ]
47. Miller W, Ingle J. Endocrin Therapy in Breast Cancer 2002. [ Links ]
48. Early Breast Cancer Trialist´ Collaborative Group: Ovarian ablation for early breast cancer. Cochrane Database Syst Rev 3: CD000485, 2000. [ Links ]
49. Lebowitz P, Zujewski J. Hormonal therapy of breast cancer. Curr Probl Cancer 2003; 27: 278-322. [ Links ]
50. Namer N. New directions in hormone therapy for metastatic breast cancer. European Society for Medical Oncology 2002; 69-72. [ Links ]
51. Klijn JGM, Blamey RW. Combined tamoxifen and LHRH agonist versus LHRH agonist alone in premenopausal advanced breast cancer: a meta-analysis of four randomized trials. J Clin Oncol 2001; 19: 343-353. [ Links ]
52. Buzdar A, Howell A. Advances in aromatase inhibition: clinical efficacy and tolerability in the treatment of breast cancer. Clin Cancer Res 2001; 7: 2620-2635. [ Links ]
53. Carlson RW, Henderson C. Sequential hormonal therapy for metastatic breast cancer after adjuvant tamoxifen or anastrozole. Breast Cancer Res Treat 2003: 80 (suppl. 1): S19-S26. [ Links ]
54. Nabholtz JM, Buzdar A. Anastrozole is superior to tamoxifen as first line therapy for advanced breast cancer in post-menopausal women: results of a North-American multicenter randomized trial. J Clin Oncol 2002; 18: 3758-3776. [ Links ]
55. Bonneterre J, Robertson J, et al. Anastrozole versus tamoxifen as first line therapy for advanced breast cancer in 668 post-menopausal women: results of the target study. J Clin Oncol 2000; 18: 3748-3757. [ Links ]
56. Mouridsen H, Gershanovich M, et al. Superior efficacy of letrozole versus tamoxifen as first line therapy for post-menopausal women with advanced breast cancer: results of a phase III study of the international letrozole breast cancer group. J Clin Oncol 2000; 19: 2596-2606. [ Links ]
57. Program and abstracts of the 40th Annual Meeting of the American Society of Clinical Oncology; June 5-8, 2004; New Orleans Louisiana. [ Links ]
58. Lonning PE, Bajetta E, et al. Activity of exemestane in metastatic breast cancer after failure of nonsteroidal aromatasa inhibitors: a phase II trial. J Clin Oncol 2000; 18: 2234-2244. [ Links ]
59. Pritchard K. Debating the issues: should we bury tamoxifen? In: Meds cape conference coverage, based on select sessions at the Four European Breast Cancer Conference 2004; Medscape.com. [ Links ]
60. Howell A, Robertson JFR, et al. Fulvestrant is as effective as anastrozole in postmenopausal women with advanced breast cancer progressing after prior endrocrine treatment. J Clin Oncol 2002; 20: 3396-3403. [ Links ]
61. Osborne CK, Pippen J, et al. Double-blind randomized trial comparing the efficacy and tolerability of fulvestrant versus anastrozole in postmenopausal women with advanced breast cancer progressing on prior endocrine therapy: results of North American trial. J Clin Oncol 2002; 20: 3386-3395. [ Links ]
62. Rose C, Vtoraya O, Pluzanska A, Caicedo JJ, et al. Letrozole (Femara) vs. anastrozole (Arimidex): second-line treatment in postmenopausal women. Eur J Cancer. [ Links ]
63. Piccart-Gebhart MJ. New stars in the sky of treatment for early breast cancer. N Engl J Med 2004; 350: 1140-1142. [ Links ]
64. Baum M, Buzdar AU, Cuzick J, et al. Anastrozole alone or in combination with tamoxifen versus tamoxifen alone for adjuvant treatment of postmenopausal women with early breast cancer: first results of the ATAC randomized trial. Lancet 2002; 359: 2131-2139. Erratum in: Lancet 2002; 360: 1520 [ Links ]
65. With advanced breast cancer. Proc Am Soc Clin Oncol 2002; 21: 34a. [ Links ]
66. Goss PE, Ingle JN, Martino S, et al. A randomized trial of letrozole in postmenopausal women after five years of tamoxifen therapy for early-stage breast cancer. N Engl J Med 2003; 349: 1793-1802. [ Links ]
67. Lohrisch C, Paridaens R, Dirix LY, et al. No adverse impact on serum lipids of the irreversible aromatase inactivator aromasin (exemestane [E]) in 1st line treatment of metastatic breast cancer (MBC): companion study to a European Organization of Research and Treatment of Cancer (Breast Group) trial with Pharmacias' Upjohn. Proc Am Soc Clin Oncol 2001; 20: 43a. [ Links ]
68. Goss PE, Grynpas MD, Josse R, et al. The effects of the steroidal aromatase inactivator exemestane on bone and lipid metabolism in the ovariectomized rat. Breast Cancer Res Treat 2001; 69: 224. [ Links ]
69. Dewar J, Nabholtz JM, Bonneterre J, et al. The effect of anastrozole (Arimidex) on plasma lipids-data from a randomized comparison of anastrozole versus tamoxifen in postmenopausal women with advanced breast cancer. Breast Cancer Res Treat 2000; 64: 51. [ Links ]
70. Elisaf MS, Bairaktari ET, Nicolaides C, et al. Effect of letrozole on the lipid profile in postmenopausal women with breast cancer. Eur J Cancer 2001; 37: 1510-1513. [ Links ]
71. Goss PE, Cheung AM, Lowery C, et al. Comparison of the effects of exemestane, 17-hydroxyexemestane, and letrozole on bone and lipid metabolism in the ovariectomized rat. Breast Cancer Res Treat 2002; 76 (suppl 1): S107. [ Links ]
72. Goss PE, Strasser K. Aromatase inhibitors in the treatment and prevention of breast cancer. J Clin Oncol 2001; 19: 881-894. [ Links ]
73. Beatson GT. On the treatment of inoperable cases of carcinoma of the mamma: suggestions for a new method of treatment, with illustrative cases. Lancet 1896; 2: 104-107. [ Links ]
74. Early Breast Cancer Trialists' group. Tamoxifen for early breast cancer: an overview of the randomized trials. Lancet, 1998; 351: 1451-1467. [ Links ]
75. The ATAC Trialists' Group. Anastrozole alone or in combination with tamoxifen versus tamoxifen alone for adjuvant treatment of postmenopausal women with early breast cancer: first results of the ATAC randomized trial. Lancet 2002; 359: 2131-2139. [ Links ]
76. Winer E, Hudis C, Burstein H, Chlebowski R, Ingle J, Edge S. American Society of Clinical Oncology technology assessment on the use of aromatase inhibitors as adjuvant therapy for women with hormone receptor-positive breast cancer: status report 2002. J Clin Oncol, 2002; 20: 3317-3327. [ Links ]
77. Fisher B, Dignam J, Bryant J, et al. Five versus more than five years of tamoxifen therapy for breast cancer patients with negative lymph nodes and estrogen receptor-positive tumors. J Natl Cancer Inst 1996; 88: 1529-1542. [ Links ]
78. Coombes RC, Hall E, Gibson LJ, Paridaens R, Jassem J, et al. the Intergroup Exemestane Study. A randomized trial of exemestane after two to three years of tamoxifen therapy in postmenopausal women with primary breast cancer. N Engl J Med 2004; 350: 1081-1092. [ Links ]
79. Ingle JN, Krook JE, Green SJ, et al. Randomized trial of bilateral oophorectomy versus tamoxifen in premenopausal women with metastatic breast cancer. J Clin Oncol 1986; 4: 178-185. [ Links ]
80. Love RR, Cameron L, Connell BL, Leventhal H. Symptoms associated with tamoxifen treatment in postmenopausal women. Arch Intern Med 1991; 151: 1842-1847. [ Links ]
81. Pritchard KI, Paterson AHG, Paul NA, Zee B, Fine S, Pater J. Increased thromboembolic complications with concurrent tamoxifen and chemotherapy in a randomized trial of adjuvant therapy for women with breast cancer. J Clin Oncol 1996; 14: 2731-2737. [ Links ]
82. Smith IE, Dowsett M. Aromatase inhibitors in breast cancer. N Engl J Med 2003; 348: 2431-2442. [ Links ]
83. Jonat W, Kaufmann M, Sauerbrei W, et al. Goserelin versus cyclophosphamide, methotrexate, and fluorouracil as adjuvant therapy in premenopausal patients with node-positive breast cancer: the 'Zoladex' Early Breast Cancer Research Association study. J Clin Oncol 2002; 20, 4628-4635. [ Links ]
84. Kaufmann M, Jonat W, Blamey R, Cuzick J. Survival analyses from the ZEBRA study: goserelin (ZoladexTM) versus CMF in premenopausal women with node-positive breast cancer Eur J Cancer 2003; 39: 1711-1717. [ Links ]
85. Jakesz R, Hausmaninger H, Kubista E, et al. Randomized adjuvant T trial of tamoxifen and goserelin versus cyclophosphamide, methotrexate, and fluorouracil: evidence for the superiority treatment with endocrine blockade in premenopausal patients with hormone-responsive breast cancer. Austrian Breast and Colorectal Cancer Study Group Tria l 5. J Clin Oncol 2002; 20, 4621-4627. [ Links ]
86. Fenecy M, Bates T, MacRae K, et al. Late follow-up of a randomized trial of surgery plus tamoxifen versus tamoxifen alone in women aged over 70 years whit operable breast cancer. Br J Surg 2004; 91: 699-704. [ Links ]
87. Bates T, Riley DL, Houghton J, et al. Breast cancer in the elderly women: a cancer research. Campaign trial comparing treatment whit tamoxifen and optimal surgery with tamoxifen alone. The Elderly Breast Cancer Working Party. Br J Surg 1991; 78: 591-594. [ Links ]
88. Dixon JM, Renshawl L, Bellamy C, et al. The effects of neoadjuvant anastrazol (Arimidex) on tumor volume. In postmenopausal women with breast cancer: a randomized double-blind single- center study. Clin Cancer Res 2000; 6: 2229-2235. [ Links ]
89. Dixon JM, Love CD, Bellamy CO, et al. Letrozol as primary medical therapy for locally advanced and large operable breast cancer. Breast Cancer Res Treat 2001; 66: 191-199. [ Links ]
90. Miller WR, Dixon JM. Endocrine and clinical endpoints of exemestane as neoadjuvant therapy. Cancer Control 2002; 9 (2 Suppl): 9-15. [ Links ]
91. Gil Gil MJ, Barandas A, Cirera L, et al. Primary hormonal therapy with exemestane in patients with breast tumors >3 cm in diameter: result of a spanish multicenter phase II trial. Proc ASCO 2004; 23; 7 abst 603. [ Links ]
92. Ellis Mattew J, Coop Andrew; Singh Mauriac, et al. Letrozole is more effective neoadjuvant endocrine therapy than tamoxifen for Erb B-1- and/or Erb B-2- positive, estrogen receptor positive primary breast cancer: evidence from a phase III randomized trial. J Clin Oncol, 2001; 19: 3808-3816. [ Links ]
93. Ellis MJ. Neoadjuvant endocrine therapy for breast cancer: medical perspectives. Clin Cancer Res 2001; 7: 4388s-91s discussion 4411s-2s. [ Links ]
94. Sánchez R, Duarte C, Perry F, et al. Open-study evaluation of neoadjuvant hormonal therapy in premenopausal patients with advanced breast cancer. Proc ASCO 2001; 21 abst 2034. [ Links ]
95. Semiglazov VF, Semiglazov V, Ivanov V, et al. The relative efficacy of neoadjuvant endocrine therapy vs chemotherapy in postmenopausal women with ER- positive breast cancer. Proc ASCO 2004; 23; 7 abst 519. [ Links ]
96. Buzdar AU, Valero V, Theriault RL, et al. Pathological complete response to chemotherapy is related to hormone receptor status. Breast Can Res Treat 2003; (suppl 1): S69. Abst 302. [ Links ]
97. Early Breast Cancer Trialists «Collaborative Group. tamoxifen for early breast cancer: an overview of the randomized trials. Early Breast Cancer Trialists» Collaborative Group. Lancet 1998; 341: 1451-1467. [ Links ]
98. Fisher B, Costantino JP, Wickerham DL, et al. tamoxifen for prevention of breast cancer: report of the National Surgical Adjuvant Breast and Bowel Project P-1 Study. J Natl Cancer Inst 1998; 90: 1371-1388. [ Links ]
99. Commings SR, Eckert S, Krueger KA, et al. The effect of raloxifene on risk of breast cancer in postmenopausal women: results from the MORE randomized trial. Multiple outcomes of raloxifene evaluation. JAMA 1999; 281: 2189-2197. [ Links ]
100. Veronesi U, Maisonneuve P, Costa A, et al. Prevention of breast cancer with tamoxifen: preliminary findings from the Italian randomized trial among hysterectomized women. Italian Tamoxifen Prevention Study. Lancet 1998; 352: 93-97. [ Links ]
101. Powles T, Eeles R, Ashley S, et al. Interim analysis of the incidence of breast Cancer in the Royal Marsden Hospital tamoxifen randomized chemoprevention trial. Lancet 1998; 352: 98-101. [ Links ]
102. Cuzick J, Forbes J, Edwards R, et al. First results from the International Breast Cancer Intervention Study (IBIS 1): a randomized prevention trial. Lancet 2002; 360: 817-824. [ Links ]
103. Chlebowski RT, Collyar DE, Somerfield MR, Pfister DG. American Society of Clinical Oncology Technology assessment on breast cancer risk reduction strategies: tamoxifen and raloxifene. J Clin Oncol 1999; 17: 1939-1955. [ Links ]
104. King MC, Wieand S, Hale K, et al. Tamoxifen and breast cancer and incidence among women with inherited mutations in BRCA 1 and BRCA 2: National Surgical Adyuvant Breast and Bowel Project (NSABP - P 1) Breast Cancer Prevention Trial. JAMA 2001; 286: 2251-2256. [ Links ]
105. Chlebowski RT, Col N, Winer EP, et al. American Society of Clinical Oncology technology assessment of pharmacologic intervention for breast cancer risk reduction including tamoxifen, raloxifene, and aromatase inhibition. J Clin Oncol 2002; 20: 3328-3343. [ Links ]
106. Salith AK, Fentiman IS. Breast cancer prevention: present and future. Cancer Treat Rev 2001; 27: 261-273. [ Links ]
107. Schrag D, Kuntz KM, Garber JE, Weeks JC. Decision analysis- effects of prophylactic mastectomy and oophorectomy on life expectancy among women with BRCA 1 or BRCA 2 mutations «comment» «erratum appears in N England J Med 1997; 337: 434». N Engl J Med 1997; 336: 1465-1471. [ Links ]
108. Kauff ND, Satagopan JM, Robson ME, et al. Risk-reducing salpingo-oophorectomy in women with a BRCA 1 or BRCA 2 mutation. N Engl J Med 2002; 346: 1609-1615. [ Links ]
109. The ATAC Trialists Group. Arimidex taoic. Anastrozole along or in combination with tamoxifen vs tamoxifen along for adjuvant treatment of postmenopausal women with early breast cancer: first results of the ATAC randomised trial. Lancet 2002; 359: 2131-2139. [ Links ]
110. Paul E. Goss and Katrin Strasser. Tamoxifen resistant and refractary breast cancer. The value of aromatase inhibitors. Drugs 2002: 62 (6): 957-966. [ Links ]
111. Vogel Charles. Update on the current use of hormonals as therapy in advanced breast cancer. Anticancer drugs. 14: 265-273. 2003. Lippincott Williams & Wilkins. [ Links ]
112. Vogel UG. Breast cancer prevention: a review of current evidence. Cancer J Clin 2000; 50: 156-170. [ Links ]
113. Ellis MJ, Coop A, Singh B, et al. Letrozole is more effective neoadjuvant endocrine therapy than tamoxifen for ErbB-1 or Erb-2 positive, estrogen receptor-positive primary breast cancer: evidence form a phase III randomized trial. J. Clin Oncol 2001; 19: 3808-3816. [ Links ]
114. Pritchard K. Use of ErbB-2 to select endocrine therapy for breast cancer: will it play in Peoria? J Clin Oncol 2001; 19: 3795-3797. [ Links ]
115. Dixon JM, Renshaw L, et al. The effects of neoadjuvant anastrozole (arimidex) on tumor volume in postmenopausal women with breast cancer. Res 2000; 6: 2229-2235. [ Links ]
116. Dixon JM, Anderson T, et al. Phase IIb study of neoadjuvant exemestane (EXE) in locally advanced breast cancer. Proc Am Soc Clin Oncol 2001; 20: 406 (abst 1908). [ Links ]
117. The ATAC trialist group. Beneficial side- effect profile of anastrozole compared with tamoxifen confirmed by additional 7 months of exposure data: a safety update from the arimidex, tamoxifen, alone or in combination (ATAC) trial. Proc San Antonio Breast Cancer Symp 2002. [ Links ]
118. Mila Santos A, Milla L, Portella J, et al. The ATAC (arimidex, tamoxifen alone or in combination) trial in postmenopausal women with early breast cancer-update efficacy results based on a median follow up of 47 months. Proc. San Antonio breast cancer symp 2002. [ Links ]
119. Dirix L, Piccart MJ, Lohrisch C, et al. Efficacy of and tolerance to examenstane (e) versus tamoxifen (T) in 1st line hormone therapy (HT) of postmenopausal metastasic breast cancer (MBC) patients: European Organization for the Research ant treatment on cancer (EORTC Breast Group) phase II trial with pharmacia and Upjohn. Proc Am Soc Clin Oncol 2001; 21: 29a. [ Links ]
120. Robertson J, Buzdar A, Nabholtz J, et al. Anastrozole versus tamoxifen as first line therapy for advanced breast cancer in postmenopausal women-prospective combined analysis from two international trials. Eur J Cancer 2000; 36: S88. [ Links ]
121. Nabholtz JM, Buzdar, et al. Anastrozole is superior to tamoxifen as first line therapy for advanced breast cancer in postmenopausal women: results of North America multicenter randomized trial. J Clin Oncol 2000; 18: 3758-3767. [ Links ]
122. Aron Goldhrish, William C, et al. Meeting Higlights: Update international expert consensus on the primary therapy of early breast cancer. J Clin Oncol 21: 3357-3365 2003 by ASCO. [ Links ]
123. Harper Wyne C, Ross G, Sacks N, et al. Effects of the aromatase inhibitor letrozole in healthy postmenopausal women: rationale for prevention. Proc Am Soc Clin Oncol 2001; 20: 3356 (abstr 3091). [ Links ]
124. Ellis MJ, Coop A, et al. Letrozole is more effective neoadjuvant endocrine therapy than tamoxifen for ErbB-1 and or ERbB-2 positive, estrogen receptor positive primary breast cancer: evidence from a phase III randomized trial. J Clin Oncol 2001; 19: 3808-3816. [ Links ]
125. Wright C, Nicholson S, et al. Relationship between c-erbB-2 protein product expression and response to endocrine therapy in advanced breast cancer. Br J Cancer 1992; 65: 118-121. [ Links ]
126. Winer E, Hudis C, Burstein H, Chlebowski R, Ingle J, Edge S. American Society of Clinical Oncology technology assessment on the use of aromatase inhibitors as adjuvant therapy for women with hormone receptor-positive breast cancer: status report 2002. J Clin Oncol 2002; 20: 3317-3327. [ Links ]
127. Pietras RJ, et al. Oncogene 1995; 10: 2435-2446. [ Links ]
128. Charles A, Coltman MD. Phase II randomized study of celecoxib in premenopausal women at high risk for developing breast cancer. San Antonio Cancer Institute. [ Links ]
129. Sauter, Edwuard R. Celecoxib in women at increased breast cancer Risk. Missouri Univ. Columbia. [ Links ]
130. San Diego, San Francisco, Los Angeles, Miami: Celecoxib in treating women with metastasic or recurrent breast cancer. At Acurian. [ Links ]
131. Mezquita, C. (2001) Antiangiogénesis, en proliferación celular y cáncer 2000. Real Academia de Farmacia y fundación Científica de la AECC, Madrid. [ Links ]
132. Reynolds LE, Wyder L, Lively JC, Taverna D, Robinson SD, Huang, et al. Enhanced pathological angiogenesis in mice lacking beta 3 integrin or beta 3 and beta5 integrins. Nat Med 2002; 8: 27-37. [ Links ]
133. Baselga J, Rischin D, et al. Phase I Pharmacokinetic and pharmacodynamic Trial of ZD1839 (Iressa) a selective oral epidermal growth factor receptor tyrosine kinase inhibitor, in patients with five selected solid tumor types (submitted). [ Links ]
134. Hidalgo, N, Siu LL, Nemunaitis, et al. Phase I and pharmacologic study of OSI-774 an epidermal growth factor receptor tyrosine kinase inhibitor, in patients with advanced solid malignancies. J Clin Oncol 2001; 19 (13): 3267-3279. [ Links ]
135. Adams J, Palombella V, et al. Proteasome inhibition: a new strategy in cancer treatment. Invest New drugs 2000; 18: 109-121. [ Links ]
136. Robledo JF, Caicedo JJ, DE Antonio R. Análisis de sobrevida en una cohorte de 1.328 pacientes. Rev Colomb de Cir 2005; 20: 4-20. [ Links ]
137. Ramírez G. Cáncer mamario, manejo hormonal. Rev Colomb Cancer 39-53. [ Links ]
138. Patiño JF. Lecciones de cirugía. Capítulo 7-6, 2000; 375-402. [ Links ]
139. Abaúnza H, Castro C. Cancer mamario. Segunda edición. Cap 14, 1997. [ Links ]
140. Vogel VG, et al. Effects of tamoxifen vs raloxifene on the risk of developing invasive breast cancer and other disease outcomes. The NSABP Study of tamoxifen and raloxifene (STAR) P-2 Trial. JAMA 2006; 295: 2727-2741. [ Links ]
141. Bevilacqua G, et al. Breast Cancer Res Treat 2001; 69: 226. [ Links ] Abstract 139.
142. Goldhirsch A, et al. Meeting highlights: international expert consensus on the primary therapy of early breast cancer. Sta Gallen Consensus. Annals of Oncol; Sept 7, 2005: 1-15. [ Links ]
143. Coombes, et al. ASCO 2006 proceedings. [ Links ]
144. Fallowfield, et al. Quality of life in IES subprotocl. J Clin Oncol 2006; 24: 910-917. [ Links ]
145. Winner EP, et al. ASCO technology assessment en the use of aromatase inhibitors as adjuvant therapy for post menopausal women with hormone receptor-positive breast cancer. Status report 2004. JCO Jan 2005. [ Links ]














