Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Revista Colombiana de Cirugía
Print version ISSN 2011-7582On-line version ISSN 2619-6107
rev. colomb. cir. vol.23 no.2 Bogotá Apr./June 2008
(1) Grupo de gastrohepatología, Universidad de Antioquia, Medellín, Colombia.
(2) Unidad de Cirugía Hepatobiliar y Pancreática, Programa de Trasplante Hepático. Universidad de Antioquia-Hospital Pablo Tobón Uribe, Medellín, Colombia.
(3) Epidemiólogo, Hospital Pablo Tobón Uribe, Universidad de Antioquia, Medellín, Colombia.
Correspondencia: Sergio Hoyos, MD. Correo electrónico: shoyos@hptu.org.co. Medellín, Colombia.
Fecha de recibo: 30 de octubre de 2006. Fecha de aprobación: 7 de abril de 2008.
Resumen
Introducción: el número de hepatectomías realizadas en el mundo se ha venido incrementando desde la década de los setenta, con una disminución notoria en la morbimortalidad. El objetivo del trabajo fue describir los resultados de las resecciones hepáticas mayores en dos hospitales de tercer nivel en Medellín, teniendo en cuenta complicaciones, sangrado y uso de hemoderivados.
Materiales y métodos: con base en la información obtenida de los informes de patología en dos hospitales de tercer nivel de Medellín, el Hospital Universitario San Vicente de Paúl y el Hospital Pablo Tobón Uribe, entre 1998 y 2002 en ambos hospitales (grupo I) y la base de datos prospectiva de la Unidad de Cirugía Hepatobiliar y Pancreática del Hospital Pablo Tobón Uribe de marzo de 2003 a diciembre de 2005 (grupo II), se recolectaron los datos de 40 pacientes sometidos a hepatectomías mayores.
Resultados: se practicaron 19 hepatectomías en el grupo I y 21 en el grupo II. Se encontraron diferencias significativas entre los dos grupos en sangrado intraoperatorio: medianas, grupo I, 1.611 y grupo II, 414 (P<0,001); uso de glóbulos rojos: medianas, grupo I de 2 y grupo II de 0 (P=0,002), y tiempo hospitalario: mediana, grupo I de 13 días y grupo II de 6 días (P=0,003).
Discusión: las resecciones hepáticas mayores se han incrementado con la creación de servicios de referencia para la atención de las patologías complejas que requieren este tipo de tratamiento. Esto, a su vez, favorece la mayor experiencia por parte del cirujano y la obtención de mejores resultados en estos procedimientos de alta complejidad.
Palabras clave: hepatectomía, hepatopatías, neoplasias hepáticas, litiasis, conductos biliares intrahepáticos.
Abstract
Introduction. Starting in the seventies, there is an increasing number of hepatectomies performed worldwide, concomitant with diminishing morbidity and mortality rates. The objective of this study was to report the results of hepatic resections, registering complications, operative bleeding, and the use of blood products at two tertiary care level hospitals in Medellín, Colombia.
Materials and methods. Data were collected in 40 patients subjected to major hepatectomy from the records of Hospital Universitario San Vicente de Paúl and Hospital Pablo Tobón Uribe (Group I) covering the period 1998-2000, and the prospective data base of the Hepatobiliary and Pancreatic Surgery Unit data base of Hospital Pablo Tobón Uribe in the period March 2003 through December 2005.
Results. Nineteen hepatectomies were performed in Group I, and 21 in Group II. Significant differences were encountered between the two groups: operative bleeding Group I, 1,611 ml, Group II, 441ml (P<0.001); use of red blood cells: Group I, 2, Group II, 0 (P=0.002); hospital stay: Group I, 13 days, Group II, 6 days (P=003).
Discussion. The number of hepatic resections has risen with the creation of specialized reference units for the management of complex pathological entities that require this treatment modality. This favors the acquisition of greater experience for the surgeon and thus better overall results.
Key words: hepatectomy, liver diseases, liver neoplasms, lithiasis, bile ducts, intrahepatic.
Introducción
La cirugía hepatobiliar y pancreática es una subespecialización de la cirugía general que se viene desarrollando intensamente en los últimos 15 años, que tiene la particularidad de enfrentar un grupo de enfermedades bastante complejas que requieren procedimientos quirúrgicos mayores y que genera una alta tasa de morbilidad, con una mortalidad cada vez menor.
El número de hepatectomías realizadas en el mundo se ha venido incrementando desde la década de los setenta, con una disminución notoria en la morbimortalidad dada por la mejoría en la técnica quirúrgica y en los cuidados perioperatorios. Las resecciones hepáticas se han simplificado con el uso de la técnica de hepatectomías selectivas, que permite el control intrahepático de la tríada portal, como una unidad (1,2).
En nuestro medio, su desarrollo ha sido bastante larvado y no conocemos reportes que muestren resultados de este tipo de procedimientos. Esto es producto de las pocas unidades de cirugía hepatobiliar y pancreática que existen en el país y de la falta de registro de los resultados obtenidos en estas cirugías.
El objetivo del presente trabajo fue describir las indicaciones y los resultados de las resecciones hepáticas mayores en dos hospitales de tercer nivel de Medellín, en el período comprendido entre 1998 y 2002, tiempo durante el cual no existía una unidad de cirugía hepatobiliar como tal, y las resecciones las hacían diversos cirujanos y comparar estos resultados con los obtenidos en uno de dichos hospitales desde que existe un servicio formal de cirugía hepatobiliar y pancreática (marzo de 2003).
Materiales y métodos
Se recolectaron de manera retrospectiva los datos de los pacientes sometidos a una hepatectomía mayor, definida como la resección de dos o más segmentos hepáticos, basados en los informes del Departamento de Patología del Hospital San Vicente de Paúl y del Hospital Pablo Tobón Uribe de Medellín en el período comprendido entre 1998 y 2002 que, para efectos del análisis, fue definido como el grupo I. Estos datos se compararon con los obtenidos de las resecciones hepáticas mayores del Servicio de Cirugía Hepatobiliar y Pancreática del Hospital Pablo Tobón Uribe, información que se obtuvo de la base de datos prospectiva que se lleva desde marzo de 2003 hasta diciembre de 2005, y que fue definido como el grupo II.
Se analizaron diferentes variables, a saber: edad, sexo, indicación de la cirugía, institución donde se realizó el procedimiento, número de cirujanos que practicaron los procedimientos, sangrado operatorio, uso de glóbulos rojos, tiempo quirúrgico, tiempo en la unidad de cuidados intensivos, morbilidad y mortalidad. Para la comparación entre grupos se empleó la prueba t de Student para las variables cuantitativas con distribución normal, la U de Mann-Whitney para las que no tuvieron esta distribución y la prueba de ji al cuadrado o el test exacto de Fischer para las variables cualitativas.
Resultados
La indicación de cirugía fue similar en ambos grupos; la causa más frecuente fue la hepatolitiasis y el hepatocarcinoma en una tercera parte de los pacientes, seguido de las metástasis hepáticas en una quinta parte (tabla 1).

El grupo I comprendió 19 procedimientos en 5 años (3,8 por año), realizados por 5 cirujanos (2,7 por cirujano). El grupo II comprendió 21 procedimientos en dos años y medio (8,4 por año), todos realizados por el mismo cirujano.
Se sometieron 40 pacientes a una hepatectomía mayor; las resecciones se practicaron en 16 hombres (40%) y 24 mujeres (60%), con una edad promedio de 47,6 años (rango: 2 a 72 años). En el grupo I la edad promedio fue de 41,9 años y en el grupo II de 52,8 años. En ambos grupos fue más frecuente la presencia de mujeres y el porcentaje de lesiones malignas fue de 52% en el grupo I y de 66% en el grupo II.
Se encontraron diferencias estadísticamente significativas a favor del grupo II en las siguientes variables: sangrado intraoperatorio, uso de glóbulos rojos, tiempo hospitalario y filtración biliar (tabla 2). Vale la pena resaltar que en el grupo II sólo se transfundió el 24% de los pacientes y en 76% de los casos no se usaron glóbulos rojos. Los tiempos quirúrgicos fueron similares en ambos grupos, 233 minutos en el grupo I y 204 minutos en el grupo II.
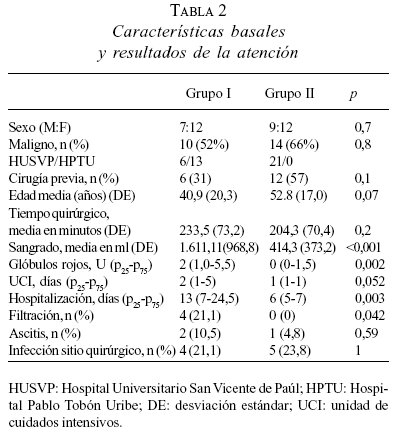
No hubo diferencias entre ambos grupos en complicaciones tales como infección postoperatoria, ascitis o encefalopatía. La morbilidad para el grupo I fue de 52,5%, dada principalmente por infección, ascitis y filtración biliar; para el grupo II fue de 28,6%, dada por infección y ascitis, no hubo filtraciones biliares en este grupo. No hubo mortalidad en ninguno de los grupos durante el período del estudio.
Discusión
Las resecciones hepáticas mayores son cada vez más frecuentes y seguras por la mejoría en la técnica quirúrgica, los cuidados perioperatorios y el conocimiento más profundo de la anatomía hepática y de la fisiopatología de las enfermedades que lo afectan.
Los principales riesgos de las resecciones hepáticas son el sangrado intraoperatorio y postoperatorio, y la lesión de la vía biliar. El sangrado puede ser de las estructuras vasculares mayores relacionadas con la anatomía del hígado (vena porta, arteria hepática, vena cava) o del lecho hepático cruento. En los centros de referencia se reportan pérdidas sanguíneas entre 700 y 1.200 ml durante una hepatectomía mayor, con una morbilidad de 23 a 46% y mortalidad menor de 4% (3-6).
El mayor conocimiento de la anatomía hepática ha tenido muchos beneficios, ya que es más fácil controlar el sangrado si se tiene control de las unidades vasculares de modo independiente; asimismo, hay menos posibilidades de dejar tejido hepático desvascularizado susceptible de infección y menor riesgo de fístulas o estenosis biliares (7,8).
La mortalidad de las resecciones hepáticas en pacientes sin cirrosis es menor del 5% en los centros de referencia pero la morbilidad continúa estando entre 20 y 40% y es, principalmente, por infecciones pulmonares, complicaciones tromboembólicas e infecciones de la herida quirúrgica (5).
Sólo conocemos un reporte nacional sobre resecciones hepáticas del Instituto Nacional de Cancerología, con 5 resecciones hepáticas en pacientes con hepatocarcinoma, con mortalidad de cero, sin mencionar en dicho trabajo la morbilidad (9). La literatura mundial establece cifras de morbilidad entre 23 y 46% y mortalidad menor del 5% en los centros de referencia. Las complicaciones que se reportan en dichos centros son, en orden de frecuencia: infecciones (25%), insuficiencia hepática (7%), fístulas biliares (7%), hemorragias intraabdominales (7%) y derrames pleurales (5%) (1-3).
Las conclusiones que podemos obtener del presente trabajo es que, comparativamente con la literatura mundial, son pocas las hepatectomías que se realizan en nuestro medio, aunque es definitivo el crecimiento de este tipo de procedimientos con la creación de una unidad multidisciplinaria para su desarrollo, se pasó de 3,8 a 8,4 cirugías por año.
La morbilidad en el grupo I del 52,5% fue un poco mayor que la reportada en la literatura, mientras que para el grupo II estuvo acorde con dichos reportes (28,6%).
El presente trabajo muestra mejores resultados en las resecciones hepáticas mayores en nuestro medio, cuando se hacen por grupos de referencia, que involucra no sólo a cirujanos sino a hepatólogos, intensivistas y radiólogos dedicados a este campo.
Referencias
1. Cunningham JD, Fong Y, Shriver C, Meléndez J, Marx WL, Blumgart LH. One hundred consecutive hepatic resections: blood loss, transfusion, and operative technique. Arch Surg. 1994;129:1050-6. [ Links ]
2. Rees M, Plant G, Wells J, Bygrave S. One hundred and fifty hepatic resections: evolution of technique towards bloodless surgery. Br J Surg. 1996;83:1526-9. [ Links ]
3. Fuster J, García-Valdecasas JC, Grande L, Tabet J, Bruix J, Anglada T, Taurá P, Lacy AM, González X, Vilana R, Bru C, Solé M, Visa J. Hepatocellular carcinoma and cirrhosis: results of surgical treatment in a European series. Ann Surg. 1996;223:297-302. [ Links ]
4. Torzilli G, Makuuchi M, Inoue K, Takayama T, Sakamoto Y, Sugawara Y, Kubota K, Zucchi A. No-mortality liver resection for hepatocellular carcinoma in cirrhotic and noncirrhotic patients: is there a way? A prospective analysis of our approach. Arch Surg. 1999;134:984-92. [ Links ]
5. Fan ST, Lo CM, Liu CL, Lam CM, Yuen WK, Yeung C, Wong. J. Hepatectomy for hepatocellular carcinoma: toward zero hospital deaths. Ann Surg. 1999;229:322-30. [ Links ]
6. Takayama T, Makuuchi M, Kubota K, Harihara Y, Hui AM, Sano K, Ijichi M, Hasegawa K. Randomized comparison of ultrasonic vs. clamp transection of the liver. Arch Surg. 2001;136:922-8. [ Links ]
7. Bismuth H, Majno P. Hepatobiliary surgery. J Hepatol 2000;32(Suppl.1):208-24. [ Links ]
8. Scheele J, Stangl R. Segment orientated anatomical resections. En: Blumgart LH, editor. Surgery of the liver and biliary tract. Second edition. Edinburgh: Churchill-Livingstone; 1994. p. 1557-78. [ Links ]
9. Argüello P, Albis R, Escovar J, Muñoz A, Gaitán J, Rey M, Villamizar J, Oliveros R. Hepatocarcinoma: patología maligna de mal pronóstico. Rev Colomb Gastroenterol. 2003;18:153-7. [ Links ]














