Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Revista Colombiana de Cirugía
Print version ISSN 2011-7582On-line version ISSN 2619-6107
rev. colomb. cir. vol.25 no.3 Bogotá July/Sept. 2010
Cirujano general, Ascofame; docente, Morfología II, Facultad de Medicina, Universidad de Manizales, Manizales, Colombia.
Correspondencia: Hernando Alberto Albornoz, MD, Manizales, Colombia. Correo electrónico: bettygonce@gmail.com
Fecha de recibo: 26 de febrero de 2010. Fecha de aprobación: 30 de julio de 2010.
Resumen
Estudio descriptivo, analítico, y comparativo, realizado en cadáveres de embriones, fetos y adultos del género masculino, pertenecientes al laboratorio de Anatomía de la Facultad de Medicina. Transcribir los hallazgos embriológicos del descenso testicular normal y darnos cuenta que la gónada masculina fue el asiento de la mayoría de las patologías encontradas en nuestros pacientes y resueltas felizmente por los procedimientos quirúrgicos y médicos correspondientes, que he considerado complemento del estudio primario de las disecciones anatómicas.
Ojala, este trabajo el primero de su género en este medio, permita que nuestra Facultad sea conocida fuera del contexto regional.
Palabras clave: embriología; anatomía e histología; patología quirúrgica; conducto inguinal.
Abstract
A descriptive, analytical, and comparative study performed on cadavers of fetuses and adults of the male gender in the Anatomy Laboratory of the Medical School. We inform the embryological findings related with the normal testicular descent and highlight the fact that most pathological entities found in these patients originate in the male gonad, and that they were successfully resolved by means of surgical and medical treatment modalities, considering that this constitutes a complement of the primary study derived from anatomical dissection.
We expect that this work, the fist of its kind in our region, will allow a better recognition of our Faculty of Medicine outside its original context.
Key words: embryology; anatomy & histology; pathology, surgical; inguinal canal.
Introducción
Se presenta un estudio descriptivo, analítico y comparativo, en el que se hizo la disección de cadáveres de embriones, de fetos y de adultos, todos hombres, en el Laboratorio de Anatomía Humana de la Facultad de Medicina de la Universidad de Manizales; por otro lado, se analizaron las historias clínicas de algunos pacientes con alteraciones inguino-escrotales. Se tomaron fotos de las disecciones y de las zonas comprometidas de los casos clínicos descritos con las enfermedades estudiadas, que amplían la veracidad del estudio.
También se revisó la literatura pertinente y se consultó la situación actual en trabajos similares, entre ellos de los siguientes:
1) Facultad de Medicina de la Universidad Católica Argentina. Enseñanza de morfología sin cadáveres. Tema de controversia. Disponible en: http://www.eLiceo.com;
2) Anatomía, Pontificia Universidad Javeriana. Disponible en: http://med.javeriana.edu.co/ morfología/ y
3) de la Facultad de Medicina en donde hice mi medicina general, http://www.facultadsalud. unicauca.edu.co.
Los programas de morfología son prácticamente idénticos y su evolución es similar, aunque hay tendencia hacia las animaciones computacionales que es un aporte práctico y teórico en los temas de morfología. Me alegra sí, ver que las investigaciones de las variantes normales de las diversas estructuras, donde modestamente pude participar con algo, siguen adelante. La llegada de los modelos anatómicos es un aporte significativo, pero sin la pretensión de abolir los cadáveres.
El objetivo principal de este trabajo fue transcribir los hallazgos sobre la embriología del descenso testicular normal, complementados con el papel preponderante que juegan las disecciones de cadáveres de embriones, fetos y adultos de sexo masculino.
Al lado de esto se redactaron cortas historias clínicas y procedimientos quirúrgicos de las afecciones de las regiones inguinal y escrotal.
El estudio, el primero de este género en la Facultad, tuvo como centro el Laboratorio de Anatomía Humana y varios escenarios quirúrgicos, que nos permitieron concluir con satisfacción la utilidad de la investigación.
El estudio, como se ha mencionado reiteradamente, buscó confirmar las teorías de los pioneros anatomistas, cirujanos y embriólogos, y con ellas, identificar el conducto peritoneo-vaginal y, tras él, el descenso de las gónadas hasta el área inguinal. Por otro lado, se buscó confirmar a ciencia cierta, cuántos y cuáles son los planos que forman el área del conducto inguinal, los del escroto y los del cordón espermático.
Al mismo tiempo, se pretende mostrar todas y cada una de las enfermedades confinadas a dichos sitios, a diversas edades y con mayor o menor compromiso de la salud en general.
Finalmente, pienso que, con unos buenos programas de medicina preventiva, podríamos diagnosticarlos, abordarlos y manejarlos precozmente.
No obstante, si se presentan los cuadros clínicos, debemos afrontarlos con la mejor disposición posible y con óptimas técnicas quirúrgicas.
Descenso testicular
Desde la fecundación hasta los 40 días de la fecundación, el desarrollo de los sexos es idéntico (sexo cromosómico), y durante este período aparecen el tubérculo genital y las protuberancias genitales. El primero dará origen al pene. La gónada indiferenciada aparece a la semana 5 o 6, y hacia la 7, asume las características de testículo, el cual incrementará su tamaño. Las características del sexo dependen de su presencia y de la acción de sus hormonas (1).
El descenso testicular se hace en dos etapas: una transabdominal, desde el área renal al anillo inguinal interno bajo los estímulos hormonales, y luego transinguinal, bajo la influencia del neurotransmisor que genera el nervio génito-femoral, el cual provoca contracciones rítmicas del gubernaculum testis o del músculo cremáster, haciéndolo descender a través del conducto inguinal al escroto, donde llega hacia el octavo mes. En esta etapa estarían involucrados los factores mecánico y hormonal. Hay que recordar que el conducto inguinal es una evaginación de la pared abdominal que se forma cuando el proceso vaginal crece hacia abajo (figura 1, 2 y 3) (2).
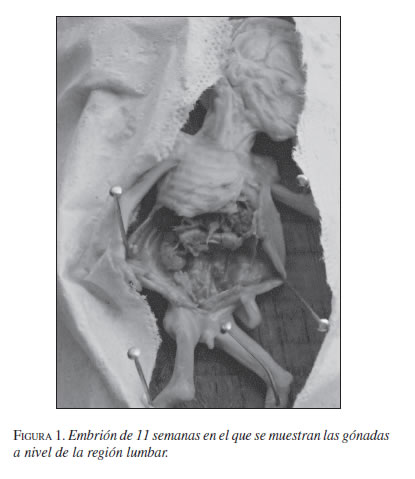
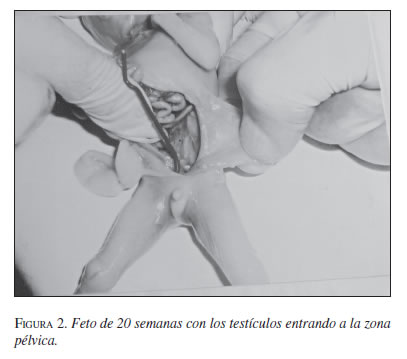
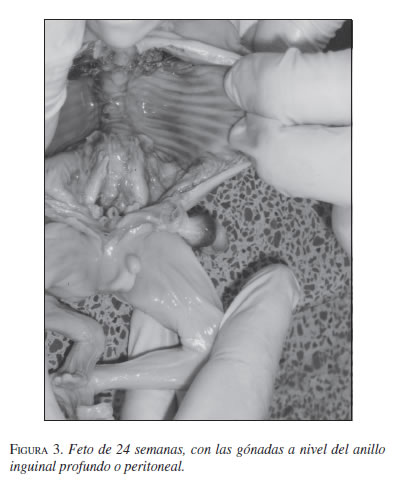
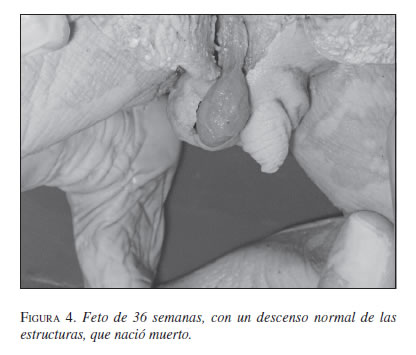
Hacia el octavo mes, los conductos de Wolf comienzan a diferenciarse y aparecen el epidídimo, los vasos deferentes, las vesículas seminales y los conductos eyaculadores. Los conductos de Müller comienzan a desaparecer. El gubernaculum testis es un tejido mesenquimatoso que se cree deriva de células contenidas en las estructuras inguinales y que entra en contacto con la albugínea testicular, lo cual hace que su presencia sea indispensable. El gubernaculum crearía una dilatación en el conducto inguinal. El descenso por el conducto sería una interacción entre la presión abdominal y el proceso vaginal presente en la inducción androgénica, como factor de propulsión del gubernaculum (figura 4).
El cremáster, un músculo estriado que tiene la propiedad única de contraerse con el aumento de la temperatura, se desarrolla dentro del conducto inguinal. Esto apoya el rol regulador de flujo y temperatura que tiene el cremáster. Tanto la hipertermia como la hipotermia tienen un efecto deletéreo sobre la espermatogénesis; si se incrementa la temperatura, aumenta el metabolismo basal, exigiendo más oxígeno en los tejidos, y el músculo se contrae. Algunas publicaciones refieren que con el frío también se contraería, aunque otros autores sostienen que esta función la cumple el músculo dartos (1).
Disecciones
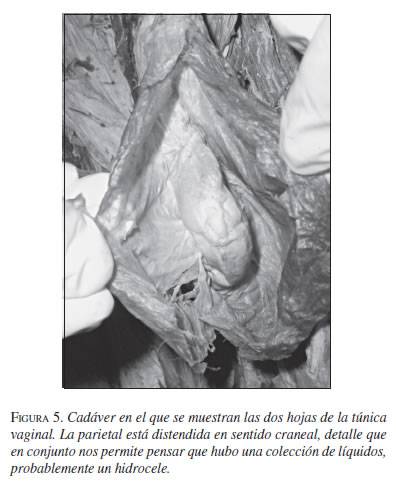
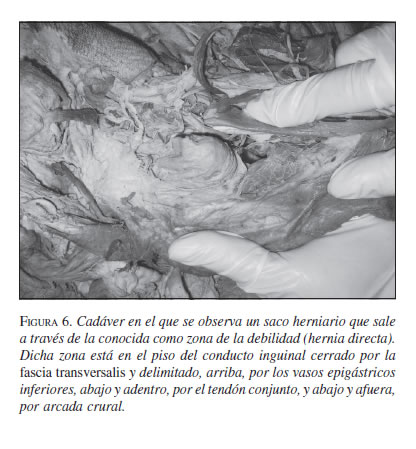


Casos clínicos
Hernias
Una hernia es la protrusión de alguna víscera intraabdominal a través de una zona débil de la pared abdominal, u orificio miopectíneo. Son congénitas o indirectas por persistencia abierta del conducto peritoneo vaginal y las adquiridas se presentan por debilitamiento de la fascia transversalis (3).
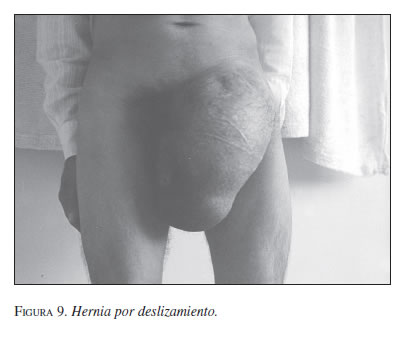
Una variante de éstas es la llamada hernia por deslizamiento, en la cual una víscera –habitualmente el ciego– hace parte del saco herniario.
Para su tratamiento se usa la técnica preperitoneal a cielo abierto.
Aun con el uso de prótesis, la recurrencia se presenta en 0,5% a 2,5% de los casos. La técnica preperitoneal se aplica para todo tipo de hernias inguino-crurales (4). Como alternativa, hoy en día existen los procedimientos cerrados intrabdominales controlados por video (5).
Existen escuelas que practican tratamientos ambulatorios inmediatos, con buenos resultados y baja morbilidad (6).
Se presenta el caso de un paciente diabético, fumador, con bronquitis crónica y una enorme hernia por deslizamiento. Después de una preparación adecuada, se hizo herniorrafia y postura de una malla preperitoneal (figura 9).
Se presenta el caso de un paciente de 36 años, fumador y sedentario, con dolor y persistencia de masa de pared abdominal, clasificada como hernia directa reproducida (figura 10). Se trató con herniorrafia con malla preperitoneal.

Hidrocele
Es una colección de fluido acuoso dentro de la túnica vaginal que procede del peritoneo. Si la túnica es normal, la colección de líquido forma un hidrocele vaginal, pero si es congénitamente atípica, se forma un hidrocele vagino-peritoneal (7).
Los hidroceles pueden ser congénitos o adquiridos y comunicantes o no comunicantes. Los congénitos se presentan en niños pequeños, asociados con criptorquidia o hernias. Los adquiridos son propios del adulto. Los comunicantes se hacen manifiestos al poner al niño de pie y los no comunicantes se resuelven espontáneamente.
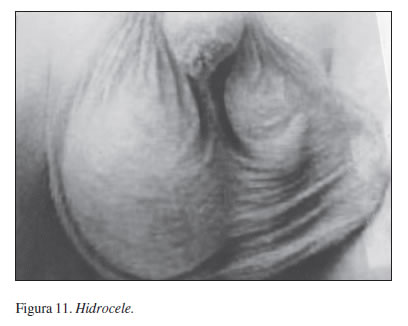
El diagnóstico puede hacerse por simple observación clínica, con ayuda de la transiluminación (figura 11). Si hay dudas, se puede hacer uso de la ecografía (8) o de radiografías después de inyectar aire o medio de contraste yodado en el hidrocele.
Para su tratamiento, se puede practicar una punción si no se puede operar. La cirugía para corregirla es la hidrocelectomía. Una alternativa es la escleroterapia con fenol en el hidrocele, la cual ha mostrado ser tan eficaz como la cirugía, aunque con menos morbilidad (9). Hay escuelas que utilizan programas de cirugía mayor ambulatoria (10).
Se presenta el caso de un paciente de 22 años de edad que presenta una masa inguinal irreducible y dolorosa, con transiluminación positiva en cuarto oscuro. Se practicó una cirugía con apertura trasversal del escroto, disección de planos, resección de bordes vaginales engrosados, eversión y sutura con puntos absorbibles. Se observó durante 24 horas y se dio salida.
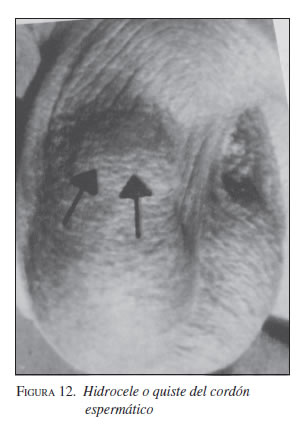
Hidrocele o quiste del cordón espermático
Corresponde a una colección de líquido atrapado entre el orificio inguinal y la entrada al escroto. Es una condición poco frecuente, que se presenta como una masa indolora, no reducible, de consistencia renitente y, habitualmente, con transiluminación positiva.
Se trata en forma expectante y sólo se opera en niños mayores de un año. Cuando hay duda sobre el diagnóstico, se hace una ecografía (8). Se debe descartar un hidrocele del testículo. En el adulto es eventual la cirugía, que se reduce a los casos de persistencia del dolor o aumento de su tamaño.
Se presenta el caso de un paciente de 60 años de edad, que consultó por una masa dentro del escroto y a lo largo del cordón espermático con 10 meses de evolución, que le producía molestias con el roce (figura 12). Sus condiciones eran satisfactorias y se ordenó tratamiento con analgésicos y controles en varios de los cuales se observó disminución del tamaño de la masa.
Síndrome testicular agudo
Torsión testicular
Aunque puede presentarse desde las 28 semanas de gestación, es poco frecuente en el período neonatal; su aparición es más usual a los 20 años de edad (11). Puede ser extravaginal o intravaginal. La torsión extravaginal se produce antes de que el cordón entre en la túnica vaginal; es propia del neonato e, incluso, se presenta intrauterinamente, antes del parto (12). En la torsión intravaginal, el testículo es el que se tuerce y se presenta especialmente entre los 8 y los 20 años de edad. Puede aparecer espontáneamente o asociarse con traumas, frío, estímulos sexuales o alteraciones congénitas de fijación del testículo a la túnica vaginal del escroto (12).
La lesión bilateral es un evento que, no obstante ser raro e infortunado, existe; por ello, el equipo médico debe preocuparse del testículo aparentemente no afectado (13).
El diagnóstico se hace con los hallazgos clínicos y mediante la ecografía Doppler, que es la prueba de elección pues muestra el estado de la circulación dentro del testículo (7,14).
Para su tratamiento, se debe corregir la rotación hacia fuera del eje y hacer la fijación antes de seis horas, período en el cual hay una recuperación del 100% (15). Al operar se abre la túnica albugínea y si sale sangre, se debe esperar; luego se ponen paños tibios; si no hay cambios en la apariencia del testículo o si la incisión no sangra, se practica una orquiectomía (3).
Se presenta el caso de un paciente de 43 años de edad, con evolución de 24 horas después de una relación sexual (figura 13). Llegó en choque, con edema y equimosis escrotal. Se inició tratamiento que mejoró su condición hemodinámica, pero no así el dolor escrotal. Se iniciaron antibióticos y se pidieron exámenes. La ecografía Doppler mostró ausencia de circulación testicular.
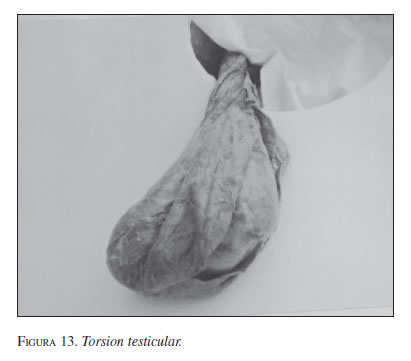
En la cirugía, se corrigió la torsión del cordón que era de 180 grados a nivel del anillo inguinal superficial. Se aplicaron fomentos calientes y se esperó 30 minutos. El testículo y todas las estructuras estaban necróticos. Se procedió a la orquiectomía y fijación del testículo del otro lado. El diagnóstico de anatomopatología reveló necrosis. La evolución fue aceptable y cinco días más tarde fue dado de alta.
Orquiepididimitis
Es un proceso que puede aparecer como complicación de infección vesical, gonorrea, uretritis no específica, cirugía de próstata o cateterismo uretral. A veces es un proceso limitado al epidídimo que se extiende al testículo y habitualmente es unilateral. Es más frecuente en menores de 5 años y mayores de 10 como consecuencia de la parotiditis, pero puede aparecer en cualquier momento de la vida.
Sus manifestaciones clínicas son dolor intenso, tumefacción escrotal e hinchazón de la piel, fiebre, escalofríos, náuseas y vómitos. La transiluminación es negativa. La sintomatología es similar a la de la torsión testicular, por lo que siempre hay que pensar en este proceso en el diagnóstico diferencial del escroto agudo. La ecografía Doppler a color es útil (4), muestra el espesor de las túnicas testiculares y el epidídimo grueso.
El tratamiento consiste en reposo en cama y elevación del escroto, lo que debe calmar el dolor, aun sin analgésicos ni antibióticos (3). Si se presentan complicaciones como los abscesos, se debe hacer ecografía que puede mostrar destrucción de las estructuras que lleva a orquiectomía.
Se presenta el caso de un campesino de 45 años de edad, quien había sido sometido a prostatectomía por un adenoma obstructivo (figura 14). Era fumador y diabético. Consultó por fiebre, escalofríos, malestar general, taquicardia y edema doloroso del escroto. Como antecedentes refirió gonorreas a repetición. La ecografía mostró edema y alteración de la apariencia normal del epidídimo y su testículo.

Se hospitalizó y recibió con antibioterapia doble, analgésicos y líquidos intravenosos. Al segundo día, hubo desmejoramiento general e incremento del tamaño del escroto. Se llevó a cirugía y se encontró pus dentro del escroto y una masa pustulosa que involucraba el epidídimo y el testículo. Se resecaron estas dos estructuras, y se hicieron lavados y drenaje. La evolución fue lenta, pero favorable.
Trauma escrotal
El trauma puede ser penetrante o cerrado. El penetrante, ya sea por arma de fuego o corto-punzante, requiere un estudio radiológico complementario urgente (16) o puede tener indicación quirúrgica, para su evaluación y tratamiento.
El trauma cerrado se presenta por golpes directos, caídas a horcajadas o caídas de alturas. Se acompaña de hematomas, equimosis y, por su situación anatómica, se puede relacionar con alteraciones de las vías urinarias. Puede requerir tratamiento quirúrgico, pero generalmente, es posible estadificarlos con estudios radiológicos.
Los exámenes utilizados son, tomografía axial computadorizada, pielografía, ureteropielografía retrógrada, arteriografía, uretrografía, cistografía y ecografía escrotal (17).
Si hay compromiso testicular por trauma cerrado, el diagnóstico se dificulta por el gran hematoma. Es definitivo ver si la túnica albugínea está comprometida y para ello se hace una ecografía.
Si no hay rotura, el tratamiento consiste en reposo, suspensión testicular, analgésicos y antiinflamatorios. Si hay ruptura, se debe someter a cirugía. Si hay avulsión escrotal y lo demás está sano, se desbrida. Los testículos se protegen entre los tejidos subcutáneos del muslo y, tardíamente, se reconstruye con injertos.
Se presenta el caso de un hombre de 47 años, campesino, quien había sido operado años antes por apendicitis y tenía material de osteosíntesis por una fractura tibial antigua. Ingresó en estado de choque. Se manejó su estado general y se encontró un hematoma escrotal extendido a otras regiones vecinas, causado por la coz de una mula (figura 15). Una vez estabilizado, se sometió a uretrocistografía que no reveló ruptura de las vías urinarias. La ecografía escrotal reveló ruptura total del testículo y un hematoma global.
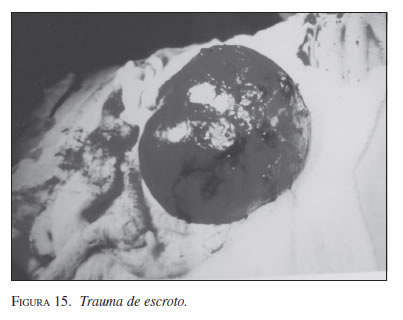
Se inició tratamiento con banda de suspensión escrotal, antibióticos y analgésicos.
Unas horas más tarde presentó desmejoría y fue llevado a cirugía. Se encontró un gran saco hemorrágico y, al abrirlo, se observó desgarro múltiple del testículo. Se extirpó la gónada y el cordón espermático. Se hizo lavado y se dejó drenaje continuo. La evolución fue favorable.
Tumores testiculares
Son raros. Es posible que la incidencia sea mayor a la reportada, debido al fracaso en su diagnóstico. Son más comunes en hombres entre los 20 y 35 años. Su causa se desconoce. Tienen la tasa de curación más alta entre todos los tipos cáncer, por encima de 90%, y es raro que se diseminen. Si lo hacen, con quimioterapia hay curación en la mitad de los casos (18).
Es importante tener en cuenta los antecedentes familiares de cáncer y de criptorquidia. Se pueden relacionar con traumas frecuentes.
Tipos de tumores
Seminomas
Aparecen en 95% de los casos; de ellos, el 75% se encuentran en estadio 1 (19). Se presentan en adultos jóvenes y, junto con los linfomas, son los tumores testiculares primitivos más comunes. Se propagan muy lentamente por vía linfática. Se conocen el clásico, el espermatocítico y el anaplásico (18).
No seminoma
Se componen de células germinales más maduras y se propagan con rapidez. Pueden ser carcinomas embrionarios, teratomas malignos, coriocarcinomas o mixtos. Aparecen entre los 20 y 40 años de edad.
Los tumores que tienen componentes mezclados de seminoma y no seminoma, deben tratarse como los no seminomas.
Se manifiestan clínicamente por aparición de una masa en el testículo, generalmente indolora. A veces, hay aparición repentina de fluido en el escroto. Pueden producir molestias en los pezones y dolor sordo en el bajo vientre.
Cuando hay duda sobre su presencia, se practica un estudio de ecografía. Si se compruebe su presencia, su extensión se determina con estudios radiológicos y tomografía axial computadorizada. También son útiles los marcadores tumorales, AFT (Agglutination Flocculation Test), gonadotropina coriónica y la lacto- deshidrogenasa (LDH). Esta última da una idea sobre la extensión del tumor.
El tratamiento consiste en la orquiectomía por vía inguinal y, en el caso de los teratomas de células maduras, su pronóstico es bueno. En los semínomas, se usa la orquiectomía por vía inguinal y la radioterapia en el retroperitoneo de manera preventiva. Si hay extensión, es útil la quimioterapia más la linfadenectomía retroperitoneal (20).
Se presenta el caso de un paciente de 30 años, con un abultamiento escrotal, quien no consultó antes por temor (figura 16). Se hizo un diagnóstico definitivo de tumor de testículo, sin metástasis según los estudios de tomografía axial, radiografía de tórax y marcadores tumorales. Se sometió a orquiectomía total y necesitó 72 días de hospitalización. Los resultados de anatomopatología revelaron un teratoma de células maduras dentro del testículo.

Seis meses después, su evolución era muy satisfactoria. Se practicaron nuevos estudios de marcadores tumorales y tomografía axial, que resultaron negativos para metástasis.
Se presenta el caso de un paciente de 40 años, con antecedentes de diabetes y enfermedad pulmonar obstructiva crónica. Uno de sus padres tenía antecedente de cáncer. Consultó por una masa escrotal, dura, de varios meses de evolución y dolor sordo en el bajo vientre. Se practicó una ecografía escrotal, que mostró una masa intratesticular. La tomografía axial y la radiografía de tórax no revelaron metástasis. La alfa fetoproteína, la gonadotropina coriónica y LDH, fueron negativas. Se llevó a cirugía y se practicó orquidectomía del lado derecho. El estudio de anatomopatología reveló un seminoma simple limitado al escroto (figura 17).
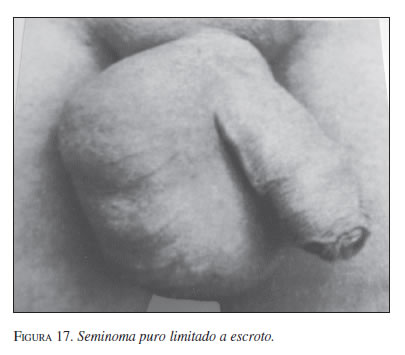
Su evolución fue satisfactoria. Por prevención, se administró radioterapia retroperitoneal. Dos años después de la cirugía, los estudios fueron satisfactorios.
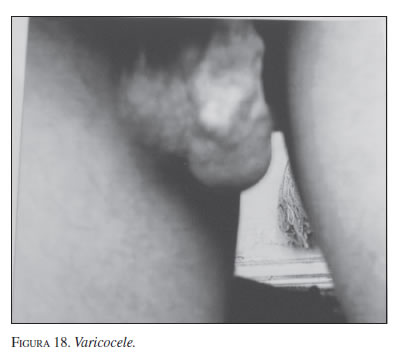
Varicocele
Consiste en la dilatación de las venas a lo largo del cordón espermático. Se produce cuando las válvulas de las venas que hay a lo largo del cordón no impiden el reflujo sanguíneo. Esto hace que la sangre retorne, aparezca hinchazón y se dilaten las venas. Además, se menciona que la desembocadura del plexo pampiniforme en la vena renal a manera de T, hace que el remanso sea mayor (21). Los varicoceles evolucionan lentamente, entre los 15 y los 25 años, y son 70% a 73% más frecuentes del lado izquierdo. La súbita aparición de un varicocele en un hombre mayor puede ser causada por un tumor renal.
Clínicamente, se observan venas agrandadas y retorcidas en el escroto; puede palparse una masa testicular indolora y protuberante dentro del escroto. Debe recordarse que hay varicoceles de presentación subclínica que se diagnostican con ecografía Doppler codificada a color.
Se puede tratar con suspensión escrotal para aliviar el dolor o la molestia. Está indicada la cirugía ambulatoria, en la cual se incide el conducto inguinal y se liga la vena anormal. El paciente debe guardar reposo y colocarse compresas de hielo. Como alternativas están la embolización a través de un catéter con guía radiológica (22) y la varicocelectomía laparoscópica (23).
Se presenta el caso de un estudiante de 17 años quien consultó por sensación de pesantez escrotal del lado izquierdo, que lejos de amainar con el uso de un suspensorio, había aumentado (figura 18). Se sometió a cirugía bajo anestesia raquídea y se hizo una incisión de dos centímetros a nivel del anillo inguinal profundo. Se aisló el nervio genitocrural. Se individualizaron con cuidado las venas anteriores de la arteria espermática, se seccionaron y se ligaron, con lo cual la lesión desapareció automáticamente. Se suturó y dos horas después se dio de alta el paciente.
Referencias
1. Sadler TW. Langman embriología médica. London: Lippincott William & Wilkins; 2010. [ Links ]
2. Rostion CG. Testículo no descendido. Rev Chil Pediatr. 2000;71:3. [ Links ]
3. Borja H, Martínez A. Herniorrafia preperitoneal; técnica de Nyhus. Rev Colomb Cir. 2000;15:33-43. [ Links ]
4. Torregrosa L, Pulido H, Rugeles S, Henao F. Herniorrafia inguinal: diez años de seguimiento. Rev Colomb Cir. 2001;16:197-200. [ Links ]
5. Rodríguez CA. Hernioplastia preperitoneal laparoscópica. Rev Colomb Cir. 1993;8:193-7. [ Links ]
6. Gaster J. Hernia: Tratamiento quirúrgico para de ambulación inmediata. Barcelona: Jims; 1974. p. 23-56. [ Links ]
7. Dogra V, Gottieb R, Oka M, Rubens D. Sonography of the scrotum. Radiology. 2003;227:18-36. [ Links ]
8. Lubinus F, Buitrago C. Lesiones testiculares benignas: hallazgos ecográficos. MedUNAB. 2006;9:120-7. [ Links ]
9. Shan CJ, Lucom Am, Arap S. Comparative study of sclerotherapy and surgical treatment for hydrocele. J Urology. 2003;169:1056-9. [ Links ]
10. Navalon P, Zaragozá C, Ordoño F, Sánchez F, De la Torre L, Escudero JJ, Ramos M. Tratamiento del hidrocele en cirugía mayor ambulatoria. Arc Esp Urol. 2005;58:393-401. [ Links ]
11. Haynes B, Bessen H, Haynes V. The diagnosis of testicular torsion. JAMA. 1983;249:2522-7. [ Links ]
12. Álvarez A, Sandoval C, Zapata M. Torsión testicular in útero. Revista Chilena de Pediatría. 2003;74:517-9. [ Links ]
13. Cuervo JL, Álvarez P, Sancovici M, Ibarra H, Lipzich J, Prudent L . Torsión testicular bilateral, sincrónico en un recién nacido. Caso clínico. Arch Argent Pediatr. 2007;105:241-4. [ Links ]
14. Fernández M, Domínguez C. Utilidad del Doppler color en el escroto agudo de los niños. Cir Pediatr. 1997;10:25-8. [ Links ]
15. Baeza-Herrera C, González-Mateos T, Velasco-Soria L, Godoy-Esquivel AH. Torsión testicular aguda y orquidectomía. Acta Pediatr Mex. 2009;30:242-6. [ Links ]
16. Lujan S, Budía A, Bango V, Ramírez B, Delgado FJ, Jimenez JF. Dislocación testicular post-traumática. Actas Urol Esp. 2006;30:409-11. [ Links ]
17. Heinnen F. Escroto agudo. Arch Argent Pediatr. 2001;99:554. [ Links ]
18. Plata M, Ossa J. Tumor carcinoide primario de testículo. Urol Colomb. 2007;26:107-9. [ Links ]
19. Plazas R, Ávila A. Tumores de células germinales. Rev Colomb Cancerología. 2002;6:33-46. [ Links ]
20. Martínez C, Del Portillo L, Sánchez R, Sola I, Martínez JI, Carballido J. Tumor carcinoide asociado a teratoma: a propósito de un caso. Acta Urol Esp. 2008;32:458-60. [ Links ]
21. Briceño L, Díaz I, Gómez P, Cavalier LE. Varicocele e infertilidad masculina. Urol Colomb. 2008;27:63-70. [ Links ]
22. Nistal M, Regadera J, González-Peramato P. Varicocele en la adolescencia. Madrid: Ediciones Harcourt; 2001. p. 95-7. [ Links ]
23. O’Leary MP. Varicocelectomía por laparoscopia. Mundo Médico. 1999;15:3. [ Links ]














