Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Revista Colombiana de Cirugía
Print version ISSN 2011-7582On-line version ISSN 2619-6107
rev. colomb. cir. vol.27 no.1 Bogotá Jan./Mar. 2012
Perforación intestinal por espina de pescado, revisión de la literatura científica y presentación de dos casos
Intestinal perforation by fish bone: literature review and report of two cases
1 Médico, asistente de investigación, Departamento de Epidemiología Clínica y Bioestadística, Pontificia Universidad Javeriana, Bogotá, D.C., Colombia
2 Médico, cirujano general; profesor instructor, Facultad de Medicina; Sección de Cirugía General, Hospital Universitario San Ignacio, Pontificia Universidad Javeriana, Bogotá, D.C., Colombia
3 Médico radiólogo, magíster en epidemiología clínica; profesor y director, Departamento de Radiología e Imágenes Diagnósticas, Hospital Universitario San Ignacio, Pontificia Universidad Javeriana, Bogotá, D.C., Colombia
4 Médico neurólogo, profesor, Departamento de Epidemiología Clínica y Bioestadística, Pontificia Universidad Javeriana, Bogotá, D.C., Colombia
Correspondencia: Diego Rosselli, MD, EdM, MSc Correo electrónico: diego.rosselli@gmail.com Bogotá, D.C., Colombia.
Fecha de recibido: 15 de junio de 2011. Fecha de aprobación: 30 de junio de 2011.
Resumen
La presentación clínica de las perforaciones intestinales secundarias a la ingestión involuntaria de espinas de pescado suele ser inespecífica, lo que hace difícil su diagnóstico. Por tratarse de un cuadro clínico relativamente frecuente y potencialmente fatal, es necesario establecer un diagnóstico temprano y una terapia quirúrgica inmediata.
En este artículo se hace una revisión de la literatura y se presentan dos casos clínicos de perforación intestinal por espina de pescado atendidos en el Hospital Universitario San Ignacio. El propósito de este trabajo es revisar la literatura y reportar dos casos tratados en el Hospital Universitario San Ignacio, Pontificia Universidad Javeriana, Bogotá, D.C., Colombia.
Palabras clave: perforación intestinal; cuerpos extraños; diagnóstico; diagnóstico por imagen; complicaciones.
Abstract
The clinical presentation of an intestinal perforation secondary to involuntary ingestion of a fish bone tends to be nonspecific, making the diagnosis difficult. Nevertheless, the high frequency of this clinical entity, which undiagnosed may be fatal, makes it necessary to establish prompt diagnosis and treatment. Our objective in this paper is to review the literature and report two cases managed at Hospital Universitario San Ignacio, Pontificia Universidad Javeriana, Bogotá, D.C., Colombia.
Key words: intestinal; perforation; foreign bodies; diagnosis; diagnostic imaging; complications.
Introducción
Se estima que en menos de 1 % de los casos de ingestión involuntaria de espinas de pescado llega a perforarse el tubo digestivo 1-3. Estas perforaciones ocurren con mayor frecuencia en los ángulos y estrecheces anatómicos, como el íleon distal 4, la válvula ileocecal y la unión rectosigmoidea 5,6. Es frecuente que el diagnóstico de perforación intestinal por espina de pescado se confunda con enfermedades más comunes, como la apendicitis aguda o la diverticulitis aguda 2, y no se haga la asociación causal por el tiempo que normalmente transcurre desde la ingestión hasta la aparición de los síntomas, que suelen ser inespecíficos: fiebre, malestar y dolor abdominal que progresa a una peritonitis localizada 6.
Se presentan dos casos de pacientes que sufrieron perforaciones intestinales debidas a espinas de pescado y se describen sus complicaciones. Los dos concedieron su consentimiento escrito para la publicación, incluyendo las imágenes.
Discusión y revisión de la literatura científica
La perforación por espina de pescado más antigua que encontramos en la literatura indexada, apareció publicada en 1841 en uno de los primeros números del Provincial Medical and Surgical Journal 7 (que luego se llamaría British Medical Journal). Se trataba del caso de un hombre de 69 años fallecido por una flebitis de la vena mesentérica tras una perforación gástrica por espina de pescado. Las perforaciones esofágicas, que no son el tema de esta revisión, tienen múltiples complicaciones que van desde el absceso tiroideo 8-11 hasta el taponamiento cardiaco, pasando por neumotórax 12 y mediastinitis 13. En una serie colombiana de 60 pacientes con cuerpo extraño en el esófago, atendidos en un hospital de Bogotá, en una tercera parte de ellos se encontró una espina de pescado 14.
Las perforaciones intestinales pueden tener diferentes presentaciones según el sitio anatómico de la lesión, el compromiso de los órganos adyacentes y el tiempo de evolución de los síntomas. Por lo regular, los pacientes con perforación por espina de pescado reciben diagnósticos iniciales de peritonitis aguda, localizada o generalizada, absceso intraabdominal o tumor de la pared abdominal 9. En ocasiones, pueden presentar hemorragia, obstrucción intestinal o cólico ureteral; se ha descrito el hallazgo fortuito de perforaciones intestinales por espina de pescado en sujetos asintomáticos 6.
Hay poblaciones con mayor riesgo de perforación intestinal por ingestión de cuerpo extraño, como los prisioneros, los enfermos mentales, los alcohólicos, los niños y las personas con prótesis dentales. También, se ha descrito como riesgo ocupacional en carpinteros y modistos 15,16. En la perforación por espina de pescado, que es el objeto extraño más común en las perforaciones, se ha descrito la obvia asociación directa con la frecuencia de consumo de pescado en la dieta local 3. Otros factores de riesgo para la ingestión involuntaria de espinas de pescado se presentan en ancianos, personas con incapacidad para lograr una formación adecuada de bolo, enfermedad inflamatoria intestinal o uso de dentaduras postizas, que disminuyen el nivel de sensibilidad oral 3,4.
Las complicaciones más frecuentes de la perforación intestinal son formación de absceso localizado, fístulas colorrectales, colovesicales o enterovasculares, masas, pseudotumores epiploicos y bacteriemia 4,6,17.
El cuadro clínico inicial es inespecífico; la mayoría de los pacientes progresan hacia peritonitis localizada y el diagnóstico preoperatorio en muchos de los casos se confunde con apendicitis o diverticulitis aguda, dependiendo del lugar de la sintomatología 6. El comportamiento puede ser el de un cuadro clínico agudo, subagudo o crónico. Aquellas perforaciones localizadas en estómago, duodeno o colon con mayor frecuencia se presentan de manera crónica, mientras que las de yeyuno e íleon son agudas y, generalmente, se acompañan de fiebre y neutrofilia; en muchas oportunidades hay gas libre en la cavidad peritoneal. Por la variedad de presentación del cuadro clínico, el interrogatorio es una herramienta esencial para la sospecha diagnóstica. Aunque el tiempo de paso por el tubo digestivo se calcula en una semana, se han descrito casos de meses y años desde el momento de la ingestión hasta el inicio de los síntomas 18.
La perforación intestinal es una urgencia quirúrgica que requiere un diagnóstico rápido. Se han propuesto múltiples alternativas imaginológicas cuando el cuadro de abdomen agudo no es claro. Las opciones incluyen radiografía de tórax en busca de neumoperitoneo o TC de abdomen, con contraste.
La Tomografía computadorizada (TC) se considera el método de imaginología de elección, porque permite identificar la presencia, el sitio y la causa de la perforación intestinal 19-22. Se puede ver extravasación del medio de contraste oral, engrosamiento de la pared intestinal y aire libre en la cavidad abdominal, como signos radiológicos directos que sugieren perforación intestinal 23-25. La infiltración grasa, el absceso o el flegmón adyacente al intestino, y la obstrucción intestinal asociada, son signos indirectos 6.
Según los hallazgos encontrados por Stapakis, et al. 26, la radiografía de tórax puede evidenciar neumoperitoneo en cerca de 30 % de los casos, mientras que la TC tiene una capacidad de demostrar aire libre en todos los casos. Estas cifras pueden variar dependiendo de la presentación clínica ya que las perforaciones intestinales distales, por lo general, no presentan aire libre 23,27. La presencia de aire libre en la cavidad abdominal puede variar en los casos de perforaciones intestinales, pues el grado de compactación de la espina de pescado en la pared intestinal es progresivo, lo que permite que el área involucrada se recubra de fibrina, asas intestinales adyacentes y epiplones 6.
El diagnóstico de perforación intestinal por espina de pescado rara vez se hace en el servicio de urgencias. Sin embargo, la condición clínica del paciente y el hallazgo de abdomen agudo obligan al grupo médico tratante a resolver prontamente la causa desencadenante, independientemente de los resultados de los exámenes paraclínicos, algunos de los cuales pueden retardar el manejo quirúrgico.
La reanimación hidroelectrolítica en estos pacientes es fundamental desde su ingreso. Está documentado que la primera reacción del peritoneo, una vez el inóculo por bacterias se presenta en la cavidad abdominal, es la hiperemia, y el incremento del exudado y de los fagocitos, con la consecuente liberación de citocinas (IL-1, IL-6, factor de necrosis tumoral, leucotrienos y factor activador de plaquetas, entre otras). Todo esto incrementa la respuesta inflamatoria, favoreciendo un tercer espacio intraabdominal y disminuyendo el componente intravascular, lo que repercute en la precarga, el gasto cardiaco y la filtración glomerular, entre otras. Así mismo, la liberación de catecolaminas y el incremento de la secreción de hormonas, pueden condicionar la alteración hemodinámica. Lo anterior sustenta el abordaje agresivo con un buen aporte hídrico, como uno de los componentes fundamentales desde la llegada del paciente al servicio de urgencias 28-30.
En la perforación intestinal por espina de pescado se pueden presentar básicamente dos posibilidades. La perforación puede localizarse y, mediante los mecanismos de defensa peritoneal, llevar a la formación de plastrón. La otra posibilidad es que se presente peritonitis secundaria a la perforación. Los gérmenes que con frecuencia se encuentran son E. coli, Streptococcus, Enterobacter spp., Klebsiella spp., Enterococcus spp., Pseudomonas aeruginosa, Proteus spp., Staphylococcus aureus y S. epidermidis 6,28,31. El tratamiento antibiótico debe iniciarse desde antes de la cirugía, continuarse y modificarse de acuerdo con los resultados de los cultivos.
Con relación al abordaje quirúrgico, en su gran mayoría, estos pacientes son llevados a laparotomía exploratoria, que permite una valoración completa de la cavidad abdominal. Ante una peritonitis, existen tres principios básicos, que incluyen control del foco de infección, reducción de la contaminación bacteriana y prevención de la infección persistente o recurrente. El abordaje por laparoscopia permite fácilmente llevar a cabo estos tres principios, siempre y cuando se tenga experiencia en la técnica 32-34. El objetivo principal es el control primario del sitio de perforación mediante el cierre primario o de la resección del segmento y anastomosis 35. Esto depende de las características locales y de la vitalidad del tejido comprometido 6,32,36. Cabe anotar que en las lesiones en colon por perforación con espina de pescado, en un terreno inflamatorio, bajo condiciones de peritonitis, se recomienda la resección anatómica de colon, bien sea hemicolectomía derecha con ileostomía y fístula mucosa-mucosa o, en caso de perforación de colon izquierdo o recto, llevar a cabo el procedimiento de Hartmann, controlando el foco infeccioso y, meses después cuando las condiciones del paciente lo permitan, practicar la anastomosis 32,34,36.
La necesidad de mantener el abdomen abierto y de hacer lavados abdominales, queda a decisión del cirujano; sin embargo, es una conducta totalmente acertada en caso de peritonitis fecaloide o cuando las condiciones críticas del paciente en la cirugía inicial sólo permiten el retiro del segmento comprometido sin prolongar innecesariamente el procedimiento quirúrgico 27,37,38.
La pronta resolución de la causa desencadenante disminuye la probabilidad de que se desarrollen síndrome de respuesta inflamatoria sistémica, sepsis o falla orgánica múltiple. Las medidas de soporte hídrico, antibiótico y vasopresor, si se requiere, acompañadas de una temprana intervención quirúrgica, control y seguimiento posoperatorio estricto, son vitales en este tipo de pacientes.
Caso 1
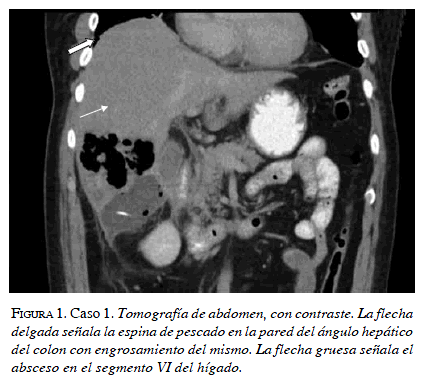
Un hombre de 59 años consultó por cuadro de dolor abdominal en epigastrio irradiado a hipocondrio derecho de ocho días de evolución, asociado a fiebre, escalofrío, astenia y adinamia. En el examen físico se encontró en regular estado, con signos de respuesta inflamatoria sistémica dados por taquicardia, fiebre, taquipnea y leucocitosis; cardiopulmonar normal y abdomen con dolor a la palpación en hipocondrio derecho. Con signo de Murphy positivo. La TC de abdomen evidenció colección adyacente al ángulo hepático del colon, con engrosamiento del mismo, así como presencia de un cuerpo extraño con densidad ósea, rodeado de un absceso en el segmento VI del hígado (figura 1). Se practicó laparotomía exploratoria y se encontró perforación de 4 cm x 5 cm en cara posteromedial de ángulo hepático del colon, con absceso hepático que comprometía lóbulo derecho, con evidencia de espina de pescado de 5 cm de longitud sobre el lecho cruento. Se practicó hemicolectomía derecha, ileostomía más fístula mucosa, y se drenó el absceso hepático. Requirió varios lavados abdominales, cursó con buena evolución posoperatoria, y fue dado de alta.
Caso 2
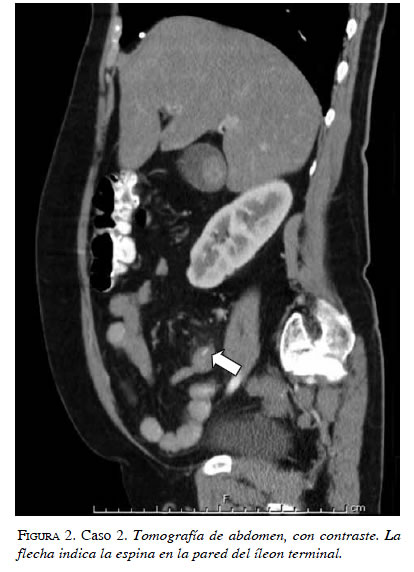
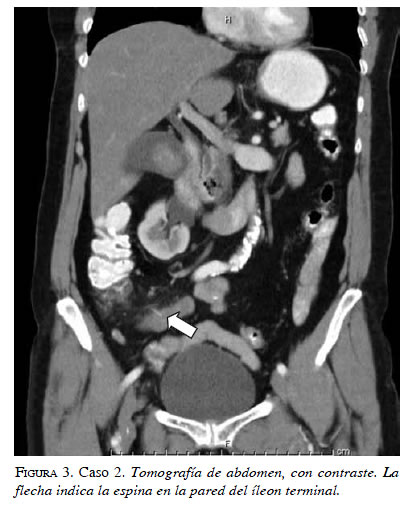
Una mujer de 65 años consultó por dolor abdominal difuso de tipo cólico de cuatro días de evolución, fiebre no cuantificada, sin vómito y hábito intestinal normal. Tenía antecedente de evento cerebrovascular 10 años atrás sin secuelas e histerectomía abdominal por miomatosis. En el examen de ingreso se registró taquicardia, taquipnea, y leucocitosis, y dolor en flanco y fosa ilíaca izquierda. Se practicó TC de abdomen, con contraste, ante la sospecha de enfermedad diverticular complicada, que evidenció perforación del íleon distal por una estructura hiperdensa de 28 mm, asociada con alteración de la grasa adyacente; además, se encontró ureterolitiasis derecha (figuras 2 y 3). Se llevó a cirugía, y se encontró perforación por espina de pescado en el borde antimesentérico, a 15 cm de la válvula ileocecal, con plastrón adyacente a la lesión y sin peritonitis. Se practicó hemicolectomía derecha con anastomosis lateroterminal de íleon a colon transverso con sutura mecánica. En el posoperatorio presentó dehiscencia de la anastomosis, que requirió ileostomía, con fístula mucosa y múltiples lavados abdominales, con una evolución muy tórpida en cuidado intensivo y con deterioro progresivo. Un mes después de su ingreso al hospital, la paciente falleció por falla respiratoria.
Conclusión
La perforación intestinal debida a la ingestión de espina de pescado es un motivo relativamente frecuente de consulta en nuestro medio. En general, su pronóstico es malo pues la evolución con el tratamiento antibiótico es tórpida, las complicaciones son frecuentes y la mortalidad es alta, lo cual se agrava por el tiempo que trascurre antes del diagnóstico acertado. Hasta este momento, la mejor opción terapéutica es el manejo quirúrgico orientado por las imágenes diagnósticas oportunas.
Este trabajo no recibió el apoyo económico de la industria farmacéutica. Los autores no manifiestan ningún conflicto de interés.
Referencias
1. Chiu JJ, Chen TL, Zhan YL. Perforation of the transverse colon by a fish bone: Acase report. J Emerg Med. 2009;36:345-7. [ Links ]
2. Pinero A, Fernández JA, Carrasco M, Riquelme J, Parrila P. Intestinal perforation by foreign bodies. Eur J Surg. 2000;166:307-9. [ Links ]
3. Drakonaki E, Chatzioannou M, Spiridakis K, Panagiotakis G. Acute abdomen caused by a small bowel perforation due to a clinically unsuspected fish bone. Diagn Interv Radiol. 2011;17:160-2. [ Links ]
4. Coulier B, Tancredi MH, Ramboux A. Spiral CT and multidetector- row CT diagnosis of perforation of the small intestine caused by ingested foreign bodies. Eur Radiol. 2004;14:1918-25. [ Links ]
5. Singh RP, Gardner JA. Perforation of the sigmoid colon by swallowed chicken bone: Case reports and review of literature. Int Surg. 1981;66:181-3. [ Links ]
6. Goh BK, Chow PK, Quah HM, Ong HS, Eu KW, Ooi LL, et al. Perforation of the gastrointestinal tract secondary to ingestion of foreign bodies. World J Surg. 2006;30:372-7. [ Links ]
7. Société Medicale d'Emulation: Phlebitis from a fish-bone, which passed through the stomach, and penetrated the mesenteric vein. Prov Med Surg J. 1841;3:77. [ Links ]
8. Al-Muhanna A, Abu-Chra KA, Dashti H, Behbehani A, al- Naqeeb N. Thyroid lobectomy for removal of a fish bone. J Laryngol Otol. 1990;104:511-2. [ Links ]
9. Bendet E. Thyroid lobectomy for removal of a fish bone. J Laryngol Otol. 1991;105:157. [ Links ]
10. Coret A, Heyman Z, Bendet E, Amitai M, Itzchak I, Kronberg J. Thyroid abscess resulting from transesophageal migration of a fish bone: Ultrasound appearance. J Clin Ultrasound. 1993;21:152-4. [ Links ]
11. Foo TH. Migratory fish bone in the thyroid gland. Singapore Med J. 1993;34:142-4. [ Links ]
12. Sharland MG, McCaughan BC. Perforation of the esophagus by a fish bone leading to cardiac tamponade. Ann Thorac Surg. 1993;56:969-71. [ Links ]
13. Remes-Troche J, Salazar L, Peña E. Extracción endoscópica de espina de pescado en el esófago cervical. Rev Gastroenterol Mex. 2010;75:326-7. [ Links ]
14. González M, Gómez M, Otero W. Cuerpos extraños en esófago. Rev Col Gastroenterol.2006;21:150-161. [ Links ]
15. Selivanov V, Sheldon GF, Cello JP, Crass RA. Management of foreign body ingestion. Ann Surg. 1984;199:187-91. [ Links ]
16. Velitchkov NG, Grigorov GI, Losanoff JE, Kjossev KT.Ingested foreign bodies of the gastrointestinal tract: Retrospective analysis of 542 cases. World J Surg. 1996;20:1001-5. [ Links ]
17. Theodoropoulou A, Roussomoustakaki M, Michalodimitrakis MN, Kanaki C, Kouroumalis EA. Fatal hepatic abscess caused by a fish bone. Lancet. 2002;359:977. [ Links ]
18. Goh BK, Jeyaraj PR, Chan HS, Ong HS, Agasthian T, Chang KT, et al. A case of fish bone perforation of the stomach mimicking a locally advanced pancreatic carcinoma. Dig Dis Sci. 2004;49:1935-7. [ Links ]
19. Yeung KW, Chang MS, Hsiao CP, Huang JF. CT evaluation of gastrointestinal tract perforation. Clin Imaging. 2004;28:329-33. [ Links ]
20. Hainaux B, Agneessens E, Bertinotti R, De Maertelaer V, Rubesova E, Capelluto E, et al. Accuracy of MDCT in predicting site of gastrointestinal tract perforation. AJR Am J Roentgenol. 2006;187:1179-83. [ Links ]
21. Furukawa A, Sakoda M, Yamasaki M, Kono N, Tanaka T, Nitta N, et al. Gastrointestinal tract perforation: CT diagnosis of presence, site, and cause. Abdom Imaging. 2005;30:524-34. [ Links ]
22. Imuta M, Awai K, Nakayama Y, Murata Y, Asao C, Matsukawa T, et al. Multidetector CT findings suggesting a perforation site in the gastrointestinal tract: Analysis in surgically confirmed 155 patients. Radiat Med. 2007;25:113-8. [ Links ]
23. Maniatis V, Chryssikopoulos H, Roussakis A, Kalamara C, Kavadias S, Papadopoulos A, et al. Perforation of the alimentary tract: Evaluation with computed tomography. Abdom Imaging. 2000;25:373-9. [ Links ]
24. Ongolo-Zogo P, Borson O, García P, Gruner L, Valette PJ. Acute gastroduodenal peptic ulcer perforation: Contrast-enhanced and thin-section spiral CT findings in 10 patients. Abdom Imaging. 1999;24:329-32. [ Links ]
25. Fultz PJ, Skucas J, Weiss SL. CT in upper gastrointestinal tract perforations secondary to peptic ulcer disease. Gastrointest Radiol. 1992;17:5-8. [ Links ]
26. Stapakis JC, Thickman D. Diagnosis of pneumoperitoneum: Abdominal CT Vs. upright chest film. J Comput Assist Tomogr. 1992;16:713-6. [ Links ]
27. Kwok KY, Wing TS, Chun NT, Laparoscopic versus open appendectomy for complicated appendicitis. J Am Coll Surg. 2007;205:60-5. [ Links ]
28. Ordoñez CA, Puyana JC. Management of peritonitis in the critically ill patient. Surg Clin North Am. 2006;86:1323-49. [ Links ]
29. Mai V, Morris JG. Colonic bacterial flora: Changing understandings in the molecular age. J Nutr. 2004;134:459-64. [ Links ]
30. Condon RE. Microbiology of intra-abdominal infection and contamination. Eur J Surg Suppl. 1996;576:9-12. [ Links ]
31. Chong AJ, Dellinger EP. Current treatment of intraabdominal infections. Surg Technol Int. 2005;14:29-33. [ Links ]
32. FredericB, Karine P, CarolineM. Emergency laparoscopic management of perforated sigmoid diverticulitis: A promising alternative to more radical procedures. J Am Coll Surg. 2008;206:654-7. [ Links ]
33. Shukla PJ, Maharaj R, Fingerhut A. Ergonomics and technical aspects of minimal access surgery in acute surgery. Eur J Trauma Emerg Surg. 2010;36:3-9. [ Links ]
34. Myers E, Hurley M, O'Sullivan GC. Laparoscopic peritoneal lavage for generalized peritonitis due to perforated diverticulitis. Br J Surg. 2008;95:97-101. [ Links ]
35. Martin RF, Rossi RL. The acute abdomen and overview and algorithms. Surg Clin North Am. 1997;77:1227-43. [ Links ]
36. de Graff JS, van Goor H, Bleichrodt RP. Primary small bowel anastomosis in generalized peritonitis. Eur J Surg. 1996;162:55-8. [ Links ]
37. Barker DE, Green JM, Maxwell RA, Smith PW, Mejia VA, Dart BW, et al. Experience with vacuum-pack temporary abdominal wound closure in 258 trauma and general and vascular surgical patients. J Am Coll Surg. 2007;204:784-93 [ Links ]
38. Dellinger RP, Carlet JM, Masur H, Gerlach H, Calandra T, Cohen J, et al. Surviving sepsis and septic shock. Intensive Care Med. 2004;30:536-55. [ Links ]














