Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Revista Colombiana de Cirugía
Print version ISSN 2011-7582
rev. colomb. cir. vol.27 no.4 Bogotá Oct./Dec. 2012
Departamento de Cirugía General, Universidad de Antioquia, Medellín, Colombia; Hospital Universitario San Vicente Fundación, Medellín, Colombia
Correspondencia: Carlos H. Morales. Medellín, Colombia. Correo electrónico: cmorales@medicina.udea.edu.co
Fecha de recibido: 12 de octubre de 2012. Fecha de aprobación: 14 de octubre de 2012.Resumen
Objetivo. Describir el curso clínico de los pacientes con pancreatitis aguda en un centro hospitalario de cuarto nivel y explorar los factores de riesgo asociados con la mortalidad.
Materiales y métodos. Se llevó a cabo un estudio retrospectivo de cohortes de 71episodios de pacientes que cumplieron los criterios de pancreatitis aguda grave según el consenso internacional de Atlanta de 1992. Se evaluó la información demográfica, los factores de gravedad, el manejo quirúrgico y médico, las complicaciones y la mortalidad.
Resultados. La pancreatitis aguda grave corresponde al 42.7 % de los diagnósticos de pancreatitis aguda, una de las mayores reportadas en la literatura científica mundial. Al ingreso, los pacientes presentaron un puntaje de Ranson de 1,9 (desviación estándar, DE, 1,7), un APACHE II de 12,1 (DE, 5,8) y un promedio del índice tomográfico de gravedad (Tomography Severity Index, IST) de 3,5. El 29 % de los pacientes requirió estancia en la unidad de cuidados intensivos y, el 50 %, asistencia respiratoria mecánica; el 52% requirió soporte vasopresor, el 82 % recibió nutrición entérica y el 46,5 % se sometió a cirugía. La mortalidad fue de 32,4 %. Los factores de riesgo relacionados con la muerte fueron falla orgánica al ingreso, necesidad de asistencia respiratoria mecánica, necesidad de hemodiálisis, uso de vasopresores e ingreso a la unidad de cuidado intensivo en las primeras 48 horas. En el análisis multivariado, el uso de vasopresores fue un factor de riesgo independiente para la muerte.
Conclusión. Los pacientes con pancreatitis aguda grave requieren un diagnóstico temprano para recibir un manejo precoz e integral que incluya la nutrición entérica. La mortalidad está relacionada con la necesidad de soporte avanzado por falla orgánica.
Palabras clave: pancreatitis aguda; factores de riesgo; complicaciones; mortalidad.
Abstract
Objective. To describe the clinical course of patients with acute pancreatitis at a four level of care medical center and to explore mortality-associated factors.
Material and methods. Retrospective study of cohorts of 71 episodes of pancreatitis fulfilling the Atlanta 1992 international consensus severe acute pancreatitis criteria. Demographic information, severity factors, surgical and medical management, complications and mortality rate were evaluated.
Results. Severe acute pancreatitis represented 42.7% of the diagnoses of acute pancreatitis, one of the highest figures in the world literature. Upon admission, patients presented Ranson criteria of 1.9 (standard deviation, SD, 1.7), APACHE II index of 2.1 (SD, 5.8), and Tomography Severity Index of 3.5. Intensive care unit care was required by 29% of patients, and 50% demanded mechanical respiratory support; 52% required vasopressor hemodynamic support; 82% received enteral nutrition; 45% were submitted to surgery. Mortality rate was 32.4%, a value higher than the reported world scientific literature. Related mortality risk factors were organ failure upon admission, hemodialysis requirement, mechanical ventilatory support requirement, and use of vasopressor agents on admission to the ICU and during the first 48 hours. In the multivariate analysis, the use of vasopressor agents appeared as an independent mortality risk factor.
Conclusion. Patients with severe acute pancreatitis demand an early diagnosis in oprder to receive prompt and efficient care, which includes enteral nutrition. Mortality is related with the early requirement of advanced vital support for their organ failure.
Key words: pancreatitis, acute; risk factors; complications; mortality.
Introducción
La pancreatitis aguda es una enfermedad con una incidencia global de 35- a 80 casos por 100.000 habitantes y más de 220.000 admisiones por año en los Estados Unidos; hasta 20 a 30 % de casos son formas graves (1) y la mortalidad es de 4 a 5 % para pancreatitis leve y de 30 a 50 % para la pancreatitis grave 2–4.
Los factores asociados a la gravedad son necrosis, infección y falla orgánica múltiple (5,6). La tendencia de la mortalidad muestra una curva bifásica. En la primera semana se relaciona directamente con el desarrollo temprano de falla multiorgánica. El segundo pico de mortalidad se asocia con sepsis secundaria a necrosis infectada.
La pancreatitis tiene un curso natural de resolución espontánea, pero puede evolucionar hacia formas graves que requieren manejo en la unidad de cuidados intensivos, hospitalización prolongada y múltiples intervenciones; además, produce secuelas con impacto negativo y altos costos económicos y sociales.
El objetivo de este estudio fue describir el comportamiento de la pancreatitis aguda grave en un hospital de referencia y explorar los factores asociados a la mortalidad.
Materiales y métodos
Se llevó a cabo un estudio retrospectivo de cohorte, en el periodo comprendido entre junio de 2006 y agosto de 2010, en el Hospital Universitario San Vicente Fundación (Medellín, Colombia). Los criterios de inclusión fueron: ser mayor de 18 años, tener diagnóstico de pancreatitis aguda (código K85x, según la Clasificación Internacional de Enfermedades, décima edición, CIE-10), y cumplir los criterios de pancreatitis aguda grave según el Consenso Internacional de Atlanta de 1992 7: escala de Ranson mayor de 3, puntaje de la Acute Physiology and Chronic Health Evaluation II (APACHE II) mayor de 8, disfunción sistémica, presión arterial sistólica menor de 90 mm Hg, hipoxemia con PaO2 menor de 60 mm Hg, nsuficiencia renal con creatinina sérica mayor de 2 mg/L, evidencia de sangrado digestivo mayor de 500 ml/día, coagulación intravascular diseminada con plaquetas menores o igual a 10.000/mm3, fibrinógeno menor de 1 g/L y productos de degradación de la fibrina mayores de 80 µg/ml o evidencia de complicación local (necrosis, absceso o pseudoquiste). Los criterios de exclusión fueron: ser menor de 18 años, no cumplir los criterios de pancreatitis aguda grave y la falta de datos en las historias clínicas.
Se recolectaron datos demográficos, factores predictores de gravedad, falla orgánica al ingreso y después, necesidad de cirugía, procedimientos practicados, presencia documentada de pancreatitis infectada, manejo nutricional y complicaciones locales e infecciones asociadas al cuidado de la salud. El estudio fue revisado y aprobado por el Comité de Ética de la institución.
Análisis estadístico
El resultado principal fue la muerte. El análisis incluyó una fase descriptiva y otra analítica. En la fase descriptiva se estudiaron las variables cualitativas y cuantitativas, y se presentaron frecuencias, promedios, desviación estándar, medianas y rangos. En la fase analítica se hizo un análisis bivariado en el cual se exploraron los factores de riesgo relacionados con los resultados de interés (mortalidad) mediante la prueba de independencia de ji al cuadrado y la de Fisher, y, finalmente, un análisis multivariado de regresión logística. Para el análisis se utilizó el programa estadístico SPSS™, versión 18.0.
Resultados
En el período estudiado ingresaron 208 pacientes con diagnóstico de pancreatitis aguda, de los cuales, 87 pacientes cumplían los criterios de enfermedad grave; se excluyeron 13 pacientes remitidos de otras instituciones con más de 48 horas de evolución y 5 pacientes con historias clínicas incompletas. Dos de los pacientes evaluados reingresaron con otro episodio de pancreatitis aguda grave; cada ingreso fue analizado como episodio independiente, incluyendo finalmente 71 episodios de pacientes con pancreatitis.
Datos demográficos
En la tabla 1 se presentan los datos demográficos de la población.
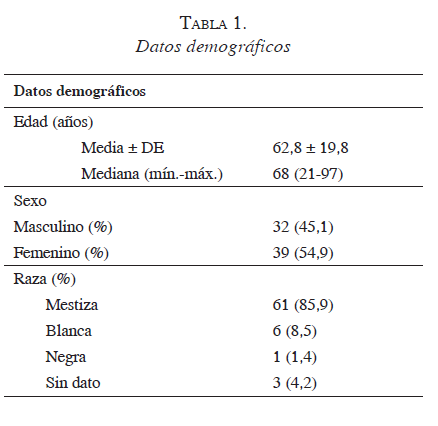
En los antecedentes se encontró consumo de alcohol en 26,8 %, tabaquismo en 43,7 %, antecedentes de hipercalcemia en 1,4 % y registro previo de hipertrigliceridemia en 5,6 %. El 18 % de los pacientes tuvieron antecedentes de pancreatitis, el 18,3%, colelitiasis, y el 2,8 %, neoplasia.
Evaluación inicial
En el examen físico inicial los pacientes presentaron una mediana de presión arterial sistólica de 130 mm Hg y diastólica de 77 mm Hg. La mediana de la frecuencia cardiaca fue de 90 latidos por minuto y, de la respiratoria, 20 por minuto. La temperatura promedio fue 37 °C y la saturación promedio de oxígeno fue 96 %. Se documentó íleo en 15 pacientes, ascitis en 5, y signo de Grey Turner en un paciente.
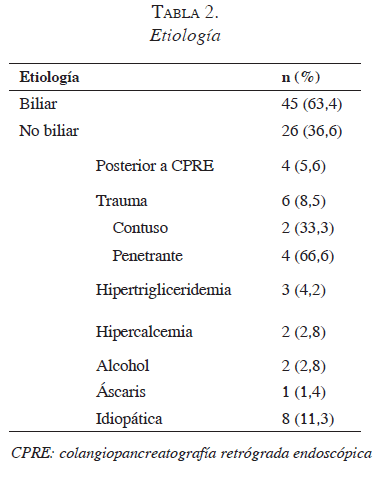
Las causas de pancreatitis se presentan en la tabla 2. Se resalta como primera causa el origen biliar, en 45 pacientes (63,4 %). A 47 (66 %) pacientes se les practicó ecografía, encontrándose entre estos, colelitiasis en 20 (42,6 %), colecistitis en 8 (17,0 %), coledocolitiasis en 9 (19,1 %) y anormalidades en el páncreas en 3 (6,4 %).
Evaluación de la gravedad
La radiografía de tórax inicial fue positiva para derrame pleural en 37 (52,1 %) pacientes; estaba ausente en 25 (35,2 %) y no había dato en los restantes 9 (12,7 %).
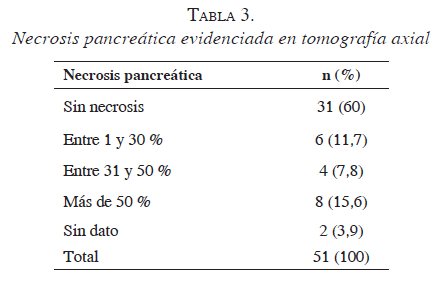
A 51 pacientes se les practicó tomografía axial con contraste de abdomen; de los 20 restantes a quienes no se les practicó, 8 fueron sometidos a cirugía temprana, 8 fallecieron tempranamente y en 4 no se hizo por criterio del médico tratante. Según la clasificación de Balthazar (8), el hallazgo más frecuente fue la inflamación peripancreática (Balthazar C) en 41,2 % y se identificaron colecciones (Balthazar D y E) en 17,6 % y 15,7 %, respectivamente. Doce pacientes (23,5 %) tuvieron un (IST) mayor de 6, cuyo promedio fue de 3,5 (tabla 3).
Al ingreso se aplicó la escala de Ranson a los 71 pacientes y el puntaje promedio fue de 1,9 (DE=1,7); 21 pacientes cumplían con tres o más criterios. A las 48 horas, se aplicó nuevamente a 65 pacientes, y se obtuvo un puntaje medio de 2,9 (DE=1,4). Se utilizó el APACHE II al ingreso en 69 pacientes, 57 de los cuales obtuvo un puntaje de 8 o más, con una media de 12,1 (DE=5,8). A las 48 horas, se aplicó nuevamente esta evaluación en 66 pacientes, con una media de 11,7 (DE=6,4). El valor del delta del APACHE II fue -0,5±4,4.
Al ingreso, 30 (42,3 %) pacientes presentaron falla de algún órgano; la más común fue la renal en 16 (22,5 %), seguida por la respiratoria en 9 (12,7 %), la hemodinámica en 4 (5,6 %) y el sangrado gastrointestinal en 6 (8,5%). La media de órganos comprometidos fue 1,4 (DE=0,6). Entre las alteraciones metabólicas graves, se encontraron concentraciones de calcio por debajo 7,5 mg/dl en 27 (38 %) pacientes.
Al ingreso, se midió la proteína C reactiva en 57 (80,2 %), obteniéndose una media de 21,2 mg/dL (DE=11, 8). En 65 de ellos se determinó el hematocrito, con una media de 40 mg/dLy a las 24 horas se hizo nueva medición en 51, con una media de 33 mg/dLy un delta de -7,1 (rango, -16,5 a -5,2).
Manejo
El 29,6 % de los pacientes requirieron manejo en UCI en las primeras 48 horas que siguieron al ingreso. Un 50,7 % necesitó soporte con ventilación mecánica; el 52,1 % requirió el uso de vasopresores y a 9 pacientes (12,6 %) se les realizo hemodiálisis; considerando que algunos pacientes requieron una o mas de estas intervenciones.
Se utilizó antibiótico profiláctico en 40 % de los casos, como tratamiento para la pancreatitis sobreinfectada en 21 % y por otras indicaciones en 14 %. Diecisiete pacientes (23,9 %) no recibieron antibióticos durante su estancia hospitalaria y 57 (80,2 %) recibieron nutrición entérica exclusiva o mixta.
Treinta y tres pacientes requirieron cirugía (46,5 %). Los procedimientos en la primera intervención fueron: necrosectomía, drenaje y cierre primario de cavidad en 6 (18,2 %); laparotomía, necrosectomía y lavado en marea en 4 (12,1 %); marsupialización y laparostomía con bolsa en 3 (9,1 %), necrosectomía y sistema al vacío en 2 (6,1 %), laparotomía diagnóstica en 2 (6,1 %), drenaje de colección no infecciosa en uno (3 %); laparostomía descompresiva en 4 (12,1 %); y otros procedimientos de los cuales el 18,2 % fueron por causa médica y 15,2 % por causa traumática. De aquellos llevados a cirugía, se reintervinieron 22 (66,7 %); se practicaron 5,4 ±4,9 cirugías por paciente, con un rango de 1 a 19 intervenciones quirúrgicas.
Complicaciones
Se documentó infección pancreática en 22 pacientes (30.9 %,), necrosis en 45 (63,4 %), fistula pancreática en 13 (18,3 %) y pseudoquiste en 2 (2,8 %); uno de estos dos últimos se manejó por vía percutánea y el otro mediante drenaje quirúrgico. Otras complicaciones asociadas a la pancreatitis aguda grave fueron: hipertensión intrabdominal (4), erosión de la vena esplénica (1), dolor crónico (1) y fístula gástrica y peritonitis (1).
Las complicaciones no infecciosas asociadas al cuidado de la salud están resumidas en la tabla 4.

Cuarenta y nueve pacientes (69 %) presentaron algún tipo de complicación infecciosa asociada al cuidado de la salud: infecciones respiratorias (11,3 %); infección urinaria (14,1 %), infección de tejidos blandos (14,1 %), sepsis por catéter (19,7 %) y otros tipos de infección (9,9 %). De los pacientes estudiados, se registraron 9 reingresos secundarios a la pancreatitis (12,7 %).
Mortalidad
La mortalidad global en esta serie fue de 23 pacientes (32,4 %); de los pacientes fallecidos,7 (30,4 %) murieron en las primeras 72 horas después del ingreso y los 16 restantes (69,6 %) sufrieron muerte tardía (>72horas).
El análisis bivariado de los factores asociados a la mortalidad se muestra en la tabla 5. Se encontraron, como factores significativos, falla orgánica al ingreso, asistencia respiratoria mecánica, hemodiálisis, soporte vasopresor e ingreso a la unidad de cuidado intensivo en las primeras 48 horas. Como único factor protector, se tuvo la nutrición entérica.
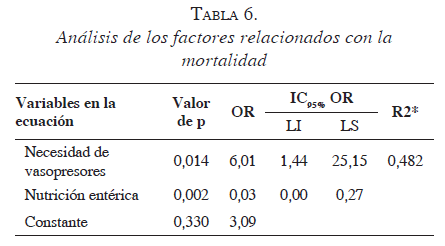
En el análisis multivariado se encuentra como factor protector para mortalidad, el uso de nutrición entérica. El único factor de riesgo independiente asociado a la mortalidad, fue la necesidad de vasopresores (tabla 6). El modelo ajusta bien y explica el 48 % de la variabilidad de la variable dependiente (muerte).
Discusión
La incidencia de pancreatitis aguda grave en la cohorte evaluada fue de 42,7 %, una de las mayores reportada en la literatura científica mundial. 1,9–13 En la serie de Gloor se reportaron cifras similares (40 %) 14
A diferencia de otros reportes, la pancreatitis aguda grave se presentó con mayor frecuencia en mujeres 9,15–18.
La primera causa de pancreatitis aguda grave en el grupo estudiado fue enfermedad biliar, lo cual es comparable con los datos disponibles 14–16,19; la segunda causa encontrada fue idiopática, no la alcohólica, como se ha reportado previamente 12,16,18.
En este estudio, la escala de Ranson no reflejó bien la gravedad, ya que el 70,4 % de las pancreatitis aguda grave tuvieron un puntaje inferior a 3. Por el contrario, al utilizar el APACHE II, se encontró que el 80 % de los pacientes tuvieron un puntaje de 8 o más, lo que demuestra la superioridad de esta última evaluación en el diagnóstico de pancreatitis aguda grave, reflejada ya en estudios previos 1,6,12,20,21. El valor promedio del APACHE II al ingreso fue de 12,1 ± 5, comparable con otros estudios observacionales retrospectivos que muestran puntajes promedios de 11 en Estados Unidos 16, Brasil 18 y Colombia 15.
El valor delta del APACHE II no tuvo significancia en nuestro estudio, en comparación con otros en los cuales se menciona la importancia del cambio en las 48 horas siguientes al ingreso como factor predictor de mortalidad 14,15,22,23.
Se ha descrito que las cifras de hematocrito mayores de 47 al ingreso están asociadas a mayor gravedad 6,24–26. En este estudio se encontró que los valores fueron inferiores al punto de corte y no se identificó como factor de gravedad, ni al ingreso ni a las 24 horas.
Infortunadamente, en este estudio no fue posible establecer el índice de masa corporal (IMC) en la mayoría de pacientes por falta de datos, el cual se ha descrito como factor de gravedad.
Aproximadamente la mitad de los pacientes que ingresaron (42 %) presentaron al menos falla de un sistema, que se demostró ser factor de riesgo asociado a la mortalidad, como se había descrito en cohortes previas 6,13,27 con rangos de 28 % (18) hasta 79 % 13.
Aunque la tomografía axial fue una herramienta para diagnosticar complicaciones asociadas a la pancreatitis, como la necrosis la cual estuvo presente en 40 % de los pacientes, el índice tomográfico de gravedad no fue significativo para la predicción de mortalidad en esta serie, contrario a lo descrito por Balthazar 8 y en otras revisiones 28,29.
La aplicación de antibióticos profilácticos es tema controversial en la literatura científica 16,27,30; en la revisión de Cochrane no se recomienda 31. Al respecto, este estudio no demostró un efecto protector o de riesgo para mortalidad en la pancreatitis aguda grave.
Los pacientes sometidos a cirugía fueron en su mayoría intervenidos en las primeras 72 horas siguientes al ingreso; esto no se encontró asociado a mortalidad, como se ha sugerido en otros estudios 32–34.
Por protocolo en la institución, se inicia nutrición entérica temprana por sonda entérica avanzada, a menos que haya una contraindicación para ello; en este estudio se demostró que esta conducta puede disminuir el riesgo de mortalidad hasta en 70 %, lo que concuerda con otros estudios 10,12,35.
En relación con las complicaciones asociadas a la pancreatitis, en el presente estudio hubo una incidencia de infección de 31 %, similar a lo encontrado en la literatura científica 14,19,36. La necrosis pancreática fue levemente más frecuente que en otros estudios 14,18. Fueron frecuentes las fístulas pancreáticas demostradas y se desarrollaron pseudoquistes en un pequeño porcentaje 36,37.
La cifra de mortalidad (32,4 %) de esta serie fue superior a la reportada por la literatura científíca mundial (7 a 21 %) 9,10,12,14–19,36
En el análisis bivariado se encontró que la necesidad de asistencia respiratoria mecánica, de hemodiálisis y de vasopresores, y el ingreso a la unidad de cuidado intensivo en las primeras 48 horas, son factores asociados.
La mayoría de los pacientes estudiados en esta cohorte, presentaron a su ingreso signos clínicos de estabilidad hemodinámica; sin embargo, se observó que la necesidad de vasopresores durante la hospitalización se correlaciona directamente con la mortalidad, aumentando el riesgo hasta seis veces.
No se encontró asociación con factores de riesgo de muerte descritos en la literatura científica, como edad, delta del APACHE II a las 48 horas, proteína C reactiva y derrame pleural al ingreso, entre otros 6,11,16,21,38; esto se explica, probablemente, por el tamaño de la muestra.
El Hospital Universitario San Vicente Fundación es un centro de referencia de trauma a nivel regional, lo cual se refleja en el alto número de pacientes con pancreatitis postraumática, que alcanza el 9,9 %, comparado con 3 % a nivel nacional 15 y otros aún más bajos mundialmente; esto probablemente explique las altas cifras de mortalidad de esta serie.
Entre las limitaciones del estudio se encuentra su naturaleza retrospectiva; la dificultad en la obtención de algunos datos y la exclusión de pacientes sin datos completos remitidos de otras instituciones.
Conclusiones
La pancreatitis aguda grave es una enfermedad de alta prevalencia, que debe clasificarse tempranamente con escalas de gravedad para establecer cuándo se requiere el manejo en instituciones de alta complejidad que permitan un tratamiento integral, desde el soporte avanzado en la unidad de cuidado intensivo hasta el tratamiento nutricional y el quirúrgico. En el actual estudio se demostró la importancia la nutrición entérica temprana como probable factor protector, y fueron factores de riesgo asociados con mortalidad la falla orgánica y la necesidad de medicamentos vasopresores.
Referencias
1. Whitcomb DC, Ph D. Acute Pancreatitis. N Engl J Med. 2006;354:2142-50 [ Links ]
2. Al Mofleh I-A. Severe acute pancreatitis: pathogenetic aspects and prognostic factors. World J Gastroenterol. 2008;14:675-84. [ Links ]
3. Mallick IH, Winslet MC. Vascular complications of pancreatitis. J Pancreas. 2004;5:328-37 [ Links ]
4. Ueda T, Takeyama Y, Yasuda T, Matsumura N, Sawa H, Nakajima T, et al. Simple scoring system for the prediction of the prognosis of severe acute pancreatitis. Surgery. 2007;141:51-8. [ Links ]
5. Bollen TL, van Santvoort HC, Besselink MG, van Leeuwen MS, Horvath KD, Freeny PC, et al. The Atlanta Classification of acute pancreatitis revisited. Br J Sur. 2008;95:6-21 [ Links ]
6. Mofidi R, Patil P V, Suttie S a, Parks RW. Risk assessment in acute pancreatitis. Br J Surg. 2009;96:137-50. [ Links ]
7. Bradley EI. A clinically based classification system for acute pancreatitis.pdf. Arch Surg. 1993;128:586-90. [ Links ]
8. Balthazar EJ. Acute pancreatitis: Assesment of Severity with Clinical and CT Evaluation. Radiology. 2002;223:603-13 [ Links ]
9. Sekimoto M, Takada T, Kawarada Y, Hirata K, Mayumi T, Yoshida M, et al. JPN Guidelines for the management of acute pancreatitis: epidemiology, etiology, natural history, and outcome predictors in acute pancreatitis. J Hepatobiliary Pancreat Surg. 2006;13:10-24. [ Links ]
10. Beger HG, Rau BM. Severe acute pancreatitis: Clinical course and management. World J Gastroenterol. 2007;13:503-5. [ Links ]
11. Anaya-Ayala JE, Porres Aguilar M, Mora-Loya CA, Porres-Muñoz M. Pancreatitis aguda grave: implicaciones en su pronóstico y manejo. Rev Gastroenterol Mex. 2008;73:41-6 [ Links ]
12. Swaroop V, Chari S. Severe acute pancreatitis. JAMA. 2004;291:2865-8. [ Links ]
13. Isenmann R, Rau B, Beger HG. Early severe acute pancreatitis: characteristics of a new subgroup. Pancreas. 2001;22:274-8. [ Links ]
14. Gloor B, Müller C. Late mortality in patients with severe acute pancreatitis. Br J Surg. 2001;88:975-9. [ Links ]
15. Ordóñez CA, Toro LA, Pino LF, Palomino YB, Granados M, Martínez JE, et al. Pancreatitis necrotizante infectada: resultados en una cohorte de baja mortalidad. Rev Colomb Cir. 2006;21:240-6. [ Links ]
16. Malangoni MA, Martin AS. Outcomes of severe acute pancreatitis. Am J Surg. 2005;189:273-7. [ Links ]
17. Bai Y, Liu Y, Jia L, Jiang H, Ji M, Lv N, et al. Severe acute pancreatitis in China: etiology and mortality in 1976 patients. Pancreas. 2007;35:232-7 [ Links ]
18. De Campos T, Cerqueira C, Kuryura L, Parreira JG, Soldá S, Perlingeiro J a G, et al. Morbimortality indicators in severe acute pancreatitis. J Pancreas. 2008;9:690-7. [ Links ]
19. Liu CL, Lo CM, Fan ST. Acute biliary pancreatitis: diagnosis and management. World J Surg. 1997;21:149-54 [ Links ]
20. Koizumi M, Takada T, Kawarada Y, Hirata K, Mayumi T, Yoshida M, et al. JPN Guidelines for the management of acute pancreatitis: diagnostic criteria for acute pancreatitis. J Hepatobiliary Pancreat Surg. 2006;13:25-32. [ Links ]
21. Papachristou GI, Clermont G, Sharma A, Yadav D, Whitcomb DC. Risk and markers of severe acute pancreatitis. Gastroenterology Clin North Am. 2007; 36:2: 77-96. [ Links ]
22. Khan AA, Parekh D, Cho Y, Ruiz R. Improved prediction of outcome in patients with severe acute pancreatitis by the APACHE II Score at 48 hours After Hospital Admission Compared With the APACHE II Score at Admission. Arch Sur. 2002;137:1136-1140. [ Links ]
23. Schütte K, Malfertheiner P. Markers for predicting severity and progression of acute pancreatitis. Best practice and research clinical. Gastroenterology. 2008;228:75-90. [ Links ]
24. Gan SI, Romagnuolo J. Admission hematocrit: a simple, useful and early predictor of severe pancreatitis. Dig Dis Sci. 2004;49:1946-52. [ Links ]
25. Brown a, Orav J, Banks P a. Hemoconcentration is an early marker for organ failure and necrotizing pancreatitis. Pancreas. 2000;20:367-72. [ Links ]
26. Lankisch PG, Mahlke R, Blum T, Bruns a, Bruns D, Maisonneuve P, et al. Hemoconcentration: an early marker of severe and/or necrotizing pancreatitis? A critical appraisal. Am J Gastroenterol. 2001;96:2081-5. [ Links ]
27. Vege SS, Chari ST. Organ failure as an indicator of severity of acute pancreatitis: time to revisit the Atlanta classification. Gastroenterology. 2005;128:1133-5. [ Links ]
28. Alhajeri A, Erwin S. Acute pancreatitis: value and impact of CT severity index. Abdom Imaging. 2008;33:18-20. [ Links ]
29. Bollen TL, Singh VK, Maurer R, Repas K, van Es HW, Banks P a, et al. A comparative evaluation of radiologic and clinical scoring systems in the early prediction of severity in acute pancreatitis. Am J Gastroenterol. 2012;107:612-9. [ Links ]
30. Tellado JM. Prevention of infection following severe acute pancreatitis. Curr Opin Crit Care. 2007;13:416-20 [ Links ]
31. Villatoro E, Bassi C, Larvin M. Antibiotic therapy for prophylaxis against infection of pancreatic necrosis in acute pancreatitis Cochrane Database of Sys Rev. 2006;Issue 4:CD002941. [ Links ]
32. Besselink MGH, van Santvoort HC, Witteman BJ, Gooszen HG. Management of severe acute pancreatitis: it's all about timing. Curr Opin Crit Care. 2007;13:200-6. [ Links ]
33. Van Santvoort HC, Besselink MG, Bakker OJ, Hofker HS, Boermeester MA, Dejong CH, et al. A step-up approach or open necrosectomy in necrotizing pancreatitis. N Engl J Med. 2010;362:1492-2520. [ Links ]
34. Isaji S, Takada T, Kawarada Y, Hirata K, Mayumi T, Yoshida M, et al. JPN Guidelines for the management of acute pancreatitis: surgical management. J Hepatobiliary Pancreat Surg. 2006;13:48-55. [ Links ]
35. Marik PE. What is the best way to feed patients with pancreatitis? Curr Opin Crit Care. 2009;15:131-8. [ Links ]
36. Rau B, Bothe A, Beger HG. Surgical treatment of necrotizing pancreatitis by necrosectomy and closed lavage: changing patient characteristics and outcome in a 19-year, single-center series. Surgery. 2005;1:28-39. [ Links ]
37. Leppäniemi A, Kemppainen E. Recent advances in the surgical management of necrotizing pancreatitis. Curr Opin Crit Care. 2005;11:349-52 [ Links ]
38. Al-Bahrani AZ, Ammori BJ. Clinical laboratory assessment of acute pancreatitis. Clin Chim Acta. 2005;362:26-48. [ Links ]













